Повышение трансаминаз после удаления желчного пузыря
Постхолецистэктомический синдром. Причины
Поражение внепечёночных желчных путей
По мнению ряда исследователей удаление желчного пузыря приводит к увеличению объёма общего желчного протока. Они выяснили, что при неудалённом желчном пузыре объём общего желчного протока достигает 1,5 мл, через 10 дней после операции он уже равен 3 мл, а через год после операции может достигать целых 15 мл. Увеличение объёма холедоха связано с необходимостью резервирования желчи в отсутствии желчного пузыря.
1. К появлению беспокоящих симптомов могут приводить стриктуры холедоха, которые могут развиваться вследствие травматизации общего желчного протока во время операции или необходимого дренирования в послеоперационном периоде.
Клиническими проявлениями подобных проблем будут желтуха и рецидивирующее воспаление желчных путей (холангит). Если просвет общего желчного протока (холедоха) обтурирован не полностью, то тогда на первый план выйдут симптомы застоя желчи (холестаза).
2. Другой причиной сохранения болей после операции могут быть камни в желчных протоках. При этом различают истинное камнеобразование, когда камни после операции образуются вновь, и ложное, когда камни в желчных протоках не были распознаны в ходе операции и просто остались там.
Считается, что наиболее часто встречается ложное (резидуальное) камнеобразование, а вот вновь камни в желчных протоках могут образовываться только при явлениях выраженного застоя в них желчи, связанного с образованием рубцовых изменений в терминальной (конечной) части общего желчного протока. Если проходимость желчных протоков не нарушена, то риск повторного образования камней крайне низок.
Хронический воспалительный процесс в печёночных протоках может протекать как практически бессимптомно (хроническая форма), так и выраженно, когда речь идёт об обострении. Во втором случае характерными признаками холангита являются:
- общая слабость, приступы тошноты и рвоты;
- лихорадка со значительным повышением температуры, потливостью и ознобом;
- боли справа под рёбрами, отдающие в соответствующую руку;
- спутанность сознания;
- характерное для желтухи изменение цвета склер и кожных покровов;
- снижение артериального давления.
Диагностика постхолецистэктомического синдрома (ПХЭС)
При появлении после операции выше описанных жалоб доктор может назначить следующие виды исследований.
1. Лабораторные исследования
Биохимический анализ крови: определение уровня билирубина, щелочной фосфатазы, гаммаглутамилтрансферазы, АСТ, АЛТ, липазы и амилазы. Наиболее информативно выполнять биохимический анализ крови во время болевого приступа или не позднее, чем через 6 часов после его окончания. Так, при дисфункции сфинктера Одди будет отмечаться двукратное повышение уровня печёночных или панкреатических ферментов в указанный промежуток времени.
2. Инструментальные исследования
УЗИ брюшной полости, магнитно-резонансная холангиография, эндоскопическое ультразвуковое исследование. «Золотым стандартом» диагностики постхолецистэктомического синдрома является эндоскопическая ретроградная холангиопанкреатография и манометрия сфинктера Одди.
Ситуация, при которой у больного без желчного пузыря (после холецистэктомии), сохраняются или появляются симптомы и жалобы, требует дообследования. Для исключения органической причины постхолецистэктомического синдрома проводят ряд лабораторно-диагностических вмешательств.
По назначению врача, при наличии постхолецистэктомического синдрома осуществляется исследование крови на биохимические маркёры (АЛТ, ЩФ, АСТ, билирубиновые фракции, амилазу, липазу), мочи на диастазу, гастроскопия.
Незаменимым и безопасным методом диагностики постхолецистэктомического синдрома является эхо-исследование (УЗИ) органов гепатобилиарной зоны (печень, желчевыводящие пути, поджелудочная железа с протоками). При этом оценивается толщина общего желчного и панкреатических протоков, наличие камней и сужений.
Данное исследование при постхолецистэктомическом синдроме, в ряде случаев, проводится после пищевой липидной нагрузки (оценивается динамика просвета протоков).
Ещё более информативным, но более сложным исследованием, применяемым в диагностике ПХЭС, является ретроградная эндоскопическая (через осмотр двенадцатиперстной кишки) холангиопанкреатография с введением контрастного вещества — РХПГ.
При этом визуализируется большой дуоденальный сосок и оценивается функция сфинктера Одди. Данное исследование при ПХЭС может сочетаться с манометрией (исследование функции панкреатического и билиарного сфинктеров, внутрипротокового давления), с помощью введения специального зонда.
Другим современным методом диагностики причины постхолецитэктомического синдрома является МРТ в сочетании с РХПГ (при этом возможно одновременное хирургическое вмешательство, восстанавливающее пассаж жёлчи).
Врач может поставить верный диагноз уже на стадии осмотра и опроса больного. Совокупность описанных выше симптомов на фоне недавней операции по удалению желчного пузыря – верный признак холангита. Кроме того, назначаются дополнительные инструментальные и лабораторные исследования. Делаются анализы крови, желчи, поражённый орган исследуется с помощью ультразвука и рентгеновского излучения с введением контраста.
Постхолецистэктомический синдром. Лечение.
Итак, диагноз поставлен. Что же делать дальше?
А дальше будет необходимо устранить структурные и функциональные изменения внутренних органов, приведшие к развитию синдрома.
I. Постхолецистэктомический синдром. Диета. Начинаем с диеты. Назначается диета № 5, принципы которой изложены в статье диетическое питание после удаления желчного пузыря.
II. Медикаментозная терапия.
Какие лекарства принимать после удаления желчного пузыря? Сразу же отметим, для того чтобы помочь больному человеку при постхолецистэктомическом синдроме необходим индивидуальный подбор препарата. Сначала назначается одно средство, если данный лекарственный препарат помогает, то очень хорошо. Если же нет, то подбирается другое лекарство.
Основная цель медикаментозной терапии – добиться нормального пассажа (движения) желчи по общему печёночному и общему желчному протокам и панкреатического сока по главному панкреатическому протоку. Это условие практически полностью купирует боли при постхолецистэктомическом синдроме.
Лечение растяжения связок голеностопа Если у вас вдруг случилось растяжение связок голеностопного сустава легкой степени, его лечение можно организовать дома народными средствами. Как в 2-3 раза ускорить выздоровление.https://binogi.ru
Приём каких же лекарств помогает в достижении этой цели?
1. Назначение спазмолитиков
А. Снятие спазма и быстрый обезболивающий эффект можно получить при помощи нитроглицерина.
Да, именно нитроглицерина. То лекарство, которое помогает при болях в сердце, хорошо поможет и в данном случае.
Однако длительный приём этого препарата не рекомендован: возможны побочные эффекты, выраженное влияние на деятельность сердечно-сосудистой системы. При длительном применении нитроглицерина возможно привыкание к препарату, тогда эффект от его приёма будет незначительным.
2. Антихолинергические препараты (метацин, бускопан).
Постхолецистэктомический синдром необходимо лечить. Терапия осуществляется врачом – гастроэнтерологом, терапевтом или хирургом после всестороннего обследования. Самолечение недопустимо.
Для расслабления спазмированного сфинктера Одди при ПХЭС используют дротаверин, папаверин, мебеверин, гимекромон. Постхолецистэктомический синдром, в условиях ферментной недостаточности, требует назначения ферментов (креон, пангрол, мезим-форте, панкреатин).
Постхолецистэктомичекий синдром иногда сочетается с запорами и повышенным давлением в дуоденальной системе (двенадцатиперстной кишке). Поэтому при данных жалобах проводится лечение запоров, назначаются прокинетики (домперидон, метоклопрамид, тримебутин).
Для профилактики холелитиаза (повторного образования камней в протоках) после холецистэктомии, усиления выработки жёлчи и ее выведения, снижения холестерина, по назначению врача назначают препараты урсодезоксихолевой кислоты.
Лечение нарушенного микробного пейзажа тонкой и двенадцатиперстной кишки осуществляется назначением кишечных антисептиков и антибиотиков, с последующим применением пробиотиков и пребиотиков.
Лечение постхолецистэктомического синдрома органической природы (спайки, стриктуры протоков, камни, опухоли) осуществляют хирургическим путём, в том числе с помощью РХПГ.
Профилактика
После любого хирургического вмешательства организм испытывает стресс, особенно если удаляются какие-либо органы. Для профилактики осложнений нужно неукоснительно выполнять все врачебные предписания. Как правило, соблюдение диеты, приём назначенных препаратов и здоровый образ жизни помогают избежать холангита и других патологий после удаления желчного пузыря.
Диета при холангите после удаления желчного пузыря
Питание и диета после холецистэктомии играет важное значение для оптимального функционирования пищеварительной системы в условиях отсутствия желчного пузыря. Диета после холецистэктомии отличается от привычного рациона. Вследствие потери депонирующей функции пузыря, питание должно быть не реже 5-6 раз в сутки.
Пациенту без желчного пузыря резко уменьшают холестеринсодержащие продукты, предельные жирные кислоты (животные жиры). После холецистэктомии не рекомендуют субпродукты, сало, жирное мясо, жареные блюда, большое количество приправ и специй, печёные и сдобные блюда, газированные напитки.
Так как ожирение способствует нарушению процесса образования жёлчи, диета после холецистэктомии предполагает питание, направленное на снижение веса.
Удаление желчного пузыря. Последствия. Отзывы
После операции по удалению желчного пузыря я очень плохо чувствовала. Болел бок, кушать ничего не могла, билирубин был 75.10.65.
Пришлось искать в интернете ответы на вопросы, которые меня мучили. Найдя доктора Евгения через блог Ирины Зайцевой, я начала получать консультации, благодаря которым у меня спустя 5 месяцев билирубин 15,7 стал.
Кушать я начала в пределах разумного, но ассортимент расширяю. Исключаю три «Ж»: жирное, желтки, жаренное, как советовал доктор Евгений Снегирь.
Даже то, что есть такой доктор, который поддержит, подскажет, посоветует — это очень удобно, ведь к врачу попасть надо время и не всегда примут. А вот ЕВГЕНИЙ ни одно мое обращение не оставил без ответа.
Новикова Лидия. Воронеж.
Мне 61 год. Пенсионерка.
Приглашаю также почитать мои статьи на блоге по этой теме. Там вы найдете много полезной информации и отзывы людей, которые перенесли операцию по удалению желчного пузыря.
Как жить после удаления желчного пузыря?Осложнения после удаления желчного пузыря
Новый проект на сайте:
ВОЗ стандарты развития ребенка: серия анимированных онлайн-калькуляторов
Следите за развитием Вашего ребенка. Сравните его рост, вес, индекс массы тела с эталонными показателями, разработанными экспертами ВОЗ…
Что такое трансаминазы
Норма АЛТ и АСТ в крови
Какие заболевания сопровождаются повышением трансаминаз?
коэффициент де Ритиса
Что такое трансаминазы
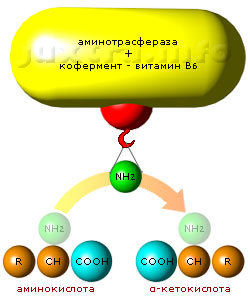
 Трансаминазы (АЛТ, АСТ) осуществляют каталитическое трансаминирование — перенос аминогруппы (NH2) между молекулой аминокислоты и молекулой α-кетокислоты
Трансаминазы (АЛТ, АСТ) осуществляют каталитическое трансаминирование — перенос аминогруппы (NH2) между молекулой аминокислоты и молекулой α-кетокислоты
Трансаминазы — внутриклеточные ферменты, осуществляющие каталитическое трансаминирование — перенос аминогруппы (NH2) между молекулой аминокислоты к молекулой α-кетокислоты без промежуточного образования аммиака. Тем самым осуществляется взаимосвязь обмена азотистых соединений с углеводным обменом.
Термин «трансаминазы» сейчас считается устаревшим. Новое название — «аминотрансферазы». Тем не менее в медицинской практике старое название прочно удерживает свои позиции.
Трансаминазы присутствуют во всех без исключения клетках, начиная от бактерий и заканчивая высшими многоклеточными организмами.
Трансаминазы специализируются на трансаминировании какой-либо одной аминокислоты или группе сходных по строению аминокислот. Аминотрансферазы именуют по названию аминокислоты, участвующей в реакции трансаминирования. Так, аланинаминотрансфераза (АЛТ, АлАТ) предназначена для аминокислоты аланина, аспартатаминотрансфераза (АСТ, АсАТ) — для аспарагиновой кислоты, глутаминатаминотрансфераза — для глутаминовой кислоты и т. д. В качестве реципиента аминогруппы может выступать α-кетоглутаровая, пировиноградная кислоты и др.
Реакция трансаминирования происходит при участии кофермента — витамина B6, или пиридоксина. Витамин B6 в форме пиридоксальфосфата составляет с аминотрансферазой единый комплекс «фермент-кофермент».
Норма АЛТ и АСТ в крови
| АЛТ | АСТ | |
|---|---|---|
| колорометрический метод | 0,1-0,68 мкмоль/(мл·ч) | 0,1-0,45 мкмоль/(мл·ч) |
| оптический тест | до 40 МЕ | до 40 МЕ |
| реакция Райтмана-Френкеля | 30-330 нмоль/(с·л) | 30-420 нмоль/(с·л) |
Какие заболевания сопровождаются повышением трансаминаз?
Аминотрансферазы имеют тканевую специфичность. В организме человека аланинаминотрансфераза наиболее активна в печени, аспартатаминотрансфераза — в сердечной мышце. Разрушение клеток этих органов при некоторых забоеваниях сопровождается выходом большого количества внутриклеточных ферментов в кровь.
Активность АЛТ и АСТ в крови повышается:
- При заболеваниях печени, прежде всего при вирусных гепатитах. Повышение трансаминаз в крови наряду с положительной тимоловой пробой является одним из наиболее ранних лабораторных признаков гепатита, появляясь еще в продромальном периоде задолго до повышения билирубина и появления желтухи:
- острые вирусные гепатиты
- хронические гепатиты
- токсические гепатиты
- лекарственные гепатиты
- бактериальные гепатиты
- внутрипечёночный холестаз
- длительно сущеструющая механическая желтуха
- опухоли печени
- При инфаркте миокарда. Рост трансаминаз в крови при инфаркте миокарда происходит на 2-3 день в 2-20 раз. При стенокардии, в отличие от инфаркта миокарда, трансаминазы в пределах нормы.
Непостоянное повышение трансаминаз происходит также при ожоговой болезни, массивной травме скелетных мышц, миоглобинурии, миозитах, миопатии, мышечной дистрофии, опухолях костей, при заболеваниях, сопровождающихся гемолизом (распадом эритроцитов), при панкреатите, после операций на брюшной полости, при подагре.
Коэффициент де Ритиса (De Ritis ratio, DRr)
Весомый вклад в изучение биохимии трансаминаз и их роли в организме был внесен итальянским учёным Фернандо де Ритисом (Fernando De Ritis).
Исследования Ф. де Ритиса показали, что диагностическое значение имеет не только содержание в крови АСТ и АЛТ само по себе, но и их соотношение. Де Ритис разработал диагностический критерий, названный в его честь коэффициентом де Ритиса.
Коэффициент де Ритиса представляет собой отношение уровня АСТ к АЛТ.
Коэффициент де Ритиса следует использовать лишь при значениях трансаминаз выше нормы.
Многочисленные медико-биохимические исследования последнего десятилетия с высокой достоверностью доказали, что значение коэффициента де Ритиса:
- DRr<1 характерно для вирусных гепатитов;
- DRr≥1 — для хронических гепатитов и дистофических заболеваний печени;
- DRr≥2 в сочетании с низким альбумином крови (<35 г/л) — для алкогольного поражения печени.
Кроме заболеваний печени, коэффициент де Ритиса также полезен для диагностики заболеваний сердца. При инфаркте миокарда его значение DRr>1,3. Поскольку в сердечной мышце содержание АСТ преобладает над АЛТ (в печени наоборот), происходит массивный выброс из повреждённых тканей в кровяное русло прежде всего аспартатаминотрансферазы. Конечно, в данном случае коэффициент де Ритиса значим при отсутствии хронических болезней печени.
В любом случае коэффициент де Ритиса следует трактовать в совокупности с другими лабораторными данными: билирубин, щелочная фосфатаза, тимоловая проба, ЛДГ, альбумин и др.
Содержание этой статьи:
Анализ крови является важным диагностическим критерием, по его результатам врач может сказать многое не только об общем состоянии пациента, но и о здоровье конкретных органов. В частности, биохимический анализ может рассказать о печени, если внимательно рассмотреть его параметры AST и ALT. Остановимся на них подробнее.
Аспартатаминотрансфераза (AST)
Вещество представляет собой фермент, способствующий транспорту аминокислоты внутри организма человека. AST (синонимы АСТ, АсАТ) присутствует в клетках всего организма, но больше всего его наблюдается в печени и сердце, чуть меньше в мышечной ткани, почках, селезёнке и поджелудочной железе. В функции фермента входит также участие в процессах выработки жёлчи, производства необходимых белковых структур, преобразования питательных веществ, расщепления токсических соединений. Норма состояния крови предусматривает минимальное количество фермента в кровотоке, при изменении уровня можно предположить наличие серьёзной патологии. Изменение значения АсАТ отмечаются раньше, чем специфические симптомы заболеваний.
Повышение показателя
Повышенный уровень АСТ наблюдается у человека если присутствуют следующие явления:
- Патологии печени (от гепатита до цирроза и рака);
- Нарушения в работе сердца (инфаркт, сбой сердечного ритма);
- Тромбоз крупных сосудов;
- Появления участков некротизации (гангрена);
- Травмы (механическое повреждение мышц), ожоги.
Причины невысокого увеличения АСТ могут указывать на значительную физическую нагрузку или наличие недавнего инъекционного введения или перорального употребления лекарственного средства, вакцины или витаминов.
Снижение показателя
Диагностическое значение имеет не только повышенный уровень AST, но и его снижение. В качестве наиболее частой причины состояния называют разрывы печени, но возможно колебание значения в меньшую сторону при беременности или недостатке витамина В6, который участвует в транспорте аспартата.
Нормальное значение
Норма уровня АсАТ отличается в зависимости от методики исследования. Результаты, полученные при различных способах определения нельзя сопоставлять между собой. Обратите внимание, что тест-система указывается лабораторией в бланке анализа. Это также значит, что в каждой лаборатории свои референсные значения, которые могут отличаться от норм, принятых в других лабораториях.
Результат AU 680
Для детей младше месячного возраста норма АсАТ составляет 25–75 единиц на литр. У более взрослых пациентов (до 14 лет) за среднестатистическим диапазоном является 15–60.
У взрослых мужчин и женщин норма отличается:
Для мужчин – 0–50.
Для женщин – 0–45.
Результат Cobas 8000
Показатель АсАТ также пересчитывается на один литр крови и измеряется в условных единицах:
| Возраст | Верхняя граница нормы АСТ / АсАТ / AST по системе Cobas 8000 |
|---|---|
| до 1 года | 58 |
| 1–4 года | 59 |
| 5–7 лет | 48 |
| 8–13 лет | 44 |
| 14–18 лет | 39 |
| Взрослые мужчины | 39 |
| Взрослые женщины | 32 |
Аланинаминотрансфераза (ALT)
ALT (синонимы АЛТ, АлАТ), так же как и АСТ, является ферментом, но аланинаминотрансфераза отвечает за передвижение аминокислоты аланина от одной клетки к другой. Благодаря ферменту центральная нервная система получает энергию для своей работы, происходит укрепление иммунитета, осуществляется нормализация обменных процессов. Вещество участвует в процессах формирования лимфоцитов. В норме АЛТ в крови присутствует в малом количестве. Наибольшая концентрация фермента наблюдается в тканях печени и сердца, чуть меньше – в почках, мышцах, селезёнке, лёгких и поджелудочной железе. Изменение содержания АлАТ в крови наблюдается при серьёзных заболеваниях, но также может быть вариантом нормального состояния.
Повышение показателя
При биохимическом исследовании крови АлАТ может быть повышен в результате следующих патологий:
- Повреждения печени и желчевыводящих путей (гепатиты, цирроз, рак, непроходимость);
- Интоксикации (алкогольная, химическая);
- Заболевания сердца и сосудов (ишемия, инфаркт, миокардит);
- Болезни крови;
- Травмы и ожоги.
Показатель ALT может повышаться после принятия лекарственных препаратов, употребления жирной пищи или фастфуда, внутримышечных инъекций.
Снижение показателя
В биохимическом анализе крови может наблюдаться снижение показателя АлАТ, это свидетельствует о недостатке витамина В6, участвующего в транспорте аланина, или тяжёлых патологиях печени: циррозе, некрозе и других.
Нормальное значение
Как и АСТ, АЛТ в крови определяют несколькими методами, лаборатория указывает его в бланке результата анализа. Исследования, выполненные по разным методикам, нельзя сопоставлять между собой.
Результат AU 680
У детей младше месячного возраста норма АлАТ составляет 13–45 единиц из расчёта на литр крови.
У детей старше одного месяца и взрослых нормальные значения ALT колеблются в зависимости от пола:
- Мужчины – от 0 до 50 единиц;
- Женщины – от 0 до 35 единиц.
Результат Cobas 8000
Согласно этой тестовой системе значение нормы показателя зависит от возраста человека и его половой принадлежности:
| Возраст | Верхняя граница нормы АЛТ / АлАТ / ALT по Cobas 8000 |
|---|---|
| до 1 года | 56 |
| 1–7 лет | 29 |
| 8–18 лет | 37 |
| Взрослые мужчины | 41 |
| Взрослые женщины | 33 |
Все значения указываются в единицах на 1 литр крови.
Когда назначается исследование
Врач может назначить биохимический анализ для изучения уровня ферментов AST и ALT если есть признаки поражения печени или при некоторых факторах, способных повлиять на её работу.
Частые симптомы патологии печени:
- Утрата аппетита;
- Случаи рвоты;
- Присутствие чувства тошноты;
- Болевой синдром в животе;
- Светлая окраска каловых масс;
- Тёмная окраска мочи;
- Желтоватый оттенок белков глаз или кожных покровов;
- Наличие зуда;
- Общая слабость;
- Повышенная утомляемость.
Факторы риска поражения печени:
- Злоупотребление спиртными напитками;
- Гепатит или перенесённая желтуха;
- Наличие патологии печени у близких родственников;
- Приём потенциально токсичных лекарственных средств (анаболические стероиды; противовоспалительные, противотуберкулёзные, противогрибковые медикаменты; антибиотики и другие);
- Сахарный диабет;
- Ожирение.
Анализ на АсАТ и АлАТ ферменты может проводиться для оценки эффективности лечения (если повышенный уровень постепенно снижается – диагностируют положительный эффект от медикаментозной терапии).
Особенности диагностики
В диагностических целях важен не только факт изменения показателей крови АсАТ и АлАТ, но и степень их повышения или понижения, а также соотношение количества ферментов между собой. К примеру:
Об инфаркте миокарда свидетельствует повышение обоих показателей (АСТ и АЛТ) в анализе в 1,5–5 раз.
Если соотношение АСТ/АЛТ находится в пределах 0,55–0,65, можно предположить вирусный гепатит в острой фазе, превышение коэффициентом отметки 0,83 свидетельствует о тяжёлом течении заболевания.
Если уровень АСТ намного превышает уровень АЛТ (соотношение АсАТ/АлАТ намного больше 1), то в качестве причины таких изменений может выступать алкогольный гепатит, повреждение мышц или цирроз.
Для исключения ошибки врач должен оценить также другие показатели крови (в случае патологии печени это билирубинаминотрансферазная диссоциация). Если отмечается повышенный уровень билирубина на фоне снижения уровня рассматриваемых ферментов, то предполагается острая форма печёночной недостаточности или подпеченочная желтуха.
Правила сдачи биохимического анализа крови
Несоблюдение правил подготовки к анализу может привести к получению заведомо ложных результатов, что повлечёт необходимость дополнительного обследования и долгой процедуры уточнения диагноза. Подготовка включает несколько основных пунктов:
- Сдача материала проводится натощак в утренние часы;
- Исключить жирную, острую пищу, алкоголь и фастфуд накануне перед сдачей крови;
- Не курить за полчаса до процедуры;
- Исключить физическую и эмоциональную нагрузку накануне вечером и утром перед забором крови;
- Не следует сдавать материал сразу после рентгенографии, флюорографии, физиотерапевтических процедур, ультразвукового или ректального исследования;
- Необходимо рассказать врачу обо всех принимаемых лекарственных препаратах, витаминах, биологически активных добавках и прививках перед назначением биохимического исследования.
Диагностика заболеваний по результатам анализа крови – сложные процесс, требующий наличия соответствующих знаний, поэтому расшифровку результатов необходимо доверить квалифицированным врачам.
Источник: prokrov.ru
Читайте также
Вид:





