Пост синдром после удаления желчного пузыря

Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
Общие сведения
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
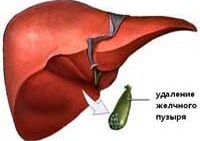
Постхолецистэктомический синдром
Причины
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Статистика показывает, что с каждым годом растет количество людей, которые перенесли операции по удалению желчного пузыря. 70% пациентов после нее не испытывают никакого дискомфорта. Но 30% после холецистэктомии сталкиваются с различными расстройствами желчевыводящих путей и других органов. Все виды расстройств в этой сфере в медицине объединяются под понятием «постхолецистэктомический синдром».
Что это такое
ПХЭС (Постхолецистэктомический синдром) — это ряд симптомов, возникающих в результате проведения операции по удалению желчного пузыря или холецистэктомии. Характеризуется дисфункцией системы желчевыведения, в том числе затруднением поступления поджелудочного сока и желчи в кишечник.
Желчный пузырь (ЖП) — орган человека, в котором накапливается желчь. В результате его сокращения желчь выбрасывается в двенадцатиперстную кишку и помогает переваривать пищу. После проведения операции по удалению ЖП организм перестраивается. Низкая приспосабливаемость, например, снижение иммунитета, вызванные рядом причин, способствуют возникновению постхолецистэктомического синдрома. Чаще всего от него страдают лица женского пола. У детей данное заболевание встречается крайне редко.
Замечено, что патология может возникнуть сразу же после холецистэктомии или через несколько лет.
Причины появления и симптомы
Постхолецистэктомический синдром был открыт еще в тридцатые годы прошлого столетия, но до сегодняшнего дня это явление до конца не изучено. Основной причиной появления принято считать нарушение тока желчи.
К возникновению патологии могут привести:
- Дисбактериоз кишечника.
- Изменение в составе желчи.
- Застой желчи в двенадцатиперстной кишке, вызванный воспалением или другими нарушениями.
- Наличие камней в желчном пузыре.
- Поздняя операция по удалению ЖП.
- Недостаточно полная подготовка к хирургическому вмешательству и ее проведение, диагностика.
- Наличие спаек.
- Инфекция.
- Гиперсекреция желчи гепатоцитами.
- Спазмы сфинктера Одди.
- Хирургические ошибки при операции.
- Патология в протоке.
На развитие ПХЭС могут повлиять также заболевания:
- Непроходимость кишечника.
- Воспаление кишечника.
- Киста в желчном протоке.
- Панкреатит.
- Воспаление в толстом кишечнике.
- Синдром раздраженного кишечника.
- Гастроэзофагеальная рефлюксная болезнь или расстройство пищеварительной системы.
- Увеличение, сопровождающееся воспалением анальных сосочков.
- Свищи желчевыводящих путей.
О развитии патологии свидетельствуют симптомы:
- Главный признак синдрома — режущие болевые ощущения. Такие приступы боли обычно беспокоят более двадцати минут и повторяются в течение трех месяцев. В некоторых случаях могут напоминать болевые ощущения, как при болезнях ЖКТ (желудочно-кишечного тракта). Неприятные ощущения обычно возникают сразу после приема пищи в ночное время суток.
- Иногда патология проявляется в виде диареи, тяжести в области живота после тяжелой еды, тошноты, урчания в животе, вздутия, сухости и горечи во рту, отрыжкой.
- Нарушается всасывание в кишечнике. Это сопровождается резким похудением и гиповитаминозом. Человек быстро устает и много времени проводит в кровати, утомляется на работе, у него снижается аппетит, интерес к жизни и появляется сильная сонливость. Нарушается стул. Больной часто ходит в туалет, кал становится более жидким и неприятно пахнущим.
- В исключительных случаях возникают лихорадка, озноб, гипергидроз, тахикардия, кожный зуд и другие симптомы.
- ПХЭС может сопровождаться невралгическими расстройствами и болевыми ощущениями в области спины.
- Из-за постоянной боли и снижения качества жизни возникают тревога, страх, раздражительность, напряжение и излишняя эмоциональность.
После операции могут возникнуть также осложнения, например, разойтись швы или развиться атеросклероз.
Диагностика
Постановка диагноза постхолецистэктомический синдром происходит в гастроэнтерологии. Больной направляется на прием к врачу, который анализирует жалобы пациента, выясняет, когда проявились первые симптомы и когда была проведена операция. Врач также собирает данные о наличии каких-либо болезней или патологий ЖКТ у родственников.
Для диагностики ПХЭС используются следующие методы:
- Общий анализ клеток крови.
- Компьютерная томография и магнитно-резонансная томография сосудов и органов брюшной полости.
- Общий анализ мочи.
- БИК.
- Анализ кала: наличие или отсутствие в нем различных веществ, фрагментов пищи.
- УЗИ органов желудочно-кишечного тракта.
- Анализ желчи.
Для получения полной картины исследования могут быть использованы дополнительные методы:
- Флюорография (для подтверждения диагноза и полного исключения заболевания легких).
- Рентгеноконтрастное исследование желудка.
- Обследование желудочно-кишечного тракта и пищеварительной системы с помощью гастроскопии и ФГДС.
- Сцинтиграфия.
- Кардиограмма.
- Трансабдоминальная ультрасонография.
- Различные виды зондирования.
- Рентгенография желчных путей.
- Манометрия сфинктера Одди.
- РХПГ и другие.
Лечение
Для терапии постхолецистэктомического синдрома могут быть использованы разные методы. Обычно под лечением данной проблемы понимают комплексные методы, направленные на нормализацию работы пищеварительной системы.
Смысл терапии заключается в строгом соблюдении специального режима питания и приеме медикаментов. Если они окажутся недостаточно эффективными, врач предложит хирургический метод решения проблемы.
Медикаментозная терапия
Основа любого лечения — прием специальных лекарственных средств. При обнаружении постхолецистэкомического синдрома назначаются обезболивающие таблетки или спазмолитики, которые позволяют избавиться от болевых ощущений в брюшной области. Подойдет обычная Но-шпа. Но для устранения проблемы с пищеварением недостаточно заглушить боль, придется купить в аптеке ферментные препараты, например, Мезим, а также желчегонные (Аллохол), для улучшения работы желудочно-кишечного тракта (Тримедат) и антибактериальные (Тетрациклин).
Потребуется пить препараты для печени (Эссенциале), лекарственные средства для нормализации микрофлоры кишечника (Линекс), нестероидные противовоспалительные препараты (Парацетамол) и для вывода вредных веществ (активированный уголь).
Внимание! Заниматься самолечением при обнаружении и развитии постхолецистэктомического синдрома не рекомендуется. Перед началом лечения стоит проконсультироваться со специалистом. Если запустить развитие болезни, то хирургического вмешательства не избежать.
Физиотерапия
Чтобы избавиться от проблем с пищеварительным трактом после холецистэктомии, врачи назначают физиотерапию. Она позволяет стимулировать репаративные и процессы и восстановление организма. В физиотерапию входят следующие виды процедур:
- радоновые ванны;
- гальванизация;
- ультразвук;
- магнитотерапия;
- лазеротерапия;
- электрофорез;
- аппликация озокерита;
- аплипульстерапия;
- парафинотерапия и другие.
Физиотерапию нельзя проводить людям, страдающим от заболеваний печени. Спустя шесть месяцев после операции больным рекомендуют пройти лечение в санатории и занятия лечебной физкультурой.
Народная медицина
В качестве дополнительного средства для реабилитации организма после операции по удалению желчного пузыря и возникновения различных патологий может быть использована народная медицина. Использовать ее в качестве основного способа борьбы с ПХЭС категорически нельзя. Перед началом лечения с помощью народных средств лучше проконсультироваться со специалистом и обсудить варианты решения проблемы.
Улучшить состояние больного могут помочь:
- Настойки из чистотела, корня валерианы или цветов календулы.
- Отвары. Классическим является отвар из ромашки.
- Выгнать желчь можно с помощью различных сборов – мята, пижма, календула.
- Чай из ягод шиповника. Желательно, чтобы ягоды были сухими. Обычно сбор осуществляется осенью. Горстку ягод положить в термос или чайник и налить кипяток. Немного дать настояться, пить вместо обычного чая несколько раз в день.
Такие несложные средства народной медицины позволяют улучшить общее состояние организма при ПХЭС, вывести желчь и снять воспаление. Данный вид лечения окажет положительное влияние на организм, если сочетать его с медикаментозной терапией. Его следует принимать в течение 30 дней за тридцать минут до приема пищи или спустя час после.
Оперативное лечение
Хирургическое вмешательство — крайняя мера лечения. Оно используется только, если медикаментозная терапия в комплексе с физиотерапией и народной медициной не приносят нужного результата.
Для решения проблемы хирург устанавливает в сфинктер Одди стенд:
- Сначала рассекаются спайки, тонкая кишка отделяется от передней брюшной стенки, освобождаются сальник от брюшной стенки и поперечная ободочная кишка;
- Затем сальник отделяется от брюшной стенки в зоне оперативного вмешательства. Освобождается правая доля печени, печень и подпеченочное пространство;
- После этого происходит освобождение двенадцатиперстной кишки из ложа желчного пузыря. Выделяются культи желчного пузыря (клипирование пузырной артерии);
- Заключительный этап — окончательное выделение культи. Извлекается конкремент, проводится санация зоны оперативного вмешательства.
Диета
При постхолецистэктомическом синдроме врачи обязательно рекомендуют соблюдать строгую диету. Кушать нужно часто и небольшими порциями (пять или шесть раз в день). Огранить употребление жирной пищи, полностью отказаться от жареного, острого и кислого.
Категорически запрещен алкоголь. Идеальный рацион для больного — блюда с витаминами и другими полезными веществами.
Разрешенные и запрещенные продукты
В пищу разрешено употреблять:
- курицу;
- салаты из фруктов и овощей;
- овощи из семейства бобовых;
- молочнокислые продукты невысокой жирности;
- компот из фруктов;
- подсушенный хлеб;
- фруктовые морсы;
- зелень;
- суп из овощей;
- диетическое мясо;
- рассыпчатые каши и другие продукты.
Полностью следует убрать из своего рациона:
- выпечку и сдобу;
- свинину;
- алкогольные напитки;
- жареную и жирную рыбу;
- мясо свинины и сало;
- различные виды специй;
- кофе;
- копченое мясо;
- рыбу и другие продукты;
- крепкий черный чай;
- мандарины и другие сладкие фрукты.
Если питаться в соответствии с предложенной диетой, это будет способствовать нормализации общего состояния организма и желудочно-кишечного тракта.
Примерное меню
Первый прием пищи: рассыпчатые каши, фрукты и маложирные молочнокислые продукты.
Второй: овощной суп, подсушенный хлеб, зелень и компот.
Третий: нежирная отварная говядина или курятина, овощи из семейства бобовых и компот.
Четвертый: овощной или фруктовый салат, компот.
Пятый: маложирные молочнокислые продукты, подсушенный хлеб или компот.
Перед составлением меню лучше проконсультироваться со специалистом.



