Портальная вена желчного пузыря

Воротная вена печени (ВВ, портальная вена) представляет собой крупный ствол, в который поступает кровь из селезенки, кишечника и желудка. Затем она перемещается в печень. Орган обеспечивает очищение крови, и она снова поступает в общее русло.
Система воротной вены
Анатомическое строение воротной вены сложное. Ствол имеет множество ответвлений на венулы и прочие различные по диаметру кровеносные русла. Портальная система представляет собой еще один круг кровотока, назначением которой является очистка плазмы крови от продуктов распада и токсических компонентов.

Ряд заболеваний отражается на изменении кровотока по системе воротной вены
Изменившиеся размеры воротной вены позволяют диагностировать определенные патологии. Ее нормальная длина равна 6–8 см, а диаметр – не больше 1,5 см.
Возможные патологии
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз ВВ
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.

Эхограмма — один из используемых методов исследования
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Важно! Допплерометрия показывает полное отсутствие кровотока в зоне формирования тромба.
Кавернозная трансформация
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Синдром портальной гипертензии
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Характерный признак синдрома – увеличение объема селезенки. Причиной становится венозный застой. Кровь не может покинуть пределы органа из-за закупорки вен селезенки. Кроме спленомегалии, отмечается скопление жидкости в брюшной полости, а также варикозное расширение вен нижней части пищевода.

Ультразвуковая диагностика позволяет дифференцировать патологию
В ходе УЗИ-исследования выявляются увеличенные в размерах печень и селезенка, скопление жидкости. Размеры воротной вены и кровоток оцениваются с помощью допплерографии. Для портальной гипертензии характерно увеличение ее диаметра, а также расширение верхней брыжеечной и селезеночной вен.
Пилефлебит
Среди воспалительных процессов ведущее место занимает гнойное воспаление воротной вены – пилефлебит. Провоцирующим фактором чаще всего выступает острый аппендицит. При отсутствии лечения происходит некротизация тканей печени, завершающаяся смертью человека.
Заболевание не имеет характерной симптоматики. Клиническая картина выглядит следующим образом:
- сильный жар; озноб;
- появляются признаки отравления;
- сильные боли в животе;
- внутреннее кровоизлияние в области вен пищевода и/или желудка;
- желтуха, вызванная поражение паренхимы печени.
Лабораторные исследования показывают увеличение концентрации лейкоцитов, повышение скорости оседания эритроцитов. Такое смещение показателей указывает на острое гнойное воспаление. Подтвердить диагноз можно только при помощи УЗИ, МРТ и КТ.

Симптомы патологий воротной вены и вероятные осложнения
Заболевание протекает в острой и хронической форме, что отражается на текущей симптоматике. Для острой формы типичны следующие симптомы: развитие сильных болей в животе, повышение температуры тела до значительных показателей, лихорадка, увеличение объема селезенки, развитие тошноты, рвота, диарея.
Симптоматика развивается одновременно, что приводит к сильному ухудшению общего состояния.тХроническое течение болезни опасно полным отсутствием какой-либо симптоматики. Заболевание диагностируется совершенно случайно в ходе планового УЗИ-исследования.

При отсутствии адекватной терапии не исключено развитие ишемии кишечника, что выражается в гибели его тканей в результате закупорки мезентериальных сосудов
Отсутствие патологической симптоматики становится причиной запуска компенсаторных механизмов. Чтобы защититься от болей, тошноты и прочих проявлений, организм запускает процесс вазодилатации – увеличение диаметра печеночной артерии и образование каверномы.
По мере ухудшения состояния у больного, все же, развиваются определенные симптомы: слабость, нарушения аппетита. Особую опасность для человека представляет портальная гипертензия. Для нее характерно развитие асцита, увеличение подкожных вен, расположенных на передней брюшной стенке, а также варикоз вен пищевода.
Для хронической стадии тромбоза характерно воспаление воротной вены. Признаками состояния могут выступать:
- тупые непрекращающиеся боли в животе;
- долго удерживающаяся субфебрильная температура;
- увеличение печени и селезенки.
Важно! Варикоз вен пищевода может становиться причиной внутреннего кровотечения.
Диагностические мероприятия
Основная диагностическая методика, позволяющая выявлять изменения воротной вены, остается УЗИ. Исследование может назначаться женщинам в положении, детям и пациентам преклонного возраста. Допплерометрия, используемая совместно с УЗИ, помогает дать оценку скорости и направлению кровотока. В норме он должен быть направлен в сторону органа.
При развитии тромбоза в просвете сосуда выявляется гиперэхогенное (плотное) неоднородное образование. Оно может заполнять как весь просвет сосуда, так и перекрывать его только частично. В первом случае движение крови полностью прекращается.

Одна из распространенных патологий сосудов печени
При развитии синдрома портальной гипертензии выявляется расширение сосудистого просвета. Кроме этого, медик выявляет увеличенную в размерах печень, скопление жидкости. Допплерография покажет снижение скорости кровотока.
Возможным признаком портальной гипертензии становится кавернома. Пациенту в обязательном порядке назначают проведение ФГДС с целью оценки состояния анастомозов пищевода. Дополнительно может быть рекомендована эзофагоскопия и рентгенология пищевода и желудка.
Кроме УЗИ-исследования, может использоваться методика компьютерной томографии с контрастирующим веществом. К преимуществу применения КТ стоит отнести визуализацию паренхимы печени, лимфатических узлов и прочих образований, расположенных в непосредственной близости.
Ангиография – наиболее точная методика диагностирования тромбоза воротной вены. Инструментальные исследования дополняются тестированием крови. Клинический интерес представляют показатели лейкоцитов, печеночных ферментов, билирубина.
Лечение патологии
Лечение заболевания предполагает комплексный подход и включает прием лекарственных средств, оперативное вмешательство. Медикаментозная терапия включает прием следующих средств:
- препаратов из группы антикоагулянтов – предупреждает формирование тромбов и улучшает проходимость сосудов;
- тромболитиков – растворяют уже имеющиеся тромбы, освобождая просвет воротной вены.

Препараты назначает лечащий врач, исходя из текущей симптоматики
При отсутствии терапевтического результата от подобранной лекарственной терапии, человеку назначается оперативное лечение. Может быть выполнена чрезпеченочная ангиопластика либо тромболиз.
Основным осложнением оперативного лечения становится кровотечения вен пищевода и развития кишечной ишемии. Любая патология воротной вены печени – серьезное состояние, требующее назначения адекватной состоянию терапии.
Печень как важный орган, на который возложено более пятисот функций, весьма прихотливо устроена природой. Это удивительное анатомическое образование, без которого невозможна деятельность человеческого организма, и оно постоянно удивляет исследователей выполнением совершенно разноплановых обязанностей. Для этого было необходимо специфическое устройство, без которого такая деятельность невозможна, но чем сложнее любой механизм, тем больше вероятность его поломки.
Портальная вена печени, норма которой позволяет благополучно транспортировать ток крови, необходимый для полноценной жизнедеятельности и снабжения кислородом, в патологическом состоянии может привести к нарушениям кровообращения жизненно важного органа и сбоям в работе других важных сегментов кровеносной системы. Поэтому при проведении исследований ей уделяется особое внимание.
Функции, характеристика, поразительные факты
Портальная или воротная вена – это одно и то же полое анатомическое образование, которое получило от анатомов-исследователей образное название от ворот печени. Поэтому иногда ее называют воротной веной печени, хотя такое название сродни непрофессиональному словосочетанию гепатит печени (гепатит в переводе означает воспаление печени, так что еще одно упоминание непарного органа – это уже тавтология).
Огромный ствол предусмотрен природой у человека и животных. Следует учитывать:
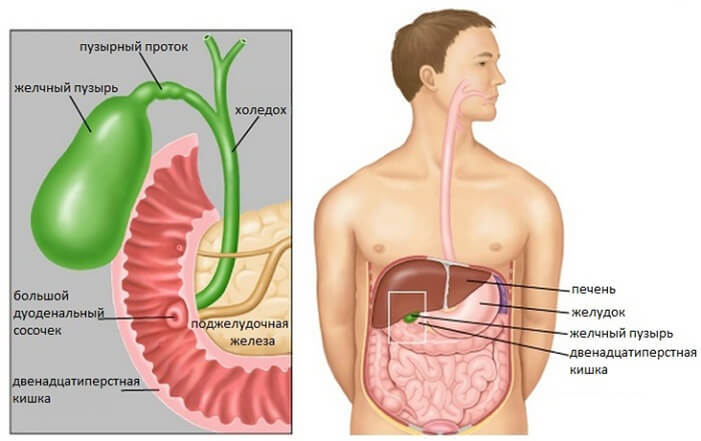
- Портальная вена необходима для сбора венозной крови с органов, расположенных в брюшной полости, а это – вся гепатобилиарная система (печень, поджелудочная и желчный), интенсивно работающие желудок и селезенка, весь кишечник, кроме нижней трети прямого.
- Портальная вена (калька с латинского слова ворота) – самая большая в человеческом организме, она расположена в непосредственной близости от печёночной артерии, нервных окончаний, лимфоузлов, в печеночно-дуоденальной связке, обеспечивающей стабильность соединения ЖКТ и ГБС.
- Отмечено два варианта строения портальной вены, которые не считаются патологией. Норма и тогда, когда она состоит из верхней и нижней брыжеечной, в купе с селезеночной, но физиологическим может быть и другой вариант – нижняя брыжеечная впадает в селезеночную, а воротная уже образуется из верхней и лиенальной.
- В портальную вену впадает пузырная, околопупочные и обе желудочные вены, а также предпривратниковая. В норме весь объем венозной крови, попадающей в нее, направляется в экзокринную железу для очистки и снова перенаправляется для дальнейшего прохождения цикла кровообращения.
- Причудливое строение и многочисленные ответвления с вариабельным диаметром – это отдельный небольшой круг для прохождения кровотока, в котором гуморальная жидкость очищается от токсинов и продуктов распада.
Отклонение от нормы воротной вены – не только симптом патологических трансформаций, которые произошли в брюшной полости. Этиология изменений носит весьма широкий характер и приводит, в свою очередь, к развитию других патологий. В острой форме болезни ПВ значительно ухудшают состояние пациента. Переход в хроническую означает постепенно наступающие патологические трансформации. В организме происходит запуск компенсаторных механизмов, которые ненадолго спасают ситуацию, но одновременно приводят к постепенному ухудшению общей функциональности и развитию других опасных симптомов.
УЗИ печени нередко позволяет выявить хронические заболевания, протекающие бессимптомно. Предметом ультразвукового исследования может быть простое плановое изучение состояния ГБС на предмет нормы и ее сосудистой системы. Важный диагностический критерий – портальная вена печени: норма протяженности до 6-8 сантиметров, а диаметр ВВ не должен превышать полутора сантиметров. Все остальные, видоизмененные показатели – наглядное свидетельство присутствия патологии.
Взаимосвязь и взаимовлияние
Патологическое состояние печени – одна из главных, но не единственная причина того, что портальная вена утрачивает привычное состояние нормы и способность к осуществлению своих функций. Различают четыре вида возможных патологий, но у каждого из них может быть вариабельный путь к развитию, не всегда связанный напрямую с состоянием непарного органа, но неизменно приводящий к его ухудшению в процессе прогрессирования.
Тромбоз портальной вены
Может возникнуть на фоне травмирования стенок при механическом повреждении или быть следствием ятрогенных осложнений. Нередко тромбирование становится результатом инфекции из брюшной полости или мочеполовой системы. Причиной тромбообразования бывает сердечная недостаточность или нефункциональность органов кроветворения, системы свертываемости, изменения состава гуморальной жидкости. Но с такой же вероятностью причиной закупорки вены становятся препятствия кровотоку – значительное увеличение матки при многоплодной беременности, послеродовые осложнения, опухоль поджелудочной железы.
Тромб может сформироваться в селезеночной вене и под напором гуморальной жидкости мигрировать в вену, развиться непосредственно в стволе или пройти из печени. Острый тромбоз в большинстве случаев предполагает негативный прогноз, но встречается редко. Летальный исход наступает из-за отмирания непарных органов после перекрытия воротной вены тромбом. При хроническом наблюдается только периодическое частичное перекрытие просвета, однако, УЗИ назначается при характерных симптомах – неожиданные боли в брюшной области, асцит, отечность конечностей, кровавая рвота, прямокишечное кровотечение. Стадия заболевания определяется местонахождением негативного образования, на третьей – поражены все вены брюшной полости, а на четвертой кровоток практически прекращается.
Портальный тромбоз может быть следствием цирроза на определенном этапе заболевания, острого аппендицита. Нередко его причину установить не удается, и он считается идиопатическим. Отхождение от нормы наблюдается значительное – диаметр ВВ увеличивается, расширяются все сосуды сосудистой сети, появляется кавернозное перерождение.
Портальная гипертензия
В отличие от тромбоза имеет прямую взаимосвязь с патологиями печени (наследственными аномалиями строения, ставших результатом неблагоприятных условий в период вынашивания или заложенных на генетическом уровне). Такой диагноз может быть поставлен при отсутствии портальной вены или ее неправильном строении, при совмещении артерии и вены.
Тромбоз, тяжелые системные заболевания, новообразования могут стать причиной предпеченочной портальной гипертензии. Инфекции или билиарный цирроз, неинфекционное воспаление, паразитарная инвазия – причины внутрипечёночной ПГ, и только постпеченочная – результат патологий кровообращения – сердечного заболевания или закупорки нижней полой вены.
При тотальной ПГ поражается вся сосудистая сеть, а сегментарная касается только селезеночной вены. Прогрессирование заболевания приводит к спленомегалии, кровотечениям из вен ЖКТ, кавернозная трансформация тоже вероятна, поскольку у организма – это единственный способ хоть как-то компенсировать создавшийся дефицит кровообращения.
Каверномы ПВ
В некоторых источниках выделяется как отдельная патология, и это правильно, потому что кавернома может быть следствием врожденных патологий, пороком развития. Причин такого образования множество, и каждый случай в детском возрасте требует отдельного рассмотрения. Во взрослом возрасте ее появление связывают с хроническим гепатитом, циррозом, портальной гипертензией, а в некоторых случаях и с хронически протекающим тромбозом.
Пилефлебит
Гнойное воспалительное поражение портальной вены, которое протекает бессимптомно, приводит к поражению печени и летальному исходу. Еще совсем недавно такой диагноз был в компетенции патологоанатома, однако, современные методы исследования позволяют выявить его гораздо раньше и даже оказать своевременную помощь.
Диагностика
Экзокринная железа – орган, без которого невозможно существование человеческого организма. Она не может работать в физиологическом режиме, в норме, если нарушается ее кровообращение. Портальная вена и ее норма определяет полноценную очистку венозной крови от токсинов и отравляющих соединений. Достоверным поводом к появлению патологий признаны не только заболевания. Человек может прийти к патологиям ВВ, злоупотребляя токсичными соединениями – этанолом, наркотиками, лекарственными соединениями. Для предупреждения развития фатального сценария проводится плановое обследование печени на УЗИ, и если данных для диагноза недостаточно, могут назначаться магнитно-резонансная томография, допплерография сосудов.
Нормальное состояние портальной вены определяется техником-узистом, который обладает достаточным уровнем профессиональных знаний и практическим опытом. Ультразвуковое обследование в норме показывает:
- Соответствие органа размерным критериям и правильное его расположение. Отклонение от размеров, тотальное или сегментарное, смещение от привычного месторасположения – важный фактор, указывающий на присутствие патологии. Небольшие отклонения могут быть следствием индивидуального строения, половой принадлежности или возраста.
- В норме ровная верхняя поверхность, острые края и четкие контуры. Появление бугров, закругленность краев, – наглядная демонстрация патологического процесса.
- Сосуды могут исследоваться ангиографией, МРТ или допплерометрией. Последний метод позволяет обнаружить отсутствие кровотока и расширение сосудистого просвета. Гиперэхогенность при УЗИ указывает на тромбоз, уменьшение кровотока и расширенное русло сосуда при допплерометрии – портальную гипертензию.
Норма портальной вены – это ее физиологическое состояние – отсутствие непредусмотренных природой анастомозов, нормальная толщина сосудистой стенки, хороший напор кровотока, диаметр сосуда – 1,5 см, его длина – не более 8. Любая норма – понятие условное, но референсные значения не должны отклоняться в сторону уменьшения или увеличения на значительные показатели. Если такое явление обнаружено, значит, нужно обращаться к врачу и начинать лечение.