Перстневидноклеточный рак желчного пузыря
Перстневидноклеточный рак — термин, которым обозначают гистологический тип злокачественных опухолей. Чаще всего он встречается в желудке, иногда обнаруживается в молочной железе, кишечнике, легких, мочевом пузыре, поджелудочной железе.
Некоторые цифры и факты:
- На долю перстневидноклеточного рака приходится 8–30% от всех злокачественных опухолей желудка.
- Среди больных аденокарциномой на каждую женщину приходится примерно двое мужчин, при перстневидноклеточном раке это соотношение смещено в сторону женщин.
- Перстневидноклеточный рак встречается в более молодом возрасте по сравнению с другими типами рака в желудке. Средний возраст пациентов — 55–60 лет.
- Зачастую данный тип злокачественных опухолей диагностируют на поздних стадиях.
- Распространенность других типов злокачественных опухолей желудка во всем мире снижается, а перстневидно-клеточного рака — растет. Так, в 2000 году он стал встречаться в 10 раз чаще по сравнению с 1997 годом.
Почему этот тип опухолей желудка так называется?

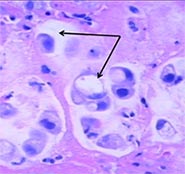
Этим термином обозначают гистологический тип опухоли. После окрашивания раковые клетки под микроскопом напоминают перстни. В центре клетки находится вакуоль (пузырек), заполненная муцином (слизью). Вокруг нее расположена тонкая полоска цитоплазмы, ядро тоже смещено на периферию.
Причины возникновения
Любой тип рака возникает из-за того, что в клетке происходят некоторые мутации, она перестает правильно реагировать на сигналы извне и начинает бесконтрольно размножаться. Изменения происходят в генах, которые контролируют размножение клеток, восстанавливают поврежденную ДНК, регулируют апоптоз (запрограммированную клеточную смерть). В каждом конкретном случае невозможно назвать точные причины, из-за которых произошли мутации, вызвавшие рак. Известны только факторы риска, повышающие вероятность развития онкологического заболевания.
Кто входит в группу повышенного риска?
Известно, что одним из главных факторов риска рака желудка является бактерия H. pylori. Она присутствует в организме примерно половины людей, как правило, заражение происходит еще в молодом возрасте. Чаще всего H. pylori не вызывает каких-либо проблем, но иногда провоцирует развитие хронического гастрита, язвенной болезни и злокачественных опухолей.
При перстневидноклеточном раке роль H. pylori неоднозначна. Зачастую опухоли развиваются у людей, в желудке которых не обнаруживается бактерия.
Роль других факторов риска злокачественных опухолей желудка, таких как курение, рацион с высоким содержанием соленой и копченой пищи, хронический гастрит, в отношении перстневидноклеточного рака изучена недостаточно.
В некоторых случаях заболевание развивается из-за наследственных мутаций (передаются от родителей детям) в гене CDH1. Могут играть роль соматические (не передающиеся по наследству) мутации в гене APC.
Симптомы
На ранних стадиях опухоль себя не проявляет, поэтому ее сложно диагностировать. По мере прогрессирования заболевания появляются некоторые симптомы:
- беспричинная потеря веса;
- снижение аппетита;
- дискомфорт в животе, обычно выше пупка;
- боли в животе;
- изжога;
- быстрое насыщение, ощущение «полного живота», даже если человек съел немного;
- тошнота;
- рвота, в некоторых случаях — с примесью крови;
- увеличение живота;
- бледность, слабость, головокружения, учащенное дыхание и пульс, — признаки анемии в результате внутреннего кровотечения;
- примесь крови в стуле.
Чаще всего эти симптомы свидетельствуют не об онкологическом заболевании, а о других патологиях, например, гастрите, язвенной болезни, вирусных инфекциях. Но вы не узнаете точно, пока не посетите врача и не проверитесь. Особенно должно насторожить, если эти симптомы сохраняются в течение длительного времени, усиливаются.
Стадии
Врачи-онкологи определяют стадию рака желудка в соответствии с международной системой TNM. Учитываются размеры опухоли и ее распространение в окружающие ткани (T), наличие очагов поражения в регионарных лимфоузлах (N), отдаленных метастазов (M).
В общих чертах классификация выглядит следующим образом:
- Стадия I — опухоль, которая находится в слизистой оболочке и не прорастает в более глубокие слои стенки органа. Опухолевые клетки могут распространяться в регионарные лимфатические узлы.
- Стадия II — опухоль, которая проросла в мышечный слой стенки желудка, с более широким вовлечением лимфатических узлов.
- Стадия III — опухоль, которая проросла через всю стенку желудка или распространилась на многие близлежащие лимфатические узлы.
- Стадия IV — имеются отдаленные метастазы.
Классификация заболевания
Одна из важных характеристик раковых опухолей — степень злокачественности. Она зависит от степени дифференцировки, то есть от того, насколько сильно изменились опухолевые клетки, насколько сильно они отличаются от нормальных. Чем ниже степень дифференцировки и выше степень злокачественности, тем агрессивнее будет вести себя рак, хуже прогноз.
И здесь с перстневидноклеточным раком желудка не всё так просто. В России его традиционно относят к агрессивным опухолям с плохим прогнозом. А японские эксперты отмечают, что результаты лечения обычно такие же, как в случае с другими типами рака желудка. С одной стороны, опухоль является низкодифференцированной, так как сильно отличается от нормальной ткани. В то же время, раковые клетки производят слизь, поэтому можно говорить, что их дифференцировка отчасти сохранена.
Перстневидноклеточный рак желудка относят к диффузным опухолям, так как он имеет тенденцию распространяться на большую часть органа. Злокачественные опухоли, связанные с мутациями в гене CDH1, называют наследственным диффузным раком желудка.
Методы диагностики
Обычно злокачественную опухоль обнаруживают с помощью гастроскопии — эндоскопического исследования желудка. Во время этой процедуры врач осматривает слизистую оболочку органа, находит патологически измененные участки и проводит биопсию — получает фрагмент подозрительной ткани, чтобы исследовать ее в лаборатории. Гастроскопию можно сочетать с ультразвуковой диагностикой — такое исследование называется эндоУЗИ. УЗ-датчик находится на конце эндоскопа, с помощь него изучают стенку желудка, окружающие ткани, лимфатические узлы.
Анемию и желудочное кровотечение помогают выявить общий анализ крови и анализ кала на скрытую кровь.
Для того чтобы обнаружить очаги рака за пределами желудка и оценить стадию рака, проводят компьютерную томографию, МРТ, ПЭТ-сканирование. Диагностическая лапароскопия помогает обнаружить очаги поражения в брюшине.
Лечение перстневидноклеточного рака желудка
В настоящее время ведутся дискуссии о том, должна ли отличаться тактика лечения, если по результатам биопсии в желудке диагностирована перстневидноклеточная опухоль. В России отдельных рекомендаций нет, лечение проводится в соответствии со стандартными рекомендациями для аденокарциномы желудка (в соответствии с «Практическими рекомендациями по лекарственному лечению рака желудка», версия 2018 года).
Лечебную тактику определяет врачебный консилиум (хирург-онколог, химиотерапевт, терапевт, врач-эндоскопист, анестезиолог), в зависимости от стадии опухоли и состояния пациента.
Хирургическое лечение
В случаях, когда опухоль является резектабельной, основным видом лечения является её хирургическое удаление. Обычно выполняют субтотальную резекцию (удаление верхней, большей частит органа) или гастрэктомию (удаление всего желудка). Одновременно удаляют близлежащие лимфатические узлы.
Такие вмешательства могут быть выполнены лапароскопически — без разреза, через проколы в стенке живота. При этом меньше травмируются ткани, минимальна кровопотеря, больной быстрее восстанавливается и возвращается к привычной жизни.
Химиотерапия
Если опухоль глубоко прорастает в стенку желудка, распространяется в лимфатические узлы или отличается высокой степенью злокачественности, показана адъювантная (послеоперационная) химиотерапия.
При более распространенном раке назначают периоперационную химиотерапию: три курса химиопрепаратов до хирургического лечения и еще три — после.
Применяют разные сочетания химиопрепаратов:
- XELOX — капецитабин + оксалиплатин;
- CF — цисплатин + фторурацил;
- ECF — эпирубицин + цисплатин + фторурацил;
- ECX — эпирубицин + цисплатин + капецитабин;
- EОХ — эпирубицин + оксалиплатин + капецитабин.
При раке с метастазами химиотерапия может стать основным методом лечения. Курс проводят в течение 18 недель с последующим наблюдением или до тех пор, пока опухоль не начинает снова прогрессировать.
Лучевая терапия
Лучевую терапию обычно проводят в сочетании с химиотерапией, такое лечение называется химиолучевым. Оно показано в следующих случаях:
- если во время операции не получилось удалить всю опухоль;
- если по результатам биопсии удаленной опухоли обнаружен позитивный край резекции (рядом с линией разреза есть раковые клетки, а значит, они могли остаться и в организме);
- если не получилось удалить нужное число лимфатических узлов.
Перстневидно-клеточные опухоли желудка плохо реагируют на химиотерапию и химиолучевую терапию, поэтому на поздних стадиях его очень сложно лечить. В Европейской клинике можно провести молекулярно-генетический анализ опухолевых клеток — это помогает подобрать наиболее эффективные препараты для конкретного пациента.
Таргетная терапия
Таргетные препараты воздействуют на определенные «молекулы-мишени», которые помогают раковым клеткам быстро размножаться и выживать. Если при раке желудка в клетках обнаружены определенные маркеры, может быть назначен таргетный препарат из группы ингибиторов HER2 — трастузумаб.
Восстановление и жизнь после лечения
Восстановительный период после удаления желудка протекает следующим образом:
- После операции пациенту устанавливают назогастральный зонд — тонкую трубку, один конец которой находится в желудке, а другой выходит из носа. Впоследствии ее удаляют.
- Пока больной не может принимать пищу самостоятельно, его питание осуществляется внутривенно.
- Примерно через неделю пациент полностью переходит на самостоятельное питание.
- Выписка из стационара осуществляется через 1–2 недели после вмешательства.
- Впоследствии нужно придерживаться диеты, рекомендованной врачом.
После того как лечение завершено, нужно периодически являться на осмотры к врачу и проходить обследования, придерживаться здорового образа жизни.
Осложнения
Серьезное осложнение перстневидноклеточного рака желудка — канцероматоз (раковое поражение) брюшины. При этом развивается асцит (скопление жидкости в животе), резко ухудшается состояние больного, прогноз, становится невозможным проведение активной противоопухолевой терапии.
Врачи в Европейской клинике имеют большой опыт лечения асцита у онкологических больных. Свяжитесь с нами, мы знаем, как помочь.
Рецидив, метастазы
Если при раке желудка обнаружены отдаленные метастазы, прогноз ухудшается. Такой рак нельзя удалить хирургическим путем, потому что очагов обычно много, они могут иметь очень мелкие размеры и находиться в разных органах. В таких случаях показано паллиативное и симптоматическое лечение. Врачи стараются максимально затормозить прогрессирование заболевания, продлить жизнь больного, избавить его от мучительных симптомов.
После успешного лечения рак может рецидивировать. Поэтому врач назначит регулярные осмотры и обследования.
Прогноз выживаемости
В общем при раке желудка прогноз пятилетней выживаемости на разных стадиях выглядит следующим образом:
- если рак не распространяется за пределы желудка — 68%;
- если опухоль распространилась в соседние органы или регионарные лимфоузлы — 31%;
- если обнаружены отдаленные метастазы рака — 5%.
Перстневидно-клеточные опухоли зачастую диагностируется на поздних стадиях и имеет неблагоприятный прогноз. В каждом конкретном случае этот вопрос нужно обсуждать с лечащим врачом-онкологом индивидуально.
Профилактика
Так как точные причины этого типа рака неизвестны, а факторы риска недостаточно хорошо изучены, то и специфических методов профилактики заболевания не существует. Для того чтобы снизить вероятность развития онкологических заболеваний, врачи рекомендуют в целом придерживаться здорового образа жизни:
- Ежедневно выполняйте физические упражнения.
- Старайтесь, чтобы в вашем рационе преобладали овощи и фрукты.
- Избегайте копченой и соленой пищи.
- Если вы курите — избавьтесь от вредной привычки.
- Поддерживайте здоровый вес.
Выявить злокачественную опухоль на ранних стадиях, пока еще нет симптомов, помогает скрининг. Людям из группы повышенного риска рекомендуется периодически проходить гастроскопию. Это исследование проводится в Европейской клинике. У нас его выполняют опытные врачи-специалисты на современном оборудовании экспертного класса.
Запись
на консультацию
круглосуточно
Рак желчного пузыря – злокачественная опухоль, поражающая ткани желчного пузыря.
1) Калькулезный холецистит.
2) Хроническая инфекция и холестаз.
3) Механическая теория.
Камни рассматриваются как хронический раздражитель слизистой оболочки, что приводит к хроническому воспалению, пролиферации, полипозу и раковому перерождению.
4) Теория химического канцерогенеза.
5) Метаболическая теория.
Приверженцы этой теории считают, что в развитии РЖП ведущую роль играют биохимические изменения в желчи, приобретающей канцерогенные свойства.
6) Дисонтогенетическая теория.
Опухоль может развиваться из эмбриональных клеточно-тканевых смещений и порочно развитых тканей, подобные больные с аномалиями гепатобилиарной системы и РЖП встречаются обычно в молодом возрасте.
Выделяют с точки зрения макроскопической картины:
— эндофитная(диффузная) опухоль,
— экзофитная(узловая, полиповидная).
Анатомические формы рака желчного пузыря:
— диффузно-инфильтрирующие опухоли,
— узловые,
— папиллярные.
Гораздо чаще отмечается внутристеночный, ползущий, инфильтрирюющий рост опухоли в толще стенки пузыря, чаще в области дна или шейки, при этом опухоль быстро прорастает стенку пузыря, ткань прилежащей печени, инфильтрирует окружающие ткани.
По гистологическому строению наиболее часто встречается аденокарцинома, в основном скиррозная и железистая формы; реже встречается медуллярная, папиллярная и слизистая формы ее.
Значительно реже аденокарциномы встречаются скирр, слизистый рак, солидный рак, коллоидный рак, перстневидноклеточный рак, злокачественная эндотелиома, аденомиоматоз, анапластический рак, плоскоклеточный рак, аденоакантома, аденоканкроид, недифференцированные и неэпителиальные злокачественные опухоли.
Метастазирование РЖП наступает рано, протекает бурно, осуществляется лимфогенными и гематогенными путями. По лимфатическим путям оно идет в регионарные л/у ворот печени, перипортальные, перихоледохеальные и отдаленные забрюшинные л/у. Метастазирование в печень происходит последовательно: вначале появляются мелкие узелки в непосредственной близости от ложа пузыря, затем поражаются метастазами правая доля, а потом происходит множественное метастазирование по всей печени. Гематогенное метастазирование осуществляется в ПЖ, брюшину, легкие, плевру, сальник. Реже может быть гематогенное метастазирование в почки, селезенку, надпочечники, головной мозг.
Классификация по TNM:
Т — первичная опухоль:
ТIS (in situ) — признаки малигнизации эпителиальных структур с отсутствием явлений инвазивного роста;
Т1 — солитарная опухоль, располагающаяся в пределах одной анатомической области ЖП (дно, тело, шейка), не прорастающая ткань печени и внепеченочные желчные протоки;
Т2 — опухоль, распространяющаяся более чем на одну анатомическую область ЖП или на пузырный проток;
Т3 — опухоль, инфильтрирующая общий желчный проток возле устья пузырного протока;
Т4 — опухоль, прорастающая ткань печени или внепеченочные желчные протоки и другие органы;
Тx — степень распространения опухоли не установлена.
N — регионарные метастазы в лимфатические узлы:
N0 — метастазы в регионарные л/у не обнаружены;
N1 — метастазы в шеечно-пузырном лимфатическом узле;
N2 — метастазы в печеночно-пузырных и верхних панкреатодуоденальных узлах;
N3 — метастазы в задних панкреатодуоденальных и околоаортальных узлах, лежащих в области устья чревного ствола и верхней брыжеечной артерии;
Nх — состояние регионарных л/у неизвестно.
М — отдаленные метастазы:
Мо — нет признаков отдаленных метастазов;
М1а — имеются внутрипеченочные метастазы в одной из долей печени;
М1б — имеются метастазы в обеих долях печени или в других органах.
Р — гистопатологическая категория:
Р1 — рак, инфильтрирующий ткани в пределах слизистой оболочки ЖП;
Р2 — рак, инфильтрирующий подслизистый слой, но не захватывающий мышечную оболочку;
Р3 — рак, инфильтрирующий мышечную оболочку или распространяющийся до субсерозного слоя;
Р4 — рак, инфильтрирующий серозную оболочку или выходящий за ее пределы.
G — степень клеточной дифференцировки:
G1 — аденокарцинома и плоскоклеточный рак с высокой степенью дифференцировки опухолевых клеток;
G2 — аденокарцинома и плоскоклеточный рак со средней степенью дифференцировки опухолевых клеток;
G3 — анапластическая карцинома и другие низкодифференцированные формы.
Начало болезни медленное и малозаметное. Нередко клиническая картина долго маскируется проявлениями холелитиаза. Наиболее частым признаком рака желчного пузыря является боль различного характера, обычно тупая и постоянная, возникающая в результате прорастания опухоли в периневральные лимфатические пути. Стойкая тупая боль в правом подреберье у пожилых людей подозрительна на рак желчного пузыря, особенно если она сопровождается субфебрилитетом. Наряду с болями ухудшается аппетит, развиваются диспепсические явления, похудание. Желтуха возникает почти в половине случаев.
Наиболее характерный признак рака желчного пузыря — прощупываемая плотная бугристая опухоль в правом подреберье. Печень нередко увеличена.
В.X. Василенко в зависимости от преобладающего клинического синдрома выделяет пять форм рака желчного пузыря:
— желтушную,
— «опухолевую»,
— диспепсическую,
— септическую,
— «немую».
Ультразвуковое исследование.
Измерение уровня раково-эмбрионального антигена (РЭА).
Раковый Антиген 19-9 (РА 19-9).
Компьютерная томография.
Магнитно-резонансная томография.
Чрескожная чреспеченочная холангиография (ЧЧХГ).
Различают три стандартных метода лечения:
— Хирургический метод. Выполняются следующие радикальные вмешательства:
Холецистэктомия;
Холецистэктомия с клиновидной резекцией печени;
Холецистэктомия с резекцией печени и лимфаденэктомией;
Правосторонняя гемигепатэктомия;
Комбинированные радикальные операции, при которых удаление ЖП сочетается с резекцией других соседних органов (общий желчный проток, толстая кишка, ДПК).
Паллиативные операции:
Обходные билиодигестивные анастомозы;
наружное отведение желчи;
паллиативная ХЭ;
восстановление проходимости ЖКТ;
холецистостомия (при эмпиеме ЖП на фоне РЖП);
пробная лапаротомия.
— Лучевая терапия.
— Химиотерапия.
Отзывы (0)
Добавить отзыв или оставить комментарий
Добавить отзыв или комментарий*
* Обращаем ваше внимание! Данный портал является исключительно информационным и не отправляет запросы и отзывы непосредственно в мед. учереждения. Исключение составляют разделы в которых непосредственно отвечает специалист того или иного учерждения о чем дополнительно сообщается на СТРАНИЦЕ СПЕЦИАЛИСТА.
Имя: *
Email:
| Введите код: |



