Перитонизация ложа желчного пузыря
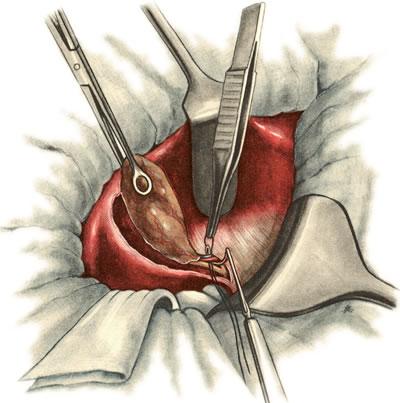
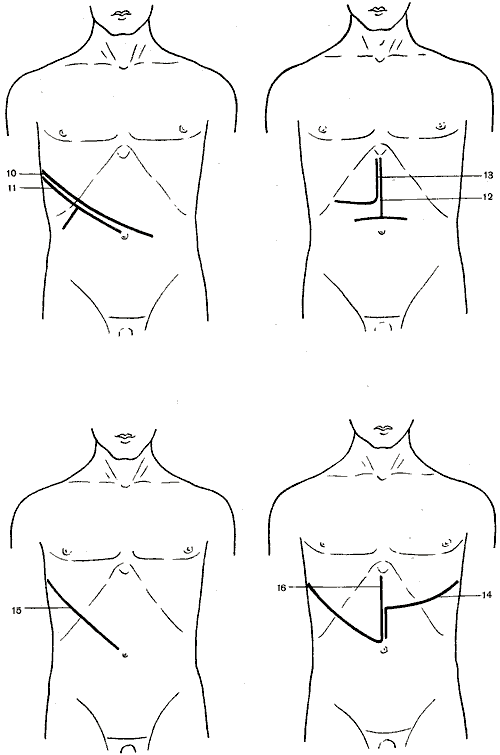
638. Холецистэктомия от дна к шейке. Перевязка пузырной артерии и вены.
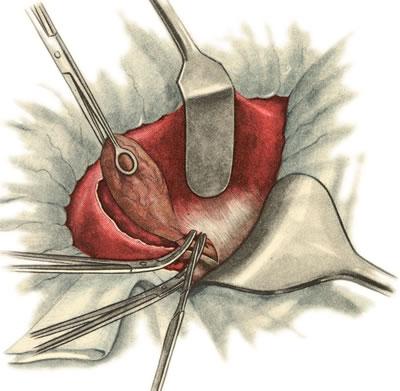
639. Холецистэктомия от дна к шейке. Пересечение пузырного протока.
В
последнее время некоторые хирурги
применяют наложение на культю протока
танталовой скрепки при помощи сшивающего
аппарата (УЛАВ).
К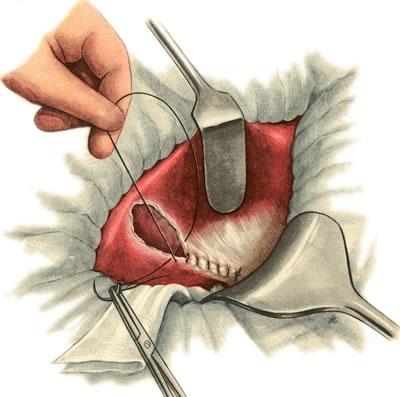 ак
ак
правило, после холецистэктомии из ложа
пузыря бывает более или менее выраженное
кровотечение. Последнее обычно
останавливают прижатием сухой или
смоченной в горячем физиологическом
растворе салфеткой. После этого
перитонизируют культю пузырного протока
и ложе пузыря, сшивая края брюшины
кетгутовым швом (рис.
640).
При флегмонозном или гангренозном
холецистите ложе желчного пузыря не
перитонизируют, а подводят к нему
марлевые тампоны и дренажную трубку.
640. Холецистэктомия от дна к шейке. Перитонизация ложа желчного пузыря.
Закончив
перитонизацию ложа желчного пузыря,
тщательно осушивают брюшную полость
от сгустков крови и проверяют, нет ли
кровотечения из печени.
Брюшную
полость после холецистэктомии дренируют
несколькими (двумя—тремя) марлевыми
тампонами длиной 30—40 см, которые подводят
к культе пузырного протока и ложу
желчного пузыря. Между тампонами
вставляют резиновый дренаж. Если
необходима более обширная тампонада,
то дополнительно вводят еще один или
два тампона.
Рану
брюшной стенки зашивают послойно —
так, чтобы выведенные тампоны не были
сдавлены.
Тампоны
удаляют в зависимости от состояния
больного в среднем на 5—9-й день.
Удаление желчного пузыря от шейки ко дну (ретроградная холецистэктомия)
При
удалении желчного пузыря этим способом
для лучшего контурирования желчного
протока следует захватить желчный
пузырь ближе к шейке окончатым зажимом
Люэра и несколько натянуть его. Под
брюшину вдоль пузырного протока и
частично по свободному краю
печеночно-двенадцатиперстной связки
вводят раствор новокаина и рассекают
ее на протяжении 2—4 см. Края рассеченной
брюшины захватывают зажимом и тупфером
или диссектором осторожно выделяют со
всех сторон пузырный проток до места
впадения его в общий желчный проток.
Пузырный
проток пересекают между двумя зажимами,
наложенными на 1—1,5 см от места впадения
его в общий желчный проток. Перевязку
протока и обработку его культи производят
так же, как и при выделении пузыря от
дна к шейке. Затем приступают к перевязке
пузырной артерии (рис.
641).
Для облегчения этого этапа операции
пузырную часть протока подтягивают
книзу и кпереди. Сосуды перевязывают
или изолированно, или, чаще, вместе с
листками брюшины. После этого брюшину,
покрывающую желчный пузырь, рассекают
с одной и другой стороны, отступя на 1,5
см от места перехода ее на печень. Брюшину
сдвигают к печени и частично тупо,
частично остро выделяют желчный пузырь
и удаляют его (рис.
642).
Перитонизацию ложа пузыря производят
так же, как описано выше.
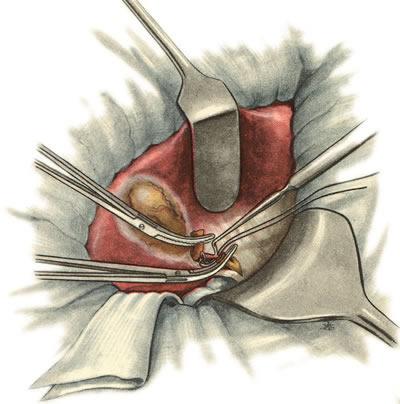
641. Холецистэктомия от шейки ко дну. Перевязка пузырной артерии и вены.
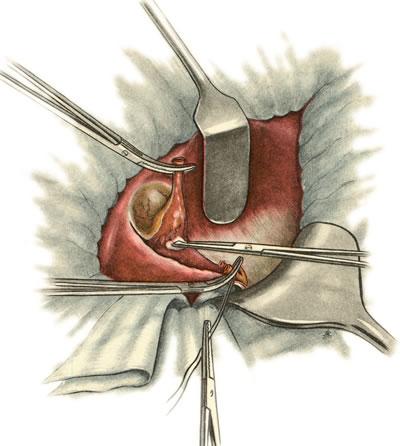
642. Холецистэктомия от шейки ко дну. Выделение желчного пузыря из ложа.
Этот
способ холецистэктомии менее травматичен
и сопровождается меньшим кровотечением,
но он не всегда выполним из-за наличия
сращений или инфильтрата в области
шейки пузыря.
Соседние файлы в папке Желчекамен. болезнь
- #
- #
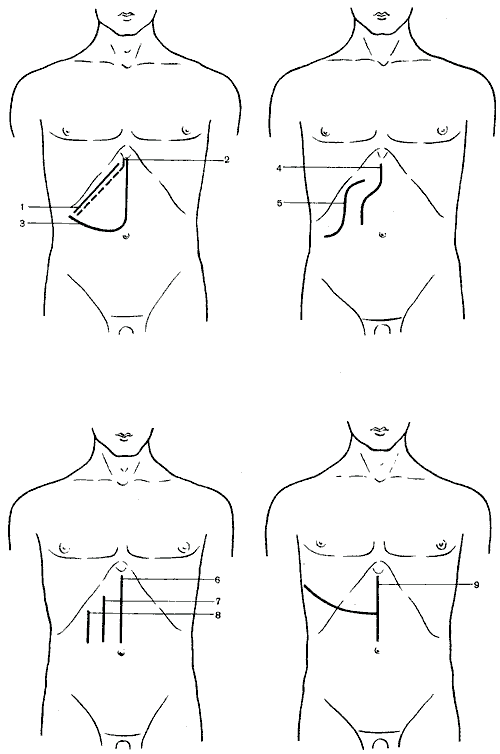
Техника холецистэктомии. Обработка ложа желчного пузыря.
Опытный хирург может одинаково успешно использовать и ту и другую методику. Крайне важно, однако, четко распознать каждое анатомическое образование до его перевязки и пересечения.
Хотя многие хирурги утверждают, что холецистэктомию нужно выполнять от пузырного протока к дну, другие рекомендуют изменить технику — от дна к пузырному протоку, если необходимо вьделить пузырную, правую печеночную, общую печеночную артерии и общий проток. Это доказывает, что последний метод безопаснее. Автор предпочитает использовать его для обучения. Правильно отпрепарировав желчный пузырь в его ложе, с помощью этой техники можно практически бескровно выполнить холецистэктомию, даже отложив перевязку пузырной артерии до полного вьделения желчного пузыря из его ложа. Если воспалительная реакция настолько интенсивна, что невозможно отделить пузырь от печени, используется техника Pribram в модификации Mirizzi, которая будет описана далее. Не следует пытаться производить холецистэктомию через паренхиму печени, так как это может привести к кровотечению.
Обработка ложа желчного пузыря.
В настоящее время многие хирурги не рекомендуют перитонизировать ложе желчного пузыря, утверждая, что перитонизация может служить ловушкой для крови, вытекающей из ложа. Автор предпочитает выполнять перитонизацию по следующим причинам:

1. Перитонизация позволяет избежать образования спаек с тонкой кишкой и даже развития кишечной непроходимости.
2. Перитонизация способствует достижению гемостаза в ложе желчного пузыря.
3. Лучше блокируются случайно пересеченные аберрантные желчные потоки.
4. Выполнив более 2000 холецистэктомии, автор не наблюдал никаких осложнений, обусловленных перптонизацией.
Преобладающее большинство хирургов дренируют брюшную полость после холецистэктомии, используя тот плп иной дренаж Penrose плп аспирационную дренажную трубку. Другие полагают, что дренирование не нужно, а даже вредно и может привести к инфицированию. Автор склонен оставлять аспирационную дренажную трубку на 48 ч не для дренирования крови, а для обнаружения желчи в случае неосторожного повреждения желчного протока. Это позволяет раньше распознать повреждение протока и принять соответствующие меры. Еслп не будет дренирования, желчь останется в брюшной полости, и диагноз будет поставлен несвоевременно. Некоторые хирурги помещают дренажную трубку в кармане Morison плп в винсловом (Winslow) отверстии. Важно также дренировать подпеченочное пространство (Mirizzi предложил термин «подпеченочное дренирование»).
Доступ к желчному пузырю
Альтернативных разрезов много: субкостальный и его разновидности, правый парамедианный. Мауо— Robson, Mallet—Guy, в виде хоккейной клюшки, срединный ксифоумбиликальный и т. д.
Мы применяем только два разреза: субкостальнып и разрез Mirizzi. Разрез Mirizzi будет описан ниже: он имеет преимущества субкостального и вертикального разрезов и дает отличный доступ.
Разрез Mirizzi
Этот разрез двет превосходный доступ для оперативных вмешательств на желчевыводящих путях и желудке, при грыжах пищеводного отверстия диафрагмы, при стволовой и селективной ваготомии и т. д. Дренирование и промывание с помощью Т-образной трубки может быть выполнено через этот разрез. Mirizzi не наблюдал эвисцерации, произведя 4000 холецистэктомии. Автор имеет аналогичный опыт, выполнив более 2000 операций.
— Также рекомендуем «Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.»
Оглавление темы «Хирургия желчных путей.»:
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.
Оглавление темы «Операции на желудке. Операции на печени.»:
1. Ушивание раны тонкой кишки. Принципы ушивания ран толстой кишки.
2. Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
3. Операции на желудке. Гастростомия. Гастростомия по Витцелю.
4. Резекция желудка. Резекция желудка по Бильрот. Резекция желудка по Гофмейстеру—Финстереру
5. Гастрэктомия. Операции при травме печени. Остановка кровотечения из печени.
6. Резекция печени. Виды резекций печени.
7. Холецистэктомия. Холецистэктомия от шейки. Холецистэктомия от дна.
8. Операции на селезенке. Удаление селезенки. Спленэктомия при разрыве селезенки.
9. Операции на поджелудочной железе. Операции при панкреатите. Операции при опухолях поджелудочной железы.
10. Аппендэктомия. Операции при аппендиците. Как удаляется червеобразный отросток?
Холецистэктомия. Холецистэктомия от шейки. Холецистэктомия от дна.
Косой разрез брюшной стенки производят на 2 см ниже и параллельно правой реберной дуге (по Риделю—Кохе-ру или по Федорову).
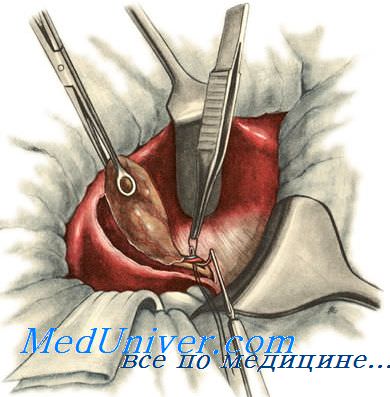
Холецистэктомия от шейки, или ретроградная холецистэктомия.
Печень приподнимают кверху, двенадцатиперстную кишку отводят вниз, желчный пузырь освобождают от спаек. В печеночно-дуоденальной связке выделяют пузырный, печёночный и общий жёлчный протоки. В треугольнике Кало отыскивают и перевязывают пузырную артерию.
Под пузырный проток подводят две лигатуры и сначала перевязывают его со стороны жёлчного пузыря. При необходимости через неперевязанную часть протока производят холангиографию, вводя катетер через пузырный проток в общий жёлчный проток. После этого перевязывают терминальную часть пузырного протока, отступя на 0,5 см от места его впадения в общий желчный проток. Между лигатурами пузырный проток пересекают. Выделяют жёлчный пузырь, надсекая брюшину по его боковым поверхностям и отделяя его от подлежащих тканей тупым и острым путём. Пузырь удаляют.
Производят перитонизацию ложа пузыря и печёночно-дуоденальной связки. Важно укрыть брюшиной культю пузырного протока.
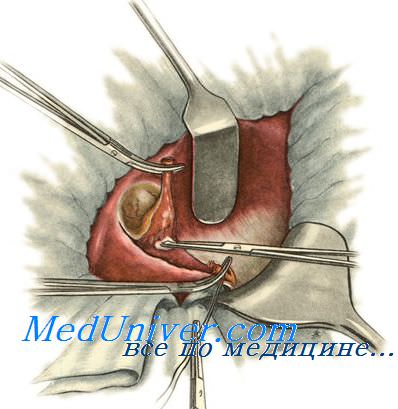
Холецистэктомия от дна, или антеградная холецистэктомия.
Холецистэктомию начинают с выделения жёлчного пузыря из его ложа со стороны дна. Затем перевязывают пузырную артерию, отыскивают место впадения пузырного протока в общий жёлчный проток и перевязывают пузырный проток двумя лигатурами — со стороны шейки пузыря и отступя на 0,5 см от места впадения пузырного протока в общий жёлчный. Пузырь удаляют, его ложе перитонизируют.
В настоящее время в клиниках, располагающих видеоэндоскопической аппаратурой, практически все операции на жёлчном пузыре выполняют лапароскопически, начиная чаще всего от шейки. Лишь в редких случаях очень сложных топографо-анатомических вариантов хода жёлчных протоков или сосудов в печёночно-дуоденальной связке операцию заканчивают из обычного лапаротомного доступа.
Видео анатомии лапароскопической холецистэктомии
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Операции на селезенке. Удаление селезенки. Спленэктомия при разрыве селезенки.»
Для
обнажения печени, желчного пузыря и
желчных протоков предложено свыше 30
хирургических доступов. Эти доступы
можно разделить на три группы: передние,
задние и верхние.
Передние
доступы наиболее многочисленны; их
можно подразделить на косые, вертикальные
и угловые (рис.
562).
562. Схема разрезов, применяемых при операциях на печени, желчном пузыре и желчных путях.
1
— косой разрез (Кохер); 2 — косой разрез
(С. П. Федоров); 3 — углообразный разрез
(Рио-Бранко); 4 — волнообразный разрез
(Кер); 5 — волнообразный разрез (Бивен);
6 — верхний срединный разрез; 7 —
трансректальный разрез; 8 — параректальный
разрез; 9 — торакоабдоминальный разрез
(Райфершайд); 10 — торакоабдоминальный
разрез (Ф. Г. Углов); 11 — торакоабдоминальный
разрез (Кунео); 12 — лоскутный разрез
(Бруншвиг); 13 — углообразный разрез
(Черни); 14 — торакоабдоминальный разрез
(Райфершайд); 15 — торакоабдоминальный
разрез (Киршнер); 16,17 — торакоабдоминальный
разрез (Райфершайд).
К
косым разрезам передней брюшной стенки
относятся следующие: разрезы Кохера
(Kocher), С. П. Федорова, Прибрама (Pribram),
Шпренгеля (Sprengel) и др. Особенно широкое
распространение получили разрезы Кохера
и С. П. Федорова, так как они создают
наиболее прямой путь и наилучший доступ
к желчному пузырю, желчным протокам и
нижней поверхности печени.
Разрез
Кохера
начинают от срединной линии и проводят
на 3—4 см ниже и параллельно реберной
дуге; длина его 15—20 см.
Разрез
по С. П. Федорову
начинают от мечевидного отростка и
проводят вначале книзу по срединной
линии на протяжении 3—4 см, а затем
параллельно правой реберной дуге; длина
его 15—20 см.
К
вертикальным разрезам передней брюшной
стенки
относятся: верхний срединный, параректальный
и трансректальный.
Из
этой подгруппы наиболее часто пользуются
срединным разрезом, проведенным между
мечевидным отростком и пупком. При
недостаточности этого доступа его можно
расширить, произведя дополнительный
правый поперечный разрез.
Параректальный
разрез Лоусон Тейта (Lawson Tait) и трансректальный
разрез О. Э. Гаген-Торна
применяют редко, хотя некоторые клиники
отдают им предпочтение (В. А. Жмур).
Угловые
и волнообразные разрезы
— Кера (Kehr), Бивена (Bevan), Рио-Бранко
(Rio-Branсо), Черни (Czerny), В. Р. Брайцева,
Мейо-Робсона (Mayo-Robson), A. M. Калиновского
и др. — дают свободный доступ к желчным
протокам и печени и находят широкое
применение.
Из
этой подгруппы разрезов чаще других
применяют разрез Рио-Бранко,
который проводят по срединной линии от
мечевидного отростка вниз и, не доходя
на два поперечных пальца до пупка,
поворачивают вправо и вверх к концу X
ребра.
Широкое
обнажение печени обеспечивают
торакоабдоминальные
доступы
Ф. Г. Углова, Киршнера (Kirschner), Бруншвига
(Brunschwig), Райфершайда (Reiferscheid) и др.
Задние
(поясничные) доступы А. Т. Богаевского,
Н. П. Тринклера
применяются главным образом при
повреждениях, кистах или абсцессах
задней поверхности печени.
Верхние
доступы: внеплевральный А. В. Мельникова
и чресплевральный Фолькмана-Израэля
(Folcman, Israel) применяют
для обнажения верхнезаднего отдела
диафрагмальной поверхности печени
(рис. 563,
564).
Этими доступами пользуются при операциях
по поводу абсцессов, кист и поврежденний
печени.
Соседние файлы в папке Желчекамен. болезнь
- #
- #
Этапыоперации:
пункция
и опорожнение желчного
пузыря;рассечение переднего листка печеночно-
двенадцатиперстной связки, выделение
места впадения пу- зырного протока в
общий желчный проток, перевязка
двой-
ной лигатурой пузырного протока,
на расстоянии0,5
см от места впадения в общий(перевязка
пузырного протока бо-
лее проксимально может привести к
сужению просвета общего жёлчного
протока, а
оставление более длинной культи может
привести к образованию ампулообразного
расширения с
камнеобразованием);
перевязка
пузырной артерии двойной лигатурой
(для ее точного определения и исключения
ошибочной
перевязки
правой печеночной ветви необходимо
найти треугольник Кало, который
образован пузырным протоком, общим
пе- ченочным
протоком
и пузырной
артерией);рассечение
брюшины над желчным пузырем по его
краю;отслоение
стенки пузыря от его
ложа;перитонизация
ложа пузыря кетгутовыми швами, захваты-
вающими паренхиму печени и остатки
брюшинного покрова пузыря;подведение
дренажа к месту культи пузырного
протока.
Операция считается более выгодной,
потому что хирург с самогоначала
приступает к наиболее ответственному
этапу операции–
выделениюпузырного
протока и артерии,
а также обследованию состояния
общего желчного протока на предмет
выявлениявозможной
закупорки
камнями.
Холецистэктомия
от дна – производится в случаях
боль- ших спаек
в области шейки, при
этом меняется последователь-
ность выполняемых этапов операции:
сначала желчный пузырь вылущивают
из его ложа, а
затем перевязывают и пересекают проток
и артерию пузыря.
Осложненияхолецистэктомии:
кровотечение
при соскальзывании лигатуры с культи
пу- зырной
артерии;перевязка
правой ветви печеночной артерии и
некроз пра- вой доли
печени;повреждение
воротной вены, печеночного и общего
желч- ного
протоков;соскальзывание
лигатуры с культи пузырного
протока
и развитие желчного
перитонита.
Рассечение общего желчного протока
Показания:
механическая желтуха,
холангит, сопутст-
вующий панкреатит,
камни в печеночном и общем
желчном
протоках, патологические
изменения большого сосочкадвена-
дцатиперстной
кишки.
Основные технические моменты
операции:
продольный
разрез
стенки
общего желчного протока длиной
около
1
см;исследование
протоков зондом, введенным
внутрь,
а также визуально (размеры, цвет, толщина
стенки), пальпаторно и инструментально
(интраоперационная сонография, холедо-
хоскопия,
холангиография);удаление
имеющихся камней и сгустков желчногодетрита.
Варианты завершения
операции:
Наружное
дренирование холедоха (в
проток вставля- ется трубка для отведения
желчи) – при явлениях гнойного
холангита.Внутреннее
дренирование холедоха (наложение
холе- доходуоденоанастомоза) – при
непроходимости тер- минального отдела
холедоха.Глухой
шов холедоха (ушивание
раны
в
стенке холе- доха) – при удалении
одиночных конкрементов и от- сутствии
явлений
холангита.
Операции на поджелудочной железе
Оперативные доступы к поджелудочной железе (два
этапа):
Лапаротомия:
срединная
лапаротомия;угловой
разрез
–
к срединной лапаротомии добавляют
косой разрез
по
направлению к левой реберной
дуге;комбинированный
доступ – срединная лапаротомия с
добавлением левого косого разреза с
переходом на грудную стенку по восьмомумежреберью.
Непосредственный
подход к поджелудочнойжелезе:
через
малый сальник (путем рассечения
печеночно-
желудочной
связки);через
желудочно-ободочную связку (применяется
наи- более
часто);через
брыжейку поперечной ободочной кишки
(имеет- ся опасность
инфицирования
нижнего этажа брюшной полости).
Возможен внебрюшинный
поясничный доступ,
который применяется в случаеобразования обширных
гнойников в ре-
тропанкреатической
клетчатке.
Виды оперативных вмешательств на
поджелудочной железе:
Паллиативные:
обходные
билиодигестивные анастомозы при
неоперабельных опухолях железы;
наложение
внут-
реннего дренажа; рассечение капсулы и
дренирование
сальниковой
сумки при острых
панкреатитах.Радикальные:
панкреатодуоденальная
резекция;
резекция
тела и хвоста железы по поводу опухолей
и травматиче- ских разрывов; удаление
кист и аденом островков Лангер- ганса.
Панкреатодуоденальная
резекция
Показания:
операбельные опухоли головки
поджелудоч- ной
железы и большого сосочка двенадцатиперстной кишки.
Этапыоперации:
мобилизация
двенадцатиперстной кишки и головки
под- желудочной железы по Кохеру,
привратниковой части же- лудка и тела
железы до границ
резекции;удаление
в одном блоке головки и части тела
поджелудоч- ной железы, двенадцатиперстной
кишки, ретродуоденаль- ной части общего
желчного протока, привратниковой час-
ти
желудка;наложение
анастомозов
между общим желчным протоком и тощей
кишкой, культей железы и тощей кишкой,
остав- шейся частью
желудка
и тощей
кишкой;наложение
межкишечного
анастомоза.



