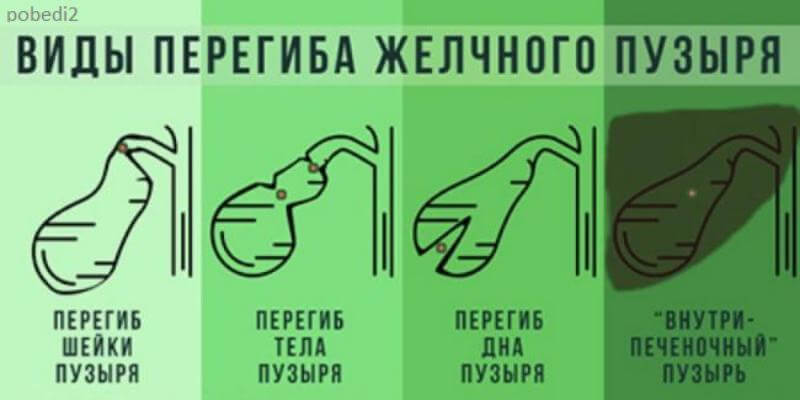
Перегиб нижней части желчного пузыря

Перегиб желчного пузыря – это патологическое изменение формы органа. Деформация может быть приобретенной или врожденной. Причину заболевания нужно искать в аномалиях развития или хронических болезнях билиарной системы. Анатомический дефект препятствует эвакуации желчи, но чаще не вызывают выраженных симптомов. Пронзительный болевой синдром, тошнота, сильная рвота могут стать следствием двойного или S образного перекрута желчного пузыря. Это состояние требует незамедлительной медицинской помощи и представляет угрозу для жизни больного.
Что это такое
Нормальный желчный пузырь (ЖП), не пораженный заболеваниями, должен иметь форму груши. В нем различают дно (самую широкую часть), тело, шейку, через которую орган сообщается с общим протоком. Вследствие воспалительных процессов на поверхности формируются стяжки, вызывающие загиб желчного.
Деформационные изменения наблюдаются на внутренней части и на переходе дна в тело органа. Перегиб чаще единичный, но иногда дефект образуется сразу в нескольких местах. Перетяжки становятся причиной застойных явлений, в результате чего желчь сгущается, от чего появляется большая вероятность камнеобразования.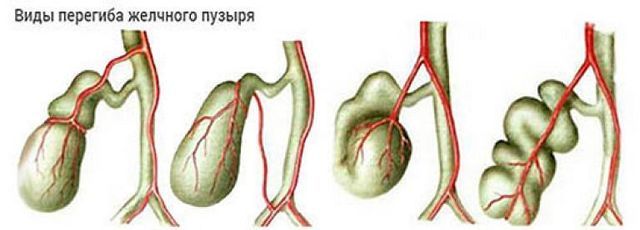
Пузырь активно участвует в переваривании пищи, поэтому нарушение его работы негативно влияет на качество пищеварительных процессов. Замедляется выведение токсичных веществ, шлаков, что приводит к интоксикации организма. Поэтому здоровье желчного не менее важно, чем состояние других органов.
Классификация загибов и причины их появления
Медицине известны несколько причинных факторов, в результате которых происходят изменения формы ЖП. Учитывая этиологию перегиба желчного пузыря, различают врожденный и приобретенный дефект. На УЗИ деформация обнаруживается двумя видами отклонения.
Фиксированным называется стойкий дефект с четко определяющейся деформированной складкой. В других случаях форма может изменяться, а перетяжка перемещаться в разном направлении – это так называемая лабильная (нестабильная) деформация.
Врожденный
Аномалия развивается на 5 неделе внутриутробного развития плода, когда будущий орган формируется тяжами клеток эпителия из общего с печенью дивертикула. Именно в этот период беременности развивающаяся билиарная система ребенка особенно чувствительна к неблагоприятным факторам:
- обострению хронических болезней;
- вирусным инфекциям;
- прием беременной женщиной некоторых лекарств;
- курению, алкоголю;
- плохой экологии.
Врожденный перегиб желчного пузыря начинает развитие после рождения ребенка, примерно в 6-7 месяцев, если добавить прикорм в виде твердой пищи. ЖП интенсивно растет и к трехлетнему возрасту сильно удлиняется. Такая аномалия у детей называется фиксированной (устойчивой).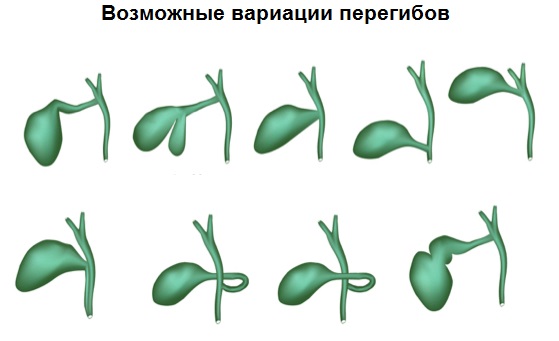
Приобретенный
Резкие движения, подъем тяжестей могут спровоцировать перекрут пузыря по продольной оси. Деформация возникает у людей, профессионально занимающихся спортом или испытывающих тяжелые физические нагрузки. Такой перегиб называется лабильным (нестабильным). Он никак не проявляется и проходит самостоятельно, без дополнительного лечения.
Причиной загиба желчного пузыря являются следующие факторы:
- переедание, голодание;
- интенсивные движения;
- воспалительные процессы;
- растяжение ЖП, правой почки;
- спаечный процесс;
- образование, смещение камней;
- набор лишних килограммов.
У пожилых больных старше 65 лет выявляется функциональный перегиб желчного пузыря. Его развитие обусловлено атрофией или смещением (птозом) органов брюшной полости. Патологические изменения чаще располагаются в нижней трети.
Женщины подвержены болезни на последних неделях беременности, когда сильно увеличенная матка давит на ЖП и печень. Но в большинстве случаев это врожденный дефект, обнаруженный у женщины в результате обследования. Приобретенное состояние характеризуется нарушением проходимости и застоем желчи.
По форме и локализации загиба
В основном изгиб располагается в области шейки ЖП, в месте ее соединения с главным протоком. Большую опасность представляет локализация перетяжки между телом и шейкой органа. В результате перегиба дна желчного пузыря в стенках могут появиться трещины, что заканчивается излиянием секрета в брюшную полость.
В зависимости от локализации, степени выраженности дефекта, видоизмененный ЖП бывает различных форм:
- спиралевидной;
- по типу песочных часов;
- крючкообразной;
- в виде подковы.
При двойном перегибе тела желчного пузыря, появляется S-образная деформация, которая в раннем детском возрасте приводит к дискинезии.
Симптомы и признаки
Врожденная аномалия не сопровождается клиническими проявлениями, обнаруживается на УЗИ, которое проводится по поводу другого заболевания. Жалобы на неприятные ощущения появляются при значительных изменениях формы. В большинстве случаев такие моменты больные оставляют без внимания и не спешат с визитом к врачу.
В зависимости от расположения перетяжки, симптомы перегиба желчного пузыря, приобретенного в течение жизни, имеют некоторые различия. Загиб в нижней трети приводит к появлению:
- боли в области грудины, которая распространяется на лопатку, ключицу, под ребро справа;
- тошноты, расстройству стула.
Перекрутка тела и шейки пузыря характеризуется:
- пронзительной болью в правом подреберье, пояснице;
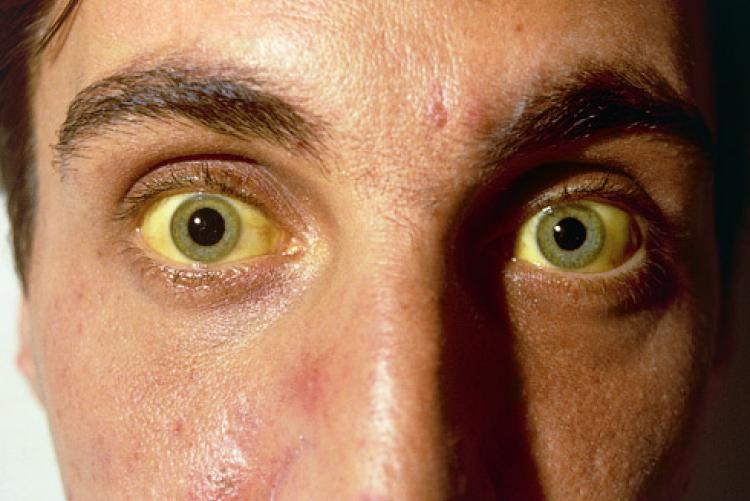
- желтым оттенком кожи, склер;
- лихорадочным состоянием.
 Общими для всех загибов желчного являются следующие симптомы:
Общими для всех загибов желчного являются следующие симптомы:
- увеличение размеров живота;
- одышка, учащенное сердцебиение;
- горький вкус во рту;
- тошнота, изжога;
- желтый налет на языке;
- усиленное слюнотечение;
- метеоризм, сильная боль в животе;
- повышенная потливость.
Все эти признаки сопровождаются нарушением пищеварения. Часто при загибе желчного пузыря у взрослых наблюдается гастродуоденальный рефлюкс. Результатом заброса желчи в желудок может стать камнеобразование и язвенная болезнь.
Аномалия желчного пузыря у ребенка после рождения является фиксированной и до перехода на обычное питание никак не проявляется. Это значит, что орган может быть деформирован, если грудничок:
- часто плачет;
- становится беспокойным после кормления;
- часто срыгивает;
- заметно увеличение живота.
Появление данных признаков значит, что необходимо сделать обследование для назначения своевременного лечения. Особенно опасно, если маленький ребенок плачет на протяжении нескольких часов, поджимает ножки к животу. Такие признаки сигнализируют о вероятном нарушении целостности тканей, непроходимости кишечника.
Загиб желчного пузыря у пациентов дошкольного возраста вызывает:
- боль, дискомфорт после еды;
- тошнота, рвота;
- расстройство стула (диарея).
Игнорировать жалобы малыша нельзя. Если пузырь деформирован, постоянно переполнен желчью, это негативно повлияет не только на обменные процессы, но и на общее здоровье детского организма.
У пациентов 7 лет и старше развивается типичная симптоматика прогиба:
- горечь во рту;
- утренняя тошнота, рвота;
- налет на языке желтого цвета;
- неприятные ощущения после приема пищи;
- вздутие живота.
Наличие перечисленных симптомов у ребенка является абсолютным показанием для консультации у гастроэнтеролога.
Возможные осложнения
Чем опасно изменение формы желчного пузыря перегибом? Патологическими переменами в структуре и работе органа, что может быть опасно для жизни человека. Изменение формы пузыря нарушает отток желчи, в результате чего она застаивается, сильно густеет. Вследствие чего может произойти:
- изменение состава желчи, образования камней;
- полное перекрытие желчного протока;
- движение конкрементов.
Такие последствия представляют угрозу для жизни, а вылечить их можно только с помощью оперативного вмешательства. Выраженный двойной перегиб желчного пузыря, как и некроз, при отсутствии лечения грозит образованием перфорации. Стенки перекрученного органа растягиваются, истончаются с образованием в них трещин. Через сквозные отверстия в полость живота просачивается желчь, вызывает воспаление (перитонит).
Иногда у больных бывает развитие сахарного диабета. Орган неправильной формы теряет свои функции, перестает вовремя вырабатывать и продвигать желчь в 12-перстную кишку. В результате замедляется расщепление жиров, что отрицательно сказывается на переработке глюкозы.
Дополнительные осложнения перегиба тела или других частей желчного пузыря:
| Патология | Причины |
| Желтуха | Желтушное окрашивание кожи, и белков глаз появляется после увеличения нагрузки на печень и желчный, повышения концентрации билирубина. Это последствие снижения выработки желчи и ухудшения очистки организма. Другой причиной желтухи может стать перекрытие камнем желчевыводящих путей |
| Ожирение | Набор лишнего веса обусловлен сбоем при переработке липидных соединений |
| Хронический холецистит | Воспаление является частой реакцией на застойные явления в ЖП |
| Желчнокаменная болезнь | Задержка желчи на фоне нарушения обменных процессов приводит к появлению песка, постепенному формированию камней |
 Загиб желчного пузыря приводит к потере способности всасывания жирорастворимых витаминов (A, D, E, K), что приводит к ухудшению остроты зрения, нарушению сердечно-сосудистой деятельности.
Загиб желчного пузыря приводит к потере способности всасывания жирорастворимых витаминов (A, D, E, K), что приводит к ухудшению остроты зрения, нарушению сердечно-сосудистой деятельности.
Диагностика
Чтобы поставить точный диагноз, врач проводит поэтапное обследование. Первичные мероприятия:
- Выслушивание жалоб пациента для выявления типичной для перегиба симптоматики.
- Уточнение времени появления первых симптомов загиба желчного пузыря и проведенного лечения.
- Изучение наследственности на наличие случаев функционального перекрута пузыря у близких родственников.
- Визуальный осмотр и пальпация живота в положении лежа на спине.
Лабораторный анализ мочи и кала не представляют диагностической ценности, но поможет выявить осложнения. УЗИ позволяет определить наличие перегиба желчного пузыря, локализацию перекрутки. Эхопризнаки (симптомы болезни при ультразвуковом исследовании) выводятся на монитор в виде неправильной формы.
Что покажет УЗИ брюшной полости:
- степень функциональности ЖП;
- расположение деформации органа;
- состояние стенок пузыря;
- наличие повреждений, воспалительной реакции.
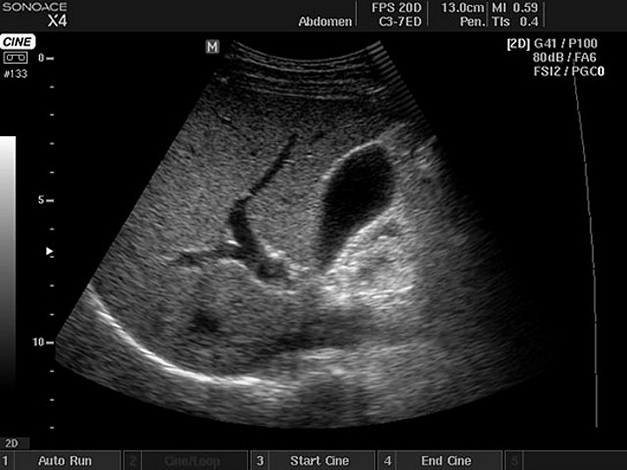 Определить, что делать при появлении загиба желчного пузыря, позволит двухэтапное ультразвуковое исследование. Первый сеанс проводится натощак, второй – после приема продуктов, которые усиливают продуцирование желчи. Для этого перед процедурой больной съедает сливочное масло или яйцо курицы.
Определить, что делать при появлении загиба желчного пузыря, позволит двухэтапное ультразвуковое исследование. Первый сеанс проводится натощак, второй – после приема продуктов, которые усиливают продуцирование желчи. Для этого перед процедурой больной съедает сливочное масло или яйцо курицы.
Если орган не изменится в размере, значит, это врожденная деформация. Увеличение на 40% доказывает, что причиной такого перегиба желчного пузыря у взрослого или ребенка являются патологии и внешние факторы.
По эхопризнакам можно выявить не только отклонение от анатомической нормы, но и заполнение полости пузыря патогенным экссудатом. Обычно изгиб диагностируется в области шейки ЖП, что лечится курсовой терапией. Реже перекрут фиксируется в нижней или верхней трети органа.
Лечение деформации
Согласно комментариям врачей в статьях профессиональных медицинских сайтов, терапевтическая тактика зависит от причины перегиба желчного пузыря. Если перекрут функциональный (стойкий) – специфического лечения может не потребоваться. Комплексная терапия назначается при приобретенных формах.
Основные задачи лечебных мероприятий:
- купировать болевой синдром;
- избавиться от воспаления;
- нормализовать эвакуацию желчи.
Лечение перегиба желчного пузыря зависит от симптомов и интенсивности аномального дефекта. На начальном этапе лабильного перегиба достаточно физиотерапии и ЛФК. Запущенные формы с перфорацией и нарушением притока крови к стенкам ЖП требуют хирургического вмешательства.
Медикаменты
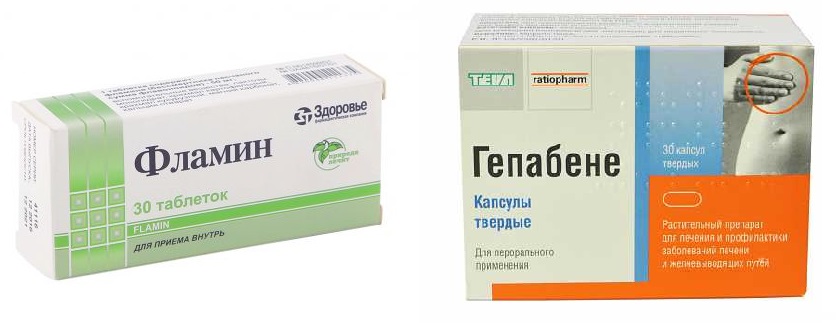
Лекарственная терапия включает прием препаратов, которые подбираются врачом на основании эхопризнаков и состояния внутренних органов конкретного человека. Изгиб желчного лечат:
| Фармакологическая группа | Название препаратов |
| Желчегонные (при отсутствии ЖКБ) | Фламин, Аллохол, Одестон |
| Спазмолитики | Но-Шпа, Дротаверин, Спазмалгон |
| Антибиотики (при необходимости) | Цефотаксим, Цефтибутен |
| Препараты для разжижения желчи | Гепабене, Урсофальк |
| Ферменты | Мезим, Креон, Панкреатин |
| Успокаивающие | Настойка валерианы, пустырника |
 Правильно подобранное лечение для перегиба желчного пузыря снимает неприятные симптомы и вызывает улучшение общего состояния.
Правильно подобранное лечение для перегиба желчного пузыря снимает неприятные симптомы и вызывает улучшение общего состояния.
Одновременно с лекарственными средствами врачи назначают сборы из желчегонных трав. Принимать их нужно по три раза в день длительными курсами более 1 года. Оптимальный состав и длительность приема травяных сборов от перегиба желчного пузыря подбирает врач, если нет противопоказаний к народным методам лечения.
Лечебная гимнастика
Регулярное выполнение комплекса ЛФК, индивидуально разработанного для больного, служит отличной профилактикой осложнений перегиба ЖП. Эффект от упражнений будет наиболее заметен, если делать их в утреннее время. На взрослых пациентов при приобретенном загибе желчного пузыря лечебная гимнастика оказывает следующее действие:
- улучшает кровоснабжение и питание тканей;
- нормализует метаболизм;
- уменьшает нервное напряжение;
- способствует регулярному оттоку желчи;
- уменьшает риск повторного перегиба.
 Лечить любой тип перегиба желчного пузыря лечебными движениями следует после снятия острого воспаления. Примерный комплекс лечебной гимнастики:
Лечить любой тип перегиба желчного пузыря лечебными движениями следует после снятия острого воспаления. Примерный комплекс лечебной гимнастики:
- Лечить любой тип перегиба желчного пузыря лечебными движениями следует после снятия острого воспаления. Примерный комплекс лечебной гимнастики: лечь на живот, прямые руки расположить по бокам. Одновременно поднять голову, плечи и ровные ноги. Задержаться, досчитав до 5, вернуться в ИП. Делать 8 раз.
- Перевернуться на спину, руки сомкнуть в «замок» и положить их под голову. Поднять две ноги вверх на 40-50 см, зафиксировать положение на 5-6 с. Выполнить 5 повторов.
- Оставаясь в ИП на спине, выпрямить нижние и верхние конечности. Глубоко вдохнуть и замереть на 2-3 с, при выдохе напрячь мышцы брюшного пресса. Повторить 10-12 раз.
Лечебные упражнения для перегиба желчного пузыря – это профилактика таких последствий, как хронический холецистит, ожирение, плохое самочувствие.
Физиотерапия
Исправить лабильную форму перекрученного пузыря физиотерапевтическими процедурами возможно при отсутствии острых процессов. Для восстановительного лечения аномального изгиба органа применяют:
- УВЧ-терапию – воздействие электромагнитным высокочастотным полем;
- электрофорез с обезболивающими средствами (Прокаином);
- лечение ультразвуком.
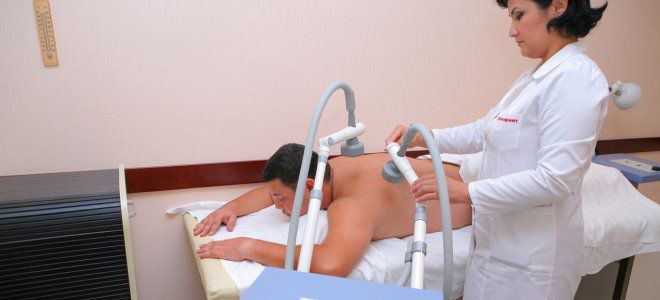 От застойных явлений, которые вызывают S-образные перегибы желчного пузыря, помогает тюбаж – промывание перегиба желчного лекарственным составом. Его проведение требует контроля врача, поэтому процедура осуществляется в условиях стационара.
От застойных явлений, которые вызывают S-образные перегибы желчного пузыря, помогает тюбаж – промывание перегиба желчного лекарственным составом. Его проведение требует контроля врача, поэтому процедура осуществляется в условиях стационара.
Специальное питание
При постановке диагноза с подтверждением прогиба желчного соблюдение диеты входит в основу лечения. Коррекция питания не исправит неправильную форму ЖП, но исключит развитие тяжелых осложнений. Врачи рекомендуют перейти на дробное питание.
Из рациона следует убрать острые, жирные, соленые, копченые продукты, соль, газированную воду, алкоголь. Нельзя голодать, переедать, есть небольшими порциями. Ежедневный рацион составляют, опираясь на список рекомендуемых продуктов:
| Разрешенные | Запрещенные |
| Нежирные рыбные мясные блюда | Жирное мясо и рыба |
| Супы на овощном бульоне | Кондитерские изделия с кремом, сахар, сдоба |
| Фрукты со сладким вкусом | Грибы, фасоль, горох |
| Проваренные каши на воде | Молочные продукты с большим содержанием жира |
| Кисломолочные обезжиренные продукты | Апельсины, мандарины, грейпфрут, сухофрукты |
| Макароны, растительное масло | Майонез, острые соусы и приправы |
| Овощи в свежем виде | Алкогольные и газированные напитки |
 При приготовлении пищи важно полностью исключить жарку. Еду можно тушить, варить, запекать. Готовить нужно без соли, а подсаливать уже в готовом виде.
При приготовлении пищи важно полностью исключить жарку. Еду можно тушить, варить, запекать. Готовить нужно без соли, а подсаливать уже в готовом виде.
Хирургическое лечение
В большинстве случаев фиксированный перегиб желчного пузыря не является показанием для операции. Хирургическое вмешательство требуется, если диагностируют:
- хронический холецистит;
- поражение желчных протоков;
- дискинезия желчевыводящих путей по гиперкинетическому типу;
- повреждение целостности стенки;
- разрыв желчного.
При таких осложнениях лабильного перегиба желчного пузыря делают открытую операцию или лапароскопическое удаление ЖП.
Прогноз заболевания
Часто прогиб считают безобидной патологией. Это неверное утверждение, и на самом деле недооценивать болезнь не стоит. Диагноз обычно сопровождается благоприятным прогнозом. Перекручивание пузыря легко лечится и не приводит к присоединению вторичных осложнений. Неблагоприятный исход возможен, если перекрутка локализуется в теле или по эхопризнакам выявляется развитие S образного перегиба желчного пузыря. Такой вид деформации может может спровоцировать разрыв органа и развитие перитонита.
Профилактика
Выполнение несложных рекомендаций поможет предупредить патологию:
- соблюдать режим и основы правильного питания;
- избегать малоподвижного образа жизни;
- отказаться от алкоголя, табакокурения;
- следить за весом;
- своевременно лечить заболевания внутренних органов;
- проводить регулярное медицинское обследование.
Иногда перегиб желчного пузыря нельзя предотвратить или исправить, это касается фиксированных форм врожденной этиологии. Качество результата терапии приобретенной болезни повышается и зависит от этапа, на котором начато лечение. Поэтому, чтобы увеличить шансы на выздоровление, важно периодически обследоваться у специалиста.
Аномалии желчного пузыря встречаются у 8% популяции. Есть регионы, где этот показатель доходит до 75–80%. Атипичная форма органа, в том числе перегиб желчного пузыря, – это фактор риска желчнокаменной болезни, холецистита, перитонита.
Что собой представляет патология?
Аномалии формы могут быть бессимптомными, но чаще они увеличивают риск патологических нарушений. В желчном пузыре, который можно сравнить с мешочком, накапливается и концентрируется желчь. Во время приема пищи ЖП сокращается и выбрасывает весь секрет в двенадцатиперстную кишку через расслабленные сфинктеры желчных путей. Полость желчного должна полностью освобождаться от концентрированной желчи, иначе секрет начнет застаиваться, возникает риск образования сладж-феномена (желчной замазки), желчнокаменной болезни, воспалительного процесса (холецистита).
В норме пузырь – это полый орган овальной, грушевидной, конической формы. ЖП располагается в нижней части печени между правой и левой долями. Диаметр варьируется в пределах 2–4 см, протяженность – 6–15 см.
В желчном может накапливаться до 70 мл секрета. Его условно делят на три части: шейку, тело и дно. Стенки пузыря состоят из трех слоев ткани: слизистой, мышечной и соединительной оболочки. Шейка пузыря, самое узкое место, переходит в сфинктер Люткенса и пузырный проток. Это самая чувствительная часть, которая может травмироваться и перекрываться конкрементами.
Во время сокращения давление в органе поднимается до 200–300 мм вод. ст., что позволяет протолкнуть жидкость в желчевыводящие пути. Затем наступает фаза расслабления, когда он наполняется новым секретом, особенно активно этот процесс проходит ночью.
При перегибе желчного пузыря изменяется его форма, размер, появляются перетяжки и спайки с другими органами. Это отражается на сократительной способности желчного, препятствует его полному опорожнению.
Причины образования
Происхождение аномалии формы ЖП может быть врожденным и приобретенным. К причинам перегиба желчного пузыря относят:
- генетическую патологию;
- хроническое воспаление;
- патологии беременности, инфекционные заболевания матери во время вынашивания;
- деформацию строения грудной клетки и позвоночника.
Врожденный перегиб желчного пузыря обусловлен генетикой, поэтому встречается не только у взрослых, но и у детей. Патология сопровождается аномальным строением сосудов и нервных окончаний в органе. Это повышает риск развития дистрофических изменений стенок пузыря и нарушения его сократительной функции.
Приобретенный загнутый пузырь – это осложнение хронического воспаления внешней оболочки, перихолецистита. Заболевание развивается при хроническом воспалении, когда патологический процесс поразил слизистую и мышечную ткань или произошла перфорация стенки. Инфекция может перейти от соседних органов: при аппендиците, язве желудка и двенадцатиперстной кишки, туберкулезе.
При перихолецистите образуются спайки, видоизменяется форма, нарушается сократительная функция. Застойные явления приводят к изменению состава жидкости (дисхолия), появляются признаки нарушения пищеварения, создаются условия для образования конкрементов. Спайки причудливо перекручивают ЖП.
Отличить врожденный перегиб желчного от приобретенного достаточно сложно. Первое состояние можно классифицировать. Желчный пузырь при приобретенном перегибе имеет причудливую форму, истонченные стенки, спайки, острые выпячивания. У пациента присутствуют признаки воспаления, боли в правой части живота, лихорадка. На УЗИ орган выглядит сморщенным, не меняет своего фиксированного спайками положения при смене позы больного. При врожденном перегибе желчный пузырь сохраняет форму после сокращения, приобретенный перегиб может менять контуры.
Классификация загиба ЖП
Перегиб желчного пузыря связан с изменением его параметров:
- объема: гигантский желчный;
- расположения: внутрипеченочное, в левой стороне живота, в малом тазу, изменение направления длинной оси при сохранении нормального местоположения;
- количества: двойной ЖП, полное отсутствие (агенезия);
- формы: загиб, перекрут, образование перегородок.
В результате перегиба образуется складчатый желчный пузырь. Из-за внешнего сходства аномальную форму называют фригийским колпаком, шапочкой конусовидной формы. Если загиб произошел между телом и дном органа, его называют ретросерозным. Между телом и шейкой – серозным. Такая форма закладывается во время эмбрионального развития плода.
Ярко выраженной разновидностью деформации серозного типа является форма песочные часы. Пузырь удлинен, имеет узкое место в области тела. Орган состоит из двух камер, соединенных суженной частью. ЖП может иметь S-образную или улиточную форму из-за перекрута в средней части тела.
Как проявляется?
Врожденный перегиб желчного пузыря в большинстве случаев не проявляет себя клинически и обнаруживается случайно при проведении УЗИ. Симптомы образовываются, если необычная форма мешает его функционированию, препятствует полному опорожнению.
Обычно к нарушению пассажа желчи приводит перегиб в области шейки ПЖ. Долгое время орган может работать в нормальном режиме, однако постепенно запас компенсаторных возможностей истощается.
Первые симптомы врожденных аномалий проявляются в подростковом возрасте, реже в детстве. Признаки патологии совпадают с проявлениями заболеваний билиарного тракта (печени, ЖП и протоков):
- умеренная боль в правом боку, иррадиация в спину, плечо, шею, область сердца;
- неустойчивый стул, запоры или диарея;
- диспепсия: вздутие, метеоризм, отрыжка, тошнота и рвота.
Невозможность полного опорожнения органа, вызванная аномальным строением и нарушением моторики, приводит к изменению состава, концентрации желчи. Секрет становится густым, замазкообразным, в нем могут быть сгустки и твердый осадок. Это состояние, или сладж-феномен, считают началом прогресса желчнокаменной болезни. Застойные явления способствуют появлению воспаления, холецистита.
При перегибе в области шейки желчного пузыря нарушается проход жидкости в пузырный проток. Такое состояние называют сифонопатией. На УЗИ орган приобретает форму толстого плода с тонкой ножкой. Патология сопровождается типичными признаками: регулярными болями и нарушением пищеварительных процессов.
Как сказывается на пищеварении?
Когда перегиб желчного пузыря приводит к возникновению застойных явлений в пузыре и протоках, изменяется состав желчи. Это приводит к нарушению процессов пищеварения. В норме желчь активирует ферменты панкреатического сока и увеличивает его выработку, эмульгирует жиры, участвует в усвоении жирорастворимых витаминов, кислот, холестерина. Вместе с желчью из организма выводится холестерин, билирубин.
Застойные явления билиарного тракта могут приводить к нарушению обмена веществ и процесса пищеварения:
- авитаминоз витамина Е, А, группы В;
- недостаток жирных кислот;
- непереносимость жирной, молочной пищи.
Желчь эмульгирует жиры, разбивает их на маленькие частицы. Это увеличивает площадь воздействия ферментов, что обеспечивает усвоение витаминов и кислот. При перегибе желчного пузыря происходит нарушение этих функций.
Как влияет на работу печени?
Перегиб желчного пузыря – одна из причин развития ЖКБ, холецистита. К осложнениям желчнокаменной болезни относятся механическая желтуха, холангит. Повышение давления в путях, воспалительные и инфекционные процессы могут поразить все звенья билиарного дерева. При дискинезии желчного пузыря наблюдается увеличение печени.
Желтуха приводит к интоксикации. При острой форме больного начинает тошнить, мучает рвота без облегчения. Склеры глаз и кожа постепенно приобретают желтый цвет. Кал становится светлым, моча – темной. В печени скапливается желчь (холестаз), нарушается микроциркуляция, возникает гипоксия тканей. Грозным осложнением может стать цирроз и острая печеночная и почечная недостаточность.
Риск развития панкреатита
Угроза поражения поджелудочной железы связана с желчнокаменной болезнью и холециститом. В норме существует несколько вариантов строения билиарного дерева и панкреатического протока. Риск развития панкреатита существует в следующих случаях:
- проток поджелудочной железы входит в общий желчный путь на значительном расстоянии от двенадцатиперстной кишки, при этом образуется общий ход;
- пути объединяются общей печеночно-панкреатической ампулой, открываются в двенадцатиперстную кишку одним сфинктером Одди.
Конкремент, желчная замазка, сужение протока из-за инфекций и воспалительных процессов приводит к сужению просвета пути или его полному закрытию. Скопление ферментов поджелудочной железы приводит к острому панкреатиту, поражению билиарного дерева.
Если пути желез открываются в кишечник отдельно друг от друга или на значительном расстоянии, угроза развития панкреатита из-за желчнокаменной болезни незначительна.
Защититесь от образования камней
Желчный пузырь с перегибами – одна из причин развития желчнокаменной болезни. Угроза образования конкрементов связана со следующими изменениями:
- нарушение сократительной способности желчного пузыря;
- неполное опорожнение органа;
- изменение состава желчи;
- перегиб значительно сужает просвет в области шейки желчного пузыря.
Образование замазкообразной желчи – это первый этап ЖКБ. В секрете образуется твердый осадок, затем начинают расти конкременты.
Бессимптомная стадия болезни может длиться на протяжении нескольких лет. Однако в любой момент конкременты могут мигрировать и вызвать серьезные осложнения: желчную колику, механическую желтуху, воспаление пузыря, панкреатит, холангит.
Снизить риск развития ЖКБ помогает здоровый образ жизни:
- дробное рациональное питание без длительных периодов голода, переедания, строгих диет;
- сведение к минимуму употребление жирной, жареной пищи, сладостей;
- регулярные легкие физические нагрузки;
- по возможности исключение стрессовых ситуаций;
- приведение веса к норме.
Обеспечит регулярное сокращение желчного пузыря можно с помощью растительного масла. Достаточно добавлять чайную ложку продукта при каждом приеме пищи.
Микрофлора кишечника
При застойных явлениях желчь теряет бактерицидные свойства. В кишечнике начинают развиваться гнилостные процессы, падает сопротивляемость к инфекционным заболеваниям. Патогенная микрофлора может проникать в протоки, поражая билиарную зону и панкреатическую железу.
Важной функцией желчи является ощелачивание желудочного сока, который попадает вместе с пищей в двенадцатиперстную кишку. Патология приводит к постоянному раздражению слизистой кишечника, развитию воспалительного процесса и язв.
Анализы и диагностика
УЗИ – основной метод исследования перегиба желчного пузыря. Точность метода доходит до 89%. При подозрении на дискинезию желчного пузыря УЗИ проводят дважды: натощак и через 45 минут после завтрака или принятия желчегонных средств. В норме орган должен уменьшиться на 50–70%.
К эхопризнакам перегиба желчного пузыря относится необычная форма, чрезмерно большой или маленький размер, утолщение стенок. Скопление жидкости, газа, конкрементов.
Дополнительные методы диагностики:
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- рентгенография с применением контрастного вещества.
Последний метод чаще используется при определении состояния протоков. Лабораторные анализы крови и кала позволяют выявить воспалительный процесс.
Забор желчи проводят с помощью дуоденального зондирования. Анализ позволяет объективно оценить состав желчи. Наличие твердого осадка, воспалительной жидкости, гноя, крови свидетельствуют о серьезной патологии билиарной зоны. Лабильный пузырный рефлюкс (изменчивая сократительная способность ЖП и выброс разного количества желчи) – признак дискинезии.
Лечение
При перегибе лечение направлено на восстановление и поддержание нормальной моторики ЖП, разжижение желчи, подавление воспалительного процесса. Терапия назначается при дискинезии, сладж-феномен и ЖКБ. Пациент наблюдается у гастроэнтеролога и хирурга.
Медикаментозное
При лечении заболеваний желчного пузыря, связанных с его перегибом, могут назначать следующие группы препаратов:
- холекинетики, увеличивают выработку холецистокинина, который способствует сокращению желчного пузыря и расслаблению сфинктеров протоков, применяется при дискинезии гипокинетического типа (сорбит);
- желчегонные препараты, способствующие выработке желчи (аллохол)
- обезболивающие препараты;
- антибиотики при воспалении пузыря;
- препараты с желчными кислотами при ЖКБ(урсосан);
- лекарства с ферментами (фестал).
Хирургическое
При ярко выраженных симптомах поражения желчного пузыря, повторяющимися приступами желчной колики, дисфункции ЖП проходят холецистэктомию, операцию по удалению. Восстановить форму пузыря хирургическим методом невозможно.
Народное
Прием желчегонных продуктов и отваров улучшает отток желчи. Перед лечением необходимо пройти УЗИ, чтобы исключить ЖКБ. При камнях в желчном пузыре и протоках категорически запрещено принимать желчегонные средства. Конкременты начнут мигрировать, травмировать шейку желчного, перекрывать пути и сфинктеры. В результате возникнет угроза серьезных осложнений: острого холецистита, холангита, панкреатита.
Если билиарная зона свободна от камней, можно применять следующие средства:
- растительное масло, достаточно выпивать одну чайную ложку за 30–40 минут до еды;
- отвары желчегонных трав: бессмертника, тысячелистника, мяты, кориандра;
- яичные желтки натощак;
- мин