Патологическая анатомия рак желудка
Гистологическая
структура опухоли
1. Аденокарцинома
2. Солидный рак
3. Скиррозный рак
(скирр)
4. Плоскоклеточный
рак
5. Недифференцированный
рак
6. Смешанный рак
Макроскопические
формы рака
1. Экэофитная
1.1. Бляшковидный
1.2. Полипообразный
1.3. Блюдцеобразный
1.4. Язва-рак
2. Эндофитная
2.1. Инфильтративно-язвенный
2.2. Диффузный
3. Смешанная форма
Локализация в
желудке
1. Пилороантральный
отдел (60-75%)
2. Малая кривизна
(12-18%)
3. Кардия (10-15%)
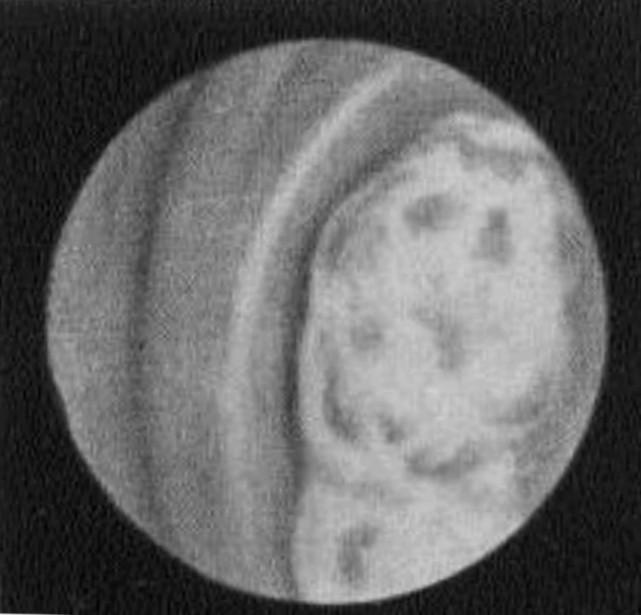
а
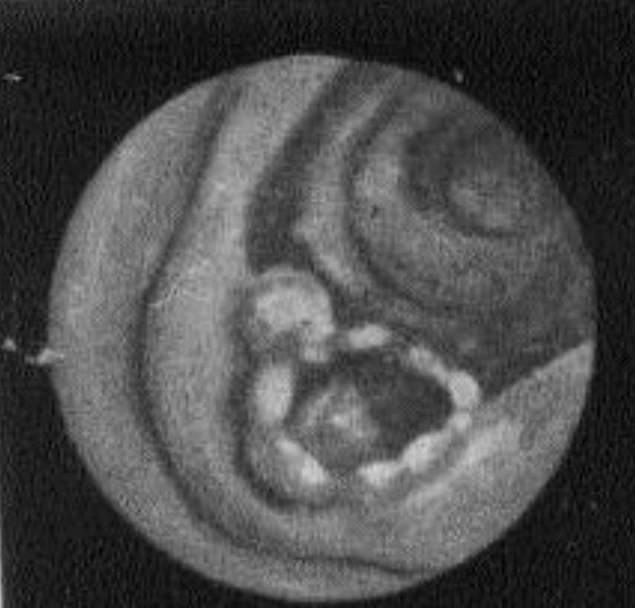
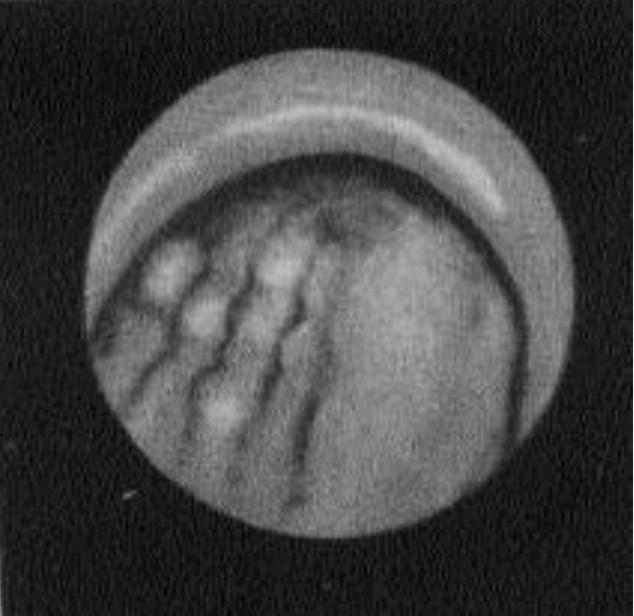
б в
Рис.
5.5. Фиброгастроскопия. Формы рака желудка
а
– полипообразная форма;
б – рак с распадом;
в – инфильтративная
форма рака
Пути метастазирования
Лимфогенный
(основной путь).Имплантационный
(при поражении всех слоев желудка
колонии клеток слущиваются, а затем
оседают в другом месте).Гематогенный
(печень, легкие, почки, кости и др.
органы).
Отдаленные
метастазы рака желудка наблюдаются
также в надключичные лимфатические
узлы (метастаз Вирхова), яичники (метастаз
Крукенберга), в дугласово пространство
(метастаз Шницлера).
Классификация
распространенности рака желудка (система
ТNM)
при поражении
средней и дистальной трети желудка:
I
стадия —
опухоль до 3…5 см, расположенная в
слизистой оболочке и подслизистом слое.
Регионарные метастазы отсутствуют:
T1-2N0M0
II
стадия —
опухоль от 3 до 5 см, не выходит за пределы
желудка с наличием одиночного регионарного
подвижного метастаза: T1-2N1M0
III
стадия —
опухоль более 5 см, выходящая за пределы
желудка (без прорастания соседних
органов и структур) или небольшая опухоль
при наличии множественных смещаемых
(удалимых) регионарных метастазов:
T1-2N2-3M0
IV
стадия —
опухоль, прорастающая в соседние
анатомические структуры или опухоль
любого размера при наличии отдаленных
метастазов T1-4N0-3M1
Клиника
Симптомы, свойственные
раку желудка можно разделить на 4 групп:
1. Местные симптомы:
Боль в эпигастрии
Отрыжка
(воздухом, горечью, тухлым)Тошнота
Рвота
Чувство
полноты в желудке и тяжести в эпигастрииИзжога.
2. Общие симптомы
Общая
слабость, повышенная утомляемость,
снижение трудоспособности.Депрессивное
состояние (апатия, потеря интереса к
окружающему)Отвращение
к пище, особенно к мясным продуктамБледность
кожных покрововПотеря
веса вплоть до кахексии в конечной
стадииПовышение
температуры тела
3.
Симптомы нарушения функции других
органов
Дисфагия
Диспепсия (вздутие
живота, частый жидкий стул и др.)Симптомы
вовлечения в опухолевой процесс смежных
органовИзменение характера
болей (прорастание в солнечное сплетение,
поджелудочную железу и др.)Икота
(вовлечение в процесс диафрагмы,
диафрагмального нерва)Зловонный
(каловый) запах изо рта (при фистуле
гастроколика)
4. Симптомы
осложнений опухоли:
Кровотечение.
Перфорация с
развитием перитонита
Ранние
клинические проявления рака желудка
(синдром малых признаков по А.С. Савицкому)
Немотивированная
общая слабость, утомляемость, снижение
работоспособностиУменьшение
или полная потеря аппетита, отвращение
к еде или некоторым видам пищи,
преимущественно мяснойЖелудочный
дискомфортБеспричинное
исхуданиеНарастающая
анемия с побледнением или желтушность
кожиПсихическая
депрессия.
В
зависимости от преобладания тех или
иных симптомов рака желудка выделяют
следующие клинические формы:
Гастралгическая
(боль в эпигастрии является доминирующим
симптомом)Диспептическая
(желудочный и кишечный дискомфорт)Стенотическая
(признаки нарушения проходимости пищи
из желудка, а также из пищевода в желудок)Анемическая
(превалируют симптомы малокровия)Кардиальная
(напоминает течение ИБС)Энтероколитическая
(характеризуется поносами)Печеночная
(желтуха и увеличение печени)Асцитическая
Немая
(без ярких клинических признаков).
Инструментальные
и лабораторные методы диагностики:
Общий
анализ крови (гипохромная анемия,
ускорение СОЭ)Биохимический
анализ крови (гипопротеинемия,
гипоальбуминемия, повышение глобулиновой
фракции, а при наличии Mts
– увеличение билирубина, повышение
активности печеночных ферментов).Анализ
желудочного сока (ахлоргидрия, обнаружение
раковых клеток при цитологическом
исследовании)Анализ кала на
скрытую кровь.Рентгенография
(скопия) желудка (локальное утолщение
или перерыв складок слизистой, её
атипичный рельеф, дефект наполнения с
неровными контурами, ригидность стенки
желудка)Фиброгастроскопия
позволяет визуально оценить форму
патологического процесса, степень
распространенности, произвести
прицельную биопсиюПатоморфологическое
исследование биоптатовГистологическое
исследование лимфатических узловЛапароскопия
Компьютерная
томография.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
36. Рак желудка
Существует следующая классификация рака желудка.
1. По локализации различают: пилорический, малой кривизны тела с переходом на стенки, кардиаль-ный, большой кривизны, фундальный и тотальный.
2. По характеру роста выделяют три формы:
1) с преимущественно экзофитным ростом (бляшко-видный, полипозный, фунгозный, или грибовидный, и изъязвленный);
2) с преимущественно эндофитным инфильтрирующим ростом (инфильтративно-язвенный, диффузный);
3) с экзоэндофитным ростом, или смешанный.
3. Микроскопически выделяют аденокарциному (тубулярную, папиллярную, муцинозную), недифференцированный (солидный, скиррозный, пристеночно-клеточный), плоскоклеточный, железисто-плоскоклеточный (аденоканкроид) и неклассифицируемый рак.
Патологическая анатомия. Бляшковидный рак поражает подслизистый слой. Полипозный рак серо-розового или серо-красного цвета и богат кровеносными сосудами. Эти две формы рака гистологически имеют строение аденокарциномы или недифференцированного рака. Фунгозный рак представляет собой узловатое образование с эрозиями на поверхности, а также кровоизлияниями или фибринозно-гнойными наложениями. Опухоль мягкая, серо-розовая или серо-красная и хорошо ограничена; гистологически представлена аденокарциномой. Изъязвленный рак по генезу – это злокачественная опухоль, он представлен первично-язвенным, блюдцевидным раком ираком из хронической язвы (язва-рак). Первично-язвенный рак микроскопически представлен недифференцированным раком. Блюдцевидный рак представляет собой круглое образование, достигающее больших размеров, с валикообразными белесоватыми краями и с изъязвлением в центре. Дно язвы может быть представлено другими (соседними) органами. Гистологически представлен аденокарциномой. Язва-рак характеризуется образованием на месте язвы и проявляется разрастанием рубцовой ткани, склерозом и тромбозом сосудов, разрушением мышечного слоя в дне язвы и утолщением слизистой оболочки вокруг язвы. Гистологически имеет вид аденокарцино-мы, реже недифференцированного рака. Инфильтра-тивно-язвенный рак характеризуется выраженной канкрозной инфильтрацией стенки и изъязвлением опухоли, а гистологически представлен аденокарци-номой или недифференцированным раком. Диффузный рак проявляется утолщением стенки желудка, опухоль плотная, белесоватая и неподвижная.
Слизистая оболочка имеет неровную поверхность, а складки неравномерной толщины с эрозиями. Поражения могут быть ограниченными и тотальными. По мере роста опухоли стенка желудка сморщивается. Гистологически рак представлен недифференцированной формой карциномы. Переходные формы имеют различные клинико-морфологические формы.
Следующая глава >
Похожие главы из других книг
Патологическая анатомия рака желудка. Распространение рака желудкаРазличают три формы рака желудка: очерченную (грибовидную и блюдцеобразную), иифильтративную (диффузную) н смешанную, которая развивается отчасти экзофитно, инфильтрируя в то же время стенку желудка. При очерченных формах видимая граница опухоли, как правило, совпадает с гистологически устанавливаемой границей. Грибовидная и блюдцеобразная формы отличаются относительно медленным развитием и поздним мстастазироваиисм. В случае выполнения радикальной операции прогноз при них более благоприятен, нежели при смешанных и инфильтративных формах. При инфильтративных и смешанных формах границу опухоли и здоровой ткани установить нередко весьма сложно. Помимо упомянутых форм рака желудка, следует различать также язвенный рак (cancer ulceriforme), который развивается сразу же как язвенноподобная опухоль с распадом и центре и дает метастазы значительно раньше, чем блюдцеобразный рак. Рак из язвы желудка (cancer ex ulcere) протекает весьма злокачественно, нередко принимает форму блюдцеобразной опухоли. Целесообразно также назвать как отдельную форму рак из полипа желудка (cancer ex polipo). Особенностью всех форм рака желудка следует считать их тенденцию к распространению в сторону кардии и пищевода. Рак нижней трети желудка отличается, помимо этого, склонностью к циркулярному росту. На двенадцатиперстную кишку опухоли переходят нечасто; при этом они инфильтрируют стенку двенадцатиперстной кишки, не захватывая слизистой оболочки. По гистологическому строению различают аденокарциному, солидный, фиброзный рак и смешанную форму, при которой часть опухоли может иметь, например, строение аденокарциномы, а часть—солидного рака.
Распространение рака желудкаПри своем росте опухоль может прорастать не только все слои стенки желудка, но и соседние органы (печень, поджелудочная железа, селезенка, поперечная ободочная кишка, диафрагма). Опухоль может давать метастазы. Различают три пути метастазирования: по лимфатическим, кровеносным путям и имплантационное мстастазирование по брюшине (опухоль прорастает серозную оболочку). Наибольшее практическое значение имеет распространение метастазов по лимфатическим путям. Следует различать три основных пути лимфотока. Первый коллектор собирает лимфу в узлы, расположенные вдоль малой кривизны, малом сальнике и желудочно-поджелудочной связке, особенно в области левой желудочной артерии. Далее метастазы из этой области могут распространяться в область чревной артерии и аорты (неоперабельные случаи). Сюда собирается лимфа почти от всей правой половины желудка. Второй коллектор собирает лимфу из нижнего отдела желудка (большая кривизна желудка ниже селезенки и начальный отдел двенадцатиперстной кишки) в лимфатические узлы, расположенные по ходу a. gastrocpiploica dextra. Практическое значение имеют также метастазы в пространство между начальной частью двенадцатиперстной кишки и головкой поджелудочной железы. При запушенном раке метастазы нз этого коллектора могут распространяться в лимфатические узлы брыжейки тонкой кишки и парааортально. Третий коллектор собирает лимфу из оставшейся части желудка (дно, часть большой кривизны, часть передней и задней стенок) в лимфатические узлы, находящиеся в желудочно-селезеночной связке, воротах селезенки н по ходу селезеночной артерии. Знание путей метастазирования обязательно для выполнения радикальной операции, смысл которой заключается в удалении не только опухоли желудка, но и связочного аппарата с клетчаткой, в которых расположены регионарные лимфатические узлы. Операцию всегда следует выполнять, исходя нз предположения, что метастазы уже имеются; только тогда она будет достаточно радикальной. Метастазы во внутренние органы (печень, поджелудочная железа, почки, надпочечники и др.) имеют значение в том смысле, что. как правило, такие больные бывают неоперабельными. Для дооперационной диагностики IV стадии рака нужно знать некоторые типичные метастазы: Вирхова — в область левого надключичного пространства, Крукенберга — в яичники, Шницлера — в дугласово пространство В некоторых случаях при наличии солитарного метастаза в печень или поджелудочную железу выполняют комбинированную условно-радикальную операцию — резекцию желудка и печени или резекцию желудка и поджелудочной железы. Предраковые заболевания. В настоящее время доказано, что у людей с гастритом, особенно ахилическим, рак желудка развивается чаще, чем у здоровых. Подобные больные нуждаются в диспансерном наблюдении с целью своевременной диагностики развития рака желудка. Полипы желудка всегда являются потенциальным источником возникновения рака. Малигнизация полипов, по разным статистикам, может достигать 40% случаев. Лучшей профилактикой рака у этих больных является своевременное лечение полипоза. Язвы желудка весьма часто (по ряду статистик, в 10—50% случаев) переходят в рак. Понятно, сколь важны своевременное выявление н лечение (консервативное и хирургическое) больных язвой желудка. — Вернуться в оглавление раздела «Неотложная хирургия.» Оглавление темы «Язвенная болезнь желудка. Опухоли желудка»: |
Поражая вначале кратковременно лишь эпителий слизистой оболочки или железистых трубок, в дальнейшем развитие рака желудка распространяется во все стороны по межтканевым промежуткам и по внутристеночным лимфатическим сосудам по принципу ракового лимфангоита. Процесс этот приобретает характер ползучей инфильтрации с поражением всех слоев стенки желудка.
Рак желудка может развиваться внутристеночно (в стенке желудка), переходить иа соседние органы и образовывать метастазы. Как установил Borrman (1949), направление распространения раковой опухоли идет главным образом от пилорического отдела желудка к кардиальному, следуя за током лимфы.
Локализация рака в разных отделах желудка имеет разную частоту. По С. А. Холдину (1952): рак пилоро-антральной части наблюдается в 60—70%, рак малой кривизны (средний отдел — тело желудка) — 10—15%, рак кардиальной части — 10%, рак передней и задней стенок — 2—5%, рак большой кривизны (средний отдел) — около 1%, рак дна желудка — 1%, и диффузная распространенность рака с захватом большей части или всего желудка наблюдается в 5-10%.
По данным Trimble и Lunn (1955), локализация рака в разных отделах желудка встречается с несколько иной частотой.
Следует иметь в виду, что раковой опухоли желудка присущ разный тип роста: экзофитный, эндофитный и смешанный. Наиболее част смешанный тип роста опухоли с неодинаковым экзофитно-эндофитным ее ростом в различных участках.
Макроскопически различают 4 формы рака желудка (Bormann, Konjetzny).
1. Полипообразная или грибовидная, когда опухоль, имея широкое основание или узкую ножку, резко очерчена и выступает в полость желудка. Для нее характерен экзофитный рост.
2. Блюдцеобразная с изъязвлением в центре. Она обладает приподнятыми краями, резко очерчена и имеет вид блюдца. Для нее характерны медленное развитие, экзофитный рост и позднее проявление метастазов.
3. Диффузная с инфильтративным ростом, не имеющая четких границ.
4. Смешанная, отличающаяся внешне как бы экзофитным ростом, но вместе с тем и некоторой инфильтрацией стенки желудка.
При блюдцеобразной и полипообразной форме опухоли ее макроскопическая граница совпадает с микроскопической, и поэтому граница резекции может быть расположена на 1—2 см от краев опухоли. При диффузной и смешанной форме раковой опухоли желудка с инфильтрующим ростом, когда она расположена по малой кривизне желудка ближе к кардии, отмечается наиболее выраженная опухолевая инфильтрация стенки. Это обязывает при производстве резекции отступить на 6—8 см выше краев опухоли, а в сторону двенадцатиперстной кишки не менее чем на 2—2,5 см, так как к этому обязывают особенности тока лимфы по лимфатическому бассейну желудка.
При инфильтративной форме рака желудка его стенка оказывается очень плотной. По морфологической структуре при этом оказывается скирр или фиброзная карцинома (linitis plastica).
Помимо этого, следует еще выделить язву желудка, превратившуюся в рак (cancer ex ulcere) — 10—15% случаев и изъязвленный рак (cancer ulceriforme). Последний представляет собой раковую опухоль с распадом в центре. Хотя он и имеет более замедленный рост по сравнению с инфильтративной формой рака, но метастазы он дает быстро. Доказательством того, что в данном случае имеется cancer ex ulcere, обычно является лишь патологоморфологическое исследование опухоли. Обычно для рака, развившегося из язвы, характерны изменения по краю язвы, обращенному к выходному отделу. Именно здесь наблюдаются атипичные разрастания эпителия. Возникновение рака из язвы происходит не только в выходной части желудка или в его теле, но и в кардии, что бывает далеко не редко, как это отмечал А. Г. Савиных (1949). Именно из-за этого кардиальные язвы представляют особую опасность.
Среди раков кардии встречаются и экзофитные, и эндофитные формы с более ранним прорастанием в соседние органы. Эти раки образуют конгломерат и клинически протекают особенно злокачественно.
Особо сложную форму рака представляет кардиально-пищеводный рак. На стыке пищевода с желудком происходит смена эпителия различного строения. Рак может начаться и из желудочного и из пищеводного (плоского) эпителия, причем, начинаясь со стороны пищевода, он может оказаться аденокарциномой, а не плоскоклеточной опухолью, так как источником его служат дистопии желудочного эпителия в слизистую пищевода.
Рак средней трети желудка (медиогастральный рак) встречается реже, локализуется то симметрично (на малой кривизне, большой кривизне, передней и задней стенке), то ассиметрично (малая кривизна с захватом передней или задней стенки, а также большая кривизна с захватом передней или задней стенки).
Рак на переходе желудка в двенадцатиперстную кишку, наблюдающийся относительно редко, имеет особенности, зависящие от того, что так же, как и при пищеводно-кардиальной локализации, он возникает на стыке двух органов, покрытых слизистой оболочкой различного строения; чаще наблюдается вариант восходящего но стенке желудка роста опухоли. Эти раки часто прорастают в головку поджелудочной железы, в средний отдел мезоколон и особенно часто метастазируют в печень.
Заслуживает внимания рекомендация С. А. Холдина пользоваться следующей морфологической классификацией рака желудка:
I. Ограниченно растущий рак (экзофитная форма):
а) полипообразная, грибовидная, капустообразная форма (составляет 5—10% поражений желудка). Отмечается склонность к кровотечениям, отсюда анемия и слабость;
б) чашеобразный (блюдцеобразный) рак, наблюдающийся у 8—10% всех больных раком желудка и считающийся по прогнозу одной из самых благоприятных форм. Клиническое течение характеризуется анемизацией и симптомами интоксикации;
в) плоский (бляшкообразный) рак обнаруживается редко (около 1% всех заболеваний раком желудка). Располагается чаще в пилоро-антральном отделе. Трудно распознается.
II. Инфильтративно растущий рак (эндофитная, диффузная форма):
а) язвенно-инфильтративный рак — самый частый вид (около 60% всех раковых поражений желудка). Чаще всего локализуется в пилоро-антральном отделе на малой кривизне, в субкардиальной части. Часто прорастает в смежные органы;
б) диффузный рак — фиброзная или скиррозная форма, отмечается в 5—10% случаев рака желудка. Процесс чаще всего начинается в пилорическом отделе. Отмечается быстрое истощение, желудок сморщивается. Другая форма диффузного рака — коллоидная (или слизистая), протекающая с неясными симптомами — встречается сравнительно редко, причем стенка желудка оказывается как бы пропитанной тягучей массой.
III. Переходные формы (смешанные, неясные формы).
Микроскопически, по классификации Bormann (1949), следует различать аденоматозные, альвеолярные, диффузные, полиморфноклеточные и смешанные раковые опухоли желудка. Так как все они происходят из клеток железистого эпителия, то правильнее их рассматривать как аденокарциномы разной степени дифференциации и функциональной законченности. Так рекомендовал это делать Broders. Он различал все формы рака желудка по 4 степеням дифференцировки в зависимости от преобладания дифференцированных или недифференцированных клеток. По его мнению, степень дедифференцировки клеток эпителия и объясняет выраженность злокачественности роста данной раковой опухоли. Эти 4 степени по Broders таковы:
I степень дедифференцировки (3%). Сюда относятся чисто аденоматозные формы с высокими цилиндрическими, правильно расположенными клетками эпителия, имеющими овальное вытянутое ядро с ярко окрашивающимся хроматином.
II степень дедифференцировки (20%). Это аденокарциномы железистого строения. Выстилка желез состоит большей частью из кубических эпителиальных клеток с круглым многогранным ядром, богатым хроматином.
III степень дедифференцировки (38%). Это аденокарциномы с меньшей способностью клеток к образованию железистых структур. Клетки неправильно полиморфного типа с овальным или круглым ядром и интенсивно окрашивающимся хроматином.
IV степень дедифференцировки (39%). Это аденокарциномы, сплошь состоящие из мало дифференцированных клеток, не образующих железистых структур. Контуры их неправильные, ядро округлое или многогранное, очень богато хроматином.
Сказанное не относится к отдельным ракам кардио-эзофагальной зоны желудка, могущим быть плосскоклеточным раком, а не аденокарциномой.
Степень дедифференцировки в значительном числе случаев совпадает с клиническими проявлениями болезни; чем ниже дедифференцировка, тем интенсивнее рост опухоли и более выражено метастазирование (при первой и второй степени — 25%, при третьей и четвертой степени — 62%), а число случаев длительного выздоровления вместо 86,2% при I степени дедифференцировки падает до 23,3% при ее IV степени.
Вслед за стенкой желудка раковая опухоль может прорастать в соседние органы. Прорастание обычно происходит чаще всего в левую долю печени, в хвост поджелудочной железы, реже в ворота селезенки. При прорастании опухолью всех слоев стенки желудка может наблюдаться имплантация раковых клеток по париетальной и висцеральной брюшине в виде карциноматоза брюшины.
Практическое значение имеет распространение метастазов рака желудка по лимфатическим путям. По данным Cuneo, Bormann, А. В. Мельникова и др. в лимфатическом бассейне желудка лимфа оттекает от его стенки по 3 направлениям — токам:
I. Лимфатический ток направляется от привратника, малой кривизны, передней и задней стенки желудка в 1-й коллектор регионарных лимфатических узлов, располагающихся по малой кривизне, в малом сальнике до кардии и по ходу правой желудочной артерии. 2-й коллектор лимфатических узлов располагается по ходу левой желудочной артерии в желудочно-поджелудочной связке.
II. Лимфатический ток направляется от нижнего отдела желудка, от большой кривизны, двенадцатиперстной кишки и тела желудка в лимфатические узлы желудочно-ободочной связки (3-й коллектор лимфатического бассейна желудка). Связка эта представлена двумя листками, между которыми и располагаются лимфатические узлы на значительном расстоянии от стенки желудка, в силу чего необходимо пересекать желудочно-ободочную связку вблизи поперечной ободочной кишки и обязательно удалять весь большой сальник. Дальше лимфа, прорываясь за этот 3-й коллектор, направляется в лимфатические узлы брыжейки тонкой кишки и забрюшинные — вдоль аорты.
III. Лимфатический ток направляется от дна желудка и прилегающей части большой кривизны, его передней и задней стенки вдоль селезеночной артерии и коротких сосудов дна желудка к лимфатическим узлам желудочно-селезеночной связки, лимфатическим узлам ворот селезенки, самой селезенке.
Метастазы рака желудка в регионарные лимфатические узлы встречаются редко. Однако частота эта различна применительно к формам рака и типу его роста.
Метастазы во внутренние органы наблюдаются чаще всего в печени (30%), реже в поджелудочной железе, легких, еще реже в почках, селезенке, костях. Они не редки в lig. tores hepatis, а по ней и в кожном пупке.
К отдаленным метастазам относится так называемая опухоль Крукенберга (метастаз в яичник), метастазы в брюшину, ее тазово-прямокишечное углубление (метастаз Шницлера), в лимфатические узлы, чаще левой надключичной ямки (вирховский метастаз).
В развитии рака желудка различают 4 стадии. Учение о стадиях развития злокачественных опухолей получило особенное развитие в нашей стране.
Существует много классификаций рака желудка по типу клинического течения. Весьма рациональна классификация С. А. Холдина. В ее основу положено деление всех случаев рака желудка по клиническому типу его течения, по тому или иному типу симптомов, сопровождающих его различные формы. Так, следует различать:
а) рак желудка с преобладанием местных желудочных проявлений (начиная с незначительных явлений «дискомфорта» и кончая резкими функциональными нарушениями);
б) рак желудка с преобладанием общих нарушений (характера анемии, кахексии, слабости, утомляемости);
в) рак желудка «маскированный», протекающий с симптомами заболеваний других органов;
г) бессимптомный (скрыто протекающий) рак желудка. К его классификации довольно близко деление, предложенное А. В. Мельниковым.
Однако этого недостаточно. Обобщая литературные данные и собственный опыт, мы можем предложить следующую схему морфолого-клинической классификации (характеристики) рака желудка (таблица 2).
| Характеристика рака желудка | |
| Структура опухоли | Аденокарцинома, солидный рак, слизистый рак, скирр или фиброкарцинома; linitis plastica |
| Микроскопический вид опухоли | Полипообразный или грибовидный, блюдцеобразный с изъязвлением в центре, диффузный инфильтрат без четких границ, смешанный, изъязвившийся рак; рак из язвы |
| Локализация | Пилорическая часть, малая кривизна (средний отдел), кардиальная часть, передняя или задняя стенка, большая кривизна (средний отдел), дно желудка, диффузная распространенность |
| Тип роста | Экзофитный, эндофитный, смешанный |
| Степень дедифференцировки опухолевых клеток (по Broders) | Первая, вторая, третья, четвертая |
| Клинические особенности течения | Рак с преобладанием местных желудочных проявлений, рак с преобладанием общих нарушений, рак, «маскированный» симптомами со стороны других органов, бессимптомный (быстро текущий) рак |
| Осложненность интоксикацией | Без интоксикации, со слабой интоксикацией, с резкой интоксикацией и кахексией |
| Стадии развития опухоли (по схеме МЗ СССР) | Первая, вторая, третья, четвертая |
| Прорастание соседних органов | Lig. gastro-colicum, печень, брюшина, покрывающая поджелудочную железу, головка поджелудочной железы, тело поджелудочной железы, ножка селезенки, мезоколон, поперечная кишка, печеночно-двенадцатиперстная связка, желчный пузырь, желчные протоки |
| Пораженность метастазами коллекторов лимфатического бассейна желудка | Первый, второй, третий, четвертый |
| Наличие отдаленных метастазов | Круглая связка печени, брюшина, узлы Вирхова, метастазы Крукенберга, метастазы Шницлера, прочие органы |
Примечание. Целесообразно дополнительно отмечать особенности патогенеза (гастрит, язвы, полип), пол и особенно возраст больного



