Отсутствие эхотени желчного пузыря

Желчный пузырь визуализируется при поперечном сканировании плода в виде гипоэхогенного образования в середине правой половины брюшной полости. Часто его неверно принимают за интраабдоминальный отдел пупочной вены. Дифференциацию этих образований проводят по следующим критериям: 1) желчный пузырь располагается больше справа, а не посередине; 2) вена пуповины прослеживается от передней брюшной стенки до системы воротной вены; 3) шейка желчного пузыря заметно тоньше его основания и, следовательно, желчный пузырь имеет коническую форму в отличие от цилиндрической формы пупочной вены. Дополнительно для дифференциации можно использовать режим ЦДК, при котором в интраабдоминальном отделе пупочной вены в отличие от желчного пузыря четко регистрируется поток крови.
Ультразвуковое изучение желчного пузыря плода подразумевает первоначально сам факт его визуализации, оценку локализации, формы, размеров, эхоструктуры, атакже исключение кисты общего желчного протока.
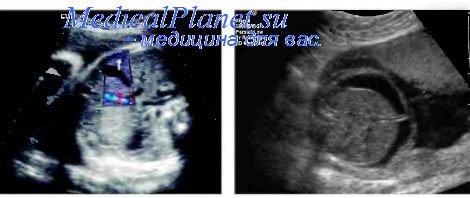
Визуализация желчного пузыря плода.
Согласно данным проведенных исследований, визуализация желчного пузыря плода при трансабдоминальном ультразвуковом исследовании возможна с 15 нед беременности. I. Goldstein и соавт. продемонстрировали возможность визуализации желчного пузыря плода при трансвагинальной эхографии даже ранее 14 нед. Однако следует учитывать, что визуализация желчного пузыря до 18-20 нед удается не у всех плодов. Так, по данным израильских специалистов, желчный пузырь не визуализировался у 12 (1,5%) из 780 обследованных плодов в 14-16 нед.
Проведенный нами анализ опубликованных результатов показал, что визуализация желчного пузыря плода во II и III триместрах беременности была возможной в 36,5-100% случаев.
К. Hata и соавт. были первыми, кто оценил возможность визуализации желчного пузыря плода при скрининговом ультразвуковом исследовании во II триместре беременности. Полученные ими достаточно скромные результаты были обусловлены в первую очередь использованием в те годы аппаратов с недостаточно высокой разрешающей способностью.
В последующие годы с внедрением в клиническую практику более совершенной ультразвуковой аппаратуры процент успешной визуализации желчного пузыря плода стал существенно выше. Так, в исследованиях ряда авторов визуализация желчного пузыря плода при его нормальном развитии была достигнута в 100% случаев. Согласно результатам итальянских специалистов, визуализация желчного пузыря при скрининговом ультразвуковом исследовании во II триместре беременности оказалась невозможной при первом обследовании у 64 (2,2%) плодов. При контрольном обследовании, проведенном до 24 нед, желчный пузырь удалось идентифицировать у всех 62 нормальных плодов. В двух оставшихся случаях была зарегистрирована билиарная атрезия.
Особого внимания заслуживают результаты, опубликованные в конце 2002 г. В исследованиях, проведенных М. Ben-Ami и соавт., визуализация желчного пузыря плода в 14-16 нед беременности была достигнута в 98,6% случаев. При этом в ходе динамического эхографического исследования было установлено, что после 18 нед отсутствие эхотени желчного пузыря было зарегистрировано только у 1 (0,1%) из 780 плодов. У этого плода в последующем диагностирована билиарная атрезия. Таким образом, при нормальном развитии плода успешная визуализация его желчного пузыря была достигнута после 18 нед в 100% случаев.
К. Having и соавт. удалось визуализировать желчный пузырь при первом ультразвуковом обследовании в 106 (93,8%) из 113 наблюдений. В одном наблюдении эхотень желчного пузыря была зарегистрирована при повторном обследовании; в 2 случаях визуализация желчного пузыря и других органов плода была затруднена из-за выраженного ожирения матери; в оставшихся случаях желчный пузырь плода не был оценен в первые 3 дня набора материала, что было связано с недостаточным опытом врачей.
Из результатов опубликованных работ становится очевидным, что визуализация желчного пузыря возможна практически у всех плодов при условии нормального их развития, а также при наличии достаточного опыта у исследователей. При этом оценку желчного пузыря плода наиболее оптимально осуществлять во время второго скринингового ультразвукового исследования — в 20-24 нед беременности. Отсутствие изображения желчного пузыря наблюдается при двух основных пороках — атрезии желчных ходов и агенезии желчного пузыря.
— Читать далее «Билиарная атрезия у плода. Агенезия желчного пузыря у плода.»
Оглавление темы «Патология билиарного тракта плода.»:
1. Кисты печени плода. Диагностика кист печени плода.
2. Опухоли печени у плода. Ранняя диагностика опухолей печени плода.
3. Желчный пузырь плода. Визуализация желчного пузыря плода.
4. Билиарная атрезия у плода. Агенезия желчного пузыря у плода.
5. Удвоение желчного пузыря у плода. Холецистомегалия у плода.
6. Эхогенные включения в желчном пузыре плода. Причины эхогенных включений желчного пузыря плода.
7. Кисты общего желчного протока плода. Диагностика кист общего желчного протока у плода.
8. Селезенка плода. Аспления. Полиспления. Спленомегалия у плода.
9. Лимфангиома у плода. Ранняя диагностика абдоминальной лимфангиомы у плода.
10. Тератома у плода. УЗИ диагностика тератом у плода.
УЗИ желчного пузыря плода является информативным методом перинатальной диагностики каких-либо отклонений в органах брюшной полости. Желчный пузырь является внутренним органом, это часть билиарной системы всех людей. Он является важным звеном, которое участвует в продуцировании, синтезе и накоплении желчи. Аномалии его чаще всего врождённые, поэтому их рекомендуется обнаруживать еще на этапе внутриутробного развития. Так у будущих родителей появится возможность своевременно предпринимать при необходимости лечебные мероприятия.

На каком сроке и для чего делают УЗИ желчного пузыря у плода
УЗИ желчного пузыря и почек плода, а также других внутренних органов обычно проводится во время беременности на втором триместре, с 19 недели. Такое исследование делают именно в этот период, поскольку ко второму триместру уже полностью сформированы внутренние органы плода. В первые месяцы провести такой скрининг еще невозможно ввиду неполностью сформировавшихся внутренних отделов.
Билиарная система исследуется с помощью ультразвуковых излучений. На узи плода видно или не видно какие-либо патологии. Чаще всего такая процедура проводится очень тщательно для исследования брюшной полости.
Нормы показателей УЗИ плода беременной
Какие же показатели являются нормальными, а когда следует бить тревогу? Такое время проведения визуализации специально выбрано для того, чтобы при тяжелых обнаруженных патологиях можно было вовремя прервать беременность. С 17 по 20 неделю внутриутробного развития будущего малыша его брюшная полость составляет всего несколько миллиметров.
Желчный пузырь визуализируется во время проведения поперечного сканирования будущего ребёнка. Выглядит он как гипоэхогенное образование, которое расположено по центру справа полости. Нередко врачи говорят ошибочно, что это образование является одним из участков пупочной вены. Дифференцируют пузырь у плода по таким факторам:

- локализация больше предопределена в правом отделе брюшной полости, менее – по центру,
- пупочную вену можно отследить по центру передней брюшины,
- шейка пузыря намного тоньше, нежели его основание,
- по форме напоминает конус, а пупочная вена – цилиндр,
- в полости вены чётко визуализируется кровоток.
Сама визуализация желчного с помощью ультразвукового исследования необходима для того, чтобы определить факт его наличия, участок расположения, размеры, структуры, исключить или подтвердить наличие каких-либо патологий.
Норма в показателях
Норма в показателях с 16 по 21 недели беременности определяется не только с помощью ультразвукового исследования, но и посредством иных обследований, самым достоверным из них является окружность живота на разном сроке:
- в 16 нед – это 87-115 см,
- в 18 нед. – 105-145 см,
- 19 нед. – 115-153 см,
- 20 нед. – 125 – 165 см.
Отклонения в показателях
Во время проведения процедуры ультразвукового исследования эмбриона могут быть обнаружены и патологии:
- чрезмерно увеличена или уменьшена брюшная полость,
- орган отсутствует полностью,
- ЖП заполнен жидкостью,
- щелеподобный желудок,
- аплазия или агенезия желчного пузыря у плода.

Патология желчевыводящих путей на ранних сроках беременности не всегда может визуализироваться. При наличии любых изменений причиной тому могут быть аномалии системы пищеварения или иные патологические процессы в организме. Если на положенном сроке желчный пузырь не определяется во время проведения диагностики, врачами предполагается наличие атрезии пищеварительного тракта. В такой ситуации он присутствует, но амниотическая жидкость в нем отсутствует.
При отсутствии эхотени предполагается наличие маловодия, а это является косвенным симптомом патологий мочевыделительной системы. В некоторых случаях желудок у эмбриона не определяется, так происходит, если он находится не в том месте, где должен. Чаще всего это симптом диафрагмальной грыжи. Если в брюшной полости отсутствует амниотическая жидкость, причиной может быть порок центральной нервной системы, наличие «заячьей губы», нейромышечных заболеваний.
Содержимое брюшной полости представляет собой разные включения гиперэхогенного характера. Причиной того, что желудок увеличенный, может выступать обтурация или непроходимость кишечного тракта. Обычно такое состояние не является самостоятельным заболеванием, это только симптом сопутствующих патологий. В таком случае печень тоже может быть увеличена. В такой ситуации появляются и следующие признаки: стенки утолщены, его шейка сужена, нет полноценного грушеобразного изгиба.
При обнаружении серьёзных патологий во время перинатального развития, после появления малыша на свет проводится специальная операция. Её задачей является воссоздание желудка из участка тонкого кишечника.
Атрезия является редким состоянием. Характеризуется наличием неполного заращения в одном из отделов желудка. Часто сочетается с патологиями гортани, пищеварительного прохода, скоплением жидкости в брюшной полости. Агенезия характеризуется полным отсутствием органа. Такая аномалия является очень редкой. Часто сопровождается и другими пороками внутриутробного развития. Такое состояние несовместимо с жизнью.
Холецистомегалия у плода в процессе беременности
Холецистомегалия – это значит, что размеры желчного пузыря превышают норму. Но раньше времени не стоит паниковать. Обычно такое состояние требует врачебного наблюдения. Оно может быть физиологической особенностью.
При отсутствии воспаления и скопления анормальной жидкости обычно повод для тревоги отсутствует.
Видео
Безопасно ли делать УЗИ плода во время беременности?
Загрузка…
Часто пациенты обращаются к гастроэнтерологу с жалобами на постоянную тошноту, чувство тяжести в боку и другие симптомы нарушения пищеварения, в ходе обследования выясняется, что причиной этому является перегиб желчного пузыря.
Перегиб желчного пузыря — Что это такое?
В норме желчный пузырь имеет форму продолговатого мешочка и представляет собой резервуар для хранения желчи.
Перегиб желчного пузыря – это аномальное состояние, во время которого в органе возникают перетяжки, в результате чего пузырь приобретает форму песочных часов, крючка или буквы «Г».
При возникновении загиба одновременно в нескольких местах желчный пузырь напоминает форму латинской буквы «с», такая патология чаще всего встречается в педиатрической практике.
Причины перегиба желчного пузыря
Общий вид желчного пузыря, строение, фото
Различают врожденный и приобретенный перегиб пузыря. Врожденный возникает еще на этапе эмбриогенеза, примерно на 5-6 неделе гестации, когда формируются печень и желчный пузырь зародыша. Спровоцировать развитие данной патологии могут различные факторы внутренней и внешней среды:
- Прием беременной лекарств до 12 недели;
- Употребление алкогольных напитков и табакокурение;
- Перенесенные вирусные и инфекционные заболевания;
- Хронические заболевания у матери;
- Неблагоприятная экологическая обстановка, в которой пребывает беременная.
Перегиб врожденного характера называют еще стойким или фиксированным заболеванием желчного пузыря, однако поскольку полость органа выстлана мышечными волокнами, которые имеют свойство сокращаться, то патологический процесс может периодически менять свое место локализации. В этом случае пациенту ставится диагноз лабильный перегиб желчного пузыря.
Приобретенный перегиб желчного пузыря является следствием таких причин:
- Нарушение режима питания, преобладание в рационе жирной, острой, копченой пищи;
- Изнурительные диеты;
- Ожирение;
- Нарушение обмена веществ;
- Перенесенные пищевые токсикоинфекции;
- Поднятие тяжестей;
- Малоподвижный образ жизни;
- Холецистит;
- Желчнокаменная болезнь;
- Перенесенные операции на желчном пузыре или печени;
- Беременность;
- Длительный и бесконтрольный прием некоторых лекарственных препаратов;
- Сопутствующие заболевания двенадцатиперстной кишки, печени, поджелудочной железы.
Желчный пузырь имеет тело, дно и шейку. В зависимости от места локализации патологического процесса различают перегибы верхней или нижней трети органа, шейки или тела. Перегиб в теле желчного пузыря является наиболее опасным состоянием и влечет за собой серьезные осложнения.
Признаки и симптомы перегиба желчного пузыря
Характерными клиническими симптомами перегиба желчного пузыря являются:
- Постоянная горечь во рту;
- Тошнота;
- Появление неприятного запаха изо рта;
- Серый или желтоватый налет на языке;
- Отрыжка;
- Вздутие живота и усиленное газообразование;
- Изжога;
- Чувство тяжести в желудке, особенно после приема пищи;
- Рвота при употреблении в пищу жирного, жареного, копченого;
- Нарушения стула (поносы, сменяющиеся длительными запорами).
При формировании камней в протоках пузыря на фоне постоянного застоя желчи у больного иногда наблюдается желтушность кожных покровов и видимых слизистых оболочек.
Периодически сам орган и желчные протоки воспаляются, в результате чего у пациента развивается холангит или холецистит, симптомами которых являются:
- Боли в правом подреберье;
- Тошнота и рвота;
- Понос;
- Повышение температуры тела до 38-39 градусов;
- Отказ от еды;
- Желтушность кожи и слизистых;
- Приступы желчной колики.
Перегиб желчного пузыря у ребенка грудного возраста до введения прикорма может никак не проявляться клинически, однако после включения в рацион взрослой пищи возможны постоянные срыгивания и нарушения стула. S-образный загиб данного органа у ребенка младшего возраста является в большинстве случаев основной причиной распространенной патологии — дискенезии желчевыводящих путей.
Диагностика
Основным методом диагностики патологий желчного пузыря является ультразвуковое исследование. Этот способ не имеет противопоказаний и возрастных ограничений, поэтому его назначают даже самым маленьким пациентам при подозрении на загиб.
При помощи УЗИ можно точно определить функциональные возможности органа, наличие перегиба, а также место локализации патологического процесса.
Для того чтобы выяснить, является загиб врожденным или приобретенным, пациентам взрослого возраста проводят стимуляцию секреторных способностей органа путем приема сырых яичных желтков или сливочного масла.
При врожденном загибе деформация пузыря после усиления продукции желчи остается неизмененной. Для определения вероятной причины аномалии гастроэнтеролог собирает тщательный анамнез жизни больного. В зависимости от причины перегиба желчного пузыря врач назначает соответствующее лечение.
Лечение перегиба желчного пузыря
При врожденной форме патологии лечение заключается в уменьшении симптомов перегиба желчного пузыря при помощи соблюдения специальной диеты и выполнения простых физических упражнений, стимулирующих нормальный отток желчи.
Улучшить работу органа и предотвратить застойные явления помогают травяные чаи и отвары целебных трав – кукурузные рыльца, мята, тысячелистник, цветки бессмертника.
Медикаментозная терапия
С целью профилактики застойных процессов и камнеобразования при загибе желчного назначают желчегонные препараты, например, Аллохол, Гепабене.
Эти препараты можно принимать только с разрешения врача и в том случае, если в пузыре и протоках отсутствуют камни. В противном случае терапия желчегонными средствами приводит к закупорке протоков конкрементами и развитию острого воспалительного процесса или опасных состояний, требующих оперативного вмешательства.
При диагностировании застойных явлений и конкрементов в пузыре диаметром не более 5 мм, назначают Урсохол или Урсофальк – препараты, которые изменяют вязкость и состав желчи, нормализуют ее отток, разрушают мелкие камни. При болях и спазмах в области правого подреберья назначают Но-шпу, Папаверин или анальгетики.
При воспалении протоков или желчного пузыря показан курс противовоспалительных препаратов или антибиотиков.
Диета при перегибе желчного пузыря
Для того чтобы улучшить общее состояние пациента и снизить выраженность клинических симптомов перегиба пузыря, показано соблюдение лечебного питания (стол №5а). Из рациона полностью исключаются:
- Сдоба;
- Кондитерские изделия – пирожные, шоколад, конфеты, торты, трубочки, выпечка из слоеного теста;
- Жирные сорта мяса и рыбы – свинина, баранина, скумбрия, семга, лосось;
- Сало;
- Субпродукты;
- Специи, уксус, пряности, острые блюда;
- Грибы;
- Колбасные изделия;
- Макароны;
- Бобовые;
- Сметана, твердый сыр;
- Крепкие бульоны;
- Красная икра.
Ограничивается сливочное масло и желтки куриных яиц.
Основу рациона составляют разваристые каши (сваренные на воде с добавлением молока по желанию), нежирный творог, постное мясо, кефир, простокваша, вчерашний хлеб, овощи, фрукты, зелень, рыба нежирных сортов (судак, хек, минтай). Блюда готовятся на пару или путем отваривания, питание должно быть частым и маленькими порциями.
Лечение перегиба в домашних условиях
При отсутствии камней в желчном пузыре и протоках пациенту раз в месяц можно в домашних условиях выполнять тюбаж или так называемое слепое зондирование.
Суть процедуры заключается в предварительном приеме пациентом раствора магнезии или сорбита, после чего на область правого подреберья кладут теплую грелку на 30 минут. Под воздействием тепла и концентрированного раствора сорбита или магнезии раскрывается сфинктер Одди (расположенный в желчном пузыре), усиливается сократительная способность пузыря и скопившаяся желчь выбрасывается в просвет кишечника.
Желчь обладает раздражающим действием на слизистые оболочки кишечника, в результате чего у пациента наблюдается несколько раз разжиженный стул зеленого или желтого цвета – это нормальное явление.
После такой процедуры больные отмечают значительное улучшение самочувствия, исчезновение ощущения тяжести, тошноты и вздутия.
Строгим противопоказанием к проведению тюбажа является наличие в желчном пузыре или протоках камней любого диаметра, обструкция протоков или наличие каких-либо новообразований в органе, препятствующих оттоку желчи.
Осложнения
При перегибе пузыря желчь скапливается в органе и изменяет свою вязкость, в результате чего постепенно формируются камни. Опасным осложнением этого состояния является смещение камня в просвет желчных протоков, на фоне чего перекрывается путь оттока желчи (закупорка протока).
Подобное осложнение представляет угрозу для здоровья и жизни больного, поэтому в таких ситуациях часто требуется немедленное хирургическое вмешательство.
Источник: medknsltant.com
Читайте также
Вид:




