Отношение к брюшине желчного пузыря
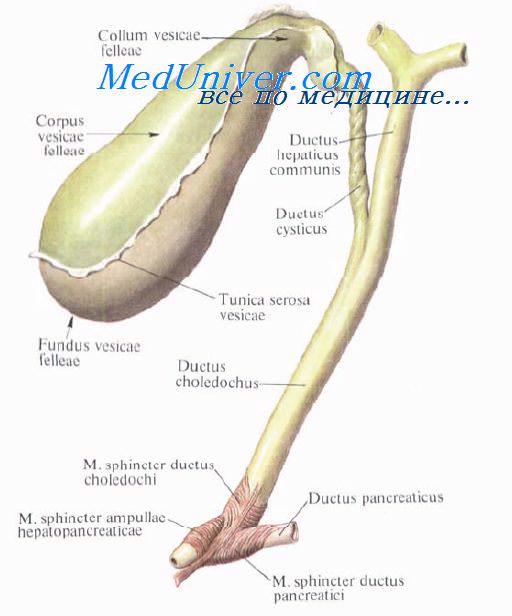
Желчный
пузырь, vesicafelleafbilidrisj,
является
резервуаром, в котором накапливается
желчь. Он расположен в ямке желчного
пузыря на висцеральной поверхности
печени, имеет грушевидную форму. Его
слепой расширенный конец — дно
желчного пузыря, fundusvesicaefelleaefbilidrisj,
выходит
из-под нижнего края печени на уровне
соединения хрящей VIII
и IX
правых ребер, что соответствует месту
пересечения правого края прямой мышцы
живота с правой реберной дугой. Более
узкий конец пузыря, направленный к
воротам печени, получил название
шейки
желчного пузыря, collumvesicaefelleaefbilidrisj
. Между
дном и шейкой располагается тело
желчного пузыря, corpusvesicaefelleae
[bilidris]:
Шейка
пузыря продолжается в пузырный
проток, ductuscysticus,
сливающийся
с общим печеночным протоком. Объем
желчного пузыря колеблется от 30 до 50
см3,
длина его 8—12 см, а ширина 4—5 см.
Стенка
желчного пузыря по строению напоминает
стенку кишки. Свободная поверхность
желчного пузыря покрыта брюшиной,
переходящей на него с поверхности
печени, и образует серозную
оболочку, tunicaserosa.
В
тех местах, где серозная оболочка
отсутствует, наружная оболочка желчного
пузыря представлена адвентицией.
Мышечная
оболочка, tunicamusculdris,
состоит
из гладких мышечных клеток. Слизистая
оболочка, tunicamucosa,
образует
складки, а в шейке пузыря и в пузырном
протоке формирует спиральную
складку, plicaspirdlis(рис.
221).
Общий
желчный проток, ductuscholedochus
(bilidris),
располагается
между листками печеночно-двенадцатиперстной
связки, справа от общей печеночной
артерии и кпереди от воротной вены.
Проток идет вниз вначале позади верхней
части двенадцатиперстной кишки, а
затем между ее нисходящей частью и
головкой поджелудочной железы,
прободает медиальную стенку нисходящей
части двенадцатиперстной кишки и
открывается на верхушке большого сосочка
двенадцатиперстной кишки, предварительно
соединившись с протоком поджелудочной
железы. После слиян-ия этих протоков
образуется расширение —
пече-ночно-поджелудочная
ампула, ampullahepatopancredtica,
имеющая
в своем устье сфинктер печеночно-поджелу-дочной
ампулы, или сфинктер ампулы, m.
sphincterampullaehepatopancredticae,
seusphincterampullae.
Перед слиянием с протоком поджелудочной
железы общий желчный проток в своей
стенке имеет сфинктер
общего желчного протока, т.
sphincterductuscholedochi,
перекрывающий
поступление желчи из печени и желчного
пузыря в просвет двенадцатиперстной
кишки (в печеночно-поджелудочную ампулу).
Желчь, вырабатываемая
печенью, накапливается в желчном
пузыре, поступая туда по пузырному
протоку из общего печеночного протока.
Выход желчи в двенадцатиперстную
кишку в это время закрыт вследствие
сокращения сфинктера общего желчного
протока (рис. 222). В двенадцатиперстную
кишку желчь поступает из печени и
желчного пузыря по мере
необходимости
(при прохождении в кишку пищевой кашицы).
Сосуды
и нервы желчного пузыря. К
желчному пузырю подходит желчепузырная
артерия (из собственной печеночной
артерии). Венозная кровь оттекает по
одноименной вене в воротную вену.
Иннервация осуществляется ветвями
блуждающих нервов и из печеночного
симпатического сплетения.
Рентгеноанатомия
желчного пузыря. Для
рентгенологического исследования
желчного пузыря внутривенно вводят
рентгено-контрастное вещество. Это
вещество выделяется из крови в желчь,
накапливается в желчном пузыре и на
рентгенограмме образует тень,
проецирующуюся на уровне I—II
поясничных позвонков.
Топографическая анатомия желчного пузыря
Желчный пузырь представляет собой грушевидной формы резервуар для желчи, располагающийся между правой и квадратной долями печени. В нем различают дно, тело и шейку. Шейка желчного пузыря продолжается в пузырный проток, направлена в сторону ворот печени и залегает вместе с пузырным протоком в печеночно-двенадцатиперстной связке.
Скелетотопия: дно желчного пузыря определяется спереди, в точке пересечения наружного края правой прямой мышцы живота с реберной дугой, сзади – на уровне верхнего края L2 позвонка.
Отношение к брюшине желчного пузыря подвержено большим индивидуальным колебаниям. Обычно расположен мезоперитонеально по отношению к брюшине. Однако бывает внутрипеченочное положение, когда желчный пузырь почти весь, за исключением его дна, окружен паренхимой печени. При интраперитонеальном положении, когда желчный пузырь имеет выраженную брыжейку, возможно перекручивание ее с после-дующим некрозом желчного пузыря.
Синтопия: спереди и сверху – печень, справа и снизу – правый изгиб ободочной кишки, слева – привратник.
Кровоснабжение от пузырной артерии. Венозный отток осуществляется через пузырную вену, впадающую в правую ветвь воротной вены.
Лимфоотток происходит из лимфатических сосудов пузыря в лимфатические узлы первого порядка, расположенные у ворот печени.
Иннервация из печеночного нервного сплетения.
Топография внепеченочных желчных путей
К внепеченочным желчным путям относятся правый и левый печеночные протоки, общий печеночный пузырный и общий желчный протоки. Общий печеночный проток образуется в воротах печени от слияния правого и левого печеночных протоков.
Пузырный проток в печеночно-двенадцатиперстной связке под острым углом сливается с общим печеночным протоком, образуя общий желчный проток. В зависимости от местоположения общий желчный проток условно подразделяют на четыре части: супрадуоденальную, ретродуоденальную, панкреатическую и интрамуральную.
Первая часть протока проходит в толще печеночно- двенадцатиперстной связки до верхнего уровня двенадцатиперстной кишки, вторая часть протока находится позади верхней части двенадцатиперстной кишки. Обе эти части наиболее подвержены травматизации при операциях на желудке и двенадцатиперстной кишке.
Третья часть общего желчного протока проходит либо в толще головки поджелудочной железы, либо позади нее. Она может быть сдавлена опухолью головки поджелудочной железы, в результате чего развивается обтурационная желтуха. Четвертая часть в косом направлении прободает заднюю стенку двенадцатиперстной кишки и открывается на большом ее сосочке. В 80 % случаев конечные участки общего желчного протока и протока поджелудочной железы сливаются, образуя печеночно-поджелудочную ампулу, в окружности которой формируется кольцевидный сфинктер ампулы (сфинктер Одди).
В конечном отделе общего желчного и панкреатического протоков находится мощное скопление симпатических, парасимпатических и чувствительных нервных проводников и интрамуральных микроганглиев, обеспечивающих сложную регуляцию деятельности сфинктера Одди.
Топографическая анатомия поджелудочной железы
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка — L1
2. тело — Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Топографическая анатомия селезенки
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на печени и желчевыводящих путях
Оперативные доступы к печени
1. По краю реберной дуги:
* доступ Курвуазье-Кохера – от верхушки мечевидного отростка на два пальца ниже реберной дуги и параллельно ей (доступ к желчному пузырю);
* доступ Федорова – от мечевидного отростка по белой линии на протяжении 5 см, переходящий в косой разрез параллельно правой реберной дуге (доступ к желчному пузырю и висцеральной поверхности печени);
* доступ Рио-Бранко – состоит из двух частей: вертикальная часть проводится по белой линии, не доходя на два поперечных пальца до пупка, а косая заворачивается под углом и идет к концу X ребра (широкий доступ к печени).
2. Продольные разрезы:
* верхнесрединная лапаротомия (доступ к левой доле печени).
3. Комбинированные разрезы – вскрытие одновременно плевральной и брюшной полостей:
* доступ Куино – разрез по восьмому межреберью от нижнего угла правой лопатки до пупка.
4. Поперечные разрезы.
Способы остановки кровотечения из паренхиматозных органов разделяют на следующие группы:
1. механические (гемостатические швы);
Желчный
пузырь vesica vellea (biliaris) имеет грушевидную
форму и является резервуаром, в котором
накапливается желчь. Его слепой
расширенный конец – дно желчного пузыря,
fundus vesicae felleae. Противоположный узкий
конец называется шейкой, collum vesicae felleae,
а средняя часть образует тело, corpus
vesicae felleae. Шейка непосредственно
продолжается в пузырный проток, ductus
cysticus, около 3,5 см длиной. Объем желчного
пузыря колеблется от 30 до 50 см3, длина
его – 8-12 см, а ширина – 4-5 см.
Внутри
каждой печеночной пластинки между двумя
рядами печеночных клеток находится
желчный проточек (каналец), ductulus bilifer,
являющийся начальным звеном желчевыводящих
путей. На периферии долек они впадают
в желчные междольковые проточки, ductuli
interlobulares. Они, сливаясь друг с другом,
образуют более крупные желчные протоки.
В конечном итоге в печени формируются
правый и левый печеночный протоки,
ductus hepaticus dexter et sinister. В воротах печени
эти два протока сливаются, образуя общий
печеночный проток, ductus hepaticus communis, длиной
4-6 см. Из слияния ductus cysticus и ductus hepaticus
communis образуется общий желчный проток,
ductus choledochus. Он располагается между
листками печеночно-двенадцатиперстной
связки, lig.hepatoduodenale, справа от общей
печеночной артерии и кпереди от воротной
вены. Проток идет вниз вначале позади
верхней части duodeni, затем прободает
медиальную стенку pars descendens duodeni и
открывается вместе с протоком поджелудочной
железы отверстием в расширение,
находящееся внутри papilla duodeni major и носящее
название печеночно-поджелудочная
ампула, ampulla hepato-pancreatica, имеющая в своем
устье сфинктер печеночно-поджелудочной
ампулы, m.sphincter ampullae hepatopancreaticae.
Перед
слиянием с протоком поджелудочной
железы общий желчный проток в своей
стенке имеет сфинктер общего желчного
протока, m.sphincter ductus choledochi, перекрывающий
поступление желчи из печени и желчного
пузыря, в просвет двенадцатиперстной
кишки.
Желчь,
вырабатываемая печенью, накапливается
в желчном пузыре. Стенка желчного пузыря
напоминает стенку кишки. Свободная
поверхность желчного пузыря покрыта
брюшиной, переходящей на него с поверхности
печени, и образует серозную оболочку
желчного пузыря, tunica serosa vesicae felleae. В тех
местах где серозная оболочка отсутствует,
наружная оболочка желчного пузыря,
tunica muscualris. Vesicae felleae, образована гладкими
мышечными клетками, с примесью фиброзной
ткани. Слизистая оболочка, tunica mucosa
vesicae felleae образует складки и содержит
много слизистых желез. Слизистая оболочка
в шейке пузыря и в пузырном протоке
формирует спиральную складку, plica
spiralis.
Кровоснабжение
желчного пузыря: от общей печеночной
артерии, a.hepatica communis в воротах печени
отходят ramus dexter и ramus sinister; ramus dexter возле
места соединения ductus hepaticus communis с ductus
cysticus отдает артерию желчного пузыря.
Иннервация
желчного пузыря осуществляется
вегетативной нервной системой,
симпатической и парасимпатической ее
частями. Афферентные пути (plexus hepaticus) –
чувство боли. Эфферентная парасимпатическая
иннервация (plexus myentericus submucosus) — усиление
перистальтики желчного пузыря. Эфферентная
симпатическая иннервация (plexus mesentericus
superior) – замедление перистальтики
желчного пузыря.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |


