От чего панкреатит желчного пузыря

Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. — 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. — 2004
Зачастую холецистит и панкреатит настолько неразлучны, что врачи пишут пациентам в картах диагноз – холецистопанкреатит. В чем же заключается особенность данных заболеваний, что у них общего и разного, какие способы лечения существуют – на эти и многие другие вопросы ответы будут даны в ходе статьи.
Причины возникновения холецистита и панкреатита
Холециститом называют болезнь, при которой в желчном пузыре начинается воспаление. Возникнуть холецистит может по ряду причин:
- Желчнокаменная болезнь, когда в пузыре образуются камни и затыкают протоки;
- Травмы;
- Осложнение сахарного диабета.
Холецистит в этих случаях самостоятельным заболеванием не является, он лишь осложнение другой болезни. Каждая из перечисленных причин приводит к возникновению холецистита в острой форме. Если затянуть с лечением, то заболевание может перейти уже в форму хроническую, которая приведет к уплотнению стенок пузыря. Большему риску подвержены те, кому за 50.
Панкреатитом называют болезнь поджелудочной железы, которая возникает в результате желчнокаменной болезни или употребления больным алкоголя в избыточном количестве. Кроме того, спровоцировать панкреатит могут гастрит, гепатит, холецистит или колит.
К причинам возникновения панкреатита относятся:
- Употребление алкоголя в избыточном количестве;
- Никотиновая зависимость;
- Травмирование железы;
- Заболевания желчного пузыря или печени;
- Высокое содержание холестерина в крови;
- Гепатит В или С;
- Интоксикация медикаментами.
Больше всех подвержены панкреатиту лица средней и пожилой возрастной группы, чаще болеют женщины.
К другим причинам возникновения холецистопанкреатита относятся:
- Аномалии развития органов, являющейся врожденной;
- Переедания;
- Лишнего веса;
- Недостаточной двигательной активности;
- Употребления острых и жирных блюд в избыточном количестве;
- Употребления наркотиков;
- Беременности;
- Опущения органов в брюшной полости;
- Появления камней;
- Аскаридоза, описторхоза, амебиаза и других паразитарных инфекций;
- Муковисцидоза;
- Застоя секрета поджелудочной железы;
- Нарушения жирового обмена;
- Приема эстрогена, кортикостероидов, цитостатиков и других лекарств.
Что общего у этих заболеваний и как их различить?
Холецистит и панкреатит – заболевания системы пищеварения. В человеческом организме желчный пузырь и поджелудочная железа работают вместе, вырабатывая необходимые для переваривания пищи ферменты. Но когда возникают эти заболевания, то органы начинают хуже функционировать. При холецистите желчь, застаиваясь в желчном пузыре, приводит к развитию воспаления. При панкреатите же сок не покидает пределов поджелудочной железы, и она сама себя начинает переваривать. Кроме того, сок при панкреатите может забрасываться в желчный пузырь, разъедая его стенки. Вот почему холецистит с панкреатитом считают болезнями, которые друг друга дополняют.
Как правило, в симптоматике заболеваний есть достаточно сходств, и лишь специалисту под силу поставить точный диагноз.
Итак, общими симптомами являются:

- Боль;
- Тошнота и рвота;
- Липкий пот;
- Повышенная температура.
А различаются болезни тем, что:
- При панкреатите боли чаще локализуются в левом боку, а при холецистите – в правом;
- При панкреатите во рту сухо, а при холецистите – горько.
Могут ли быть эти заболевания вместе?
Холецистит и панкреатит – два очень популярных заболевания, которые сопровождают друг друга. Оба они могут возникать из-за перееданий, употребления жареных, острых и жирных блюд, фастфудов, алкоголя и других нарушений в питании.
Так как эти два заболевания могут быть вместе, то и курс терапии должен подбираться таким образом, чтобы вылечить больного от них обоих.
Осложнения
При холецистите и панкреатите осложнения могут возникать. К самым частым относятся:
- Реактивный воспалительный процесс в печени;
- Воспалительный процесс в желчных протоках;
- Желтуха;
- Прободение стенок желчного пузыря;
- Гнойный холецистит;
- Сепсис;
- Воспалительный процесс в передней брюшной стенке;
- Недостаточность полиорганная;
- Энцефалопатия;
- Трофическое расстройство;
- Нарушенное функционирование легких и почек;
- Синдром внутрисосудистого диссеминированного свертывания;
- Вторичный сахарный диабет.
Симптоматика заболеваний
Хотя холецистит и панкреатит могут протекать одновременно, но симптоматика у каждого из них своя.
Панкреатит

Возникать данный воспалительный процесс может по разным причинам. Он носит постоянный характер, и обострения чередуются с ремиссиями. Все дело в том, что при воздействии на здоровую железу негативных факторов ткань ее начинает отмирать, замещаясь другой, вредной соединительной тканью.
Время идет, здоровая ткань уменьшается, и поджелудочная железа не может функционировать в должной степени. Через какое-то время процесс приобретает необратимый характер и железа утрачивает свою работоспособность.
Возникает сильная боль, и локализоваться она может как с левой, так и с правой стороны под ребрами. Часто болеть начинает после употребления в пищу чего-то остренького или жирного, причем усиливается боль, когда больной принимает горизонтальное положение.
Поскольку поджелудочная железа отвечает за выработку ферментов, необходимых для полноценного пищеварения, то с нарушением ее функций и функционирование пищеварительной системы меняется. В это время у больного становится хуже аппетит, его мучают отрыжка и изжога, тошнота и рвота, которая не облегчает состояние больного. У него вздувается живот и газы выделяются непроизвольно. Стул нарушен, жирный с блеском и кислым запахом. Диарея чередуется с запорами, в фекалиях видны кусочки непереваренной еды, смываются плоховато.
Кожа сухая, желтушная, и слизистые тоже приобретают желтушный оттенок. На груди и животе появляются пятна красного цвета, последний при пальпации болезненный. В некоторых случаях печень с селезенкой увеличиваются в размерах.
Холецистит
Желчный пузырь располагается около печени и активно участвует в пищеварительном процессе. Если вдруг в его функционировании случается сбой, то выводящие протоки не могут работать нормально, желчь остается в пузыре, причем ее количество возрастает. У больного возникают сильные болевые ощущения, и в органе могут начать развиваться инфекции.
Возникает внезапная острая боль в правом боку пониже ребер. Через какое-то время боль исчезнет сама или ее можно заглушить спазмолитиком. Но пройдет еще время и боль снова вернется, но будет еще интенсивнее и носить регулярный характер. В периоды обострения больного будет тошнить, рвать, температура повысится, общее состояние ухудшится. Его будет мучить горькая отрыжка, и горький привкус во рту будет постоянно присутствовать. Живот вздуется, начнутся запоры.
В результате желчь перестанет совсем попадать в кишечник, кожа больного пожелтеет, язык станет сухим и с белым налетом. Ему нужно максимально быстро идти к специалисту. В противном случае все закончится перитонитом.
Диагностика и постановка диагноза
Диагностирование и холецистита, и панкреатита начинается с посещения гастроэнтеролога. Он выслушает жалобы, изучит анамнез заболевания, проведет осмотр и поставит предварительный диагноз. А далее уже, чтобы определить вид болезни и степень ее тяжести, пациента отправят на прохождение обследования.
При предполагаемом холецистите необходимо будет сделать:
- УЗИ желчного пузыря. Это главный метод диагностики, поскольку с его помощью можно выявить форму, размер, толщину стенок, конкременты и функцию сокращения. Если у больного имеется холецистит в хронической форме, то стенки пузыря будут деформированы и утолщены.
- Холецистохолангиография. С ее помощью удается узнать, как работает пузырь и билиарный тракт в динамике. Рентгеноконтрастным способом выявляется деформация пузыря, конкременты, а также нарушение двигательной функции желчевыводящих путей.
- Зондирование фракционно-дуоденальное. Во время исследования специалисты забирают три порции желчи, чтобы исследовать ее под микроскопом. Этот метод позволяет оценить консистенцию, цвет и моторику желчи.
При предполагаемом панкреатите больному необходимо будет:
- Сдать кровь для общего или биохимического анализа чтобы определить содержание в ней амилазы, а также ферменты поджелудочной железы – эластазу и липазу.
- Сдать мочу на анализ, чтобы в ней определить диастазу.
- Сдать кал на анализ, чтобы определить, сколько жиров в нем присутствует.
Обычно бывает достаточно сдачи анализов, чтобы специалист мог диагностировать панкреатит.
Но иногда могут дополнительно назначить:
- УЗИ органов брюшной полости. Во время процедуры доктор легко может увидеть диффузные изменения, утолщение стенок железы, а также отек ее капсулы. Кроме того, будет нелишним оценить, в каком состоянии находятся печень и желчный пузырь, а также протоки.
- Компьютерную томографию. Она эффективна в том случае, когда уже успели появиться осложнения. Во время нее можно получить информацию о структуре железы, оценить, насколько сильно она поражена, а также сколько осталось живых тканей.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Ее осуществляют с помощью специального зонда, который опускают в главный проток, вводят контраст, после чего делают снимок. Данное обследование помогает узнать, насколько проходимы протоки, нет ли там спаек и перегибов. Но что еще важного в этом методе – во время него можно удалить маленькие камушки, которые позже выйдут естественным путем.
Лечение
Как уже было сказано выше, у холецистита и панкреатита очень похожие симптомы, поэтому лечить оба заболевания лучше одновременно и практически одними и теми же препаратами.
Медикаментозное лечение
Холецистит лечат такими лекарственными препаратами, как:

- Бускопан — спазмолитик, который купирует колики. Действие он оказывает избирательное, расслабляя стенки желудочно-кишечного тракта и не трогая клетки, находящиеся в физиологическом состоянии. Результат ощущается уже через 30 минут после приема, и эффект длится 6 часов.
- Урсофальк – препарат, уменьшающий холестериновые камешки и повышающий эмульгацию жиров.
- Мотилиум – препарат, устраняющий тошнотно-рвотные приступы, и интоксикацию организма.
- Дюспаталин – спазмолитик, который следует принимать при болевых ощущениях в кишечнике либо животе. Эффективнее всего препарат для толстой кишки. Начинает действовать спустя 15 минут после приема, ослабляя боль или устраняя ее совсем. На другие отделы желудочно-кишечного тракта он не влияет.
- Холосас – сироп, помогающий устранить проблемы с интоксикацией и желчным пузырем. Подходит для лечения заболеваний печени, являющихся осложнениями холецистита и панкреатита. Подходит как для взрослых, так и для детей.
- Одестон – препарат, устраняющий желчные боли и нормализующий движение желчи. Принимается 2-3-недельным курсом за полчаса до еды. Противопоказан при язве двенадцатиперстной кишки, печеночной и почечной недостаточностях, гемофилии.
- Тримедат – способствует нормализации моторики желудочно-кишечного тракта, боль купирует в течение часа, и диспепсию устраняет.
- Метеоспазмил – спазмолитик, способный устранить метеоризм за короткое время, поскольку вздутие является частым явлением при болезнях желчных путей.
Панкреатит лечат такими лекарственными препаратами, как:
- Прегабалин – препарат, предотвращающий появление судорог, а также дающий положительные результаты по устранению сильных болей при панкреатите.
- Мезим, Фестал, Креон – ферментные препараты, применять которые рекомендуется при проведении заместительной терапии. Принимать их нужно во время приема пищи либо сразу после него.
Физиопроцедуры
Как известно, физиопроцедуры показаны только при заболеваниях в хронической форме. Если возникло обострение, то этот метод лечения не подойдет.
При холецистите назначают УВЧ, электрофорез и ультразвук на печень. Как правило, электропроцедуры улучшают кровообращение в желчном пузыре и выработку желчи увеличивают. Также они способствуют снижению боли и воспаления, а если холецистит протекает без камней, то такие процедуры предотвратят их появление.
Те же самые процедуры назначают и для лечения панкреатита, только воздействуют на другую область живота. Больному также назначат употребление минеральных вод (Боржоми и Ессентуки) и прием лечебных ванн – минеральных, хлоридно-натриевых, с углекислым газом.
Весьма положительное действие при лечении заболеваний в хронических формах оказывают грязи, которые одинаково полезны как для желчного пузыря и печени, так и для поджелудочной железы. Можно принимать ванны с грязью или накладывать аппликации на больные области.
Роль лечебной диеты в лечении недугов
При холецистите и панкреатите лечебная диета играет главную роль на пути к выздоровлению человека и поддержании состояния организма на должном уровне.
Диетическое питание при обострении желчного пузыря и поджелудочной железы необходимо начинать, как только возникают первые симптомы болезней. Правильное питание оказывает влияние на то, в какую сторону будут развиваться заболевания – в лучшую или худшую. Холецистит с панкреатитом – две болезни, возникающие как самостоятельно, так и при воздействии одной из них. Но общее у них то, что заболевания эти связаны с пищеварительными органами, и отвечают за переваривание еды в человеческом организме. Эффективная лечебная диета разрабатывалась годами, и сейчас она является самой лучшей – это Диета №5.
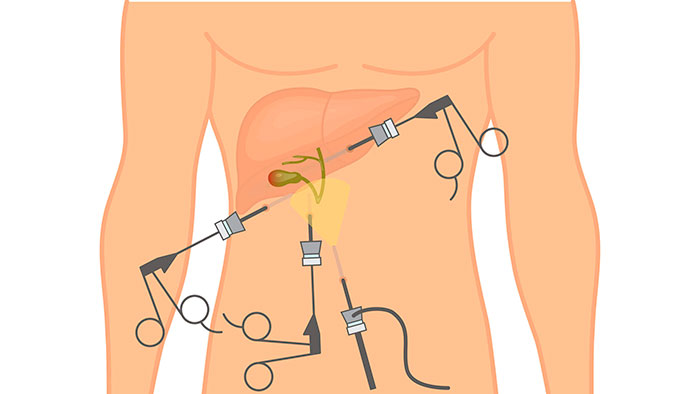
Когда необходимо хирургическое вмешательство?
Врачи делают все возможное, чтобы вылечить пациента консервативно, не прибегая к хирургическому вмешательству. Но к сожалению, бывают ситуации, когда без него просто нельзя обойтись.
Так, при холецистите операция показана, когда:
- Заболевание протекает в острой форме;
- Заболевание протекает в хронической форме, но рецидивы случаются слишком часто;
- Желчные пути затыкаются конкрементами.
При желчнокаменной болезни нет никакой срочности в проведении операции, но только если на данный момент конкременты не несут опасности здоровью человека. Ее можно провести в плановом порядке, но провести нужно, поскольку в любой момент камень может заткнуть желчный проток, вызвав сильные колики, и тогда уже операция будет экстренной.
При панкреатите в хронической форме также могут возникать осложнения, требующие оперативного вмешательства. К ним относятся:
- Наличие кисты (придется ее вскрыть и удалить то, что находится внутри полости);
- Сильное поражение поджелудочной железы (требуется удалить самую пораженную часть).
Также может потребоваться лапароскопическая фенестрация или дренирование кисты.
Как лечить холецистит и панкреатит народными средствами?
Некоторые люди интересуются, а можно ли вылечить панкреатит с помощью средств народной медицины. Можно попробовать пить морковный или картофельный соки, а также сок квашеной капусты. Еще хорошо подходят травы – птичий горец, чистотел, ромашка, одуванчик, трехцветная фиалка.
Для лечения холецистита в хронической форме также можно прибегнуть к народным средствам. Например, можно приготовить:

- Настой из шалфея. Всыпать в емкость пару чайных ложек листьев лекарственного шалфея, залить их кипятком (2 стаканами), оставить на полчаса для настаивания. Когда желчный пузырь воспален, принимать настой через каждую пару часов по 1 ст. л.
- Сок редьки. Взять черную редьку, натереть ее на терке, отжать через марлю. Готовый сок смешать с медом в пропорции 1:1. Выпивать каждый день по 50 мл.
- Настой из аира. Взять измельченный аировый корень (1 ч. л.), залить кипятком (1 ст), оставить для настаивания на 20 минут, процедить. Употреблять четырежды в день по 0,5 ст.
Как бы то ни было, но прежде чем приступать к терапии народными средствами, рекомендуется рассказать о своих планах лечащему врачу, чтобы он одобрил или объяснил, почему нельзя лечиться той или иной травой.
Можно ли избавиться от этих недугов навсегда?
Если острый панкреатит протекает с осложнениями, то не в каждом случае его получится вылечить терапевтическим методом и приходится прибегать к оперативному вмешательству, а это всегда является фактором, снижающим шансы на полное выздоровление. Скорее всего, заболевание перейдет в хроническую форму.
А с полным выздоровлением при хроническом панкреатите тоже не все так просто. Так как рецидивы могут возникать даже при очень стойкой ремиссии и у тех людей, которые четко соблюдают врачебные рекомендации. Поэтому вряд ли человек сможет снова пить, курить и есть все, что ему захочется в любых количествах.
При холецистите в острой форме слизистая желчного пузыря меняется и изменения эти необратимы. На ней появляются эрозии, рубцы и утолщения, которые, к сожалению, останутся с человеком на всю его оставшуюся жизнь. А это значит, что время от времени холецистит будет давать о себе знать и придется употреблять желчегонные препараты и спазмолитики.
Меню
Составляя меню для больных холециститом и панкреатитом важно учитывать такой момент, что пища должна быть разрешенной и разнообразной.
- Завтрак может состоять из овсяной каши, запеченной в духовке рыбы, яиц, сваренных всмятку, сырников, свеклы и моркови, натертых на терке, картофельное пюре на гарнир, паровые куриные котлеты, сыр, натертый на терке, творожная запеканка с очень маленьким количеством сметаны, мед, сухое печенье.
- Обед может состоять из супа-пюре из картофеля, рагу из овощей, куска нежирной колбасы в отварном виде, тушеной морковки, котлет из рыбы, лапшевника, каши пшенной, супа с фрикадельками, мяса хорошо пропаренного, грудки куриной, желе из ягод, риса на гарнир, супа овощного с добавлением риса, тефтелек из мяса, супа с сельдереем, зеленого салата, вареной рыбы, натертой на терке свеклы.
- Ужин может состоять из тертого сыра, пудинга с рисом, сосисок без жира, тыквы, запеченной в духовке, запеченного картофеля, омлета из белков, приготовленного на пару, курицы, запеченной вместе с картофелем в фольге.
Из напитков в течение дня можно позволить себе молоко, чай, кофе (обязательно с молоком), сок, кисель, шиповниковый отвар, компот.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады вашему отзыву о эффективном лечении холецистита и панкреатита в комментариях, это также будет полезно другим пользователям сайта.

Ася
Меня некоторое время мучает боль в пояснице ноющего характера. Обратилась в больницу, мне поставили диагноз – холецистит и панкреатит в хронической форме. На УЗИ в этих органах не нашли ничего странного. Назначили диету и Мезим, причем диета эта очень строгая. Вот уже пару недель делаю все, что велели, но боль окончательно не покидает меня. Она то усиливается, то затихает. Может пока еще слишком мало времени прошло? А может и диагноз неправильный поставили… Еще немного подожду и снова в больницу придется идти.
Дарья
Когда я была подростком, мне такие же диагноз ставили. Но приступы были настолько сильные, что я даже в школу ходить не могла. Да еще эта тошнота… И обострялось каждую осень. Курсами пропивала таблетки, не ела жареных, жирных блюд. Потом все затихло и с 23 лет я об этих болезнях даже и не вспоминаю (сейчас мне 33 года).