Острый приступ желчного пузыря
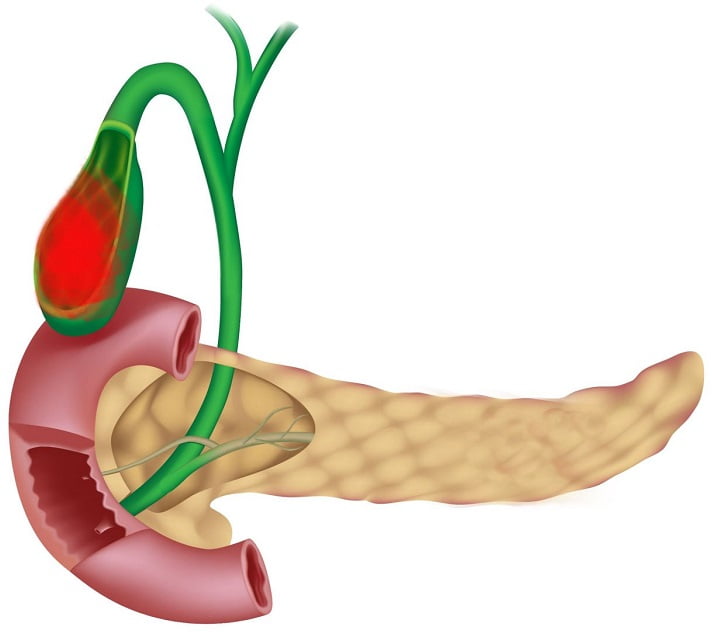
Воспалительный процесс, раздражающий внутреннюю поверхность желчного пузыря, носит название холецистит. Главный фактор, провоцирующий данное заболевание – застой желчи. Также холецистит нередко возникает вследствие атеросклероза стенок органа или желчекаменной болезни.
В группу риска входят пациенты, ранее перенесшие глистные инвазии либо кишечные инфекции.

В данной статье вы узнаете о том, каковы признаки приступа холецистита и что делать, чтобы помочь больному.
Причины приступа холецистита
Среди причин, вызывающих холецистит, стоит выделить следующие:
- желчнокаменная болезнь (ЖКБ);
- застой желчи в пузыре;
- инфекции, поражающие протоки;
- заболевания желудка, провоцирующие активный рост и размножение патогенных микроорганизмов;
- нарушение режима питания, употребление вредной пищи;
- закупорка сосудов;
- малоподвижный образ жизни.
В отдельную категорию стоит выделить часто встречающиеся этиологические факторы. Не последнее место занимает повышенное давление в желчных путях. Вызвана гипертензия может быть такими причинами, как:
- спазм сфинктера;
- образование холелитов;
- стеноз или закупорка желчных протоков.
Согласно статистическим данным, 90% диагностированных случаев острого приступа холецистита становятся следствием сбоев в работе пищеварительной системы.
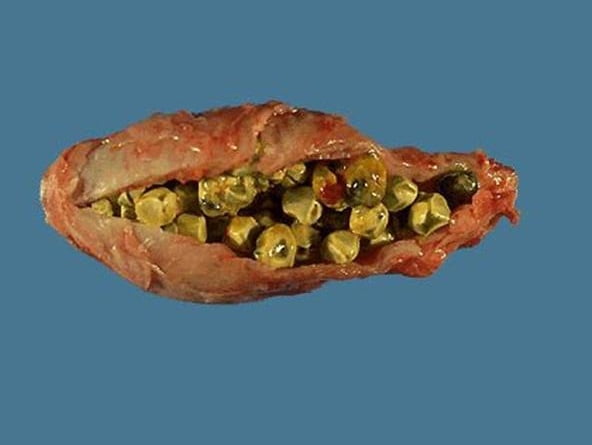
Что касается желчнокаменной болезни, то холелиты со временем травмируют слизистую оболочку пузыря и протоков, способствуя нарушению моторики. Крупные конкременты нередко перекрывают просвет желчного протока, в результате чего возникает воспалительный процесс.
Статистика утверждает, что симптомы приступа холецистита чаще проявляются у женщин, и для этого есть объективные причины:
- желчный пузырь сдавливается увеличивающейся в размерах маткой в период вынашивания ребенка;
- выработка отдельных гормонов, в частности, прогестерона, негативно отражается на общем состоянии женского организма;
- увлеченность частыми диетами радикального характера провоцирует снижение сократительной способности желчного пузыря.
Симптомы приступа холецистита
Первый признак, сигнализирующий о приступе острого холецистита – ощущение резкой боли справа под ребрами.
Возникновение дискомфортного состояния происходит внезапно, при вполне благополучном общем самочувствии. В отдельных случаях приступ постепенно утихает и проходит без постороннего вмешательства, однако чаще приходится купировать острую боль посредством анальгетиков.
Болевой синдром при холецистите сходен с желчной коликой.

Также для приступа холецистита характерны следующие признаки:
- боль справа тупого или острого свойства, отдающая в грудь, шею либо правую руку;
- общая слабость;
- тошнота;
- рвота, не приносящая облегчения;
- ощущение горечи в ротовой полости;
- понижение артериального давления;
- повышение температуры тела;
- тахикардия;
- пожелтение кожи и склер;
- вздутие живота, сопровождающееся напряженностью стенок брюшной полости.
Существует ряд отличительных симптомов, характерных исключительно для приступа холецистита:
- Симптом Мюсси–Георгиевского. Если надавить на грудинно-ключично-сосцевидную мышцу, возникнет болевое ощущение.
- Симптом Образцова. При пальпации правого подреберья с одновременным поднятием пациентом правой ноги болезненность усиливается.
- Симптом Грекова–Ортнера. Болевой синдром усиливается, если провести по реберной дуге ребром ладони.
- Симптом Мерфи. Если в момент проведения пальпации попросить пациента вдохнуть, он непроизвольно задержит дыхание.
- Симптом Кера. При глубокой пальпации в момент вдоха боль резко усиливается.
Диагностика
Диагностика заболевания начинается с опроса пациента и сбора анамнеза. Перед приступом нередко больные жалуются на проблемы с пищеварением, а пальпация позволяет выявить боли в проекции желчного пузыря и под ребрами справа.
Дискомфортные ощущения и тошнота в момент надавливания обостряются. Один из характерных признаков – обложенность языка.
Для постановки точного диагноза специалист направляет пациента на УЗИ брюшной полости, чтобы подтвердить диагноз.
Первая помощь при приступе холецистита в домашних условиях
Такое опасное состояние, как приступ холецистита, требует оказания экстренной помощи больному. Поэтому в случае обострения заболевания необходимо немедленно вызвать бригаду скорой помощи, а до приезда врача в домашних условиях попытаться снять болевой синдром. Сделать это можно следующим образом:
- Уложить пострадавшего горизонтально.
- Приложить что-нибудь холодное (например, замороженные продукты) к животу.
- Дать больному спазмолитические препараты: они помогут устранить болевые ощущения.
- Чай с добавлением мяты или негазированная минеральная вода помогут унять тошноту.
- Если возникла рвота, пить минеральную воду нужно обязательно.

Если холецистит перешел в хроническую стадию, то дискомфортные ощущения появляются периодически, как реакция организма на нарушение режима питания, употребление острых, соленых, копченых и жирных блюд, а также спиртных напитков. Длительность приступа не превышает одного часа, сопровождается тупой распирающей болью.
Чтобы купировать приступ, в этом случае достаточно принять спазмолитики и обезболивающее.
Чтобы не смазать клиническую картину, не стоит давать больному наркотические обезболивающие или анальгетики, иначе врач при осмотре может поставить неверный диагноз. Кроме того, при остром приступе холецистита категорически запрещается:
- употреблять спиртные напитки;
- принимать препараты, которые доктор не назначал;
- накладывать горячие компрессы или грелки на живот;
- ставить пострадавшему клизму.
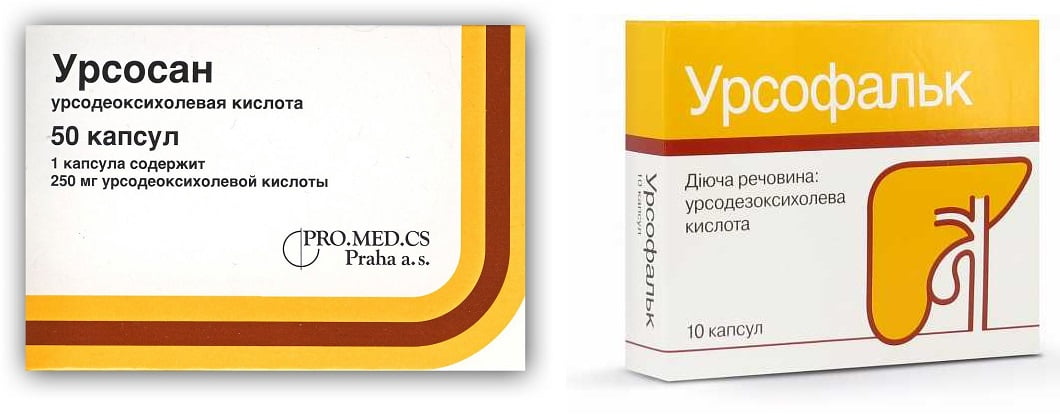
После купирования приступа врач корректирует лечение, подключая препараты, способные предотвратить рецидивы заболевания. Если это будет целесообразно, доктор может назначить прием медикаментозных средств, способствующих растворению конкрементов («Урсосан», «Урсофальк»).
Лечение
Приступ холецистита чаще всего устраняют хирургическим путем. Операция понадобится, если купировать приступ холецистита не удается или возникает перитонит. Если состояние пациента запущено, прибегают к промыванию брюшной полости.
Консервативное лечение заключается в применении антибактериальных препаратов, спазмолитиков и дезинтоксикационных средств.
Медикаментозное лечение способно:
- Подавить активность патогенных микроорганизмов. Эта цель реализуется благодаря приему антибиотиков.
- Устранить симптомы. Желчегонные средства, диетическое питание и дуоденальное зондирование повышают интенсивность оттока желчи.
Одно из главных условий эффективности терапии – соблюдение специальной диеты. Первые несколько суток после обострения холецистита специалисты рекомендуют поголодать. В этот период разрешен только мятный чай. Если больной отдает предпочтение минеральной воде, то ее пьют теплую и без газа.

Через 3 дня, когда у пациента улучшится самочувствие, в рацион вводятся:
- супы-пюре;
- слабые бульоны;
- вязкие разваренные каши.
Питание должно быть дробным, порции маленькими, пища – протертой. Сырые овощи, в состав которых входит грубая клетчатка, из рациона временно исключаются. Предпочтение отдается паровому методу обработки продуктов, отвариванию и запеканию.
Также под запрет попадают:
- «быстрые углеводы»;
- соленое;
- маринованное;
- копченое;
- жирное;
- сдоба;
- сахаросодержащие газированные напитки;
- приправы, специи;
- спиртное.
Разрешается употреблять в пищу:
- нежирные сорта рыбы и мяса;
- омлет, приготовленный на пару;
- овощные салаты, заправленные маслом;
- обезжиренные молочные продукты;
- сладкие ягоды, фрукты.
Напитки можно разнообразить разбавленными некислыми соками, отваром шиповника, травяным чаем, морсами, компотами.

Осложнения
При появлении первых признаков острого холецистита важно незамедлительно обратиться к специалисту или вызвать врача на дом для оказания первой помощи. Уже в первые сутки обострения патологического процесса могут возникнуть серьезные осложнения. В том числе:
- острый панкреатит;
- прободной или деструктивный холецистит;
- механическая желтуха;
- желчные свищи;
- подпеченочный абсцесс;
- перитонит;
- эмпиема;
- гангрена.
Более подробно нужно сказать о перитоните. Это воспалительный процесс, охватывающий брюшину. При перитоните пациент жалуется на болезненность в области живота, резко усиливающуюся при надавливании. Больного беспокоит рвота, в которой имеются остатки пищи. Спустя некоторое время рвотные массы обретают характерный зеленоватый цвет.
Общее самочувствие пациента при перитоните также резко ухудшается:
- кожные покровы бледнеют;
- на языке образуется белесый налет;
- живот увеличивается;
- температура тела повышается.
Прогноз
Холецистит, отличающийся легким течением, чаще всего не вызывает осложнений и успешно поддается лечению. Если не реагировать на сигналы организма и не проводить адекватную терапию, заболевание со временем перейдет в хроническую форму. Лечить хронический холецистит значительно тяжелее.
Статистические данные свидетельствуют о том, что осложненный холецистит в половине случаев заканчивается смертью пациента.
Приступ холецистита – патология, характеризующаяся ярко выраженным болевым синдромом. Клиническая картина заболевания нередко перекликается с симптомами иных патологических процессов, поэтому не стоит заниматься самолечением. Диагностику состояния и назначение лечения лучше доверить специалистам.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
За 24 часа печень вырабатывает около 2 л желчи. Эта уникальная и сложная по составу жидкость участвует в расщеплении жиров, усвоении многих витаминов, стимулирует передвижение по кишечнику. Если желчный пузырь (ЖП) нормально работает, то многие люди даже не знают, где он размещается. Но при нарушении функциональности этого органа возникают проблемы.
Билиарная или желчная колика – это резкая боль в ЖП. Приступ желчного пузыря, как правило, провоцирует ЖКБ (желчнокаменная болезнь), холецистит, панкреатит, холангит. Это состояние сопровождается различными симптомами и может возникать вследствие употребления определённых продуктов. Чтобы устранить желчные колики, нужно выявить причину их появления и провести лечение.
Факторы развития спазма ЖП
Согласно медицинской статистике, у большинства взрослых пациентов приступ проявляется вследствие образования конкрементов камней, которые нарушают отток печёночного секрета (желчь). В 90% случаев причина появления билиарной колики у подростков и детей младшего возраста – это расстройство функциональности ЖП.

Чаще всего приступ ЖП провоцирует желчнокаменная болезнь
Как утверждают медики, чаще всего желчная колика проявляется вследствие нарушения вывода желчи. Это нарушение возникает в результате закупорки протоков, спазма желчных путей, продвижения крупного камня через шейку ЖП.
Выраженность симптоматики зависит от места расположения спазма, так как на разных участках желчных путей на боль реагируют по-разному. Умеренные болевые ощущения возникают в области шейного протока, там, где он сливается с телом ЖП. При спазме протоков проявляется резкая боль, так как они более чувствительные. Как правило, спазм сфинктера возникает из-за стрессов, чрезмерных физических нагрузок, перебоев в питании, регулярного употребления алкоголя.
Рефлекторный спазм происходит, когда большой конкремент попадает в протоку. По этой причине ухудшается кровоснабжение данного участка, нарушается или прекращается отток желчи. Как следствие, отделы, расположенные над затором, расширяются, сократительная функция протока повышается и возникает резкая боль. Из-за нарушения оттока печёночного секрета развивается холецистит (воспаление ЖП), и возникает инфекция.
Медики выделяют следующие причины возникновения билиарных коликов:
- Желчнокаменная болезнь. Камни в желчном пузыре формируются вследствие увеличения концентрации холестерина в печёночном секрете, нарушения сокращения ЖП, его протоков, билиарной гипертензии. По статистике, в группу риска ЖКБ входят женщины старше 40 лет со светлой кожей и волосами после беременности и с лишним весом, а также пожилые мужчины, которые злоупотребляют алкоголем и неправильно питаются.
- Нарушение сокращения ЖП, а также желчевыводящих протоков возникает из-за нерационального питания, частых стрессов.
- Холецистит чаще развивается на фоне ЖКБ. В органе есть камни, которые раздражают его стенки, провоцируют повышение давления желчи, присоединение инфекции и воспалительный процесс. В 10% случаев развивается бескаменный холецистит, тогда воспаление провоцируют бактерии, паразиты, аллергическая реакция, заболевания пищеварительных органов (панкреатит, гепатит) и т. д.
- Холангит (воспаление желчных ходов) возникает на фоне патологий, при которых из-за инфекции или механической травматизации конкрементами ткани желчных путей замещаются фиброзной.
- Паразитарные инфекции часто провоцируют воспалительные процессы.
- Онкологические заболевания. По медицинской статистике, у 80% пациентов с хроническим воспалением ЖП и его протоков развивается рак. При этом опухолевые клетки быстро распространяются в другие органы.
Приступ ЖП может спровоцировать аппендицит, колит (воспаление толстой кишки), язва. Кроме того, вероятность желчных коликов повышается после удаления желчного. Боли справа под рёбрами после того как проведена операция возникают из-за расстройств пищеварения, изменения концентрации желчи и её поступления в 12-перстную кишку.
Симптомы
Симптомы приступа желчного пузыря зависят не только от основного заболевания, но и от его стадии и формы. Патологии с острым течением проявляются болью справа под рёбрами, которая распространяется на верхнюю часть туловища (спина, плечи, ключица). Многие пациенты жалуются на расстройства пищеварения в виде тошноты или приступов рвоты. Кроме того, повышается тонус мышц с правой части живота.

Желчная колика сопровождается болью в правом подреберье, тошнотой, повышением температуры и т. д.
Многих пациентов интересует, какие симптомы характерны для того или иного заболевания, которое провоцирует билиарные колики:
- ЖКБ с острым течением проявляется болью справа под рёбрами при несоблюдении правил питания, зудом кожи, повышением температуры до 40°, ознобом, избыточным выделением пота.
- При холецистите с хроническим течением возникает дискомфорт в правом подреберье, ноющая боль после нарушения диеты, зуд кожи, иногда повышается температура.
- Нарушение сокращения ЖП, а также его протоков проявляется периодической болью (около 15 минут), когда повышается давление желчи. При снижении давления печёночного секрета пациент жалуется на болевые ощущения ноющего характера в правом боку. Кроме того, повышается температура до 38°.
- При воспалении желчных путей возникает интенсивная приступообразная боль, из-за которой больной может потерять сознание. У многих пациентов возникает зуд кожи, лихорадка (до 40°), озноб, избыточное выделение пота.
- Злокачественные образования провоцируют ноющие боли справа под рёбрами и жар от 37,5 до 38°.
Эти признаки возникают не сразу, такая вероятность повышается, когда пациент регулярно нарушает диету, ведёт пассивный образ жизни.
Сначала нарушается сокращение ЖП, а также его протоков, возникают застойные процессы, в полости органа начинают развиваться бактерии, развивается воспалительный процесс. Повреждённые клетки ЖП выпадают в осадок в форме хлопьев, на них оседают желчные пигменты, как следствие, формируются конкременты. Со временем размер камней увеличивается, они закупоривают желчные протоки, после чего возникают болезненные ощущения.
Медики выделяют общие симптомы билиарных коликов:
- приступообразная боль справа под рёбрами и в эпигастрии;
- избыточное выделение пота;
- учащение ритма сердца;
- резкая головная боль;
- расстройства стула (запоры чередуются с поносом);
- нарушение сна.
Рефлекторный спазм проявляется тошнотой, обильным выделением слюны, извержением рвотных масс с желчью или без неё, горечью во рту. При спазме желчной протоки на фоне ЖКБ боль не исчезает на протяжении 6 часов, а кожа и слизистые окрашиваются в жёлтый оттенок. При бескаменном холецистите приступ возникает резко, а потом немного стихает, и боль приобретает постоянный характер.
В тяжёлых случаях возникает метеоризм, гипотония, фекалии обесцвечиваются, моча темнеет, пациент теряет сознание на короткое время.
При возникновении подобной симптоматики следует посетить врача.
Диагностические меры
Во время приступа ЖП врач собирает анамнез, проводит пальпацию живота, направляет пациента на анализ крови и УЗИ. При подозрении на воспаление желчного или наличие злокачественных образований проводится лапароскопия (метод диагностики и лечения заболеваний пищеварительных органов с применением малоинвазивной хирургии).

УЗИ – это один из методов выявления причин билиарной колики
Важное место в диагностике заболеваний билиарного тракта занимает исследование крови. Если какой-то показатель отклоняется от нормы, то это свидетельствует о нарушении функциональности ЖП. При повышении концентрации непрямого билирубина существует вероятность ЖКБ, воспаления ЖП, его протоков, сужения, травмирования органа, наличия в нём новообразований. Если увеличилось количество прямого билирубина, то врач подозревает гемолитическую анемию.
Повышение АСТ (аспартатаминотрансфераза), АЛТ (аланинаминотрансфераза) свидетельствует о воспалении или некрозе гепатоцитов, что возможно при гепатите, ЖКБ, холецистите, раке ЖП. Увеличение уровня щелочной фосфатазы указывает на ЖКБ или хроническое воспаление желчного.
После установления диагноза можно начинать лечение той патологии, которая спровоцировала боль.

Во время приступа ЖП рекомендуется принять тёплую ванную и приложить холод к правому подреберью
Довольно актуален вопрос о том, как снять приступ ЖП, если пострадавший один. При возникновении характерных признаков необходимо вызвать бригаду скорой помощи. Чтобы облегчить симптомы, можно принять тёплую ванную, а потом положить на область правого подреберья холодный компресс. Не рекомендуется есть и пить. Дыхание не должно быть глубоким. Кроме того, больной может слегка надавить на болезненное место, чтобы немного уменьшить выраженность боли.
Как правило, пациентов интересует, что делать нельзя во время приступа ЖП. Категорически запрещено прикладывать горячую грелку к животу. Кроме того, не стоит принимать желчегонные препараты до выяснения причины приступа. Это обусловлено тем, что острые конкременты могут разорвать пузырь или его протоки, если причина болей – ЖКБ. А это грозит летальным исходом.
Если рядом с больным находятся близкие или знакомые, то они должны оказать ему первую помощь. С пострадавшего нужно снять тесную одежду (расстегнуть рубашку, снять ремень и т. д.), положить его на правый бок и предложить ему расслабиться. Для купирования боли можно дать ему Нитроглицерин (1 пилюлю под язык), если у него нет аллергии на составляющие медикамента. Если больной проглотит таблетку во время билиарной колики, то у него, скорее всего, начнётся рвота. Хотя во многих случаях после извержения рвотных масс ослабляются болевые ощущения.
Если у пациента противопоказания к Нитроглицерину, то этот препарат можно заменить Холаголом в форме капель. Для прекращения боли 2–5 капель лекарства капают на рафинад и предлагают пострадавшему рассосать его. Подобным образом действует Валидол, ментол, поэтому во время приступа дайте больному пожевать жвачку или рассосать леденец. После этого состояние пострадавшего немного улучшится.
Для устранения приступообразной боли применяют спазмолитические средства: Но-шпу, Дротаверин, Папаверин и т. д. Эти медикаменты расслабляют гладкие мышцы ЖП. Также для этой цели используют Спазган или Брал, которые обладают спазмолитическим и болеутоляющим действием. Однако перед их применением, следует изучить противопоказания и определить дозировку.
Ослабить боль можно с помощью мятного чая или отвара из корневищ валерианы. В напиток рекомендуется добавить мёд, и выпить его перед отходом ко сну.
Если колика не проходит, а симптомы становятся более выраженными, то больного следует транспортировать в больницу.
Правила питания
Чтобы избежать приступа ЖП, пациент должен соблюдать диету. Рекомендуется употреблять пищу, которая содержит минимальное количество жира и холестерина. Ежедневный рацион следует пополнить продуктами, богатыми клетчаткой.

Неправильное питание провоцирует желчные колики
Пациент должен употреблять побольше свежих овощей, фруктов, хлеб из муки грубого помола, бурый рис, отруби. Кроме того, не противопоказаны мясо и рыба (нежирные сорта), кисломолочная продукция с низким содержанием жира. Рекомендуется готовить овсяную, рисовую, манную кашу, супы на овощном бульоне. Также следует включить в меню растительные масла первого холодного отжима. Лучше употреблять тёплые блюда и напитки.
Некоторые продукты повышают вероятность ЖКБ и желчной колики:
- жирные, жареные, острые блюда;
- цельное молоко и продукты из него;
- алкоголь, газировки;
- кофе, чай, какао;
- красное мясо.
Соблюдение правил питания не поможет растворить уже имеющиеся конкременты, однако при изменении рациона облегчаются неприятные симптомы, приступы ЖП возникают реже.
Важно знать, что при желчной колике нельзя резко ограничивать количество калорий. Если у пациента лишний вес, то он должен его снижать постепенно (не более 1 кг за 7 дней). Если после изменения правил питания боли не исчезают, то необходимо посетить врача.
Полезные рекомендации
Чтобы скорректировать работу мускулатуры ЖП, медики рекомендуют следовать таким рекомендациям:
- Употреблять пищу в определённое время от 4 до 7 раз за сутки, при этом порции должны быть небольшие.
- Носить свободную одежду, отказаться от корсетов, тугих поясов, которые стягивают живот.
- Ложиться спать через 2 часа после приёма пищи.
- Не поднимать тяжёлые вещи, а во время мытья пола, работы на земельном участке не наклоняться, а приседать.
- Кровать рекомендуется расположить под наклоном, для этого достаточно подложить под ножки над изголовьем брусок, высота которого 3–4 см.
- Исключить из меню газировки, острые, солёные, жареные блюда, маринады, копчёные изделия.
- Рекомендуется выполнять простые упражнения, при которых напрягаются мышцы пресса.
Таким образом, приступ ЖП свидетельствует о наличии заболеваний органов пищеварительного тракта. При возникновении характерных симптомов следует обратиться к врачу, который выявит причину боли и определит схему лечения. Чтобы предупредить приступы ЖП, следует правильно питаться, вести здоровый образ жизни, избегать стрессов и чрезмерных физических нагрузок.


