Остановка кровотечения из рака желудка

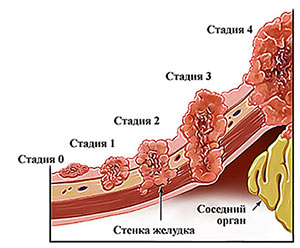
Одним из распространенных осложнений, которые могут развиться при диагнозе как злокачественных, так и доброкачественных опухолей пищевого тракта, является кровотечение. Оно может возникнуть на любой стадии поставленного диагноза, но исследования показали, что чаще всего развитие происходит на 3-4 стадии. Такую ситуацию каждый онкобольной должен уметь диагностировать на ранних этапах, чтобы вовремя получить квалифицированную помощь. Кровотечение при раке желудка, на фоне роста онкологической опухоли, несет в себе опасность для жизни больного, так как в отсутствие своевременной помощи зачастую приводит к летальному исходу.

Кровотечение как осложнение рака желудка
Кровотечение – истечение крови наружу из кровеносных сосудов. К нему приводит повреждение или разрушение стенок этих сосудов. Патология сопровождается общей слабостью, рвотой с кровью, иногда даже только кровью. При этом стул становится частым и дегтевидного черного цвета. Возникает головокружение вплоть до потери сознания.
Если диагноз верно поставлен на ранних стадиях, лечение возможно без операционного вмешательства. Когда кровотечение невозможно остановить или оно слишком сильное, требуется немедленная операция для спасения жизни человека.
Несмотря на успешность лечения, у пациентов в 25-50% случаев возможен рецидив на протяжении последующих 5-ти лет. У людей с развивающимися раковыми опухолями и кровотечениями риск повторного возникновения достигает 24%.
Нужно знать, что желудочное кровотечение иногда имеет скрытый характер, и выявить его возможно только в случае проведения нужных анализов. При продолжительном развитии и отсутствии правильного лечения, такое осложнение приводит к анемии, то есть малокровию. Рассмотрим несколько причин, что вызывают неблагоприятные симптомы:
- Воздействие раздражителя. Чаще всего возникает, когда опухоль повреждают
 В некоторых случаях желудочное кровотечение невозможно распознать из-за отсутствия симптомов
В некоторых случаях желудочное кровотечение невозможно распознать из-за отсутствия симптомовжелудочные соки, при длительном лечении антибиотиками, недостаточном наличии в организме витамина К. Также причиной может быть распад опухоли, что происходит при глобальном поражении стенок желудка, разрыв кровеносного сосуда. Опасным сопутствующим заболеванием является гемофилия – плохая свертываемость крови, что сильно утруждает лечение онкобольного.
- Перфорация опухоли. Речь идет об опасной патологии (перитонит), представляющей большой риск для жизни пациента. Образуется сквозное отверстие в стенке желудка прямо в брюшную полость, через которое в брюшину попадает все содержимое, вместе с пищеварительным соком. Симптомы, сопутствующие этому: острая боль в желудке, напряженные мышцы пресса, нажатие на которые вызывает болезненные ощущения. По истечении недолгого времени эти симптомы ослабевают, и наступает ложное улучшение состояния. На смену ему приходит диффузный перитонит – он проявляет себя по истечении 10-12 часов после первых признаков. На этом этапе начинается гниение пищи, попавшей в брюшную полость. Вылечить такое осложнение возможно только операцией.
- Стеноз желудка. Такое осложнение называется в медицине стенозом привратника. В выходном отделе формируется препятствие в виде растущей опухоли, что полностью останавливает прохождение еды по пищевому тракту. Сопутствующим симптомом является постоянная рвота задержанной пищей, то есть той, что была употреблена за 1-2 дня до этого. Больного мучит постоянная жажда, задержка стула, сильное исхудание. При постановке этого диагноза хирургическое вмешательство – обязательное.
Вернуться к оглавлению
Тактика лечения
При возникшем кровотечении одной из главных причин правильного лечения является правильно поставленный диагноз. Для этого врач проводит анамнез болезней пациента, осуществляет внешний осмотр, выделяет главные симптомы болезни. В обязательном порядке доктор назначает лабораторные исследования, позволяющие оценить состояние внутренних органов, и взятие проб биожидкостей больного на анализы. При окончательной постановке диагноза приступают к лечению.
В случае опасности жизни для пациента иногда прибегают к немедленному хирургическому вмешательству. Причинами может быть:
- невозможность остановки кровотечения;
- угроза его возобновления;
- повторное кровотечение после остановки без хирургического вмешательства;
- если при осмотре дополнительно выявлена перфорация.
В таких случаях выполняется операция с дальнейшим сопровождением реабилитации пациента. Каждая методика зависит от стадии раковой опухоли, ее локализации и состояния больного. Необильное кровотечение останавливают инъекциями или же прижиганием.
Первые консервативные методы лечения: инъекции хлористого кальция, холодный компресс со льдом на живот, отсутствие приема пищи. Часто используют эндоскопические технологии, что позволяют проводить малоинвазивное местное лечение. Промывание желудка ледяной водой дает положительный результат.
Опухоли желудка занимают третье место среди острых ЖКК, составляя 4,3% всех кровотечений. Из них доброкачественные опухоли отмечаются от 1,4 до 13,5 %, а злокачественные более 86,5 %. Кровоточащий рак желудка в 4,615,9 % является непосредственной причиной смерти [В.П. Петров с соавт., 1987; В.Д. Братусь с соавт., 2007; Y. Jawasa, 2004; V.P. Khatri, D.O. Harold, 2004]. Обычно кровотечение бывает незначительным хроническим, но по мере роста опухоли у части больных может стать и массивным профузным.
Как правило, в начале своего развития опухоли желудка клинических проявлений не дают и обычно обнаруживаются как случайная находка при эндоскопическом исследовании. Затем появляются так называемые «малые» признаки рака желудка:
1. Ухудшение самочувствия, общая слабость, повышенная утомляемость;
2. Депрессия, апатия, утрата радости жизни;
3. Стойкое снижение аппетита;
4. Желудочный дискомфорт;
5. Беспричинное исхудание.
Если эта совокупность признаков имеет прогридиентное течение, т.е. тенденцию к постепенному нарастанию, несмотря на назначаемую терапию, которая дает только временное улучшение, врач просто обязан принять решение о необходимости обследования пациента с целью исключения у него онкологической патологии, используя все доступные ему методы исследования (анализ крови общий, анализ кала на скрытую кровь, эндоскопию, рентгеновское и другие исследования).
С ростом опухоли и соответствующего наростания раковой интоксикации клинические проявления становятся более выраженным:
1. Снижается масса тела до кахексии;
2. Кожа приобретает желтушно-землистый оттенок;
3. У значительной части больных появляется болевой синдром за счет поражения желудка;
4. Могут обнаруживаться периферические метастазы;
5. У части больных пальпируется опухолевидное образование;
6. Нарастает анемия.
Последовательность развития симптомов может быть у каждого больного различной. А такие провления как болевой синдром и пальпаторное определение опухоли у некоторых лиц могут отсутствовать даже в финальной стадии болезни.
Иногда признаки ЖКК являются первым симптомом, который побуждает больного обратиться к врачу. По данным клиники Мейо, из 11000 больных, госпитализированных по поводу рака желудка, у 52 % из них первыми жалобами были диспептические явления, у 27,8 % — признаки язвы, у 8 % -истощение, у 1,3 % — кровотечения и у 10,9 % больных прочие признаки [В.П. Петров с соавт., 1987].
В постановке диагноза опухоли желудка решающими методами исследования являются эндоскопия и рентгеноскопия желудка. Последняя позволяет обнаружить признаки опухоли (неровность контуров желудка, утолщение его стенки с отсутствием на этом участке перистальтических сокращений, дефект накопления и др.), ее размеры и локализацию.
Эндоскопическое исследование позволяет взять биоптат и установить характер опухоли увидеть кровоточащий сосуд, определить не только тяжесть кровотечения, но и установить прогноз возможности рецидива после его остановки. Обязательным является ультразвуковое исследование на предмет выявления метастазов в печени, поджелудочной железе, парааортальных лимфоузлах и др.
Кровотечение при раке желудка редко бывает профузным, и в большинстве случаев остановить его удается консервативным лечением, применяя гемостатики в комбинации с эндоскопическими методами. Временную остановку профузного кровотечения можно достичь эндоскопическим введением интратуморально 5-фторурацила, предварительно подогретого до 600, а паратуморально — лаферона. Эту методику можно применить больным в тяжелом состоянии, с сопутствующей патологией, в преклонном возрасте, которым выполнение радикальной операции противопоказано [А.Е. Мартынюк, 2001].
Из эндоскопических методов наиболее эффективна аргоноплазменная коагуляция. Она позволяет остановить кровотечение на более длительный срок и таким образом выиграть время для подготовки больного к плановой радикальной операции. Не потеряли свое значение методы диатермофотокоагуляции (смотри раздел «Эндоскопический гемостаз»). Лучший эффект остановки кровотечения достигается комплексным использованием двух или трех методик эндоскопического гемостаза включая применение аппликации пленкообразующими средствами (Каптофер, Лифузоль, Гастрозоль, Цианокрилаты и др.) [В.В. Бойко и др., 2001; В.I. Бондарев, 2007; В.Д. Братусь та шпи, 2007].
При невозможности остановки кровотечения терапевтическими и эндоскопическими методами выполняют срочное оперативное лапоротомное вмешательство. Однако, операции на высоте кровотечения у больных раком желудка выполняется редко, так как они сопровождаются высокой летальностью и высоким уровнем осложнений. Поэтому при опухолевых ЖКК максимально применяют консервативные методы остановки кровотечения, включая максимальное использование эндоскопических методов гемостаза, с целью выиграть время на подготовку больных в течении 3-6 дней к максимально радикальной операции.
В.Д. Братусь с соавт. (2007) считает, что 48% больным с остро возникшим профузным ЖКК целесообразно выполнить расширенные и комбинированные операции большого объема с лимфодисекцией. В последние годы внимание хирургов сосредоточено на радикальных операциях с использованием новых способов субтотальной резекции (субкардиальная), реконструктивных операциях, которые улучшают функциональные результаты вмешательств, включая операции, которые направлены на образование тонкокишечных резервуаров, которые восстанавливает функцию удаленного желудка [Б.О.Мясоедов с соавт., 2005; П.Д.Фомин с соавт., 2005; Е.Н.Шепетько с соавт., 2005; I. Iwasa, 2004; V.P.
Khatri, D.O. Harold, 2004].
Доброкачественные образования (лейомиомы, ангиономы, невриномы) в желудке встречаются крайне редко. Чаще (до 1,4% всех опухолевых образований желудка) находят полипы в разных участках желудка. Клинические проявления их очень скудные, не имеют специфических симптомов, иногда сопровождаются диспептическими расстройствами характерными для хронического гастрита с секреторной недостаточностью. Они редко (9 %) дают острые кровотечения.
Диагностика основана на использовании ФГДС, а рентгеновское исследование применяется как дополнительная методика. Поводом к исследованию чаще является обнаружение в кале крови.
Выявленные полипы на узкой ножке подлежат удалению при помощи малоинвазивной эндоскопической электрорезекции. Полипы размером более 5 мм в диаметре также подлежат эндоскопическому удалению. Если при гистологическом исследовании обнаруживаются элементы озлокачествления, проводится повторная эндоскопическая биопсия из культи удаленного полипа и при обнаружении раковых клеток пациенту предлагается радикальная операция.
При отсутствии таковых изменений — проводятся контрольные исследования через каждые 5 месяцев в течении двух лет. В случаях полипоза желудка, т.е. наличия множественных полипов радикальным решением считается только резекция желудка, выполненная как при раке желудка.
Степанов Ю.В., Залевский В.И., Косинский А.В.
Опубликовал Константин Моканов
Кровотечение при раке: признаки, как остановить
31-Мар-2015
Кровотечение при раке является одним из наиболее сложных и опасных для жизни человека осложнений, вызванных онкологией. Такого рода внутреннее кровотечение при раке может возникать при онкологии желудка, раке шейки матки и тела матки, а также при диагнозах «рак прямой кишки» и «рак легкого».
Все из вышеперечисленных кровотечений, возникающих при онкологии, в зависимости от локализации опухоли и распространения раковых тканей, несут собой непосредственную угрозу жизни онкобольного, так как могут возникнуть в любой момент и даже привести к летальному исходу.
Исходя из этого, каждый человек, как здоровый, так и больные раком, обязаны знать и понимать как проявляется кровотечение при раке (в зависимости от вида онкологии), чтобы суметь вовремя распознать угрозу, обратиться за медицинской помощью и предотвратить возможные последствия.
Кровотечение при раке матки
Кровотечение при раке тела / шейки матки может стать причиной серьезной кровопотери и необратимых последствий для жизни женщины, так как может возникать спонтанно. Такая патология чаще всего наблюдается у представительниц старшей возрастной категории (за 40 лет), хотя рак матки может поражать и молодых женщин. К тому же, в последнее время значительно увеличилась тенденция диагностирования злокачественных новообразований и поражений тканей матки среди девочек подросткового возраста.
Кровотечение при раке матки может иметь как резкий характер, возникая в любой момент и характеризуясь сильной обильностью, так и являться «тянущимися», то есть кровавые выделения могут наблюдаться при малейших травмах (после полового акта, акта дефекации, мочеиспускания, после физических упражнений или малейшей нагрузки, стресса и т.д.). Чаще всего последние имеют «мажущий» характер и длятся на протяжении длительного периода.
При прогрессировании разрастания раковых тканей и увеличении в размерах злокачественного новообразования, кровотечение при раке матки приобретает постоянную тенденцию, так как в процессе злокачественного деления раковых клеток и роста опухоли происходит разрушение стенок кровеносных сосудов, что вскоре может приводить к обильным, спонтанным внутриматочным кровоизлияниям.
Симптомы приближающегося кровотечения при раке матки:
- тянущие боли внизу живота на протяжении длительного периода времени;
- появление внезапной режущей боли внизу живота;
- бледность;
- диарея;
- тошнота;
- головокружение;
- наблюдение кровянистых выделений на протяжении длительного периода;
- увеличение температуры тела;
- лихорадка;
- предварительное наличие обильных выделений гнойной консистенции с характерным специфическим неприятным запахом.
Что нужно делать:
Женщинам, страдающим онкологией тела или шейки матки, при выявлении у себя хотя–бы одного из вышеуказанных симптомов, рекомендуется немедленно сообщить об этом своему лечащему онкологу и пройти соответствующие, назначенные врачом, обследования и лечение.
Кровотечение при раке желудка
Кровотечение при раке желудка может быть спровоцировано раздражающим действием сока желудка на опухолевые ткани. Вдобавок, кровотечения при раке желудка не редко наблюдаются при распаде раковой опухоли (данный процесс распада чаще всего активируется при значительных площадях раковых поражений тканей желудка).
Симптомы и признаки приближающегося кровотечения при раке желудка:
- сильная тошнота;
- кровавая рвота (возможно со сгустками крови, так называемая «рвота кофейной гущей»);
- диарея;
- стул приобретает черный оттенок и дегтеобразную консистенцию.
Что нужно делать:
При появлении вышеуказанных симптомов необходимо срочно вызвать скорую помощь. До прибытия врачей больному лучше лечь, также на живот можно приложить холодную грелку (к подложечной области). Если кровотечение при раке желудка подтвердилось, онкобольного госпитализируют в хирургическое отделение для немедленного проведения хирургического лечения.
Кровотечение при раке прямой кишки
Кровотечение является одним их наиболее распространенных признаков наличия у человека рака прямой кишки. Так, кровотечение при раке прямой кишки встречается практически у 90% больных данным видом онкологии. В большинстве случаев кровотечение возникает после акта дефекации.
Причины кровотечения при раке прямой кишки:
- Увеличение размеров опухоли и раздражение ее тканей каловыми массами.
- Изъязвление опухоли, вследствие разрушения стенок новообразования и стенок входящих в него сосудов.
Признаки кровотечения при раке прямой кишки:
- кровь в каловых массах;
- головокружение;
- слабость;
- тошнота;
- рвота.
Что нужно делать:
При подозрении на кровотечение при онкологии прямой кишки, необходимо немедленно обратиться в клинику! Если у онкобольного возникло обильное кровотечение из прямой кишки, первоначально следует вызвать скорую помощь! Лечение кровотечений при онкологии прямой кишки проводится хирургическим путем, устраняя главную причину появления кровотечения – опухоль.
Что делать пока едет карета «Скорой Помощи»:
- Лечь на кровать и успокоиться.
- Ни в коем случае не принимать пищу.
- К области промежности или малого таза приложить компресс со льдом или грелку с холодной водой. Это поможет частично уменьшить интенсивность кровопотери.
Кровотечение при раке легких
Рак легкого считается одним из наиболее распространенных видов среди раковых заболеваний. Кровотечение при раке легких – это кровоизлияние в просвет легкого вследствие повреждения стенок сосудов, питающих раковую опухоль. Кроме этого, кровотечение при раке легких может возникать в результате распада клеток опухоли.
Симптомы:
- сильный приступ кашля;
- кашель с кровью;
- кровохарканье;
- одышка;
- слабость;
- повышение температуры тела;
- рвота.
Что нужно делать:
При возникновении одного или нескольких из вышеперечисленных симптомов, больному на рак легких нужно немедленно вызвать бригаду скорой помощи. До приезда врачей на грудную область рекомендуется приложить холодную грелку и находиться в состоянии покоя.
Кровотечения чаще возникают при расположении опухоли на малой кривизне желудка. Они могут возникнуть при любой стадии процесса, но чаще наблюдаются при III-IV стадии. Кровотечение возникает в результате распада или изъязвления опухоли или разрыва кровеносного сосуда, пораженного опухолью. В других случаях деструкция опухоли и развитие гнойного и воспалительного процессов ведут к тромбированию и аррозии питающих ее сосудов, что в свою очередь является причиной гангрены значительных участков опухоли и ее распада, сопровождающегося кровотечением. Более часто осложняются кровотечением язвенные формы рака. Чаще кровоточат опухоли желудка, расположенные в теле и антральном отделе, значительно реже кровотечение возникает при опухолях кардии. Это необходимо учитывать при определении локализации источника кровотечения, особенно при его профузном характере. Наиболее интенсивные кровотечения характерны для рака малой кривизны желудка, где проходят ветви левой желудочной артерии.
Кровотечение может быть скрытым и диагностироваться лишь при исследовании кала на скрытую кровь (реакция Грегерсена). В других случаях клиническая картина довольно типична. Главным и нередко единственным симптомом кровотечения является кровавая рвота (рвота «кофейной гущей»), часто повторная, несколько реже — дегтеобразный стул, или, наконец, и то и другое вместе.
В связи с кровопотерей у больных развивается выраженная в той или иной степени картина малокровия (анемии). При незначительных кровотечениях симптомы острой анемии выражены в большинстве случаев нечетко или могут отсутствовать. При выраженных кровотечениях, сопровождающихся рвотой, дегтеобразным стулом, падением гемоглобина, больные жалуются на общую слабость, головокружение, наблюдаются бледность кожных покровов и видимых слизистых оболочек, тахикардия и снижение уровня артериального давления. При тяжелых профузных кровотечениях, сопровождающихся быстрым падением гемоглобина развивается тяжелый сердечно-сосудистый коллапс с падением уровня артериального давления до 60-40 мм рт.ст. и ниже. Пульс учащается до 120-140 ударов в одну минуту. Некоторые больные теряют сознание, кожные покровы их принимают восковидный оттенок и покрывается холодным потом, лицо делается мертвенно бледным, отмечается цианоз губ, расширение зрачков. В терминальной стадии пульс становится нитевидным, часто не сосчитывается, у больных появляется непроизвольное мочеиспускание и дефекация.
Скрытое кровотечение из раковой опухоли нередко не распознается на фоне раковой анемии и кахексии.
Выбор оптимальной лечебной тактики при кровотечении, обусловленном распадающейся опухолью желудка, зависит прежде всего от объема потерянной крови, и от того, остановилось кровотечение или нет. Большую помощь при этом может оказать срочная эндоскопия. Она позволяет не только определить локализацию источника кровотечения, но также установить факт его прекращения или продолжения.
Лечение больных с желудочным кровотечением ракового происхождения в большинстве случаев должно начинаться с консервативных мероприятий: холод на живот, голод, хлористый кальции, викасол, аминокапроновая кислота, гемотрансфузии, переливание кровезаменителей. Однако при проведении указанных мероприятий не всегда удается добиться успеха. Консервативная терапия при кровотечении у больных раком желудка позволяет в большинстве случаев лишь временно остановить кровотечение и подготовить больного к операции.
Определенную роль в лечении больных с кровоточащей опухолью желудка играют местные средства, способствующие остановке кровотечения. Сюда следует отнести все виды гипотермии желудка, начиная с наложения пузыря со льдом на эпигастральную область. Широко используют гемостатическое действие ледяной воды при промывании желудка.
Большие возможности для местной остановки желудочного кровотечения дает использование эндоскопических технологий. У тяжелобольных эндоскопию можно проводить только в тех случаях, когда обеспечены срочное оказание анестезиологического пособия и реанимационная помощь. При гастроскопии можно добиться гемостаза путем прицельного орошения источника кровотечения гемостатическими средствами или клипированием сосуда. В отдельных случаях кровотечение останавливается путем электрокоагуляции.
В специализированных лечебных учреждениях для остановки кровотечения из опухоли желудка стали использовать регионарный рентгеноэндоваскулярный гемостаз. Этот метод особенно показан при лечении больных с профузным кровотечением из злокачественной опухоли желудка, ослабленных кровопотерей и раковой интоксикацией, у которых риск оперативного вмешательства очень высок или операция невыполнима из-за тяжести состояния или неоперабельного поражения желудка. В этих случаях применяют такие способы эндоваскулярного гемостаза как селективное введение вазоконстрикторов или эмболизацию пораженного опухолевым процессом сосуда.
В ряде случаев подготовка больного к операции неоправданно затягивается, несмотря на очевидную безуспешность консервативной терапии, тем самым упускаются более благоприятные условия для проведения операции.
Показаниями к экстренному оперативному вмешательству являются:
1) не останавливающееся под влиянием консервативной терапии кровотечение,
2) прекратившееся кровотечение при угрозе его возобновления,
3) рецидив кровотечения после его остановки в условиях стационара,
4) сочетание кровотечения с перфорацией.
Следует иметь в виду, что одномоментная потеря 500 мл крови при продолжающемся кровотечении из раковой опухоли желудка является показанием к немедленной операции на высоте кровотечения. Таких больных следует сразу же направлять в операционную, где одновременно с анестезиологическим пособием им проводят интенсивную инфузионно-трансфузионную терапию.
Нередко весьма трудно выбрать метод хирургического лечения при кровотечении из раковой опухоли желудка непосредственно во время операции. Следует учитывать состояние больного, локализацию и стадию развития раковой опухоли и часто чрезвычайно сложные топографо-анатомические взаимоотношения, возникшие в результате распространения опухоли за пределы желудка. Методом выбора является выполнение радикальной или паллиативной резекции желудка либо гастрэктомии. Особенно сложно оперативное вмешательство при клинической картине неоперабельного рака желудка на фоне продолжающегося желудочного кровотечения. В этих случаях хирург должен ограничиться только остановкой кровотечения, не предпринимая других более сложных оперативных вмешательств.
Кроме паллиативной резекции возможны также прошивание и перевязка магистральных сосудов желудка, чаще всего левой желудочной артерии, прошивание сосудов вокруг опухоли или в самой опухоли. Прошивание сосудов вокруг опухоли может быть выполнено как со стороны серозной оболочки, так и со стороны слизистой после гастротомии. Обшитый таким образом участок, стенки желудка прикрывают сальником, который фиксируют к серозной оболочке.
Кровотечение из обширных распадающихся опухолей с зияющими сосудами нередко удается остановить только путем перевязки всех основные желудочных артерий и, прежде всего, левой. При кровоточащих опухолях кардиального отдела и дна желудка приходится перевязывать и короткие желудочные сосуды.
Для дополнительного гемостаза кровоточащей опухоли после гастротомии может быть использована электрокоагуляция. При проведении этих манипуляций необходимо обратить внимание на глубину коагуляции или, ограничиваясь воздействием лишь на поверхностные слои злокачественной опухоли во избежание перфорации опухоли в послеоперационном периоде.
После оперативного вмешательства по поводу желудочного кровотечения, обусловленного опухолевым процессом, продолжают интенсивную гемостатическую и заместительную инфузионно-трансфузионную терапию.