Особенности желчного пузыря у ребенка

Печень.
У детей имеет относительно большие
размеры, масса ее у новорожденных
составляет 4—6 % от массы тела (у взрослых
— 3 %). Паренхима печени малодифференцирована,
дольчатость строения выявляется только
к концу первого года жизни, она полнокровна,
вследствие чего быстро увеличивается
при различной патологии, особенно при
инфекционных заболеваниях и интоксикациях.
К
8-летнему возрасту морфологическое и
гистологическое строение печени такое
же, как и у взрослых.
Печень
выполняет разнообразные и очень важные
функции: 1) вырабатывает желчь, которая
участвует в кишечном пищеварении,
стимулирует моторную деятельность
кишечника и санирует его содержимое;
2) депонирует питательные вещества, в
основном избыток гликогена; 3) осуществляет
барьерную функцию, ограждая организм
от экзо- и эндогенных патогенных веществ,
токсинов, ядов, и принимает участие в
метаболизме лекарственных препаратов;
4) участвует в обмене веществ и
преобразовании витаминов A, D, С, В2, К; 5)
в период внутриутробного развития
является кроветворным органом.
Функциональные
возможности печени у маленьких детей
сравнительно низкие. Особенно
несостоятельна ее ферментативная
система у новорожденных. В частности,
метаболизм непрямого билирубина,
высвобождающегося при гемолизе
эритроцитов, осуществляется не полностью,
результатом чего является физиологическая
желтуха.
Желчный
пузырь. У новорожденных он расположен
глубоко в толще печени и имеет
веретенообразную форму, длина его около
3 см. Типичную грушевидную форму
приобретает к 6—7 мес и достигает края
печени к 2 годам.
Желчь
детей по своему составу отличается от
желчи взрослых. Она бедна желчными
кислотами, холестерином и солями, но
богата водой, муцином, пигментами, а в
период новорожденности, кроме того, и
мочевиной. Характерной и благоприятной
особенностью желчи ребенка является
преобладание Taypoxoлевой кислоты над
гликохолевой, так как таурохолевая
кислота усиливает бактерицидный эффект
желчи и ускоряет отделение панкреатического
сока. Желчь эмульгирует жиры, растворяет
жирные кислоты, улучшает перистальтику.
Масса
селезенки новорожденного 7-11 г, длина
3,5-4 см, ширина 2,5-3,5 см, толщина 1-2 см. С
возрастом масса и размеры ее нарастают,
особенно на первом году жизни (длина
достигает 7-8 см, ширина 4 см). Величина и
форма селезенки, а также направление
продольной оси могут меняться у одного
и того же ребенка в зависимости от ее
кровенаполнения, состояния соседних
органов (желудка, ободочной кишки), фазы
дыхания, положения диафрагмы. Красная
пульпа составляет примерно 86-88 % веса
органа (у детей до 1 года около 75 %) и
образована артериальными капиллярами,
венозными синусами, ретикулярной
основой. Белая пульпа вкраплена в красную
в виде островков округлой или овальной
формы и состоит из лимфоидных фолликулов.
У
здоровых детей верхний край печени
определяется соответственно нижней
границей правого легкого (в четвертом-пятом
межреберье).
При
пальпации нижний край у детей до 5—7 лет
выступает из-под реберной дуги на 1,5—2
см, к 12—14 годам — не более чем на 1 см.
Консистенция его мягкая, эластичная,
сам край гладкий, безболезненный.
Определение размеров печени между
верхним и нижним ее краями проводится
по переднеаксилярной, срединно-ключичной
и срединной линиям. Увеличение печени
возникает остро при вирусном гепатите
и других инфекциях, интоксикациях,
острой сердечной недостаточности.
Длительно наблюдавшаяся гепатомегалия
с повышением плотности органа может
быть при жировом гепатозе, хроническом
гепатите, застойных явлениях вследствие
сердечной недостаточности, опухолях,
абсцессах, паразитарных поражениях,
амилоидозе и других патологических
состояниях. Размеры селезенки определяются
с помощью тихой перкуссии, проводимой
по средней аксиллярной линии слева, где
она занимает пространство от IX до XI
ребер. У здоровых детей она не прощупывается.
Увеличение селезенки наблюдается у
детей значительно чаще, чем у взрослых.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Почти каждая мама сталкивалась с проблемами работы желудочно-кишечного тракта у своего ребенка. Нарушения в пищеварении проявляются запорами, поносом, тошнотой, рвотой, вздутием живота и болями. Такие симптомы могут быть вызваны нарушениями в работе желчного пузыря у детей. Точный диагноз должен поставить гастроэнтеролог на основе клинических, лабораторных и инструментальных обследований.
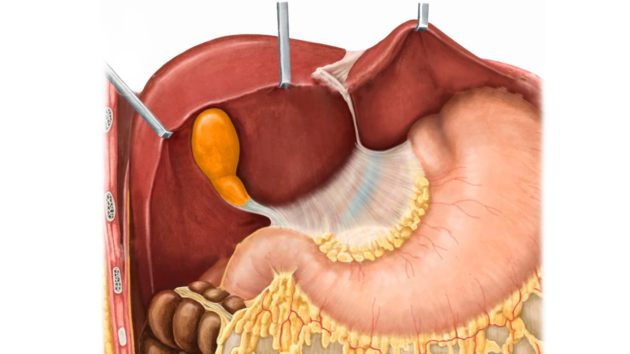
Желчный пузырь у детей является органом пищеварения, в котором часто происходят дисфункции. Рассмотрим основные заболевания желчного пузыря в детском возрасте, их диагностику и лечение.
Функции желчного пузыря
В норме желчный пузырь у детей выполняет ряд функций: выработка, хранение желчи, а также ее выброс в просвет тонкого кишечника. При поступлении пищи в желудок мозг получает сигнал о том, что началось пищеварение. Происходит опустошение желчного пузыря, а тонкий кишечник благодаря желчи начинает активнее переваривать пищу.
Желчь у детей запускает и поддерживает несколько ферментативных процессов: нейтрализует пепсин, содержащийся в соке желудка, участвует в синтезе мицелл, увеличивает производство гормонов в кишечнике, предупреждает слипание белковых молекул и бактерий, эмульгирует жиры. Также она увеличивает образование слизи, усиливает моторику органов пищеварения и участвует в переваривании белков.
Кроме пищеварительной функции, желчный пузырь выполняет защитную: его ферменты нейтрализуют яды и токсины, поступающие в организм с пищей. Некоторые метаболические процессы проходят с участием этого органа.
Какие могут быть заболевания желчного пузыря у детей?
Заболевания желчного пузыря у детей подразделяются на несколько групп, в основе классификации лежат провоцирующие их причины:
- Функциональные – сбои в работе желчного пузыря и его сфинктеров из-за неправильного сокращения (слишком сильного или слабого, несогласованного и т. д.). К этой группе относятся различные дискинезии: гипер- и гипокинетические, гипер- и гипотонические.
- Воспалительные – заболевания, протекающие с острым, хроническим, рецидивирующим или латентным воспалительным, а иногда и инфекционным процессом. К воспалениям желчного пузыря у ребенка относится холецистит, холангит, холецистохолангит.
- Обменные – заболевания, вызванные нарушением метаболизма билирубина, желчных кислот и холестерина, приводящие к образованию камней в протоках. К этой группе относится желчнокаменная болезнь.
- Аномалии в развитии – врожденные структурные и функциональные изменения, приводящие к нарушению вывода желчи, развитию патологических процессов. При диагностике выявляются случаи с отсутствием желчного пузыря, его гипоплазией, внутрипеченочное или блуждающее расположение, наличие добавочного желчного пузыря и внутрипузырных перегородок, дивертикул органа, атрезия и кистозное расширение его протоков.
- Паразитарные – вызываются заселением желчного пузыря плоскими червями или лямблиями. К таким заболеваниям относятся описторхоз (сибирская двуустка), фасциолез (печеночная двуустка), клонорхоз (китайская двуустка), дикроцелиоз (ланцетовидная двуустка), лямблиоз (лямблии).
- Опухоли – новообразования в желчном пузыре. Встречаются редко.
Болезни желчного пузыря и желчных путей у детей возникают по различным причинам. Но немаловажную роль в появлении многих из них играет гиподинамия и нарушения в питании.
Особенности проявления заболеваний в детском возрасте
Симптомы болезни желчного пузыря у детей могут варьироваться, но в целом они схожи:
- ребенок жалуется на боль в подреберье, которая становится сильнее после еды;
- ребенка тошнит желчью, появляется метеоризм, запоры или понос;
- появляются жалобы на горечь во рту;
- язык становится малиновым, а моча ярко-желтой, коричневатой;
- кал становится светлее обычного;
- кожа и глазные склеры приобретают желтушность.
При обнаружении нескольких симптомов из списка, особенно если ребенка тошнит желчью, необходимо обратиться к врачу-гастроэнтерологу. Важно своевременно провести диагностику и лечение, чтобы избежать последствий заболевания желчного пузыря у детей.
Диагностика
После первичного осмотра и опроса врач принимает решение о проведении тех или иных диагностических процедур.
В зависимости от клинической картины, могут потребоваться данные следующих обследований:
- биохимического анализа крови;
- УЗИ печени и желчного пузыря;
- дуоденального зондирования;
- пальпации области желчного пузыря;
- холицестографии.
Ультразвуковое исследование придется выполнить не один раз: контрольные процедуры необходимы в ходе лечения и в период восстановления. Для назначения медикаментов могут потребоваться данные специальных тестов.
Лечение
Лечение желчного пузыря у детей обязательно должно сопровождаться соблюдением диеты. Ограничения в питании помогают быстро облегчить состояние еще до того, как начнут действовать медикаменты. Из ежедневного рациона необходимо исключить жирные, жареные, копченые, острые, соленые продукты и блюда.
Также нужно отказаться от газированных напитков и кондитерских изделий с жирным кремом.
Некоторые заболевания, например, застои в желчном пузыре у детей, требуют выполнения физических упражнений и ежедневной умеренной физической активности. Важно, чтобы нагрузка была динамической, а не статической. Подойдут различные скручивания, приседания, наклоны, подъемы ног и туловища.
Медикаментозное лечение подбирается врачом индивидуально. Прием лекарств помогает быстро устранить боль, особенно острую, восстанавливает отток желчи. При функциональных заболеваниях могут быть назначены спазмолитики и препараты, оказывающие влияние на вегетативный отдел нервной системы. При холецистите и холангите – противовоспалительные и желчегонные средства, антибиотики. Паразитарные заболевания требуют приема нитрофуранов, бензимидазолы, нитромидазолы и других средств аналогичного действия. В некоторых случаях назначается прием энтеросорбентов.
Тяжелые формы отдельных патологий, например, опухоль или киста общего желчного протока у детей, могут потребовать хирургического вмешательства. Но чем раньше выявлено заболевание, тем больше шансов, что устранить его можно будет консервативными методами.
Последствия
Своевременно начатое лечение заболеваний желчного пузыря позволяет избежать многих последствий. Поэтому, если обнаружены какие-то симптомы нарушений – ребенка вырвало желчью или он жалуется на боли в боку – не стоит оставлять это без внимания. Некоторые болезни проявляют себя не постоянно, а периодически, или вообще протекают скрыто. Если симптомы отступили, это еще не значит, что «само прошло».
Когда лечение начато с опозданием или проводится неправильно, возможен переход заболевания в хроническую форму. Она характеризуется вялым течением и трудно поддается лечению. Хроническое воспаление желчного пузыря у ребенка может распространиться на органы, расположенные рядом. Если вовлечен желудок, появляется изжога, тошнота, понос или запор. Вскоре все это начинает отражаться на работе нервной системы: ребенок становится раздражительным, плаксивым, нарушается сон.
Профилактика
Профилактические мероприятия направлены на восстановление функций желчного пузыря, а в случае его удаления – на налаживание выработки желчи печенью.
Они включают в себя:
- соблюдение правил питания, которые могут представлять собой некоторые ограничения или строгую диету, в зависимости от стадии болезни;
- умеренные физические нагрузки: ежедневная утренняя зарядка и пешие прогулки, несколько раз в неделю – посещение уроков физкультуры, спортивные игры;
- употребление минеральных вод (Нарзан, Ессентуки, Карловы Вары и др.);
- употребление специальных травяных чаев (душица, полынь, зверобой, мята – после консультации с врачом);
- курортное лечение.
Чем сильнее выражено заболевание, тем больше необходим контроль врача даже при проведении профилактических мероприятий. В некоторых случаях требуется периодическое УЗИ для отслеживания изменений в желчном пузыре, например, если у ребенка он имеет изогнутую форму.
Если ребенок жалуется на боли в боку, у него появились нарушения пищеварения, желтушность кожи, то необходимо обратиться к гастроэнтерологу. Эти симптомы сигнализируют о нарушении в работе желчного пузыря или печени. Чем раньше будет начато лечение, тем больше вероятность, что оно пройдет успешно и без хирургического вмешательства.
Автор: Ольга Ханова, врач,
специально для Zhkt.ru
Полезное видео о заболеваниях желчного пузыря у детей
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Желчный пузырь — важный орган человеческого организма, обеспечивающий процесс пищеварения за счет заброса желчи в полость кишечника. К сожалению, даже у маленьких детей он может подвергаться различным заболеваниям, которые впоследствии могут приводить к задержке роста и развития. Вовремя заподозрить болезнь и своевременно обратиться к врачу за лечением — задача всех внимательных родителей.
Анатомическое строение и функции
Желчный пузырь расположен у нижней доли печени, в правой подреберной области. Он представляет собой мешок грушевидной формы, имеющий тело и узкую шейку. От нее отходит тонкий пузырный проток, по которому и происходит отток желчи.
Стенка полого органа состоит из трех слоев — серозного, мышечного и слизистого. Мышечная оболочка особенно сильно выражена в области шейки, где она переходит в мышечный слой пузырного протока, обеспечивающий сокращение органа и продвижение его содержимого в кишечник. Тонкая слизистая оболочка образует многочисленные сетчатые складки, увеличивающие площадь внутренней поверхности.

В организме этот небольшой орган выполняет ряд важных функций:
- Сбор и хранение желчи, вырабатываемой печенью.
- Концентрация содержимого. За сутки в организме человека вырабатывается в среднем 1,5 литра желчи, а объем пузыря у детей составляет 30-50 мл. Для того, чтобы все выработанное содержимое поместилось в него, под воздействием определенных ферментов происходит удаление избытка жидкости из желчи.
- Вывод содержимого в просвет двенадцатиперстной кишки. Это процесс происходит постоянно, однако значительно ускоряется при поступлении в пищеварительный тракт жирной пищи, компоненты которой, воздействуя на стенки кишечника, посылают мышечному слою импульс к опорожнению.
Главными функциями желчи в человеческом организме являются, активация необходимых для нормального переваривания пищи ферментов и расщепление крупных жировых капель на мельчайшие частицы, что увеличивает площадь соприкосновения с активными веществами и ускоряет их переработку.
Концентрация желчи, находящейся в пузыре в 10 раз выше, чем у выработанной непосредственно печенью.
Классификация заболеваний
Существует множество болезней, характеризующихся поражением, как самого пузыря, так и его протоков. Многие из них присущи и взрослым, и детям. Врачи выделяют следующие группы:
- Функциональные нарушения.
- Загибы и перегибы.
- Инфекционно-воспалительные процессы, обусловленные бактериями или вирусами.
- Паразитарные заболевания, вызываемые простейшими и гельминтами;
- Желчекаменная болезнь.
- Доброкачественные новообразования, злокачественные опухоли.
Многие заболевания проявляются во многом схожими симптомами. Для того чтобы правильно диагностировать патологию и назначить соответствующее лечение, обязательно необходима консультация врача-гастроэнтеролога или терапевта.
Дисфункциональные заболевания наиболее распространены среди детей. Частота их встречаемости у дошкольников составляет 15-20%.
Дисфункциональные нарушения
Дискинезией считается патологический процесс, возникающий на фоне сопутствующих поражений желудочно-кишечного тракта (язве, гастрите), а также при аномалиях строения (загибы, перегибы).

Нарушения характеризуются изменением тонуса и моторики мышечного слоя. Вследствие этого, пузырное содержимое поступает в просвет кишечника в недостаточном, или наоборот, избыточном количестве и не может обеспечить нормальный процесс переваривания пищи.
Специалисты выделяют несколько типов дискинезий у детей:
- Гипомоторный тип — мышечный слой сокращается слабо, желчь застаивается в полости пузыря и не поступает в тонкий кишечник. Вследствие этого нарушается процесс пищеварения. Клинически проявляется тупой, ноющей болью, которая может иррадиировать в руку, чувством тяжести, дискомфорта в области правого подреберья. Маленькие дети часто предъявляют жалобы на тошноту, неприятный горький привкус во рту, отказываются от еды.
- Гипермоторный тип — характеризуется активным сокращением пузырных стенок, вследствие чего может возникать спазм гладкой мускулатуры. Проявляется внезапными, острыми болями в правом подреберье, иррадиирующими в плечо, руку. Тошнота и рвота встречаются редко.
Гипомоторный тип болезни приводит к застою содержимого и тем самым повышает риск возникновения желчекаменной болезни.
Перегиб желчного
Перегибы и загибы — это чаще всего врожденные нарушения его анатомической структуры, приводящие к снижению функций, выполняемых органом.
Приобретенные формы загибов у маленьких детей могут возникать при:
- длительных психоэмоциональных напряжениях;
- избыточной массе тела;
- чрезмерной двигательной активности, интенсивных физических нагрузках, подъеме тяжести;
- погрешности в питании.
Симптомами являются тяжесть, боли в правой половине живота и его вздутие, лихорадка, перепады температуры тела, нарушение стула. У малыша снижается аппетит, поскольку приемы пищи могут сопровождаться ощущением тошноты и рвотой.
При длительном течении патологии наблюдается нехватка жирорастворимых витаминов, вследствие того, что поступающие с пищей липиды не расщепляются полностью, снижается тонус мышц, ухудшается зрение.
В детском возрасте иногда может возникать желчекаменная болезнь, которая усугубляется формирование перегиба органа. При этом он начинает отвисать под тяжестью сформированных в нем конкрементов.
Острый холецистит
Воспаление слизистой оболочки возникает при попадании в нее (гематогенным или лимфогенным путем) инфекционных агентов, которыми чаще всего становятся кишечная палочка или стафилококки.

Способствуют возникновению холецистита сопутствующие желчекаменная болезнь, аномалии строения. Маленькие пациенты с острым воспалением жалуются на:
- интенсивные боли в верхней части живота;
- дискомфорт, тяжесть в правой половине живота;
- отрыжку, тошноту, рвоту;
- лихорадку до 37,5 градусов;
- общую слабость, недомогание.
Правильный диагноз можно поставить с помощью пальпации живота и выявления специфических симптомов (Мерфи, Ортнера), а также благодаря УЗИ.
При появлении подобных симптомов важно немедленно обратиться к врачу, поскольку проявления холецистита, особенно у малышей, неспецифичны и во многом схожи с симптомами других грозных заболеваний, таких как аппендицит, перитонит.
Желчекаменная болезнь
Холелитиаз — редкая патология в детском возрасте. Среди всех заболеваний желудочно-кишечного тракта на его долю выпадает 1%. Чаще всего от данной патологии страдают девочки школьного возраста. Желчекаменная болезнь у детей разделяется на 4 стадии, проявляющиеся различными симптомами:
- 1 стадия — предкаменная. Характеризуется сгущением, застоем желчи и отсутствием клинической симптоматики.
- 2 стадия — формирование камней. В полости пузыря образуются единичные или множественные конкременты. Симптоматически данная стадия проявляется ощущением горького привкуса во рту, тошнотой, рвотой, чувством тяжести в правой половине живота.
- 3 стадия — хронический каменный холецистит. Воспаление, характеризующееся периодическим возникновением обострений.
- 4 стадия — осложнения. На данном этапе могут формироваться такие патологии как панкреатит, холангит и механическая желтуха, возникающая при обтурации протока камнем. Данные осложнения требуют немедленного хирургического вмешательства.

Важно не допускать развития осложнений, диагностировать и лечить патологию на ранних стадиях. Для этого следует внимательно относиться к жалобам детей и при малейшем подозрении на патологию желчного пузыря обращаться к врачу педиатру или гастроэнтерологу.
Диагностика и лечение
В случае подозрений на патологию желчного или его протоков, нельзя заниматься самолечением. Выставить правильный диагноз, а также подобрать эффективную схему терапии может только врач после тщательного осмотра и обследования.
С целью диагностики специалист проводит осмотр, пальпирует живот ребенка, а также использует методы дополнительные исследования:
- Общий и биохимический анализы крови — позволяют выявить воспалительный процесс.
- Ультразвуковое исследование – дает возможность выявить аномалии строения органа и обнаружить конкременты.
- ФГДС — при подозрении на сопутствующую патологию желудочно-кишечного тракта (язва желудка и двенадцатиперстной кишки, гастрит, дуоденит).
- Эндоскопическая ретроградная холангиопанкреография — позволяет оценить состояние желчных протоков и сфинктеров.
- Компьютерная томография и МРТ желчного пузыря.

В зависимости от выявленных нарушений и их степени, специалист подбирает соответствующее лечение. Это могут быть антибактериальные средства; желчегонные препараты; лекарства, улучшающие кишечную моторику; спазмолитики при выраженном болевом синдроме. При тяжелых стадиях заболевания, а также при наличии осложнений назначается оперативное лечение.
Для улучшения общего состояния и ускорения выздоровления, необходимо соблюдать специальную диету. Важно исключить жирную, жареную, острую пищу. Рацион должен содержать достаточное количество фруктов и овощей, молочных продуктов.
На видео доктор Комаровский рассказывает о частых причинах проблем с желчным пузырем и поджелудочной у детей.

