Осадок в желчном пузыре что это такое

Желчный пузырь — это резервуар для скопления желчи, образованной в печени. Желчь — зеленовато-жёлтая жидкость, помогающая организму переваривать жиры. Если частицы желчи остаются в пузыре слишком долго, образуется осадок в желчном пузыре. В этой статье мы расскажем о симптомах осадка в пузыре, о причинах его скопления, диагностике, необходимости и методах лечения.
Что такое осадок в желчном пузыре?
 Взвесь в желчном пузыре (ЖП) — это маленькие песчинки, образующиеся в результате сбоя в работе желчевыделительной системы. Накопление осадка в ЖП само по себе не считается медицинской проблемой, но оно может привести к развитию таких заболеваний как желчнокаменная болезнь или панкреатит. А также может исчезнуть самостоятельно.
Взвесь в желчном пузыре (ЖП) — это маленькие песчинки, образующиеся в результате сбоя в работе желчевыделительной системы. Накопление осадка в ЖП само по себе не считается медицинской проблемой, но оно может привести к развитию таких заболеваний как желчнокаменная болезнь или панкреатит. А также может исчезнуть самостоятельно.
Застой желчи, сочетанный с образованием осадка, называют сладж-синдромом.
Развитие сладж-синдрома возможно у людей любого возраста, в том числе и у детей. Но чаще взвесь диагностируют у женщин за 40 лет. Женщины больше подвергнуты нарушениям желчеотделения из-за грудного типа дыхания, так как их живот двигается меньше во время вдоха и выдоха, что и вызывает застойные явления в брюшной полости.
Взвесь может образовываться в разных пропорциях, но в основном в её состав входят:
- преимущественно холестериновые кристаллы;
- соли и белки кальция.
Данное состояние чаще диагностируется у людей с заболеваниями ЖП и печени, так они вынуждены регулярно проходить диагностические обследования.
Клиническое значение взвеси желчного пузыря
 Симптоматические проявления осадка в ЖП наблюдается не у всех. Например, когда образование взвеси связано с беременностью, то обычно она исчезает после родов.
Симптоматические проявления осадка в ЖП наблюдается не у всех. Например, когда образование взвеси связано с беременностью, то обычно она исчезает после родов.
Для других людей, отстой желчи в пузыре связан со следующими заболеваниями:
- Острый панкреатит. Так называется воспаление поджелудочной железы. Было проведено исследование, которое показало, что 74% людей, страдающих панкреатитом, образуется взвесь в ЖП.
- Желчнокаменная болезнь. Надо сказать, что образование осадка в желчном пузыре относят к первой стадии желчнокаменной болезни, поскольку конкременты как раз формируются при склеивании частиц взвеси друг с другом.
- Холецистит. Заболевания, характеризующееся отёком и воспалением пузыря, которое может сопровождаться болью, рвотой и вздутием живота. Многие факторы указывают на то, что инфекции ЖП и наличие в нём взвеси могут стать причиной холецистита.
- Блокировка желчных протоков. Желчные протоки позволяют дренироваться ЖП. В некоторых случаях взвесь может скапливаться в них или около них, перекрывая протоки и вызывая боль. Это состояние способствует появлению инфекций, конкрементов и других проблем с органом.
- Холестериновые полипы. Если уровень холестерина в крови повышен, то желчь может образовывать липидную взвесь в пузыре. При отсутствии адекватного лечения холестериновый осадок может прорасти во все слои стенки ЖП. Тогда риск озлокачествления холестеринового полипа с метастазированием повышается в разы. О признаках холестеринового полипа подробнее здесь.
При обнаружении осадка в ЖП возможны 3 варианта развития событий:
- Он может полностью исчезнуть самостоятельно и без рецидивов;
- Он может исчезнуть, но потом образоваться снова;
- Он не исчезает и приводит к образованию конкрементов в ЖП.
Причины
Данное состояние может развиться на фоне:
- Первичной гиперхолестеринемии (аномально повышенном уровне в крови липопротеинов и/или липидов) генного происхождения;
- Вторичного нарушения холестеринового обмена, вызванного злоупотреблением алкоголя и неправильным питанием;
- Беременности, по причине которой повышается внутрибрюшное давление и развивается застой желчи;
- Приёма препаратов контрацепции, меняющих состав желчи;
- Предыдущих историй болезни желчного пузыря, в особенности желчнокаменной болезни;
- Быстрого похудения, особенно при потере значительной массы тела;
- Хирургического вмешательства на желудке;
- Пересадки органов;
- Соблюдения очень строгих диет.
Симптомы
 Большинство людей с осадком в ЖП не испытывают каких-либо симптомов. Даже когда на фоне данного состояния начнут образовываться конкременты 80 % людей не будет испытывать дискомфорта.
Большинство людей с осадком в ЖП не испытывают каких-либо симптомов. Даже когда на фоне данного состояния начнут образовываться конкременты 80 % людей не будет испытывать дискомфорта.
Если патологическое состояние будет прогрессировать, то оно заявит о себе:
- болью в зоне правого подреберья (её интенсивность может быть разной, так же как и проявление: это могут быть приступы или постоянная боль, усиливающаяся после еды);
- потерей аппетита;
- изжогой;
- нарушениями стула (поносами, чередующимися с запорами), стул может жирным или напоминать смолу или глину по консистенции;
- тошнотой и рвотой, в которой может присутствовать желчь.
Диагностика
Диагноз ставится на основании комплекса факторов.
Диагностика начинается со сбора врачом-гастроэнтерологом анамнеза:
- когда пациент заметил первые симптомы;
- характер симптоматики и место локализации болевых ощущений;
- есть ли у пациента патологии ЖКТ;
- принимает ли он медикаментозные препараты и какие;
- употребляет ли алкоголь;
- осмотр пациента;
- направление на сдачу анализов крови и мочи.
При помощи лабораторных исследований определяется состав ферментов печени, холестерина, билирубина и количество общего белка в крови.
Также назначаются инструментальные методы диагностики, такие как:
- УЗ исследование органов брюшной полости. С его помощью обнаруживают наличие хлопьев и определяют их количество. Кроме того, даётся оценка состоянию стенок ЖП.
- МРТ. Назначается для выявления изменений в ЖП и тканях печени;
- Дуоденальное зондирование. Позволяет получить желчь и исследовать её состав.
Лечение
После анализа результатов диагностики и постановки диагноза, врач назначает лечение:
- При минимальных нарушениях пациентам назначают специальную диету, приближённую к столу № 5 и медикаментозное лечение, направленное на устранение факторов, послуживших причиной патологии.
- В более запущенных случаях назначают препараты, устраняющие застой желчи, купирующие болевой синдром и защищающие печень. Пациенту также необходимо соблюдать диету — в питательном рационе не должно быть жареных, жирных и острых блюд, яиц, мучных изделий, соусов, в том числе майонеза.
Лечение основного заболевания может помочь избавиться от осадка в ЖП, так как плохое состояние здоровья в целом является фактором риска для данного состояния.
Если консервативная терапия не принесла ожидаемых результатов, то показано хирургическое лечение.
Хирургическое лечение
Людям, испытывающим боль в связи с наличием взвеси в ЖП, или тем у кого образовались камни, может потребоваться удаление желчного пузыря — холецисэктомия.
Есть два способа оперативных способа: лапароскопический (менее инвазивный, но имеет противопоказания) и холецисэктомия открытым способом.
И в том и в другом случае используется общая анестезия, то есть человек будет спать.
Сразу отметим, что люди могут нормально функционировать при отсутствии желчного пузыря.
Чем опасен полип в двенадцатиперстной кишке, каковы его симптомы и методы лечения? Об этом вы можете прочесть в отдельной статье на нашем ресурсе.
Если вам нужно узнать, что такое липома пройдите сюда. Здесь же мы рассказали о причинах возникновения жировиков.
Безоперационный вариант
Альтернативный вариант — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). ЭРХПГ не является хирургическим методом.
Алгоритм процедуры следующий:
- Введение успокоительной инъекции.
- Обработка глотки местными анестетиками.
- Эндоскоп (небольшая гибкая трубка) вводится через рот, пищевод и желудок в ампулу — отверстие в тонкой кишке. Через эндоскоп пропускают маленький пластиковый катетер. Для визуализации через катетер вводится рентгеноконтрастное вещество и делаются снимки рентгеновским аппаратом.
- При обнаружении взвеси или конкрементов в желчных протоках выполняется эндоскопическая операция при помощи специального инструментария.
У данного метода также есть ряд противопоказаний, поэтому выбор метода осуществляется врачом.
Так же как и перед холецисэктоимей, так перед проведением ЭРХПГ пациенту необходимо воздержаться от принятия пищи за несколько часов до процедуры. А после врач даст рекомендации по диетическому питанию, которые нужно обязательно выполнять.
О первых симптомах проблем с желчным пузырём, которые нельзя игнорировать, подробнее здесь:
Заключение
Осадок в полости желчного пузыря не является болезнью как таковой, это скорее симптом какой-то иной патологии. Он может исчезнуть самостоятельно, а может стать причиной выявления более серьёзного заболевания или образования камней. Обращение к врачу при обнаружении необычных симптомов поможет своевременно исключить причины данного состояния, назначить адекватное лечение и помочь человеку сохранить своё здоровье.
Как удалить жировик на лице в домашних условиях читайте в этой нашей статье.
Получить консультацию или записаться на приём к врачу вы можете непосредственно на нашем сайте.
Будьте внимательнее к себе, здоровы и счастливы!
При назначении ультразвуковой диагностики брюшной полости существует вероятность выявления опасного патологического процесса — появления взвеси в желчном пузыре. Без грамотного лечения эта патология может перерасти в более серьезную болезнь с возможными осложнениями.
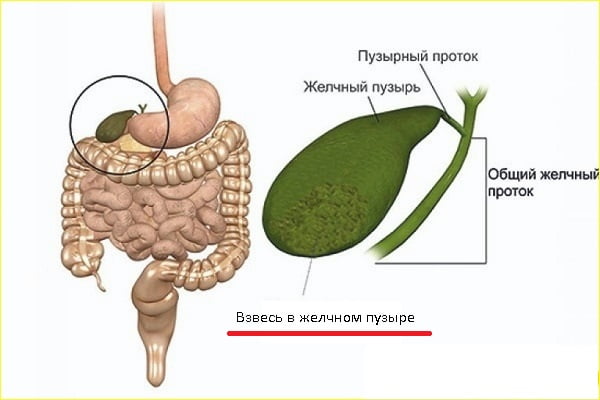
Взвесь в желчном пузыре: что это такое
Желчь способствует расщеплению жировых веществ растительного и животного типов, попадающих в ЖКТ вместе с пищей. В человеческом организме могут быть зафиксированы дисфункциональные расстройства желчного пузыря. Желчь скапливается и не выводится в нужном количестве, что провоцирует ее кристаллизацию. Внешне такая желчь напоминает «овсяные» хлопья в желчном пузыре, называемые взвесью.
В таком случае врачи ставят диагноз — «сладж синдром желчного пузыря». Диагностика симптомов и лечение назначается гастроэнтерологом или врачом-гепатологом. Осадок в желчном пузыре находят при проведении ультразвуковой процедуры брюшной полости.

«Билиарный сладж в желчном пузыре» достаточно новый термин, поэтому назначенные разными врачами схемы лечения могут не совпадать. В данный момент нет единой методики лечения и отсутствуют утвержденные стандарты. Поэтому часть гастроэнтерологов считает, что синдром проходит самостоятельно и является временным заболеванием.
Однако, исследования показывают, что стоит серьезнее отнестись к данному патологическому процессу. Отсутствие лечения может привести к развитию начальной стадии холецистаза — желчнокаменной болезни.
Типы и состав взвеси
Ультразвуковая диагностика брюшинной полости позволяет оценить уровень эхогенности содержимого желчного пузыря. Кроме того, сама желчь подлежит классификации по химическому составу, исходному происхождению и консистенции.
Химический состав желчи влияет на способ ее образования:
- соли кальция;
- холестерин;
- пигменты желчи.
Желчная взвесь состоит из хлопьев, песка и сладжа. Содержимое пузыря неоднородное и в зависимости от положения тела больного (лежачее, сидячее, в процессе ходьбы или бега) перемещается внутри органа. В состоянии покоя тела быстро оседают только песчинки, хлопья и сладж медленно опускаются по стенкам пузыря.
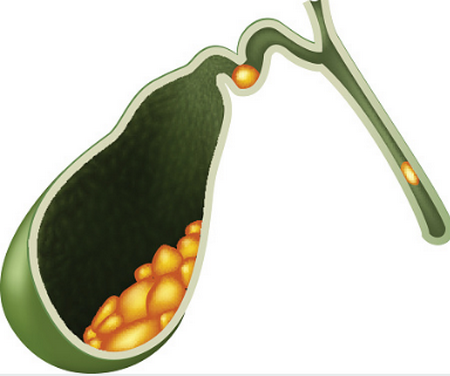
Уровень эхогенности позволяет классифицировать взвесь по следующим категориям:
- билиарный сладж;
- эхопозитивная;
- гиперэхогенная.
На экране оборудования ультразвуковой диагностики эхо-взвесь выглядит как серая масса или крупицы. Если патологический процесс находится в запущенном состоянии, то на мониторе видны крупные белые «камешки», то есть чем плотнее взвесь, тем она светлее по цвету.
Эхопозитивная взвесь появляется только в начале заболевания и представляет собой хлопья, не имеющие большой плотности. Осадок может самостоятельно выводиться через желчевыводящие протоки и попадать в желудочно-кишечный тракт. На экране ультразвуковой диагностики эхопозитивная взвесь имеет темно-серую окраску.
Наличие гиперэхогенной взвеси говорит о том, что патологический процесс уже прошел начальную стадию и хлопья начинают приобретать консистенцию желеобразных сгустков (на неформальном медицинском языке — «замазка»). На мониторе ультразвуковой диагностики они выглядят более светлыми и крупными, чем при эхопозитивной взвеси. Это и есть сладж.
Билиарным сладжем называют все типы эхо-взвеси, независимо от ее консистенции, происхождения, окраски и параметров. По размерам билиарный сладж делится на:
- мелкодисперсный (до 5 мм);
- крупнодисперсный (от 6 мм).
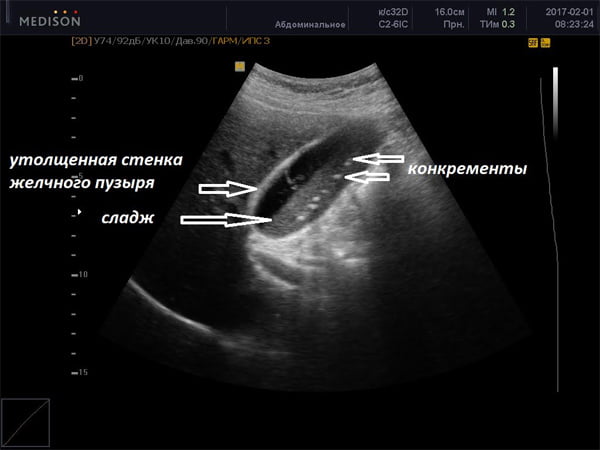
Исследования показывают, что диагностирование билиарного сладжа говорит о начале образования камней в желчном пузыре. Плотность сладжированной желчи намного выше, чем у обычной «здоровой». Такая смесь состоит из разных по размеру и консистенции элементов, которые провоцируют застойные явления, то есть сладж является феноменом, возникающим только при наличии периодического застоя желчи в пузыре.
На обнаружение билиарного сладжа необходимо отреагировать назначением лечения, так как его отсутствие может привести к развитию холелитиаза.
Причины образования взвеси
Ключевыми причинами образования взвеси являются — застой желчи и ее уплотнение. Это может произойти из-за:
- наличия заболеваний печени (цирроза, гепатита);
- оперативного вмешательства по пересадке органов;
- сужения желчного протока;
- холецистопанкреатита (воспалительного процесса в желчном пузыре и поджелудочной железе);
- частое употребление спиртных напитков;
- анатомических особенностей организма (перегиба пузыря);
- длительного лечения с помощью медикаментов, провоцирующих образование сладжа в желчном пузыре;
- неправильного питания, где преобладают животные жиры и углеводы.
Большая часть случаев заболевания характеризуется набором факторов. Особенное внимание требуется уделить больным, прошедшим процедуру камнедробления в желчном пузыре, а также проходящим курс медикаментозного лечения от холелитов. Могут остаться элементы, которые продолжат раздражать стенки пузыря и протоков, а также создавать незначительное количество взвеси.
Кроме того, большое влияние на формирование взвеси оказывают и возрастная категория, и половая принадлежность, и образ жизни. Статистические данные показывают, что большая часть заболевших является женщинами старше 50 лет.
Однако, встречаются случаи, когда взвесь в желчном пузыре диагностируется у ребенка. Причины и предпосылки неизвестны.
Симптомы наличия сладжа в желчном пузыре
Видимых признаков наличия сладжа в пузыре нет. Патологический процесс проходит незаметно, бессимптомно. Обнаружить «хлопья» можно только с помощью ультразвуковой диагностики. Сладж проявляет себя при обострении заболеваний, провоцирующих его образование и накопление. При осложненном течении заболеваний заметны следующие симптомы:
- отсутствие аппетита;
- изжога;
- рвота с горьким привкусом (желчью);
- болезненность с правой стороны под ребрами (болевые ощущения могут усиливаться после принятия пищи);
- тошнота, появляющаяся в разное время суток;
- понос или запор.

Диагностика
Обнаружить наличие взвеси в желчном пузыре можно на разных стадиях развития заболевания:
- На начальной стадии заболевания эхо-взвесь видна в виде хлопьев, что говорит о застойных процессах в организме.
- Гиперэхогенная взвесь просматривается на экране как более плотная и неоднородная структура. Это говорит о том, что хлопья склеиваются и формируются желчные сгустки.
- Билиарный сладж представляет собой плотный осадок, состоящий из солей кальция, липидных частиц и желчных пигментов.
Для постановки диагноза врач-гастроэнтеролог собирает общий анамнез больного, а также уточняет характер болевых ощущений и их периодичность. Доктор принимает в учет:
- имеющиеся заболевания желудочно-кишечного тракта;
- какие таблетки пьет больной;
- имеется ли алкогольная зависимость.
Кроме того, врач проводит внешний осмотр пациента, применяет метод пальпации и направляет на сдачу анализов крови, мочи и кала с целью выявления патологических процессов в организме. В анализе крови особенное внимание уделяется содержанию билирубина, холестерина и белка в крови.
При необходимости гастроэнтеролог может направить пациента к терапевту для получения дополнительной медицинской консультации.
Для уточнения диагноза врач направит больного на:
- Ультразвуковое исследование органов брюшной полости. Данный метод обследования назначается чаще всего. Ультразвуковая диагностика позволяет обнаружить наличие взвеси, определить ее тип и количество, смещаемость, а также оценке подлежат стенки желчного пузыря.
- Магнитно-резонансную или компьютерную томографию, которая позволяет с высоким уровнем точности определить наличие и степень развития патологических процессов.
- Дуоденальное зондирование. Данный метод заключается в сборе желчи, полученной из двенадцатиперстной кишки и ее исследованием.
Лечение
Обычно доктор назначает комплексное лечение при нахождении сладжа в желчном пузыре, куда входит:
- диететическое питание;
- медикаментозное лечение;
- лечение народными средствами.
Диета
Наличие взвеси в желчном пузыре является промежуточным состоянием и в дальнейшем ведет к образованию камней. Чаще всего данный патологический процесс обнаруживается случайно. Если выявлена начальная стадия заболевания, то первым способом борьбы становится диета. С помощью диетического питания можно снизить нагрузку на желчный пузырь и печень.
Основные принципы диеты заключаются в следующем:
- пищу необходимо принимать дробно, не менее 4-5 раз в день;
- в сутки нужно выпивать не менее 1,5 л воды (важно учитывать физические нагрузки и вес пациента);
- исключение из питания жирных и острых блюд, бульонов на мясе, алкогольных напитков, соленых, кислых и консервированных продуктов;
- пища должна быть теплой (горячее и холодное провоцирует выделение желчи);
- меню должно содержать блюда из постного мяса, круп, овощей, продуктов из молока;
- готовить лучше всего на пару и с помощью тушения на медленном огне.

Медикаментозная терапия
Если врач понимает, что диетическое питание не способно избавить от симптоматики, то в ход идет медикаментозное лечение. Назначить грамотную схему лечения можно только по результатам ультразвуковой диагностики. Доктор оценивает размер и тип эхо-взвеси. Среди медикаментов выделяют:
- средства, позволяющие улучшить отток желчи (Холестил, Осалмид, Циквалон);
- для снятия болезненных ощущений используются спазмолитики (Папаверин, Но-Шпа).
Длительность терапевтического лечения и дозировку может назначить только лечащий врач. После завершения курса приема таблеток необходимо повторное ультразвуковое исследование. Если сладж остается, то схема лечения может быть повторена.

Нетрадиционная медицина
Народные средства используются в дополнение к медикаментозному лечению и должны быть одобрены врачом. Среди наиболее результативных методов выделяют:
- Прием минеральной воды «Боржоми» в количестве не менее 1 л в сутки в течение 7 календарных дней. 0,5 л необходимо выпить натощак.
- Настойка полыни. На 0,5 л водки потребуется 6 столовых ложек высушенной полыни. Настойка должна провести месяц в затемненном месте. Затем ее необходимо процедить и принимать по 5-10 капель в сутки. Настойка обладает горьким вкусом, поэтому капли можно разводить в ½ стакана чистой воды.
- Выпивать чай из высушенных земляничных ягод.
- Можно пить свежевыжатый сок из сельдерея, моркови и петрушки. Сок не должен содержать соль и специи.

Возможные осложнения и дальнейшие прогнозы
Взвесь в желчном пузыре свидетельствует о хроническом застое желчи и может спровоцировать возникновение осложнений. Ключевыми осложнениями могут быть:
- Холецистит в острой или хронической форме характеризуется воспалительным процессом в желчном пузыре. Возникают периодические болевые ощущения в правом боку под ребрами, заметны нарушения в функционировании желудочно-кишечного тракта.
- Возможно образование камней в желчном пузыре и протоках, что приводит к воспалительному процессу и закупорке сосудов.
- Образование желтухи. Слизистые и кожные покровы имеют желтоватый оттенок. Ощущается зуд.
- Панкреатит билиарного типа. Желчь забрасывается в протоки поджелудочной железы. Болезнь сопровождается следующими симптомами: повышение температуры тела до 37,5°С, развитие желтухи, снижение аппетита, рвота и диарея, болезненные ощущения в подреберной части с правой стороны.
- Частичная дисфункция печения.
Наличие взвеси в желчном пузыре само по себе не является опасным заболеванием, но сигнализирует о том, что могут возникнуть серьезные отклонения в функционировании того или иного органа. Печень и желчный пузырь являются одними из важнейших органов человеческого тела. Поэтому любые намеки на проблему в работе данных органов должны быть обследованы врачом и приняты меры по лечению.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.



