Органосохраняющая операция при раке желудка
Хирургия желудка ¦ Органосохраняющие операции при раке желудка
Рак желудка – это тяжелая злокачественная онкопатология, разработкой эффективного лечения которой уже много лет занимаются учёные всего мира. К сожалению, не смотря на все достигнутые в этом направлении успехи, на сегодняшний день данную проблему никак нельзя назвать решенной.
Как правило, после подтверждения такого диагноза пациентам назначается комбинированное лечение, одной из составляющих которого становится хирургическое вмешательство.
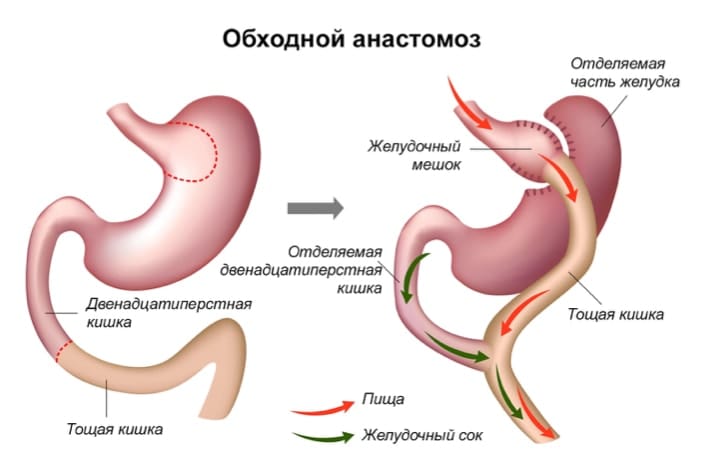
Сейчас актуальны несколько разновидностей операций. В зависимости от конкретной ситуации и в частности от локализации опухолевого процесса и его распространенности, может быть выполнено полное удаление желудка (тотальная гастрэктомия) с сохранением поджелудочной железы и селезенки или субтотальная гастрэктомия (резекция большей части желудка – около 4/5 органа). На сегодняшний день на подобном подходе врачи останавливаются приблизительно в 70% всех случаев – если имеет место поздняя стадия заболевания. Иногда в особо запущенных ситуациях вместо радикальных операций докторам приходится прибегать к паллиативным, направленным на улучшение качества жизни пациента и предотвращение развития тех либо иных тяжелых осложнений.
При условии раннего обнаружения рака желудка, когда новообразование прорастает только слизистый и подслизистый слои оболочки органа, возможно осуществление органосохраняющих вмешательств, которые на современном этапе приобретают в онкологической практике все большее и большее значение. Операция при этом может быть проведена с применением эндоскопической техники: под контролем специальной аппаратуры врач наименее травматичным для больного способом удаляет перерожденные участки, не затрагивая здоровые ткани.
В ходе этой процедуры на первом этапе, используя особые специфические красители, хирург определяет размеры опухоли и намечает границы планируемой зоны резекции слизистой оболочки желудка при помощи электрокоагуляции. Затем аккуратно производит гидропрепаровку тканей с целью предупреждения перфорации стенки органа и обеспечения наилучшего визуального контроля среза. Далее электроножом, введенным через инструментальный канал эндоскопа, убираюет все пораженные ткани до мышечной оболочки (т.е. слизистую и подслизистый слой) с последующим гемостазом.
В постоперационном периоде больной обязательно находится под динамическим наблюдением и получает соответствующую медикаментозную терапию (химиоперепараты), направленную на уничтожение злокачественных клеток, которые могли остаться после хирургического вмешательства.
Описанный метод лечения пациентов с ранними формами рака желудка является малоинвазивным и считается намного более экономичным, чем стандартный оперативный подход. К тому же он позволяет сократить время пребывания больного в условиях стационара и сроки реабилитационного периода в целом.
Самое главное для успешной реализации этой тактики – своевременная постановка диагноза, т.е. до начала инвазии опухоли в мышечный слой. При соблюдении данного условия проведение органосохраняющей операции, в принципе, допускается и тогда, когда уже выявляются метастазы.
(495) 506-61-01 — лучшие клиники по хирургия желудка и двенадцатиперстной кишки
ЗАПРОС в КЛИНИКУ
Хирургия желудка ¦ Органосохраняющие операции при раке желудка
Рак желудка – это тяжелая злокачественная онкопатология, разработкой эффективного лечения которой уже много лет занимаются учёные всего мира. К сожалению, не смотря на все достигнутые в этом направлении успехи, на сегодняшний день данную проблему никак нельзя назвать решенной.
Как правило, после подтверждения такого диагноза пациентам назначается комбинированное лечение, одной из составляющих которого становится хирургическое вмешательство.
Сейчас актуальны несколько разновидностей операций. В зависимости от конкретной ситуации и в частности от локализации опухолевого процесса и его распространенности, может быть выполнено полное удаление желудка (тотальная гастрэктомия) с сохранением поджелудочной железы и селезенки или субтотальная гастрэктомия (резекция большей части желудка – около 4/5 органа). На сегодняшний день на подобном подходе врачи останавливаются приблизительно в 70% всех случаев – если имеет место поздняя стадия заболевания. Иногда в особо запущенных ситуациях вместо радикальных операций докторам приходится прибегать к паллиативным, направленным на улучшение качества жизни пациента и предотвращение развития тех либо иных тяжелых осложнений.
При условии раннего обнаружения рака желудка, когда новообразование прорастает только слизистый и подслизистый слои оболочки органа, возможно осуществление органосохраняющих вмешательств, которые на современном этапе приобретают в онкологической практике все большее и большее значение. Операция при этом может быть проведена с применением эндоскопической техники: под контролем специальной аппаратуры врач наименее травматичным для больного способом удаляет перерожденные участки, не затрагивая здоровые ткани.
В ходе этой процедуры на первом этапе, используя особые специфические красители, хирург определяет размеры опухоли и намечает границы планируемой зоны резекции слизистой оболочки желудка при помощи электрокоагуляции. Затем аккуратно производит гидропрепаровку тканей с целью предупреждения перфорации стенки органа и обеспечения наилучшего визуального контроля среза. Далее электроножом, введенным через инструментальный канал эндоскопа, убираюет все пораженные ткани до мышечной оболочки (т.е. слизистую и подслизистый слой) с последующим гемостазом.
В постоперационном периоде больной обязательно находится под динамическим наблюдением и получает соответствующую медикаментозную терапию (химиоперепараты), направленную на уничтожение злокачественных клеток, которые могли остаться после хирургического вмешательства.
Описанный метод лечения пациентов с ранними формами рака желудка является малоинвазивным и считается намного более экономичным, чем стандартный оперативный подход. К тому же он позволяет сократить время пребывания больного в условиях стационара и сроки реабилитационного периода в целом.
Самое главное для успешной реализации этой тактики – своевременная постановка диагноза, т.е. до начала инвазии опухоли в мышечный слой. При соблюдении данного условия проведение органосохраняющей операции, в принципе, допускается и тогда, когда уже выявляются метастазы.
(495) 506-61-01 — лучшие клиники по хирургия желудка и двенадцатиперстной кишки
ЗАПРОС в КЛИНИКУ
Source: www.rusmedserv.com
Рак желудка по распространенности занимает четвертое место среди всех онкологических заболеваний. Он представляет собой злокачественное новообразование, формирующееся при разрастании эпителиальных клеток слизистой оболочки органа. Наиболее эффективным методом лечения данной патологии по праву считается оперативное вмешательство
В клиниках Бельгии при раке желудка проводятся все виды радикальных, паллиативных и циторедукционных операций. Они позволяют увеличить выживаемость и повысить качество жизни пациентов, а в ряде случаев – и добиться полного клинического выздоровления.
Содержание:
- Основные показания к операции
- Основные виды операций, практикуемые в Бельгии
- Тактика лечения различных стадий рака желудка
- Паллиативные операции при раке желудка, проводимые в Бельгии
Высокая квалификация медицинского персонала и прекрасная оснащенность медицинских центров минимизируют вероятность осложнений или рецидивов заболевания.
Основные показания к операции
Чем раньше будет диагностировано заболевание, тем более органосохраняющей будет операция при раке желудка. Поэтому важным моментом является своевременное обращение внимания на характерные симптомы заболевания.
Вас должны насторожить:
- диспепсические расстройства (тошнота, отрыжка, изжога), которые весьма характерны и для других патологий желудка – гастрита и язвенной болезни,
- выраженное снижение или полное отсутствие аппетита;
- ощущение дискомфорта или боли в эпигастрии при приеме пищи;
- постоянное чувство усталости;
- существенное снижение массы тела на фоне нормального питания;
- отвращение к мясным продуктам;
- раннее насыщение и ощущение переполнения желудка (характерно для эндофитной формы с нарушением растяжения органа);
- дисфагия (нарушение акта глотания свойственно для опухоли нижнего пищеводного сфинктера);
- утренняя рвота вчерашней пищей (наблюдается при поражении пилорического отдела);
- рвота «кофейной гущей» (свидетельствует о кровотечении);
- мелена (дегтеобразный стул).
Тип операции выбирается в зависимости от объема и локализации опухоли. Учитываются также гистология новообразования и распространенность процесса (прорастание в близлежащие структуры и метастазирования). По показаниям проводится частичная резекция органа или радикальная операция при раке, подразумевающая полное иссечение желудка. Прогрессирующие формы рака нередко требуют удаления других пораженных органов, в частности – регионарных лимфатических узлов.
Основные виды операций, практикуемые в Бельгии
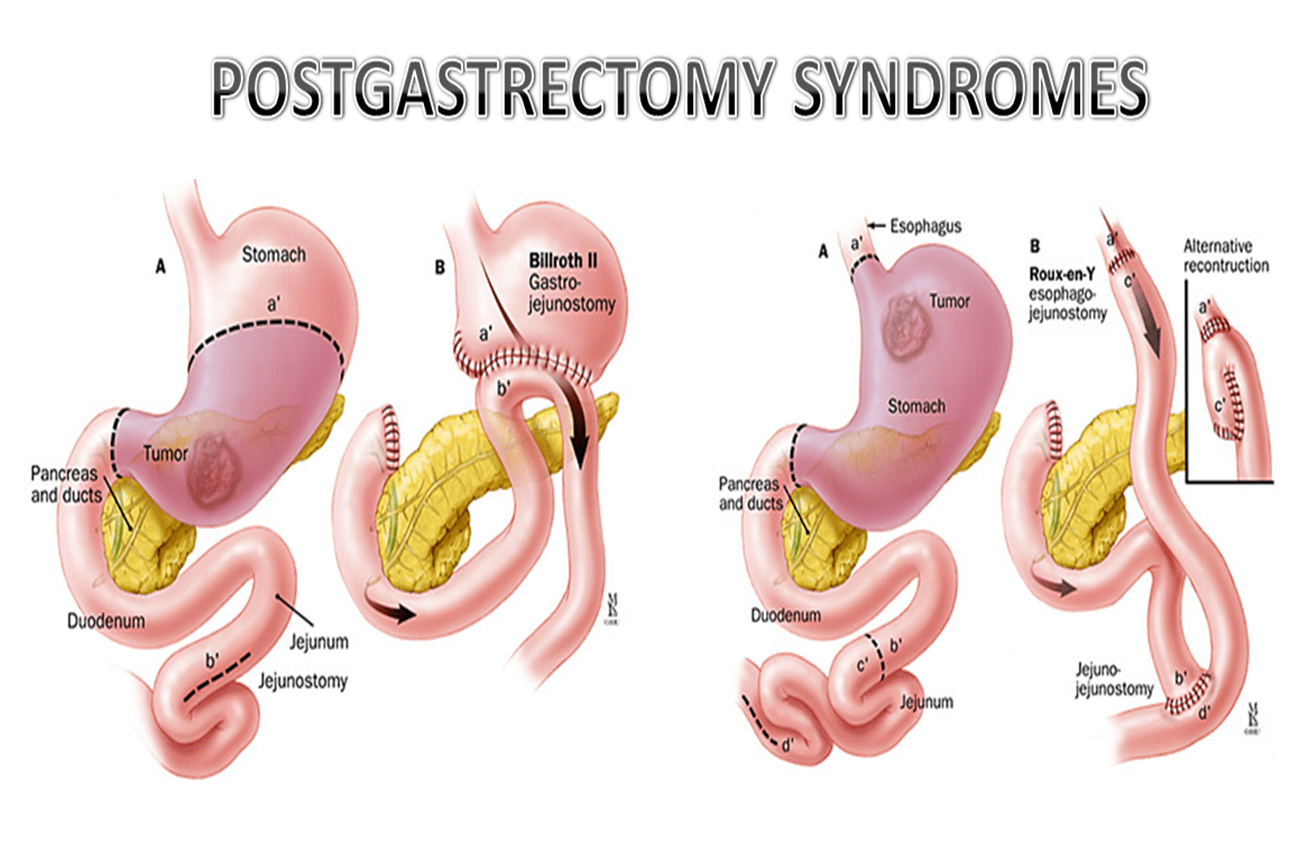
Бельгийские онкологи практикуют несколько типов оперативных вмешательств:
- Эндоскопическая резекция. Эта органосохраняющая операция при раке желудка подразумевает удаление первичного очага и части желудочной стенки через небольшие лапароскопические проколы. Методика позволяет отказаться от широкого разреза, что впоследствии существенно ускоряет процесс восстановления. Уникальная аппаратура, установленная в операционных залах бельгийских клиник, обеспечивает высочайшую точность выполнения манипуляций.
- Частичная гастрэктомия. В ходе данного хирургического вмешательства нередко возникает необходимость иссечения участка двенадцатиперстной кишки или пищевода (в зависимости от локализации опухоли). Во время операции осуществляется тщательная ревизия соседних структур и удаление регионарных лимфоузлов.
- Тотальная гастрэктомия. Эта радикальная операция при раке желудка предполагает полное удаление органа через открытый хирургический доступ. Если имеет место прорастание злокачественного новообразования в близлежащие органы, может потребоваться спленэктомия, резекция доли печени, части кишечника или поджелудочной железы.
Тактика лечения различных стадий рака желудка
Основная стратегия оперативного лечения начальных стадий рака (Tis или T1) подразумевает несколько моментов:
- Эндоскопическая или хирургическая резекция слизистой оболочки являются стандартными вариантами лечения.
- Радикальная операция при раке желудка значительно повышает долгосрочность выживания.
- Если после вмешательства нет проявлений заболевания, никакое дальнейшее лечение не требуется.
При развитии онкопроцесса в стадии IB-IIIC, для лечения рака желудка практикуется комплексный подход:
- Для пациентов с плацеборезистентными опухолями рекомендуется предоперационная химиотерапия или химиолучевая терапия.
- В зависимости от степени разрастания опухоли проводится частичная или тотальная гастрэктомия.
- Для пациентов, перенесших первичное рассечение лимфатических узлов D2, показана послеоперационная химиолучевая терапия или химиотерапия.
- Для пациентов с неоперабельными опухолями приемлемо лечение фторпиримидином или таксановой химиолучевой терапией или химиотерапией.
В лечении различных стадий рака желудка бельгийские медики четко придерживаются основных рекомендации Европейского сообщества по медицинской онкологии.
При этом:
- Практикуется обязательное мультидисциплинарное планирование лечения. Управленческая команда включает хирургов, медицинских и радиационных онкологов, гастроэнтерологов, радиологов и патологов, диетологов и медсестер.
- T1 рак желудка может поддаваться эндоскопической органосохраняющей операции, если опухоль четко дифференцирована, ≤2 см, ограничена слизистой оболочкой и не изъязвлена.
- При опухолях T1, которые не соответствуют критериям эндоскопической терапии, диссекция лимфатических узлов во время открытой операции может быть ограничена перигастральными узлами и включать локальные узлы N2.
- Предпочтительной терапией для операбельного рака желудка за пределами стадии T1N0 является операция с предоперационной и послеоперационной химиотерапией.
- Для пациентов с заболеванием стадии IB или выше, которые не получают предоперационную химиотерапию, варианты лечения включают либо химиолучевую терапию, либо химиотерапию в адъювантной установке.
- Радикальная операция показана для стадии IB-III рака желудка, хотя в ряде случаев возможна и субтотальная гастрэктомия.
- Используется стандартная диссекция лимфатических узлов D2.
- Для неоперабельного или метастатического рака желудка лечение проводится с помощью паллиативной химиотерапии или поддерживающей терапии.
- При отрицательном заболевании HER-2 обычно применяют комбинированные схемы на основе платино-фторпиримидинового дублета. Триплетные схемы являются спорными, но добавление антрациклина (например, эпирубицина) некоторым больным может принести пользу.
- В положительном случае HER-2 рекомендуемая химиотерапия включает трастузумаб плюс цисплатин и либо 5-фторурацил, либо капецитабин.
- Варианты химиотерапии второй линии включают иринотекан и доцетаксел или паклитаксел
Паллиативные операции при раке желудка, проводимые в Бельгии
Если рак признан неоперабельным, т. е. полное удаление неоплазии не представляется возможным, хирурги бельгийских клиник прибегают к паллиативным процедурам. Манипуляции данной категории минимизируют риск опасных для жизни массивных кровотечений, а также развитие кишечной непроходимости и кахексии. Паллиативные меры повышают эффективность радио- и химиотерапии и помогают избежать сильных болей.
В качестве паллиативных операций при раке желудка проводят следующие виды удалений:
- Циторедукционные вмешательства. Они подразумевают удаление первичного очага и иссечение части желудка с целью снижения общей массы злокачественных клеток. Методика предупреждает разрушение раковой опухолью соседних структур, в частности – кровеносных сосудов.
- «Прижигание» опухоли. Для уничтожения опухолевых клеток и контроля над ростом новообразования применяется эндоскопическая лазерная или высокочастотная абляция, уничтожающая опухолевые клетки и снижающая риск желудочного кровотечения.

Если риск резекции оказывается слишком высоким и /или в случае желчной и /или пищеварительной обструкции, хирурги формируют обходные пути без резекции. Чтобы предотвратить тяжелое истощение вследствие невозможности нормального (энтерального) приема пищи, пациенту может быть наложен пищеводно-кишечный анастомоз. Благодаря созданию обходного пути пища поступает в кишечник, минуя пораженный раком желудок.
Для парентерального питания с применением особых питательных составов может быть установлена трубка в двенадцатиперстную кишку.
С целью предотвращения непроходимости бельгийские врачи нередко прибегают к эндоскопическому введению специальной упругой конструкции – желудочного стента.
В послеоперационном периоде специалисты медицинских центров разрабатывают для каждого пациента индивидуальную программу по восстановлению. Комплексный подход к лечению рака желудка и реабилитации позволяют минимизировать риск таких осложнений, как кровотечения, тромбозы и боли. Диетологи определяют оптимальный рацион питания для предотвращения дефицита белков, гиповитаминоза и нарушений водно-электролитного равновесия в организме.
Хотите знать больше? Нужна консультация онколога? Свяжитесь с нами любым удобным способом!
Резекция
желудка
Показания:
язвенная
болезнь, опухоли.
Разрезы
и доступы:
верхняя срединная лапаротомия с
аппаратной коррекцией доступа.
Способы:
по Бильрот, Бильрот в модификации
Гофмейстера-Финстерера.
Опасности
и осложнения:кровотечение,
синдром приводящей петли, несостоятельность
культи 12-перстной кишки, несостоятельность
швов анастомозов.Принцип
операции
заключается в иссечении пораженной
части желудка и восстановлении
непрерывности желудочно-кишечного
тракта путем наложения анасто-моза
между культей желудка и двенадцатиперстной
кишкой (способом Бильрот I) или между
культей желудка и тощей кишкой (способом
Бильрот II). Чаще используют способ
Бильрот II в модификации Райхель — Полна
или Гофмейстера — Финстерера. В первой
модификации тонкую кишку соединяют с
желудком на всю ширину отсеченного
желудка, а во второй модификации часть
культи желудка со стороны малой кривизны
ушивают, оставшееся отверстие у большой
кривизны анастомозируют с отверстием
в тощей кишке.Резекция
желудка по Бильрот II в модификации
Гофмейстера-Финстерера.Желудок
мобилизуют по большой кривизне от
средней трети желудочно-ободочной
связки. Постепенно на зажимах пересекают
связку и накладывают на нее лигатуры.
Слева достигают верхней трети большой
кривизны, где пересекают и перевязывают
левую желудочно-сальниковую артерию.
Необходимо осторожно выделять антральный
отдел желудка,чтобы не повредить среднюю
ободочную артерию. Так же мобилизуют
желудок по малой кривизне. В зависимости
от высоты резекции желудка перевязывают
или основной ствол, или нисходящую ветвь
левой желудочной артерии. Продолжают
мобилизацию желудка по малой кривизне
в области привратника и перевязывают
правую желудочную артерию. Мобилизуют
начальный отдел двенадцатиперстной
кишки. Выводят петлю тонкой кишки через
≪окно≫
в брыжейке поперечной ободочной кишки
и отмечают ее приводящий и отводящий
концы. У больных раком желудок мобилизуют,
чтобы вместе с ним удалить большой и
малый сальник. Нужно перевязать основной
ствол левой желудочной артерии в
желудочно-поджелудочной связке. Желудок
резецируют по линии пищевод-нижний
полюс селезенки (субтотальная резекция).
После
мобилизации желудка накладывают зажимы
на двенадцатиперстную кишку и желудок
и между зажимами кишку пересекают.
Желудок укрывают, отводят влево и
приступают к обработке культи
двенадцатиперстной кишки. Слизистую
оболочку культи обрабатывают йодом и
ушивают непрерывным сквозным кетгутовым
швом.снимают, нити затягивают и завязывают.
Второй ряд создают кисетным, двумя
полукисетными или Z-образным швом. После
завязывания кисетного шва обрабатывают
руки и между передней стенкой кишки и
капсулой поджелудочной железы накладывают
5—6 узловых шелковых серозно-мышечных
швов. После ушивания культи отсекают
2/3 желудка на желудочном жоме.Верхнюю
треть культи желудка (у малой кривизны)
ушивают двухрядным швом. Первый
непрерывный шов накладывают кетгутом,
жом убирают, шов затягивают и этой же
нитью прошивают желудок в обратном
направлении, затем лигатуры связывают.
Вторым рядом серо-серозных швов укрывают
первый ряд.Короткую петлю тонкой кишки
подводят к задней стенке желудка
приводящим концом — к малой и отводящим
концом-к большой кривизне и накладывают
задний ряд серозно-мышечных швов между
кишкой и желудком. Нити срезают,
опера-ционное поле обкладывают
салфетками.Просвет кишки вскрывают и
отсекают часть желудка вместе с зажимом.
Нити кетгута сквозного непрерывного
шва на задней губе анастомоза проводят
через все слои стенки кишки и желудка.
Достигнув угла анастомоза, этой же нитью
сквозным швом Шмидена ушивают переднюю
губу анастомоза. Меняют инструменты и
салфетки, моют руки и накладывают второй
ряд узловых серозно-мышечных швов.
Проверяют проходимость анастомоза,
который должен быть не менее 5—6 см в
поперечнике. Культю желудка вблизи
анастомоза подшивают к ≪окну≫
брыжейки поперечной ободочной кишки.
Рану брюшной стенки закрывают послойно
наглухо
№17билет.
1.
Топографическая анатомия заднего
средостения.
Передней
границей
заднего средостения являются перикард
и трахея, задней-позвоночник. В нем
заключены: грудная аорта, непарная и
полунепарная вены, грудной проток,
пищевод, блуждающие нервы и симпатические
пограничные стволы с отходящими от них
внутренностными нервами.Пищевод,
oesophagus,
простирается от VI шейного до ХI грудного
позвонка.
Синтопия.
При переходе пищевода из шеи в грудную
полость впереди него располагается
трахея. Проникнув в заднее средостение,
пищевод постепенно начинает уклоняться
влево и на уровне V грудного позвонка
его спереди перекрещивает левый бронх.
От этого уровня грудная аорта постепенно
переходит на заднюю поверхность пищевода.
Вверху до IV грудного позвонка пищевод
лежит между позвоночником и трахеей.
Ниже этого уровня пищевод прикрывает
желобок между непарной веной и аортой,
sulcus azygoaortalis. Сзади прилежит грудной
проток и позвоночник; спереди его
прикрывают сердце и сосуды; справа — v.
azygos; слева — грудная часть аорты.Aorta
descendens
является третьим отделом аорты. Она
подразделяется на грудную и брюшную.aorta
thoracalis, тянется от IV до ХII грудного
позвонка. На уровне ХII грудного позвонка
аорта через аортальное отверстие
диафрагмы, hiatus aorticus, уходит в забрюшинное
пространство. Грудная аорта справа
граничит с грудным протоком и непарной
веной, слева — с полунепарной веной,
спереди — перикард и левый бронх, а сзади
— позвоночник. От грудной аорты отходят
ветви к органам грудной полости —
внутренностные ветви, rami visceralis, и
пристеночные ветви, rami parietales. К пристеночным
ветвям относятся 9-10 пар межреберных
артерий, aa. intercostales.К внутренностным
ветвям относятся:1.Rami bronchiales-бронхиальные
ветви-в числе 2-4, чаще Зснабжают кровью
бронхи и легкие.2.Rami oesophageae-пищеводные
артерии-в числе4-7снабжают кровью стенку
пищевода.З.Rami pericardiaci-ветви сердечной
сумки снабжают кровью ее заднюю
стенку.4.Rami mediastinales-средостеночные
ветви-снабжают кровью лимфатические
узлы и клетчатку заднего средостения.Непарная
вена, v.
azygos, является непосредственным
продолжением правой восходящей поясничной
вены, v. lumbalis ascendens dextra. Она пройдя между
внут-ренней и средней ножками диафрагмы
в заднее средостение, восходит вверх и
распо-лагается справа от аорты, грудного
протока и тел позвонков. На своем пути
она при-нимает 9 нижних межреберных вен
правой стороны, а также вены пищевода,
vv. оеsophagеа, задние бронхиальные вены,
vv. bronchiale posteriores, и вены заднего сре-достения,
vv. mediastinales posteriores. На уровне IV-V грудных
позвонков непарная вена, обогнув правый
корень легкого сзади наперед, открывается
в верхнюю полую вену, v cava superior. Она может
впадать в правое предсердие, в правую
подключич-ную вену, в правую безымянную
вену, в левую безымянную вену или в левую
верх-нюю полую вену при sinus
inversus.Полунепарная
вена,
v. hemiazygos-яляется продолжением левой
восходящей поясничной вены, v. lumbalis
ascendens sinistra, проникает через щелевидное
отвер-стие между внутренней и средней
ножками диафрагмы и направляется в
заднее сре-достение. Она идет позади
грудной аорты, далее вверх по левой
стороне тел позвон-ков и принимает
большую часть межреберных вен с левой
стороны.Грудной
лимфатический проток.
В пределах заднего средостения
располагается грудная часть грудного
протока, pars thoracalis ductus thoracici, которая идет
от аортального отверстия диафрагмы до
верхней грудной апертуры. Затем грудной
проток ложится в непарно-аортальный
желобок, sulcus azygoaortalis. Близ диафрагмы
грудной проток остается прикрытым краем
аорты, выше он спереди покрывается
задней поверхностью пищевода. В грудном
отделе в него впадают справа и слева
межреберные лимфатические сосуды,
собирающие лимфу от заднего отдела
грудной клетки, а также бронхо-средостенный
ствол, truncus bronchomediastinalis, отвлекающий
лимфу от органов левой половины грудной
полости. Дойдя вверх до III-IV-V грудного
позвонка, проток делает поворот влево
к левой подключичной вене позади
пищевода, дуги аорты и далее к VII шейному
позвонку через aperture thoracis superior. Блуждающие
нервы.Левый блуждающий нерв проникает
в грудную полость в промежутке между
общей сонной и левой подключичной
артериями и пересекает дугу аорты
спереди. На уровне нижнего края аорты
левый n. vagus отдает левый возвратный
нерв, n.recurrens sinister, который огибает дугу
аорты сзади и возвращается в область
шеи. Ниже левый блуждающий нерв следует
по задней поверхности левого бронха и
далее по передней поверхности
пищевода.Правый
блуждающий нерв
вступает в грудную полость, располагаясь
в промежутке между правыми подключичными
сосудами — артерией и веной. Обогнув
спереди подключичную артерию, блуждающий
нерв отдает n. recurrens dexter, который позади
правой подключичной артерии также
возвращается на шею. Ниже правый
блуждающий нерв проходит позади правого
бронха, а затем ложится на заднюю
поверхность пищевода.Блуждающие нервы
на пищеводе образуют петли и их прочные
натянутые ветви получили название
пищеводных струн, chordae oesophageae.От грудного
отдела блуждающего нерва
отходят следующие ветви:1. Rami bronchiales
anteriores 2. Rami bronchiales posteriors.
3.
Rami oesophagei4. Rami pericardiaci
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #


