Описание операции на желчном пузыре камни

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
“Желчнокаменная болезнь является одним из наиболее частых хронических заболеваний у взрослых, занимая третье место после сердечно-сосудистых заболеваний и сахарного диабета,” – пишет доктор медицинских наук Ильченко А. А., один из ведущих специалистов по этому вопросу в стране. Причинами ее развития является ряд факторов, в частности наследственность, прием женщинами оральных противозачаточных средств, ожирение, употребление в пищу большого количества холестерина.
Консервативная терапия может быть эффективна только на предкаменной стадии заболевания, которая на данном этапе диагностируется только с помощью УЗИ. На следующих этапах показано хирургическое вмешательство. Операция при камнях в желчном пузыре может сводиться к полному удалению желчного пузыря, выведению конкрементов инвазивно или естественно (после дробления, растворения).
Виды операции, показания к проведению
На данный момент существует несколько вариантов хирургического вмешательства:
- Холецистэктомия – удаление желчного пузыря.
- Холецистолитотомия. Это малоинвазивный вид вмешательства, предполагающий сохранение желчного пузыря и извлечение только отложений.
- Литотрипсия. Это процедура сводится дробление камней ультразвуком или лазером и удалению фрагментов.
- Контактный литолиз – растворение камней путем непосредственного введения в полость желчных пузыря определенных кислот.

В большинстве случаев проводится именно холецистэктомия – удаление желчного пузыря. Достаточным показанием является обнаружение камней и характерные симптомы заболевания. Главным образом, это сильная боль и нарушения в работе ЖКТ.
Важно! Однозначно операция проводится при остром холецистите (гнойном воспалении) или холедохолитиазе (наличие камней в желчных протоках).
При бессимптомной форме операция может не проводиться за исключением случаев, когда в желчным пузыре обнаружены полипы, обызвествлены его стенки или камни превышают в диаметре 3 см.
При сохранении органа отмечается высокий риск рецидивов – по некоторым данным, до 50% пациентов сталкиваются с повторным образованием камней. Поэтому холецистолитотомия назначается только, если удаление органа является неоправданным риском для жизни пациента.
Холецистолитотомия и холецистэктомия могут быть проведены через разрез или лапароскопически. В втором случае не происходит нарушения герметичности полости тела. Все манипуляции осуществляются через проколы. Такая методика используется чаще, чем обычная, открытая.

Литотрипсия может быть показана при одиночных мелких камнях (до 2 см), стабильном состоянии пациента, отсутствии осложнений в анамнезе. При этом врач должен убедиться в сохранности функций желчного пузыря, его сократительной способности, проходимости путей оттока жидкого секрета.
Контактный литолиз применяется как альтернативный метод при неэффективности или невозможности проведения других. Он разрабатывается и используется главным образом на Западе, в России можно встретить лишь единичные сообщения об успешно проведенной операции. Он позволяет растворить только камни холицестериновый природы. Большим плюсом является, что его можно применять при их любом размере, количестве и расположении.
Подготовка к операции
Если состояние пациента позволяет, то лучше удлинить время перед хирургическим вмешательством до 1 – 1.5 месяца. В этот период пациенту назначают:
- Специальную диету.
- Прием средств с антисекреторной активностью и спазмалитиков.
- Курс полиферментных препаратов.
Перед операцией пациент должен сдать общие анализы крови, мочи, ЭЭГ, флюорографию, пройти исследование на наличие ряда инфекций. Обязательными является заключение врачей-специалистов, на учете у которых состоит больной.
Полостная (открытая) холецистэктомия
 Операция проводится под общим наркозом. Ее длительность составляет 1-2 часа. В желчный проток вводится контрастное вещество для лучшей визуализации. Необходимо контролировать отсутствие в нем камней. Разрез производится или под ребрам или по срединной линии в районе пупка. Сначала хирург зажимает металлическими клипсами или зашивает саморассасывающимися нитями все сосуды и протоки, которые связаны с желчным пузырем.
Операция проводится под общим наркозом. Ее длительность составляет 1-2 часа. В желчный проток вводится контрастное вещество для лучшей визуализации. Необходимо контролировать отсутствие в нем камней. Разрез производится или под ребрам или по срединной линии в районе пупка. Сначала хирург зажимает металлическими клипсами или зашивает саморассасывающимися нитями все сосуды и протоки, которые связаны с желчным пузырем.
Сам орган тупым способом (для исключения порезов) отделяется от печени, жировой и соединительной ткани. Все перевязанные протоки и сосуды иссекаются, и желчный пузырь удаляется из организма. В рану устанавливается дренажная трубка, из которой будет стекать кровь и прочие жидкости организма. Это необходимо для того, чтобы врач мог следить не развился ли в полости тела гнойный процесс. При благоприятном исходе она удаляется через сутки.
Все ткани послойно зашиваются. Пациент переводится в реанимационное отделение. Пока действие наркоза не закончилось, нужен строгий контроль за его пульсом и давлением. Когда он очнется, в его желудке будет находиться зонд, а в вене – капельница. Важно! Необходимо расслабиться, не пытаться двигаться, вставать.
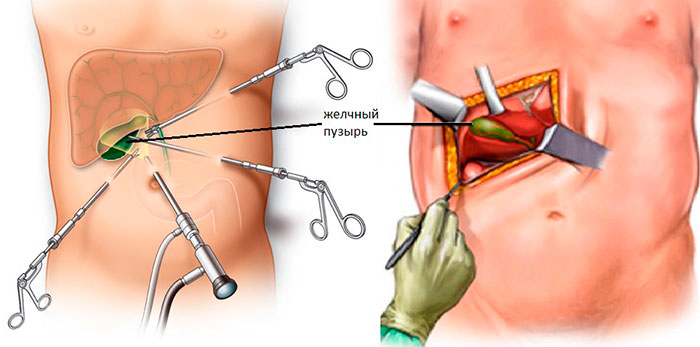
Лапароскопия
Операция холецистэктомия также осуществляется под общим наркозом, ее время проведение несколько меньше, чем при открытой – 30-90 минут. Пациент укладывается на спину. После начала действия анестезии хирург совершает несколько проколов в стенке брюшной полости и вводит туда троакары. Отверстия создаются разного размера. Самый крупный служит для визуализации при помощи камеры, присоединенной к лапароскопу, и извлечения органа.
 Примечание. Троакар – инструмент, при помощи которого можно осуществить доступ к полости тела и сохранить герметичность ее стенок. Он представляет собой тубус (трубку) со вставленным в нее стилетом (заостренным стержнем).
Примечание. Троакар – инструмент, при помощи которого можно осуществить доступ к полости тела и сохранить герметичность ее стенок. Он представляет собой тубус (трубку) со вставленным в нее стилетом (заостренным стержнем).
Пациенту при помощи иглы вводят в полость тела углекислый газ. Это необходимо для создания достаточного пространства для хирургических манипуляций. Как минимум, дважды в течение операции врач будет наклонять стол с больным – сначала, чтобы сдвинуть органы с целью снизить риск их повреждения, и потом для смещения вниз кишечника.
Пузырь зажимается автоматическим зажимом. Проток и сам орган выделяются при помощи введенных в один из проколов инструментов. В проток вводят катетер для предупреждения его сжатия или выбрасывания его содержимого в брюшную полость.
Исследуют функции сфинктера. Осматривают проток, чтобы убедиться, что в нем нет камней. Совершают разрез микроножницами. Также поступают с кровеносными сосудами. Пузырь аккуратно выделяют из его ложа, одновременно следя за наличием повреждений. Все они запаиваются электрокаутером (инструмент с нагретой электрическим током петлей или наконечником).
После полного извлечения желчного пузыря проводят аспирацию. Из полости отсасывают все скопившиеся там жидкости – секреты желез, кровь и пр.
При холецистолитотомии вскрывают сам орган и удаляют камни. Стенки зашивают, а поврежденные сосуды коагулируют. Соответственно, перерезку протоков не проводят. Оперативное удаление камней без удаления желчного пузыря практикуют довольно редко.
Литотрипсия
Полное название процедуры – экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ). Оно говорит о том, что проведение операции осуществляется наружно, вне тела, а также что используется определенный вид волны, который и разрушает камень. Это происходит из-за того, что ультразвук имеет разную скорость перемещения в разных средах. В мягких тканях он распространяется быстро, не нанося какие-либо повреждения, а при переходе в твердое образование (камень) возникают деформации, которые приводят к возникновению трещин и разрушению конкремента.
Это операция может быть показана приблизительно в 20% случаях при желчекаменной болезни. Важно! Ее не проводят, если у пациента есть какие-то еще образования по ходу движения ударной волны или если он должен постоянно принимать антикоагулянты. Они тормозят образование тромбов, что может усложнить заживление возможных повреждений, восстановление после операции.
 Операция проводится под эпидуральной анестезией (введение обезболивающего в позвоночник) или внутривенной. Перед проведением врач в ходе УЗИ выбирает оптимальное положение пациента и подносит к выбранному месту аппарат-излучатель. Пациент может ощущать легкие толчки или даже боль. Важно при этом сохранять спокойствие и не двигаться. Часто может понадобиться несколько подходов или сеансов проведения литотрипсии.
Операция проводится под эпидуральной анестезией (введение обезболивающего в позвоночник) или внутривенной. Перед проведением врач в ходе УЗИ выбирает оптимальное положение пациента и подносит к выбранному месту аппарат-излучатель. Пациент может ощущать легкие толчки или даже боль. Важно при этом сохранять спокойствие и не двигаться. Часто может понадобиться несколько подходов или сеансов проведения литотрипсии.
Операция считается успешной, если не остается камней и их частей крупнее 5 мм. Это происходит в 90-95% случаев. После проведения литотрипсии больному назначают курс приема желчных кислот, которые помогают растворить оставшиеся фрагменты. Это процедура называется пероральный литолиз (от слова per os – через рот). Ее длительность может составлять до 12-18 месяцев. Удаление песка и мелких камней из желчного пузыря осуществляется по протокам.
Возможен вариант растворение камней при помощи лазера. Однако эта новая методика пока находится на стадии разработки и пока мало информации о ее последствиях и эффективности. Лазер в качестве ударной волны проводится к камню через прокол и непосредственно на нем фокусируется. Эвакуация песка происходит естественным способом.
Контактный литолиз
Это операция по удалению камней с полной сохранностью органа. При излечении основного заболевания она имеет очень хороший прогноз. В России методика находится в стадии разработки, большая часть операций осуществляется за рубежом.

Она включает в себя несколько этапов:
- Наложение микрохолецистотомы. Это дренажная трубка, по которой удаляется содержимое желчного пузыря.
- Оценка путем введения контрастного вещества количества и размеров камней, что позволяет рассчитать точное количество литолитика (растворителя) и избежать его попадания в кишечник.
- Введение метил-трет-бутилового эфира в полость желчного пузыря. Это вещество эффективно растворяет все отложения, но может быть опасно для слизистых соседних органов.
- Эвакуация по дренажной трубке желчи с литолитиком.
- Введение в полость желчного пузыря противовоспалительных препаратов для восстановления слизистой его стенок.
Осложнения
Многие хирурги полагают, что холецистэктомия устраняет не только последствия заболевания, но и ее причину. Врач Карл Лангенбух, впервые в XIX веке проведший данную операцию, говорил: “Нужно [удалять желчный пузырь] не потому, что в нём находятся камни, а потому, что это он их образует”. Однако некоторые современные специалисты уверены, что при невыясненной этиологии хирургическое вмешательство не решит проблему, а последствия болезни будут беспокоить пациентов долгие годы.
Данные статистики это во многом подтверждают:
-
 Практически 100% пациентом испытывают после операции проблемы в работе желудочно-кишечного тракта.
Практически 100% пациентом испытывают после операции проблемы в работе желудочно-кишечного тракта. - Четверть больных отмечает, что их состояние не улучшилось, а практически 30% говорят об ухудшении.
- Инвалидность после операции присваивают от 2% до 12% пациентов.
- У трети пациентов развивается так называется постхолецистэктомический синдром. Этим термином обозначают дисфункцию сфинктера Одди после операции – кольцеобразная мышца, пережимающая проток, идущий в желудок от печени, поджелудочной железы и желчного пузыря. Осложнение проявляется в сильных продолжительных болях.
- У некоторых больных повреждается слизистая оболочка двенадцатиперстной кишки из-за постоянного выброса желчи без ее накопления в пузыре, что приводит к развитию рефлюкса, дуоденита и пр.
Повышают риск осложнений следующие факторы:
- Лишний вес пациента, его отказ соблюдать предписания врача, диету.
- Ошибки в ходе операции, повреждение соседних органов.
- Пожилой возраст пациента, наличие в анамнезе других заболеваний ЖКТ.
Основная опасность операций, не предполагающих удаление желчного пузыря – это рецидив болезни, а соответственно и всех ее неприятных симптомов.
Восстановительный период после операции
В течение нескольких месяцев пациентам предстоит соблюдать определенные рекомендации, а указаниям врача относительно питания придется следовать всю жизнь:
- В первые месяцы после хирургического вмешательства (даже малоинвазивного) нужно ограничить физические нагрузки. Полезны упражнения типа “велосипед”, махи руками из положения лежа. Точную гимнастику может порекомендовать лечащий врач.
- Первые недели нужно мыться только под душем, не допуская намокания раны. После гигиенических процедур ее нужно обрабатывать антисептиком – йодом или слабым раствором марганцовки.
- В течение 2-3 недель больному необходимо придерживаться диеты №5 (исключение жареного, соленого, жирного, сладкого, острого), принимать желчегонные средства. После окончания этого срока принимать подобные продукты разрешается только в очень ограниченном количестве.
- Желательно привыкнуть питаться дробно, 5-6 раз в день с перерывами в первый месяц после операции в 1.5-2 часа, впоследствии – 3-3.5 часа.
- Рекомендуется ежегодное посещение санаториев, особенно желательно через 6-7 месяцев после операции.
Стоимость хирургического вмешательства, проведение операции по полису ОМС
 Самыми частыми операциями из описанных является открытая и лапароскопическая холецистэктомия. Их цена при обращении в частную клинику будет приблизительна одинаковой – 25 000 – 30 000 рублей в медицинских учреждениях Москвы. Обе этих разновидности входят в базовую программу страхования и могут быть проведены бесплатно. Выбор в пользу государственной или частной компании лежит целиком на пациенте.
Самыми частыми операциями из описанных является открытая и лапароскопическая холецистэктомия. Их цена при обращении в частную клинику будет приблизительна одинаковой – 25 000 – 30 000 рублей в медицинских учреждениях Москвы. Обе этих разновидности входят в базовую программу страхования и могут быть проведены бесплатно. Выбор в пользу государственной или частной компании лежит целиком на пациенте.
Литотрипсия желчного пузыря проводится далеко не в каждом медицинском центре и только за деньги. Средняя стоимость составляет 13 000 рублей за один сеанс. Контактный литолиз массово в России пока не проводится. Холецистолитотомия может стоить от 10 000 до 30 000 рублей. Однако далеко не все медицинские учреждения занимаются оказанием такой услуги.
Отзывы пациентов
Главный вопрос на форумах, посвященных желчекаменной болезни – стоит или не стоит проводить операцию. К сожалению, органосохраняющие методы вмешательство еще не доведены до совершенства, и приходится сопоставлять риски и принимать непростое решение. У разных врачей может быть свое мнение о необходимости операции, сроках, которые она должна быть осуществлена.
Лапароскопия заслужила множество положительных отзывов. Пациенты довольны отсутствием швов, быстрым сроком восстановления. Те, кто пережил колики и сильную боль, связанную с попаданием камня в проток, с удовольствием отмечают чувство легкости и комфорта.
Операция сегодня, к сожалению – единственный действенный способ избавиться от желчекаменной болезни. Несмотря на развитие малоинвазивных и органосохраняющих хирургических вмешательств в большинстве случаев приходится прибегать к удалению пузыря. Операция имеет ряд осложнений, некоторые симптомы могут преследовать больных всю жизнь, но они не идут ни в какое сравнение с болью, вызываемой камнями.
Видео: желчнокаменная болезнь, когда обязательно нужна операция?
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
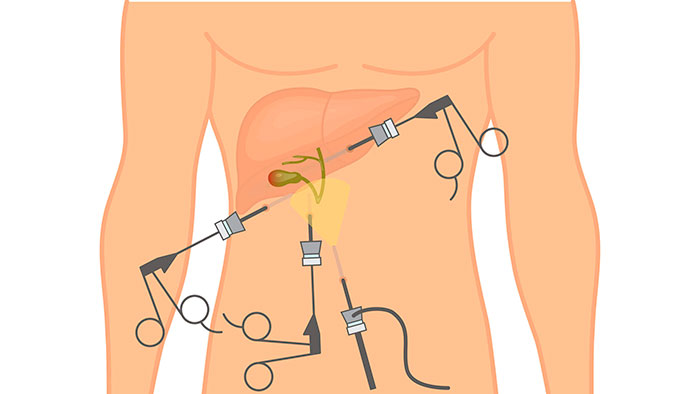
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
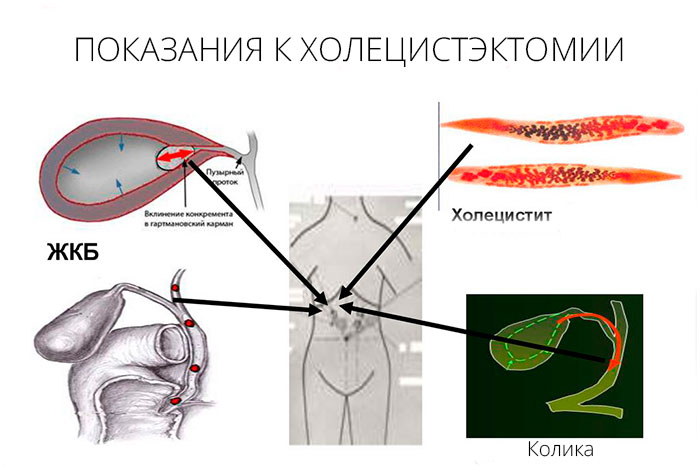
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.

Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
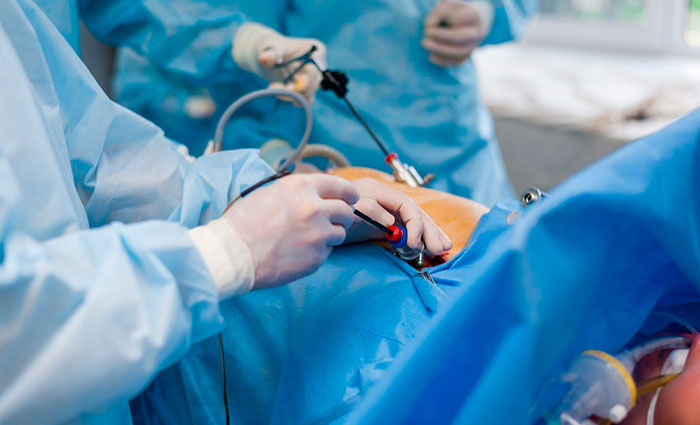
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
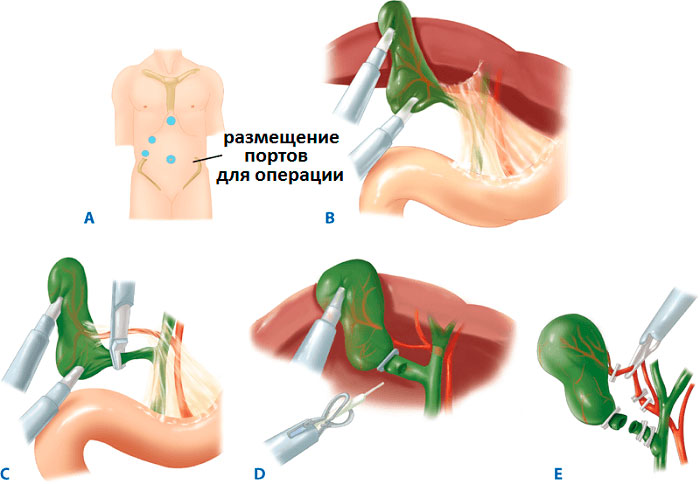
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
Тревожные симптомы:
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Заключение
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Видео
Посмотрите видео о жизни после удаления желчного пузыря.