Оперативные методы лечения язв желудка и 12 перстной
Операция,
направленная на ликвидацию язвенной
болезни ДПК, выполняет следующие задачи:
1. Стойкое снижение секреции желудком
соляной кислоты и пепсина; 2. Обеспечение
беспрепятственной эвакуации пищи из
желудка по кишечному тракту. Последнее
условие особенно важно для больных с
явлениями пилородуоденального стеноза.
Существует
два основных типа операций:
1.
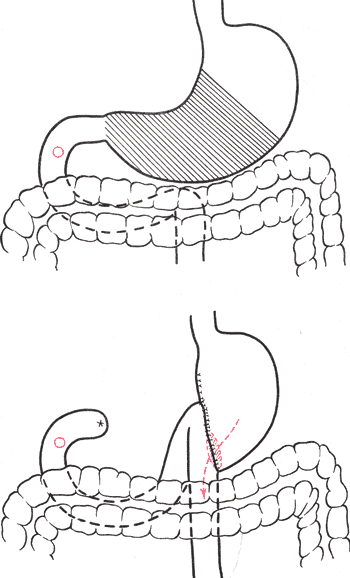
РЕЗЕКЦИЯ 2/3 ЖЕЛУДКА. Операция предполагает
удаление антрального отдела желудка
ответственного за гуморальную фазу
секреции свободной соляной кислоты
(именно там вырабатывается гормон —
антральный гастрин стимулирующий
желудочную секрецию). В зону резекции
входит также основная масса обкладочных
клеток непосредственно вырабатывающих
соляную кислоту.
Обоснование
этой операции было дано выдающимся
хирургом С.С.ЮДИНЫМ. Именно он определил
минимальный объем резекции желудка при
язвенной болезни ДПК — 2/3. Такой объем
операции приводит к значительному и
стойкому падению выработки соляной
кислоты и пепсина и как следствие к
заживлению язвенного дефекта. В
большинстве случаев язву удаляют вместе
с желудком и участком луковицы ДПК. Но
бывают ситуации, когда язва расположена
далеко в ДПК, за границей ее луковицы
(постбульбарная язва), такая язва может
быть оставлена, так как кислотность
снизиться то по истечению определенного
времени язва заживет и рецидива не
будет. Такая операция называется –
резекция на выключение.
Операция
резекции заканчивается двумя способами.
1
Культя желудка соединятся с культей
ДПК (способ БИЛЬРОТ — 1).
2
Культя желудка соединяется с петлей
тощей кишки (способ БИЛЬРОТ — 2).
Резекция
Бильрот 2
2:
ВАГОТОМИЯ. Пересечение и устранения
влияния на секрецию желудка блуждающих
нервов (n. Vagus) приводит к снижению секреции
свободной соляной кислоты и пепсина.
Полноценно выполненная ваготомия
приводит к стойкому и значительному
снижению кислотности желудочного сока
и как следствие к заживлению язвенного
дефекта. Существует несколько типов
ваготомий каждый из которых имеет свои
достоинства и недостатки. Кроме того
ваготомия может комбинироватся с другими
операциями, выполняемых, как в плановом
порядке, так и по экстренным показаниям.
1.
Стволовая ваготомия. Пересечение стволов
блуждающих нервов идущих рядом с
пищеводом к желудку и другим органам
брюшной полости. Технически осуществляется
проще других ваготомий. Приводит к
стойкой ахилии желудка. Недостатком
метода является нарушение инервации
других органов брюшной полости, нарушение
эвакуации пищи из желудка, его парез.
2.
Селективная желудочная ваготомия.
Пересечение всех желудочных ветвей
переднего и заднего стволов блуждающих
нервов при сохранении ветвей идущих к
печени и чревному сплетению.
3.
Селективно проксимальная желудочная
ваготомия. (СПВ) Частичная денервация
желудка в пределах тела и фундальной
части т.е. тех отделов, слизистая которых
содержит кислотопродуцирующую клеточную
массу. При этом сохраняются ветви Латарже
блуждающих нервов, инервирующие
дистальные отделы желудка. Благодаря
такой схеме кислотность желудочного
сока падает, а эвакуация пищи из желудка
не нарушается. Благодаря разработке
именно этой методики ваготомия получила
широкое распространение во всем мире.
Недостатком СПВ является определенный
риск выполнить ваготомию не в достаточном
объеме, а следовательно допустить
рецидив язвенной болезни.
Наличие
осложненных форм язвенной болезни ДПК
предполагает выполнение помимо ваготомии
дополнительного вмешательства. Например:
ЯЗВЕННАЯ
БОЛЕЗНЬ С ПИЛОРОДУОДЕНАЛЬНЫМ СТЕНОЗОМ.
В плановом порядке может быть сделана:
Селективно проксимальная ваготомия в
сочетании с дренирующей операцией
(операция облегчающая эвакуацию из
желудка). Обычно выполняют пилоропластику
по ГЕЙНЕКЕ-МИКУЛИЧУ или ФИННЕЮ, либо
накладывают гастродуоденоанастомоз
по ЖАБУЛЕЮ.
ЯЗВЕННАЯ
БОЛЕЗНЬ, ОСЛОЖНЕННАЯ КРОВОТЕЧЕНИЕМ. По
экстренным показаниям может быть
выполнено: иссечение язвы, дефект
ушивается так же, как выполняется
пластика по Гейнеке-Микуличу + стволовая
или селективно проксимальная ваготомия.
Ваготомия,
как более щадящая операция, выполнение
которой сопровождается низкой
летальностью, но при этом невсегда
эффективная, имела своих сторонников
и противников. Она пережила пик
популярности в 80-х годах, но в середине
90-х в связи с широким внедрением
эффективных противоязвенных препаратов
использование ваготомии сошло на нет.
Дело в том, что ваготомия преимущественно
делалась больным с упорным течением
язвенной болезни, но не имеющих тяжелых
осложнений. Сей час такие больные
эффективно лечатся современными
препаратами. По мнению некоторых ученых
эффективность
вагатомии, как раз равна эффективности
современным противоязвенным препаратам.
Перестали делать ваготомию и как
дополнения к экстренным операциям при
ушивании прободной язвы или иссечении
кровоточащей язвы, так как этих больных
после таких операций также можно
эффективно пролечить противоязвенными
препаратами и снять угрозу рецидива
язвенной болезни. С другой стороны
резекцию желудка делали больным с самым
тяжелым течением язвенной болезни и
наличии различных осложнений: язвенный
стеноз, крупные и «громадные» язвенные
дефекты, пенетрация и прочее. Так как
такие больные остались и в наше время,
то и резекция желудка продолжает
выполняться хоть и в меньших количествах
в всех хирургических стационарах России
и Тюменской области. Ваготомия в настоящее
время практически не делается.
Методы
лечения язвенной болезни тела желудка.
В
настоящее время существует один метод
лечения язвенной болезни тела желудка,
это его резекция. Могут меняться только
сами виды резекции в зависимости от
локализации язвы. Чаще всего выполняется
резекция 2/3 дистальных отделов желудка.
Цель резекции в случае язвы тела желудка
это убрать саму язву, а также зону
измененного эпителия и зону гастрита
вокруг язвы (см. патогенез язвенной
болезни желудка). Кроме того при выполнении
резекции по Бильрот-2 или по методу Ру
(Roux)
культя желудка сшивается с тонкой кишкой
в виде гастроэнтероанастомоза, что
устраняет такой этиологический фактор
возникновения желудочной язвы, как
рефлюкс желчи в желудок.
При
высоком расположении язвы по малой
кривизне или при подозрении ее на
малегнизацию объем операции увеличивают
и выполняют субтотальную резекция.
Операция завершается гастроэнтероанастомозом,
обычно по Бильрот 2. В редких случаях
при локализации язвы в области дна
желудка или в его кардиальной части
выполняют проксимальную
резекцию с наложением езофагогастроанастомоза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
Медикаментозное лечение язвы желудка и двенадцатиперстной кишки
✓ Статья проверена доктором
Язвенная болезнь желудка и двенадцатиперстной кишки – это опасное хроническое заболевание органов пищеварения, которое характеризуется образованием язв (ран) на слизистой оболочке желудка или двенадцатиперстной кишки.
Болезнь протекает с периодами рецидивов и ремиссий. При рецидиве болезни на внутренних стенках желудка или начального отдела тонкого кишечника появляется открытая рана, а при временном улучшении состояния рана зарубцовывается, но не исчезает до конца. Как правило, рецидивы происходят весной и осенью.
По данным статистики язвой болеет около 10% всего населения. При этом мужчины страдают чаще от этого заболевания, а женщины – реже.
Медикаментозное лечение язвы желудка и двенадцатиперстной кишки
Причины язвенной болезни: кто в группе риска
Спровоцировать развитие заболевания могут многие факторы, основные из которых:
- Заражение Helicobacter pylori – одна из самых частых причин развития болезни. Helicobacter pylori – это вредоносные микроорганизмы, которые паразитируют на стенках желудка, покрытых слизистой оболочкой, повреждают их клетки — это и провоцирует развитие язвенной болезни.
- Наличие вредных привычек – курение и чрезмерно большое употребление алкоголя.
- Частые стрессовые ситуации, повышенные психоэмоциональные нагрузки, затяжные депрессии. При психологических нарушениях начинает выделяться чрезмерное количество желудочного сока, он разъедает стенки желудка, в результате чего образуются язвы.
- Неправильное питание – употребление в большом количестве острых и жирных продуктов, отсутствие завтрака, длительные перерывы между едой или переедание перед сном.
- Длительный прием вредных для желудка лекарственных препаратов, особенно НПВП. При длительном приеме таких медикаментов как Ибупрофен, Аспирин, Индометацин, Нимесил, Диклофенак и т.д. увеличивается риск развития язвы.
- Генетическая предрасположенность. Нередки случаи, когда язвенная болезнь передается по наследству.
Механизм развития язвенной болезни
Кроме того, в группу риска попадают все мужчины, а также люди преклонного возраста.
Симптомы заболевания
Болезнь характеризуется такими признаками:
- Боли в животе – самый основной симптом. Боли могут иметь различный характер (режущий, колющий, ноющий, может ощущаться жжение), локализоваться в одном месте (вверху живота) или распространяться по всему животу. Чаще всего болевые ощущения уменьшаются или полностью проходят после еды и усиливаются через несколько часов.
- Прогрессирующее снижение веса при нормальном питании и аппетите.
- Диспепсические расстройства: тошнота, рвота, нарушение стула (диарея или запор), изжога, отрыжка, повышенное газообразование.
Язвенная болезнь желудка
Видео — Симптомы язвы двенадцатиперстной кишки
Опасность язвенной болезни: возможные осложнения
Язвенная болезнь может привести к опасным осложнениям.
- Перфорация – одно из самых страшных осложнений, характеризующееся прорывом язвы. В результате этого в стенке пораженного органа образуется сквозная дыра, а все содержимое органа попадает в брюшную полость. При перфорации больной чувствует сильную режущую боль, развивается перитонит. Состояние требует незамедлительной оперативной помощи.
- Пенетрация – распространение язвы за пределы пораженных органов. При пенетрации язва может поражать поджелудочную железу, желчный пузырь, печень и являться причиной развития сопутствующих заболеваний.
- Кровотечение, которое возникает вследствие разрыва сосудов в области язвы. При язвенном кровотечении усиливаются боли в животе, начинается рвота с кровью, стул становится черным, снижается артериальное давление. Очень важно незамедлительно оказать медицинскую помощь больному, так как кровотечение при язве может привести к летальному исходу.
Пенетрация язвы желудка
Внимание! При отсутствии правильного и своевременного лечения язва может перерасти в злокачественную опухоль.
Диагностика язвы
Диагностировать наличие язвы желудка или начального отдела тонкого кишечника может врач гастроэнтеролог.
Для диагностики заболевания назначают проведение следующих процедур:
- Эзофагогастродуоденоскопия (гастроскопия) – обследование органов ЖКТ при помощи специального прибора – эндоскопа. Этот метод позволяет исследовать состояние слизистой оболочки органов, выявить наличие, местоположение и глубину язвы. При подозрении на наличие злокачественных клеток во время гастроскопии проводится биопсия.
- Рентгенологическое исследование с применением контрастного вещества позволяет оценить форму и размеры желудка и начального отдела тонкого кишечника и оценить состояние их стенок. Этот метод также применяется для выявления осложнений язвы.
- Общий анализ крови. С его помощью можно определить наличие анемии (свойственной тяжелому протеканию язвы), пониженное количество эритроцитов повышенную скорость оседания эритроцитов – все эти признаки свидетельствуют о наличии воспалительного процесса
- Анализ кала на скрытую кровь. Этот анализ позволяет выявить скрытые кровотечения, характерные язве.
Гастроскопия на наличие язвы
Лечение заболевания медикаментами
Лечение язвы желудка и начального отдела тонкого кишечника обязательно должно быть комплексным. Обычно схема лечения включает препараты для уничтожения Helicobacter pylori (если они были обнаружены), снижения кислотности желудочного сока, устранения диспепсических расстройств (диарея, тошнота, изжога, отрыжка) и предотвращения развития осложнений.
Медикаментозное лечение
Использованные источники:med-explorer.ru
Домашнее лечение
Язва желудка и 12-перстной кишки: лекарства и диеты
Симптомы язвы желудка
Осложнения язвенной болезни желудка
Методы обследования при язве желудка
Лечение язвы желудка
- К первому поколению группы блокаторов Н2-рецепторов относится циметидин (беломет, тагомет) с приемом при обострении по 1 таб. 3 раза после еды и на ночь.
- Ко второму поколению — препараты ранитидина (зантак, ранисан) с приемом по 1 таб. 2 раза в сутки или 2 таб. на ночь.
- Третье поколение — производные фамотидина , 1-2 таб. один раз в сутки. Дозы назначают индивидуально лечащим врачом.
Диета при язве желудка
Примерное меню диеты №1 (протертая)
1-й завтрак: яйцо всмятку, каша рисовая молочная протертая, чай с молоком.
2-й завтрак: яблоко печеное с сахаром.
Обед: суп овсяный молочный протертый, фрикадельки мясные паровые с морковным пюре, мусс фруктовый.
Полдник: отвар шиповника, сухарики.
Ужин: рыба отварная, запеченная под молочным соусом, картофельное пюре, чай с молоком.
На ночь: молоко.
Примерное меню диеты N 1 (непротертая)
1-й завтрак: яйцо всмятку, каша гречневая рассыпчатая, чай с молоком.
2-й завтрак: творог свежий некислый, отвар шиповника.
Обед: суп картофельный вегетарианский, мясо отварное, запеченное под бешамелью, морковь отварная, компот из разваренных сухофруктов.
Полдник: отвар пшеничных отрубей с сахаром и сухарики.
Ужин: рыба отварная, запеченная под молочным соусом, рулет морковно-яблочный, чай с молоком.
На ночь: молоко.
Использованные источники:med.domashniy-doktor.ru
Обострение язвы двенадцатиперстной кишки и методы лечения в домашних условиях
Трофическое локальное образование, возникшее вследствие разрушения слизистой оболочки желудка или 12-перстной кишки желчью и агрессивным воздействием желудочного сока, в медицине именуется язвой.
Как свидетельствуют многочисленны отзывы специалистов, обострение признаков язвы и 12-перстной кишки может возникать и без предшествующей симптоматики. Такие внезапные проявления болезни, как правило, захватывает хворого неожиданно. В большинстве случаев, больные не знают, что делать при обострении язвы желудка, вследствие этого попросту игнорируют возникшую симптоматику.
Причины формирования язвы желудка
Спровоцировать язву под силу высокому уровню кислотности и чрезмерно активной секреции желудочного сока. Непосредственными причинами формирования язвы являются факторы:
- Психоэмоциональное напряжение.
- Наследственность.
- Неправильное питание.
- Наличие пагубных привычек.
- Чрезмерное потребление крепкого кофе и спиртного.
- Чрезмерное потребление медпрепаратов.
- Инфицирование организм бактерией Хеликобактер.
- Потребление холодных горячих блюд.
Как отмечают специалисты, язвенная болезнь носит рецидивирующий характер. Следовательно, обострение язвы желудка может носить сезонный характер. Возможно выделить при язве желудка симптомы:
- Наболевшее чувство в желудке.
- Подташнивание.
- Рвота.
- Метеоризм.
- Наличие отрыжки с кисловатым вкусом.
- Вялость.
- Стремительное переутомление.
- Формирование боли в районе сердца.
- Утрата массы тела.
- Присутствие продолжительной изжоги.
- Ощущение тяжести после потребления пищи.
- Бледность эпидермиса;
- Расстройство стула.
Причины формирования язвы желудка
Болезненные ощущения, которые сопровождают язву, локализуются в верхней части пораженного органа. В большинстве случаев такая неприятная симптоматика исчезает по истечении некоторого времени после потребления пищи. Данному недугу также свойственны так называемые «голодные боли». Как отмечают специалисты, на возникновение боли в области сердца необходимо сконцентрировать особенное внимание.
Порой боль отдается в спину. Изжога, которая свойственна язве, может спровоцировать возникновение блевоты с неприятным кисловатым послевкусием. Как правило, непосредственный уровень боли зависит от местоположения и габаритов язвы. Также данному заболеванию характерны проявление ноющей боли либо острой, которую пациент попросту не может терпеть. Серьезным проявлением недуга может стать внутреннее скрытое кровотечение. Как правило, больной не знает о протекании данного осложнения, но испытывает негативные признаки анемии.
К тяжелой симптоматике причисляется стул темного окраса, блевота с кровенимы примесями, интенсивные боли в животе. Такая симптоматика может свидетельствовать о наличии кровопотери, которую потребно в срочном порядке остановить.
Признаки язвы двенадцатиперстной кишки
Язва двенадцатиперстной кишки в большинстве случаев формируется на базе плохого функционирования желудка. Для кишечника, как правило, характерна щелочная среда, но при плохом функционировании органа среда изменяется на кислую. Непосредственное возникновение повреждений в двенадцатиперстной кишке провоцируется такими же основаниями, что и в желудке. Временами может быть совмещение недугов. К примеру, язвенные поражения могут одновременно возникать в желудке и районе двенадцатиперстной кишки. Такого рода феномен именуется сочетанным. Стенки двенадцатиперстной кишки включают.
- Слизистого пласта.
- Подслизистого слоя.
- Мышечного.
При язве желудка и двенадцатиперстной кишки могут наблюдаться периоды усугубления недуга и ремиссии. Когда при язве двенадцатиперстной кишки происходит заживление язвочек на их месте формируется рубец. Если в процессе жизни наблюдались частые процессы усугубления, то в таком случае рубцов будет много. При язве 12 перстной кишки можно наблюдать следующие признаки:
- Подташнивание.
- Чувство тяжести.
- Боль в районе живота.
- Изжога.
- Утрата аппетита.
- Упадок сил.
Под обострением язвы двенадцатиперстной кишки подразумевается внезапное усугубление имеющейся симптоматики затяжного заболевания. Следовательно, имеющиеся симптомы обостряются на некоторое время с непосредственным их усугублением. Не смотря на то, что хворь обостряется на некоторое время, такого рода состояние пациента вряд ли можно причислить к безопасным, поскольку заболевание может обостриться в любой момент и поспособствовать развитию множества опасных для здоровья осложнений. Медики отмечают, что непосредственные рецидивы язвы двенадцатиперстной кишки и желудка носят сезонный характер.
Важно! Игнорировать признаки обострения болезни не стоит, а нужно безотлагательно обратиться за помощью к специалисту. Самостоятельно пытаться ликвидировать признаки при язве желудка в период обострения не стоит, поскольку такие действия могут привести к смерти.
Причины язвы двенадцатиперстной кишки
Оснований для усугубления такого рода недуга довольно много, но их связывает, в большинстве случаев непосредственное пренебрежение пациентом назначений лечащего врача. Основные основания усугубления язвенной болезни желудка двенадцатиперстной кишки включают следующие факторы:
- Распитие спиртного.
- Потребление вредных продуктов.
- Употребление напитков, которые выступают явным раздражителем.
- Травмирование зоны живота.
- Интоксикация организма.
- Попадание инородного тела в ЖКТ.
- Химический ожог ЖКТ.
- Злоупотребление медикаментами.
- Непомерные физические нагрузки.
- Оперативное вмешательство в районе живота.
- Психоэмоциональный фактор.
Специалисты отмечают, что симптомы и лечение обострения заболевания могут разниться, поскольку каждый организм индивидуален. Но в общем, симптомы обострения язвы двенадцатиперстной кишки таковы:
- Ярко выраженное болезненное ощущение.
- Появление изжоги. Как отмечают специалисты, при обострении хвори такой признак обладает яркой интенсивностью и выраженностью.
- Частая отрыжка с запахом гниения.
- Метеоризм.
- Подташнивание, которое может сопровождаться блевотой.
- Расстройство стула.
- Пациент в период обострения хвори становится чрезмерно раздражительным, часто наблюдается бессонница.
- Значительная потеря веса независимо от питания.
Лечение язвенной болезни медицинскими препаратами
Как правило, обострение язвенной болезни принято лечить консервативными методами, следовательно, к оперативному лечению прибегают в крайних случаях. Лечить обострение рекомендуется при помощи следующего лекарства:
- Предпочтение необходимо отдавать таким, препаратам, которые способствуют снижению продукции соляной кислоты, к примеру, Гастроцепин.
- Употреблять средства для увеличения защитных функций слизистой (Де-нол).
- Для нормализации моторной функции рекомендуете принимать таблетки Церукал.
- Принимать антибиотикотерапию следует исключительно под наблюдением специалистов.
- Принимать средства, действия которых направлено на снижение секреции желудочного сока. К примеру, Ломак, Нольпаза.
Когда происходит обострение язвы желудка и двенадцатиперстной кишки что делать и какие первые меры принимать в домашних условиях многие хворые попросту не знают. Нетрадиционная медицина предлагает множество рецептов, которые возможно применить для лечения в домашних условиях при обострении 12-перстной кишки помогут произвести лечение в домашних условиях. К примеру, в домашних условиях недуг возможно лечить с помощью картофельного сока. Также отменными регенеративными характеристиками обладает и облепиховое масло, рекомендуется принимать по 10 мл на голодный желудок.
Также недуг в домашних условиях возможно лечить при помощи прополиса, поскольку он славится антибактериальными и ранозаживляющими свойствами. Принять лекарство следует после пробуждения. Для приготовления народного средства в домашних условиях потребуется вода и прополис. Как правило, на 2 ст. л воды потребуется 1,2 г прополиса. Чтобы процесс лечения в домашних условиях стал еще эффективней, можно добавить мед. Лечение в домашних условиях при помощи прополиса можно компоновать с иными народными методами. К примеру, перед каждым приемом пищи можно кушать небольшое количество гусиного жира.
Диетическое питание при язве двенадцатиперстной кишки
Лечение, как в домашних условиях, так и в стационаре, дополняет диетическое питание № 1, 1а, 1б. В большинстве случаев диета № 1б назначается на завершающем этап врачевания. Диета при язве желудка и 12-перстной кишки 1б ставит перед собой задачи, которые заключаются в ограничении пагубного влияния механических, химических и термических факторов. Диета при обострении язвы включает следующие моменты:
- Кушать как можно чаще, но небольшими порциями.
- Уделять внимание методу приготовления блюд. Наиболее предпочтительными способами готовки является паровое приготовление пищи, варка и запекание.
- Необходимо следить за температурным режимом потребляемых блюд. Их температура не должна превышать 37 градусов.
- Употребление соли свести к минимуму.
- Питание должно быть сбалансированным.
Что можно включать в меню:
- Слизистые каши.
- Картофель.
- Макаронные изделия.
- Диетическое мясо.
- Рыба.
Рекомендуется исключить из ежедневного рациона:
- Жирные бульоны.
- Жаренную, острую пищу.
- Кофе, чай.
- Плоды и овощи.
Следует помнить, что обострение язвенной болезни может протекать довольно в тяжелой форме. Следовательно, при выявлении первых симптомов не нужно ставить эксперименты и заниматься самоврачеванием, а вызвать скорую.
Использованные источники:pozheludku.ru



