Операция по удалению желчного пузыря где
Удаление желчного пузыря в Москве: лучшие клиники
Найдено 97 клиник с услугой удаление желчного пузыря
Какая цена на удаление желчного пузыря в Москве
Цены на удаление желчного пузыря в Москве от 18400 руб. до 297780 руб..
Удаление желчного пузыря: отзывы
Пациенты оставили 4550 отзывов о клиниках, где есть удаление желчного пузыря
Что такое холецистэктомия?
Хирургическое удаление желчного пузыря называется холецистэктомией. Желчный пузырь собирает и хранит желчь, которая вырабатывается в печени и помогает организму расщеплять пищу. Небольшие твердые отложения, называемые желчными камнями, могут образовываться в пузыре. Если их невозможно вывести консервативными способами, а они вызывают проблемы со здоровьем, такие как регулярные боли и колики, нарушения оттока желчи, то может потребоваться операция по удалению пузыря.
В прошлом врачи делали большой разрез в области живота, чтобы удалить пузырь. Современная минимально инвазивная хирургия позволяет удалять пузырь лапароскопически с помощью эндовидеохирургии и роботизированной хирургии.
В каких случаях прибегают к вмешательству?
К удалению прибегают в случае желчекаменной болезни с частыми обострениями, болевым синдромом и при блокирования камнями желчного протока, в результате чего возникает так называемая механическая желтуха. Чаще всего болезнь развивается у рожавших женщин с избыточным весом старше 40 лет.
Каковы симптомы проблем?
Симптомы могут включать в себя:
- Острую боль в животе,
- Тошноту и рвоту,
- Диспепсию
- Лихорадку
- Пожелтение кожи и белков глаз.
Как подготовиться к удалению?
Пациенту понадобится полное медицинское предоперационное обследование. Перед операцией доктор проведет ультразвуковое исследование желчного пузыря, сделает компьютерную томографию с контрастированием, чтобы определить насколько хорошо работает ваш желчный пузырь и желчный проток. Также понадобиться некоторые анализы.
Перед операцией накануне придется прекратить есть и пить в то время, которое укажет врач. Возможно, придется прекратить прием определенных лекарств перед операцией.
Как все происходит?
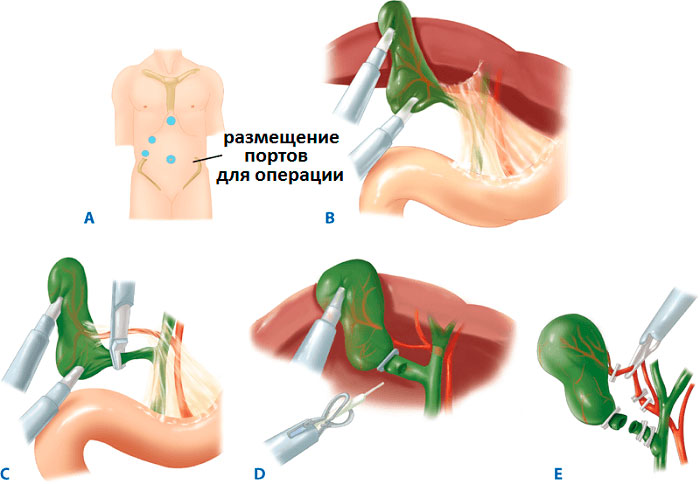
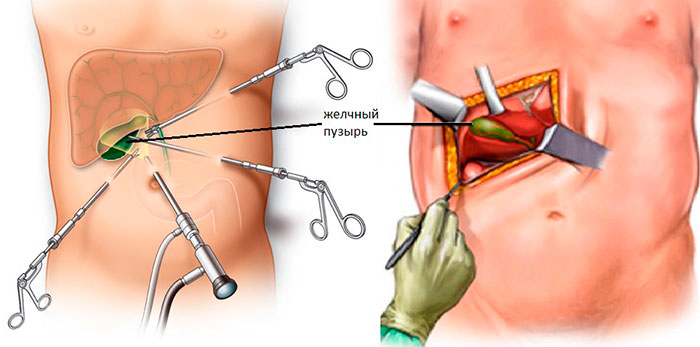
Лапароскопическое удаление проводится под общим наркозом. Хирург сделает небольшой надрез возле пупка и вставляет в брюшную полость порт для наполнения живота газом, чтобы создать пространство для выполнения манипуляций. Далее в порт вводится эндовидеоскоп, который будет показывать операцию на экране в операционной. Как только хирург будет видеть брюшную полость, он сделает еще 2 или 3 разреза, чтобы ввести лапарскопические инструменты. С их помощью врач удалит пузырь и выведет его через один из разрезов. Когда операция будет закончена, хирург зашьет разрезы крошечными швами, хирургической лентой или клеем. Они исчезают по мере заживления, поэтому врачу не нужно удалять их позже.
После малоинвазивной операции можно будет пойти домой в тот же или на следующий день.
Кому может не подойти лапароскопия?
В некоторых случаях придется проводить открытую операцию:
- Если желчный пузырь имеет много рубцов.
- Если имеются большие рубцы от прежних операций.
- При значительном ожирении.
- Хирург не может видеть хорошо брюшную полость через лапароскоп.
- Во время лапароскопии возникло кровотечение.
Какие осложнения могут быть?
Осложнения могут включать кровотечения, инфекцию, грыжи, тромбоз и проблемы с сердцем.
Операция по удалению желчного пузыря – основной метод лечения заболевания билиарной системы. Несмотря на развитие методов консервативной терапии, полностью избавить от патологий органа может только хирургическое вмешательство. Есть несколько видов операции. Какой из них будет выбран – зависит от состояния пациента и технической базы клиники.
Что такое холецистэктомия
Желчный пузырь (ЖП) – грушевидный орган, находящийся под печенью. Он предназначен для накопления желчи и ее заброса в двенадцатиперстную кишку. Неправильное питание, нездоровый образ жизни и нарушение обменных процессов приводят к заболеваниям ЖП. Орган и протоки могут воспаляться, закупориваться камнями. В таких случаях назначают операцию по удалению желчного пузыря.
Вне зависимости от метода удаления все операции называются холецистэктомия. Для указания типа вмешательства добавляют определяющее слово – лапароскопическая, полостная, мини-доступом, однопортовая.
Хотя орган не жизненно важен, вмешательство проводят хирурги с большим клиническим опытом. Неправильное удаление желчного пузыря грозит тяжелыми последствиями: кровотечениями, повреждениями печени и находящихся рядом органов, излиянием желчи.
Когда нужна операция
Показаниями к холецистэктомии выступают патологии желчного пузыря и его протоков, не поддающиеся медикаментозному лечению. Среди них:
- Желчнокаменная болезнь (ЖКБ). Часто становится причиной для операции. Сопровождается образованием конкрементов, которые закупоривают протоки, провоцируют желчную колику, угрожают прободением желчного пузыря и перитонитом.
- Калькулезный холецистит – одно из проявлений ЖКБ. Характеризуется болями в правом подреберье, горьким привкусом, тошнотой, желчной коликой.
- Холецистит – воспаление стенок желчного пузыря, может распространяться на соседние органы. К нему приводят желчекаменная болезнь, локальное нарушение кровообращения. Холецистэктомию по этой причине чаще делают у взрослых пожилого возраста.
- Холестероз. Проявляется отложением жиров в стенке желчного пузыря. Может выявляться случайно, в таких случаях операция холецистэктомии назначается после планового обследования.
- Полипоз. Это образование доброкачественных опухолей – полипов. Показаниями к удалению выступают новообразования, которые быстро растут и превышают 10 мм. Такие формирования склонны малигнизироваться.
Однако есть случаи, когда желчный пузырь не вырезают. Абсолютные противопоказания – острый инфаркт и инсульт, гемофилия, беременность в I и II триместре, перитонит.
Холецистэктомию с осторожностью назначают при желтухе, циррозе, панкреатите, язве желудка и двенадцатиперстной кишки. Вмешательство нежелательно, если диагностирован острый холецистит, длящийся от 3 суток, или пациент в ближайшие полгода перенес операции. Будут ли удалять желчный пузырь с указанными состояниями, рассматривается индивидуально.
Рак желчного пузыря, ожирение III и IV степени, спайки и уплотнения в шейке органа – противопоказания для лапароскопической холецистэктомии (ЛХЭ). Выбирают лапаротомию.
Виды и особенности операций по удалению желчного пузыря
Есть 2 типа холецистэктомии – экстренный и плановый. Первый проводят пациентам с острыми состояниями в день госпитализации. Второй назначают в стандартном порядке, дают 10-14 суток на подготовку к удалению желчного пузыря.
Операция классифицируется по методу проведения. Существуют следующие виды холецистэктомии: лапаротомия, мини-доступом, лапароскопическое вмешательство – классическое и однопортовое. Сколько длится операция по удалению, зависит от техники выполнения, анатомических особенностей, осложнений. Время проведения варьируется от 40 минут до 6 часов.
Открытая полостная операция – лапаротомия
Классическую холецистэктомию делают через разрез – посередине живота или под реберной дугой. Ее назначают, когда невозможно выполнить вмешательство другим способом: при подозрении на онкологию, спайках, ожирении от III степени, риске повреждений стенок желчного, находящихся рядом органов и сосудов.
Такое вмешательство называется лапаротомия. Полостная операция на желчном ранее использовалась повсеместно. Сегодня ее вытеснили современные методы, а к полостному способу прибегают, если нельзя применить другие.
Преимущество лапаротомии – беспроблемный доступ. Врач может осмотреть и исследовать органы.
Сколько времени длится полостная операция по удалению желчного пузыря, зависит от телосложения пациента, есть ли воспаление или камни, осложнений.
В среднем для вырезания органа требуется 4 часа. Даже если возникнут трудности, максимальное время, сколько продлится вмешательство, – 6 часов.
Лапароскопическая холецистэктомия
Операция по удалению желчного с помощью лапароскопа – самая распространенная. Ее используют в 90% случаях.
Лапароскопическая холецистэктомия проводится с помощью эндоскопа. Он состоит из:
- лапароскопа – оптической трубки с линзами, видеокамерами и подсветкой;
- инсуффлятора – подает стерильный газ в брюшную полость;
- троакара – трубки со стилетами, предназначенных для прокалывания тканей;
- аспиратора – для промывания полости и откачивания жидкости;
- эндоскопических инструментов – ножниц, степлеров, зажимов и пр.
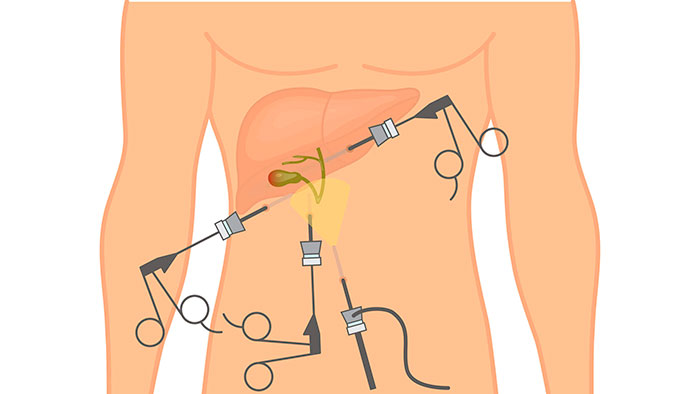
Лапароскопическую операцию по удалению желчного пузыря выполняют через проколы размером 1-1,5 см на животе. Делают 4-5 разрезов, в которые вводят инструментарий. Прямого визуального доступа у врача нет, он ориентируется по изображению на мониторе.
При лапароскопии желчный пузырь удаляют через прокол в области пупка, в конце накладывают швы. По времени операция длится до 2 часов, обычно 40-60 минут.
Лапароскопическое удаление желчного пузыря имеет плюсы и минусы. К преимуществам относят:
- малоинвазивность и, как следствие, быструю реабилитацию и восстановление работоспособности;
- кровопотерю до 30-40 мл;
- уменьшенные боли после вмешательства;
- редкие случаи послеоперационных осложнений.
Недостатками считают ограниченный доступ и невозможность провести вмешательство при спайках, ожирении, воспалении, свищах. Если возникли осложнения при лапароскопии, желчный будут удалять классическим способом – полостным.
Однопортовая лапароскопия – SILS
Усовершенствованный метод эндоскопического вмешательства – хирургия одного прокола. Аббревиатура данного способа удаления желчного пузыря – SILS, от английского singl incision laparoscopic surgery. Это разновидность операции лапароскопии, при которой делается всего один 2-сантиметровый прокол в области пупка.
В разрез вставляют гибкий порт SILS с 3 отверстиями. В них вводят все оборудование. Главное требование – гибкость инструментов. Жесткие будут пересекаться друг с другом, и лапароскопия желчного осложнится.
Преимущества методики – в меньшей инвазивности. Она позволяет:
- делать холецистэктомию пациентам вне зависимости от возраста и анатомических особенностей;
- выполнять одновременно несколько вмешательств из одного разреза;
- сократить болевые ощущения и сроки восстановления. Прокол заживает за 2-4 дня, шрамов не остается, больных выписывают спустя сутки.
Минус однопортовой лапароскопии – продолжительность. Время операции по удалению желчного пузыря – 1,5-2 часа.
Холецистэктомия мини-доступом
Этот метод – разновидность классической лапаротомии. Отличие заключается в меньшем разрезе. Если при полостном вмешательстве его длина 20 см, то при мини-доступе – 3-7 см. У хирурга такой же доступ, как и при открытом способе, однако меньше травмируются ткани, а реабилитация легче.
Продолжительность операции по удалению желчного пузыря минидоступом занимает 2 – 3 часа.
Видео: лапароскопическая холецистэктомия, ход операции
Опасна ли операция: возможные осложнения
Последствия возможны при любом хирургическом вмешательстве, холецистэктомия не исключение. Стандартными послеоперационными ухудшениями считают:
- нагноение и расхождение швов – по вине больного или из-за плохой антисептической обработки;
- боли в области живота, при лапароскопическом вмешательстве – иррадиирующие в зону ключиц и грудины из-за введения газа;
- проблемы с пищеварением – так как желчный пузырь удален, 2 недели отмечают диарею, запор, тошноту, несварение.
При осложненной холецистэктомии или по вине хирурга удаление желчного пузыря может быть опасно для человека. К таким случаям относят:
- повреждения сосудов с последующим кровотечением;
- травмы желчных протоков или пузыря с излиянием секрета в брюшную полость – грозит развитием панкреатита;
- перфорация кишечника, печени, других органов;
- метастазирование опухоли в брюшной полости – происходит, если операция проводилась на фоне рака печени или ЖП.
Риск осложнений при лапароскопии – 0,5-1%.
Если хирургическое вмешательство проводилось с помощью эндоскопа и возникло одно из указанных осложнений, лапароскоп извлекают и проводят лапаротомию, поскольку устранить повреждения можно только через открытый доступ. Таким образом, операция по удалению желчного пузыря занимает больше времени.
Последствие, характерное только для операции лапароскопического удаления, – подкожная эмфизема. Она возникает, когда хирург вводит троакар не в брюшную полость, а под кожу, и закачивает газ в эту область. Чаще встречается у больных с ожирением. Осложнение не опасно: воздух удаляют через прокол или он рассасывается сам.
Как подготовиться к операции
Перед холецистэктомией выполняют предварительные меры. Вначале пациент проходит обследование за 1-1,5 недели до холецистэктомии. Больной сдает:
- общий и биохимический анализы крови;
- коагулограмму;
- анализ крови на гепатит, ВИЧ, сифилис;
- мазок из влагалища – для женщин;
- электрокардиограмму, флюорографию и ультразвуковое исследование органов пищеварения.
По показаниям назначают колоноскопию, холангиопанкреатографию, фиброгастроскопию и другие необходимые анализы. К операции допускают, если показатели в пределах нормы. В противном случае состояние пациента вначале стабилизируют, а потом направляют его в хирургическое отделение.
Схема подходит для планового удаления желчного пузыря. В экстренных случаях у хирургов есть всего два часа на подготовку.
За 2 недели до операции с пациентом беседуют хирург и анестезиолог. Они рассказывают о возможных осложнениях, ходе операции, как удаляют желчный пузырь, и объясняют, как подготовиться к холецистэктомии.
Дальше подготовку к лапароскопии или лапаротомии делают самостоятельно. Она включает:
- диету. За 2 недели до холецистэктомии едят легкоусвояемую пищу, которая не провоцирует желчеобразование;
- выполнение лечебной гимнастики, назначенной врачом;
- употребление легкоусваиваемой пищи накануне операции;
- отказ от еды вечером после 18.00 и от питья после 22.00;
- накануне операции на желчный пузырь и утром – прием слабительных средств совместно с проведением клизм.
С утра пациент моется, надевает чистую одежду и сбривает волосы на животе. Перед операционной снимает украшения, очки, контактные линзы.
Как проходит операция по удалению желчного
При любом способе операции по удалению желчного пузыря делается общий наркоз. Дальнейшее проведение хирургического вмешательства различается. Этапы полостной холецистэктомии:
- разрез по срединной линии живота или под реберной дугой;
- определение и перевязка артерии, снабжающей кровью ЖП;
- отсечение желчного пузыря и его изъятие;
- обработка ложи органа;
- установка дренажей по необходимости;
- наложение швов на раны.
Лапаротомия – сложная операция по удалению желчного пузыря. Проще проводится лапароскопия, но у нее есть нюансы.
Перед проведением лапароскопии желчного пузыря пациента укладывают на спину. Возможны 2 положения: врач становится между ног оперируемого или располагается слева. Затем приступает непосредственно к лапароскопической холецистэктомии, ход операции следующий:
- делают 4 прокола: 1-й – выше или ниже пупка, 2-й – под грудиной, 3-й – в 4-5 см под реберной дугой, 4-й – в области пупка;
- в брюшную полость закачивают углекислый газ, чтобы раздвинуть органы, обеспечить видимость и доступ к желчному пузырю;
- вводят лапароскоп, аспиратор и эндоскопические инструменты;
- накладывают зажимы и отсекают ЖП от желчного протока, соединяющего орган с двенадцатиперстной кишкой;
- перерезают артерию и зашивают ее просвет;
- отделяют пузырь, по мере иссечения прижигая электрокоагулятором кровоточащие раны;
- извлекают ЖП через разрез в пупке;
- промывают оперируемую область антисептиком, откачивают жидкость и зашивают проколы.
Это главные моменты. Подробнее о том, как удаляют желчный пузырь лапароскопией или лапаротомией, расскажет лечащий врач.
Техника выполнения других видов холецистэктомии сходна. Так, SILS лапароскопия желчного пузыря делается, как стандартная, только через один прокол. А вмешательство мини-доступом подобно классической полостной, за исключением длины разреза.
После операции
Период восстановления зависит от способа хирургического вмешательства – открытым или лапароскопическим. В первом случае основная реабилитация займет 3 недели, во втором – 7 дней. К работе возвращаются спустя 1-2 месяца или 20 дней соответственно.
Сколько придется лежать в больнице после удаления желчного пузыря, также связано с хирургическим методом: при лапароскопии выписывают на третьи-пятые сутки, при лапаротомии – спустя 1,5-2 недели.
Вне зависимости от способа пациент должен соблюдать общие рекомендации:
- нельзя переворачиваться на кровати, подниматься или ходить 6-7 часов. Затем нужно осторожно прогуливаться по палате или больничному коридору, чтобы не образовались тромбы;
- запрещено есть и пить в первые сутки;
- нельзя мочить швы;
- 4 недели не поднимать тяжести свыше 3 кг, в последующие – больше 5 кг;
- половую жизнь исключают на 2-8 недель.
Со второго дня употребляют отвары трав, шиповника, обезжиренный кефир. На третьи сутки едят легкий бульон, мягкие фрукты, пюре, смузи. Затем диету расширяют перетертым нежирным мясом, супами, кашами, кисломолочными продуктами. Такого режима питания придерживаются 2 недели.
На следующие полгода под запретом жареное, копченое, специи, консервы, крепкий чай, алкоголь, сладости, свежий хлеб, выпечка. Питаются дробно – маленькими порциями 5-7 раз в день. Температура еды – умеренная, комнатная.
Боли после хирургического вмешательства снимают анальгетиками. Показаны антибиотики для предотвращения инфекции, гепатопротекторы, желчегонные препараты и ферменты для нормализации пищеварения. Дополнительно назначают витамины и физиотерапевтические процедуры.
Видео: реабилитация после холецистэктомии
Удаление желчного – не опасное вмешательство, хотя возможны осложнения и накладываются ограничения в период восстановления. Пациенты быстро возвращаются к прежней жизни. Сроки реабилитации зависят от метода хирургического вмешательства. Быстрее она проходит после лапароскопии или SILS. Но у них высокая стоимость: в среднем 50 тыс. и 92 тыс. рублей соответственно. Дешевле обойдется лапаротомия: цена на классическую около 39 тыс. рублей, на холецистэктомию мини-доступом – 33 тыс. рублей.
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
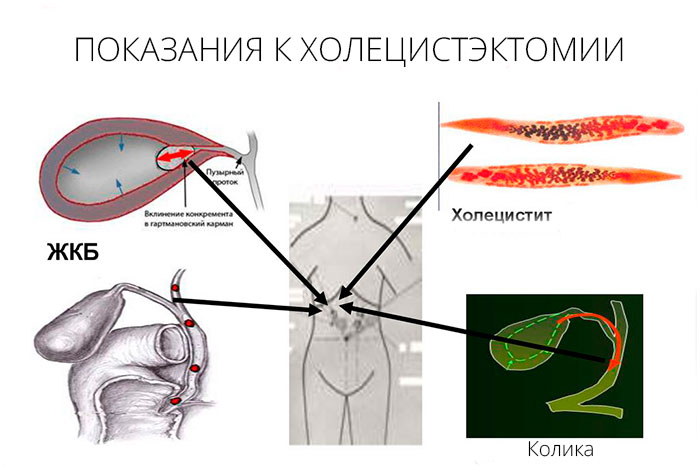
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
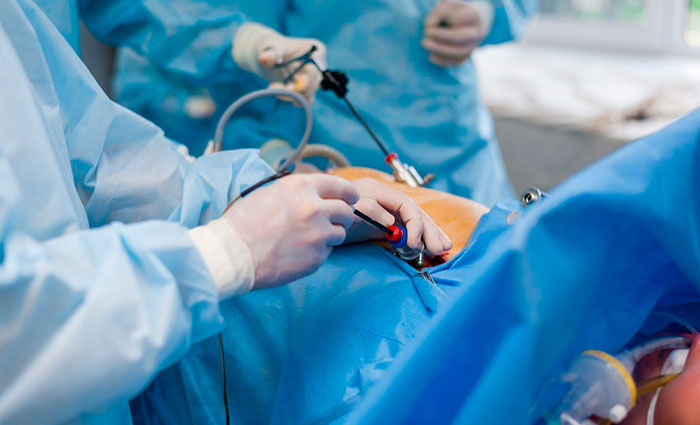
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.

Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие п?



