Операция мини доступ удаление желчного пузыря
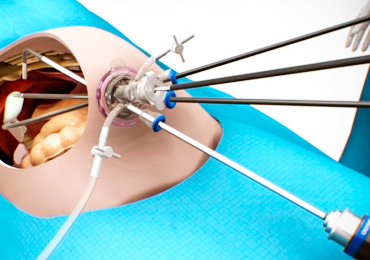
Холецистэктомия из мини-доступа представляет собой малоинвазивную операцию по удалению воспаленного желчного пузыря через маленький разрез под правой реберной дугой. Она абсолютно безопасна и минимально травмирует брюшную стенку и полость.
Данный инновационный метод удаления желчного пузыря, применяемый в хирургическом отделении клиники объединяет в себе достоинства лапаротомии и малоинвазивной хирургии и может использоваться в тех случаях, когда обычная полостная операция противопоказана.
Основные преимущества холецистэктомии из мини-доступа
Главное достоинство данной процедуры заключается в том, что хирург наблюдает за своими действиями непосредственно своими глазами, а не на видеоэкране. Это существенно снижает риск большинства осложнений и исключает ошибки при осуществлении операции. При этом нет сильных болевых ощущений, а желчный пузырь устраняют через разрез размером не более пяти сантиметров, который заживает за кратчайший срок и не оставляет видимого шрама на теле.
Следует выделить и другие плюсы проведения холецистэктомии:
- Продолжительность периода реабилитации составляет всего три-четыре дня;
- Минимальное применение наркоза;
- Нет необходимости принимать обезболивающие средства в послеоперационном периоде, поскольку боли отсутствуют;
- Можно эффективно применять методику при сопутствующих патологиях сердечно-сосудистой, дыхательной и иных систем организма, а также во втором или третьем триместре беременности;
- В брюшной полости не скапливаются газы;
- Вероятность формирования спаек и развития тяжелых осложнений минимальна;
- Не нарушаются функции внешнего дыхания, не возникает пареза кишечника.
Также процедура проводится лицам пожилого возраста, и пациентам, которые до этого перенесли хирургические вмешательства на передней брюшной стенке. Так как такой метод холецистэктомии предполагает минимальное использование наркотических препаратов для анестезии, ее разрешается выполнять людям с ишемическим заболеванием сердца, гипертонией и пороком сердца.
Особенности проведения операции минихолецистэктомии
При осуществлении холецистэктомии из мини-доступа сначала делают вертикальный трансректальный разрез в правом подреберье. Затем желчный пузырь отделяют от печени, а пузырную артерию и проток пересекают и лигируют.
Хирургическое вмешательство осуществляется с применением специальных инструментов, в том числе зеркал и ретракторов, создающих операционное пространство, которое дает возможность оперировать на глубине пяти-двадцати сантиметров, а также визуально следить за ходом процедуры.
Холецистэктомия из мини-доступа не является сложной операцией и не требует продолжительных манипуляций либо привлечения нескольких хирургов. Ее длительность в среднем составляет 30-60 минут. После окончания процедуры, пациент остается под наблюдением специалистов еще на один-два дня.
В день проведения процедуры необходимо отказаться от питья и еды, это позволит минимизировать вероятность возникновения рвоты в процессе вмешательства и после его окончания.
Реабилитация после операции
Пациенту первые шесть часов после операции не следует употреблять пищу и пить воду. Спустя данный период времени можно смачивать губы. Перед тем, как вставать с кровати нужно не забывать о возможной слабости и головокружении.
На второй день разрешается пить маленькими глотками и употреблять пищу в соответствии с диетическим столом номер пять.
На протяжении первых 3-х месяцев воспрещается поднимать вес больше трех килограмм. Также рекомендуется принимать витаминные препараты, это ускорит заживления ран.
Для того чтобы предотвратить развитие осложнений рекомендуется и в дальнейшем придерживаться строгой диеты.
Операция по удалению желчного пузыря в Международном Центре Охраны Здоровья проводится только квалифицированными врачами-хирургами с многолетним стажем работы.
Желчнокаменная болезнь (ЖКБ) широко распространена среди женщин и мужчин. После 60 лет более четверти населения имеют камни в желчном пузыре, которые приводят к острому и хроническому холециститу, холангиту, развитию механической желтухи. Именно желчнокаменная болезнь требует проведения операции холецистэктомии. В Клинике «Константа» ее проводят из мини-доступа, что позволяет избежать выраженной травматизации брюшной стенки, предупредить появление осложнений и сократить период восстановления.
В основе развития желчнокаменной болезни лежит нарушение синтеза и прохождения желчи, что приводит к постепенному формированию камней в желчных протоках и пузыре. Среди предрасполагающих факторов к возникновению данного заболевания:
- пожилой возраст;
- употребление лекарственных препаратов, которые нарушает обмен билирубина и холестерина;
- нерациональное питание;
- эндокринные патологии;
- болезни органов пищеварения.
Специалисты выделяют несколько стадий ЖКБ в зависимости от клинических проявлений:
- Латентная стадия: протекает без выраженных жалоб, в течение первых 10-15 лет каменоносительства болезнь переходит в следующую стадию, может давать осложнения;
- Диспептическая стадия: заболевание сопровождается тяжестью и болью в правом подреберье, вздутием живота, болевыми ощущениями справа, тошнотой и изжогой. Симптомы усиливаются после употребления жирной и жареной пищи, алкоголя и переедания;
- Болевая стадия: сопровождается регулярно возникающими болевыми приступами и признаками желчной колики, которая развивается вследствие нарушения оттока желчи и прогрессирования калькулезного холецистита.
Диагностика желчнокаменной болезни
Наиболее информативным методом диагностики желчнокаменной болезни является УЗИ желчного пузыря. Исследование позволяет выявить патологические деформации стенок ЖП, поджелудочной железы, диагностировать объемные образования и признаки холецистита. Для визуализации желчного пузыря и протоков используют также КТ и МРТ.
Холецистэктомия из мини-доступа
Это малоинвазивная операция по удалению воспаленного и патологически измененного желчного пузыря с помощью минимального лапаротомического доступа. Метод позволяет в разы сократить травматизацию брюшной полости. Благодаря малотравматичности, холецистэктомия проводится даже пациентам, которым противопоказана классическая полостная операция.
Преимущества удаления желчного пузыря в ходе холецистэктомии из мини-доступа:
- минимальное повреждение передней брюшной стенки — желчный пузырь удаляют через разрез 3,5-5 см, который впоследствии заживает легко и быстро, не оставляя заметного шрама на теле;
- быстрое восстановление после операции;
- сокращение количества обезболивающих препаратов за счет уменьшения болей в период восстановления;
- снижение риска образования спаек и развития послеоперационных осложнений;
- раннее восстановление трудоспособности и хорошего самочувствия;
- возможность оперировать пациентов, которым ранее были проведены операции на передней брюшной стенке;
- сокращение срока пребывания в стационаре.
В связи с бессимптомным течением начальной стадии желчнокаменной болезни, специалисты рекомендуют уделять повышенное внимание профилактическим осмотрам и исследованиям. С помощью УЗИ брюшной полости можно выявить начальные признаки застоя желчи и формирования конкрементов и своевременно провести хирургическое лечение. Если есть показания к оперативному удалению желчного пузыря, не стоит откладывать операцию. Желчнокаменная болезнь может осложниться перитонитом, холециститом, формированием свищей и другими опасными для жизни осложнениями.
В Клинике «Константа» проводятся операции из мини-доступа, в ходе которых можно без выраженной травматизации удалить патологически измененный желчный пузырь. Наши пациенты проходят комплексное обследование на догоспитальном этапе, который включает лабораторную инструментальную диагностику, а также консультации специалистов. Обследование занимает несколько дней, после чего уже можно проводить холецистэктомию.
Операционные Клиники «Константа» оснащены необходимым оборудованием для проведения малотравматичных хирургических вмешательств с высокой эффективностью. Проценты находится под контролем квалифицированных врачей и медицинских сестер как во время холецистэктомии, так и в раннем послеоперационном периоде. Постоянное наблюдение специалистов, применение инновационного оборудования позволяют свести на нет риск развития осложнений после операции.
Узнайте больше о проведении холецистэктомии у специалиста Клиники «Константа» в Ярославле, записавшись на консультацию по телефону:
(4852) 37-00-85
Ежедневно с 8:00 до 20:00
Записаться на консультацию
Операция по удалению желчного пузыря – основной метод лечения заболевания билиарной системы. Несмотря на развитие методов консервативной терапии, полностью избавить от патологий органа может только хирургическое вмешательство. Есть несколько видов операции. Какой из них будет выбран – зависит от состояния пациента и технической базы клиники.
Что такое холецистэктомия
Желчный пузырь (ЖП) – грушевидный орган, находящийся под печенью. Он предназначен для накопления желчи и ее заброса в двенадцатиперстную кишку. Неправильное питание, нездоровый образ жизни и нарушение обменных процессов приводят к заболеваниям ЖП. Орган и протоки могут воспаляться, закупориваться камнями. В таких случаях назначают операцию по удалению желчного пузыря.
Вне зависимости от метода удаления все операции называются холецистэктомия. Для указания типа вмешательства добавляют определяющее слово – лапароскопическая, полостная, мини-доступом, однопортовая.
Хотя орган не жизненно важен, вмешательство проводят хирурги с большим клиническим опытом. Неправильное удаление желчного пузыря грозит тяжелыми последствиями: кровотечениями, повреждениями печени и находящихся рядом органов, излиянием желчи.
Когда нужна операция
Показаниями к холецистэктомии выступают патологии желчного пузыря и его протоков, не поддающиеся медикаментозному лечению. Среди них:
- Желчнокаменная болезнь (ЖКБ). Часто становится причиной для операции. Сопровождается образованием конкрементов, которые закупоривают протоки, провоцируют желчную колику, угрожают прободением желчного пузыря и перитонитом.
- Калькулезный холецистит – одно из проявлений ЖКБ. Характеризуется болями в правом подреберье, горьким привкусом, тошнотой, желчной коликой.
- Холецистит – воспаление стенок желчного пузыря, может распространяться на соседние органы. К нему приводят желчекаменная болезнь, локальное нарушение кровообращения. Холецистэктомию по этой причине чаще делают у взрослых пожилого возраста.
- Холестероз. Проявляется отложением жиров в стенке желчного пузыря. Может выявляться случайно, в таких случаях операция холецистэктомии назначается после планового обследования.
- Полипоз. Это образование доброкачественных опухолей – полипов. Показаниями к удалению выступают новообразования, которые быстро растут и превышают 10 мм. Такие формирования склонны малигнизироваться.
Однако есть случаи, когда желчный пузырь не вырезают. Абсолютные противопоказания – острый инфаркт и инсульт, гемофилия, беременность в I и II триместре, перитонит.
Холецистэктомию с осторожностью назначают при желтухе, циррозе, панкреатите, язве желудка и двенадцатиперстной кишки. Вмешательство нежелательно, если диагностирован острый холецистит, длящийся от 3 суток, или пациент в ближайшие полгода перенес операции. Будут ли удалять желчный пузырь с указанными состояниями, рассматривается индивидуально.
Рак желчного пузыря, ожирение III и IV степени, спайки и уплотнения в шейке органа – противопоказания для лапароскопической холецистэктомии (ЛХЭ). Выбирают лапаротомию.
Виды и особенности операций по удалению желчного пузыря
Есть 2 типа холецистэктомии – экстренный и плановый. Первый проводят пациентам с острыми состояниями в день госпитализации. Второй назначают в стандартном порядке, дают 10-14 суток на подготовку к удалению желчного пузыря.
Операция классифицируется по методу проведения. Существуют следующие виды холецистэктомии: лапаротомия, мини-доступом, лапароскопическое вмешательство – классическое и однопортовое. Сколько длится операция по удалению, зависит от техники выполнения, анатомических особенностей, осложнений. Время проведения варьируется от 40 минут до 6 часов.
Открытая полостная операция – лапаротомия
Классическую холецистэктомию делают через разрез – посередине живота или под реберной дугой. Ее назначают, когда невозможно выполнить вмешательство другим способом: при подозрении на онкологию, спайках, ожирении от III степени, риске повреждений стенок желчного, находящихся рядом органов и сосудов.
Такое вмешательство называется лапаротомия. Полостная операция на желчном ранее использовалась повсеместно. Сегодня ее вытеснили современные методы, а к полостному способу прибегают, если нельзя применить другие.
Преимущество лапаротомии – беспроблемный доступ. Врач может осмотреть и исследовать органы.
Сколько времени длится полостная операция по удалению желчного пузыря, зависит от телосложения пациента, есть ли воспаление или камни, осложнений.
В среднем для вырезания органа требуется 4 часа. Даже если возникнут трудности, максимальное время, сколько продлится вмешательство, – 6 часов.
Лапароскопическая холецистэктомия
Операция по удалению желчного с помощью лапароскопа – самая распространенная. Ее используют в 90% случаях.
Лапароскопическая холецистэктомия проводится с помощью эндоскопа. Он состоит из:
- лапароскопа – оптической трубки с линзами, видеокамерами и подсветкой;
- инсуффлятора – подает стерильный газ в брюшную полость;
- троакара – трубки со стилетами, предназначенных для прокалывания тканей;
- аспиратора – для промывания полости и откачивания жидкости;
- эндоскопических инструментов – ножниц, степлеров, зажимов и пр.
Лапароскопическую операцию по удалению желчного пузыря выполняют через проколы размером 1-1,5 см на животе. Делают 4-5 разрезов, в которые вводят инструментарий. Прямого визуального доступа у врача нет, он ориентируется по изображению на мониторе.
При лапароскопии желчный пузырь удаляют через прокол в области пупка, в конце накладывают швы. По времени операция длится до 2 часов, обычно 40-60 минут.
Лапароскопическое удаление желчного пузыря имеет плюсы и минусы. К преимуществам относят:
- малоинвазивность и, как следствие, быструю реабилитацию и восстановление работоспособности;
- кровопотерю до 30-40 мл;
- уменьшенные боли после вмешательства;
- редкие случаи послеоперационных осложнений.
Недостатками считают ограниченный доступ и невозможность провести вмешательство при спайках, ожирении, воспалении, свищах. Если возникли осложнения при лапароскопии, желчный будут удалять классическим способом – полостным.
Однопортовая лапароскопия – SILS
Усовершенствованный метод эндоскопического вмешательства – хирургия одного прокола. Аббревиатура данного способа удаления желчного пузыря – SILS, от английского singl incision laparoscopic surgery. Это разновидность операции лапароскопии, при которой делается всего один 2-сантиметровый прокол в области пупка.
В разрез вставляют гибкий порт SILS с 3 отверстиями. В них вводят все оборудование. Главное требование – гибкость инструментов. Жесткие будут пересекаться друг с другом, и лапароскопия желчного осложнится.
Преимущества методики – в меньшей инвазивности. Она позволяет:
- делать холецистэктомию пациентам вне зависимости от возраста и анатомических особенностей;
- выполнять одновременно несколько вмешательств из одного разреза;
- сократить болевые ощущения и сроки восстановления. Прокол заживает за 2-4 дня, шрамов не остается, больных выписывают спустя сутки.
Минус однопортовой лапароскопии – продолжительность. Время операции по удалению желчного пузыря – 1,5-2 часа.
Холецистэктомия мини-доступом
Этот метод – разновидность классической лапаротомии. Отличие заключается в меньшем разрезе. Если при полостном вмешательстве его длина 20 см, то при мини-доступе – 3-7 см. У хирурга такой же доступ, как и при открытом способе, однако меньше травмируются ткани, а реабилитация легче.
Продолжительность операции по удалению желчного пузыря минидоступом занимает 2 – 3 часа.
Видео: лапароскопическая холецистэктомия, ход операции
Опасна ли операция: возможные осложнения
Последствия возможны при любом хирургическом вмешательстве, холецистэктомия не исключение. Стандартными послеоперационными ухудшениями считают:
- нагноение и расхождение швов – по вине больного или из-за плохой антисептической обработки;
- боли в области живота, при лапароскопическом вмешательстве – иррадиирующие в зону ключиц и грудины из-за введения газа;
- проблемы с пищеварением – так как желчный пузырь удален, 2 недели отмечают диарею, запор, тошноту, несварение.
При осложненной холецистэктомии или по вине хирурга удаление желчного пузыря может быть опасно для человека. К таким случаям относят:
- повреждения сосудов с последующим кровотечением;
- травмы желчных протоков или пузыря с излиянием секрета в брюшную полость – грозит развитием панкреатита;
- перфорация кишечника, печени, других органов;
- метастазирование опухоли в брюшной полости – происходит, если операция проводилась на фоне рака печени или ЖП.
Риск осложнений при лапароскопии – 0,5-1%.
Если хирургическое вмешательство проводилось с помощью эндоскопа и возникло одно из указанных осложнений, лапароскоп извлекают и проводят лапаротомию, поскольку устранить повреждения можно только через открытый доступ. Таким образом, операция по удалению желчного пузыря занимает больше времени.
Последствие, характерное только для операции лапароскопического удаления, – подкожная эмфизема. Она возникает, когда хирург вводит троакар не в брюшную полость, а под кожу, и закачивает газ в эту область. Чаще встречается у больных с ожирением. Осложнение не опасно: воздух удаляют через прокол или он рассасывается сам.
Как подготовиться к операции
Перед холецистэктомией выполняют предварительные меры. Вначале пациент проходит обследование за 1-1,5 недели до холецистэктомии. Больной сдает:
- общий и биохимический анализы крови;
- коагулограмму;
- анализ крови на гепатит, ВИЧ, сифилис;
- мазок из влагалища – для женщин;
- электрокардиограмму, флюорографию и ультразвуковое исследование органов пищеварения.
По показаниям назначают колоноскопию, холангиопанкреатографию, фиброгастроскопию и другие необходимые анализы. К операции допускают, если показатели в пределах нормы. В противном случае состояние пациента вначале стабилизируют, а потом направляют его в хирургическое отделение.
Схема подходит для планового удаления желчного пузыря. В экстренных случаях у хирургов есть всего два часа на подготовку.
За 2 недели до операции с пациентом беседуют хирург и анестезиолог. Они рассказывают о возможных осложнениях, ходе операции, как удаляют желчный пузырь, и объясняют, как подготовиться к холецистэктомии.
Дальше подготовку к лапароскопии или лапаротомии делают самостоятельно. Она включает:
- диету. За 2 недели до холецистэктомии едят легкоусвояемую пищу, которая не провоцирует желчеобразование;
- выполнение лечебной гимнастики, назначенной врачом;
- употребление легкоусваиваемой пищи накануне операции;
- отказ от еды вечером после 18.00 и от питья после 22.00;
- накануне операции на желчный пузырь и утром – прием слабительных средств совместно с проведением клизм.
С утра пациент моется, надевает чистую одежду и сбривает волосы на животе. Перед операционной снимает украшения, очки, контактные линзы.
Как проходит операция по удалению желчного
При любом способе операции по удалению желчного пузыря делается общий наркоз. Дальнейшее проведение хирургического вмешательства различается. Этапы полостной холецистэктомии:
- разрез по срединной линии живота или под реберной дугой;
- определение и перевязка артерии, снабжающей кровью ЖП;
- отсечение желчного пузыря и его изъятие;
- обработка ложи органа;
- установка дренажей по необходимости;
- наложение швов на раны.
Лапаротомия – сложная операция по удалению желчного пузыря. Проще проводится лапароскопия, но у нее есть нюансы.
Перед проведением лапароскопии желчного пузыря пациента укладывают на спину. Возможны 2 положения: врач становится между ног оперируемого или располагается слева. Затем приступает непосредственно к лапароскопической холецистэктомии, ход операции следующий:
- делают 4 прокола: 1-й – выше или ниже пупка, 2-й – под грудиной, 3-й – в 4-5 см под реберной дугой, 4-й – в области пупка;
- в брюшную полость закачивают углекислый газ, чтобы раздвинуть органы, обеспечить видимость и доступ к желчному пузырю;
- вводят лапароскоп, аспиратор и эндоскопические инструменты;
- накладывают зажимы и отсекают ЖП от желчного протока, соединяющего орган с двенадцатиперстной кишкой;
- перерезают артерию и зашивают ее просвет;
- отделяют пузырь, по мере иссечения прижигая электрокоагулятором кровоточащие раны;
- извлекают ЖП через разрез в пупке;
- промывают оперируемую область антисептиком, откачивают жидкость и зашивают проколы.
Это главные моменты. Подробнее о том, как удаляют желчный пузырь лапароскопией или лапаротомией, расскажет лечащий врач.
Техника выполнения других видов холецистэктомии сходна. Так, SILS лапароскопия желчного пузыря делается, как стандартная, только через один прокол. А вмешательство мини-доступом подобно классической полостной, за исключением длины разреза.
После операции
Период восстановления зависит от способа хирургического вмешательства – открытым или лапароскопическим. В первом случае основная реабилитация займет 3 недели, во втором – 7 дней. К работе возвращаются спустя 1-2 месяца или 20 дней соответственно.
Сколько придется лежать в больнице после удаления желчного пузыря, также связано с хирургическим методом: при лапароскопии выписывают на третьи-пятые сутки, при лапаротомии – спустя 1,5-2 недели.
Вне зависимости от способа пациент должен соблюдать общие рекомендации:
- нельзя переворачиваться на кровати, подниматься или ходить 6-7 часов. Затем нужно осторожно прогуливаться по палате или больничному коридору, чтобы не образовались тромбы;
- запрещено есть и пить в первые сутки;
- нельзя мочить швы;
- 4 недели не поднимать тяжести свыше 3 кг, в последующие – больше 5 кг;
- половую жизнь исключают на 2-8 недель.
Со второго дня употребляют отвары трав, шиповника, обезжиренный кефир. На третьи сутки едят легкий бульон, мягкие фрукты, пюре, смузи. Затем диету расширяют перетертым нежирным мясом, супами, кашами, кисломолочными продуктами. Такого режима питания придерживаются 2 недели.
На следующие полгода под запретом жареное, копченое, специи, консервы, крепкий чай, алкоголь, сладости, свежий хлеб, выпечка. Питаются дробно – маленькими порциями 5-7 раз в день. Температура еды – умеренная, комнатная.
Боли после хирургического вмешательства снимают анальгетиками. Показаны антибиотики для предотвращения инфекции, гепатопротекторы, желчегонные препараты и ферменты для нормализации пищеварения. Дополнительно назначают витамины и физиотерапевтические процедуры.
Видео: реабилитация после холецистэктомии
Удаление желчного – не опасное вмешательство, хотя возможны осложнения и накладываются ограничения в период восстановления. Пациенты быстро возвращаются к прежней жизни. Сроки реабилитации зависят от метода хирургического вмешательства. Быстрее она проходит после лапароскопии или SILS. Но у них высокая стоимость: в среднем 50 тыс. и 92 тыс. рублей соответственно. Дешевле обойдется лапаротомия: цена на классическую около 39 тыс. рублей, на холецистэктомию мини-доступом – 33 тыс. рублей.



