Он прожил после операции на рак желудка
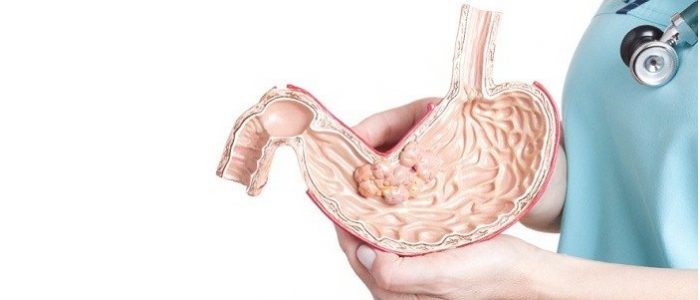
Онкология в большинстве случаев — не приговор. Рак желудка 3 степени поддается лечению и может иметь благоприятные прогнозы. Конечно же, для этого нужны своевременная диагностика, усилия врачей и ответственность пациента. Ведь оперативное лечение — это только начало пути. И то, насколько успешным будет его окончание во многом зависит от поведения больного и квалификации доктора.

Показания и противопоказания к операции
Онкологический процесс в желудке редко развивается спонтанно. Обычно ему предшествуют предраковые заболевания, например, полипоз, язва или гастрит. Пациенты, имеющие хроническое течение этих патологий, списывают появление новых симптомов на обострение болезни и не обращаются к врачу. Именно поэтому большая часть оперативных вмешательств проводится, когда рак достиг 2 или 3 стадии. Решение о проведении операции принимается, если во время ФГДС и других обследований обнаружены такие показатели, как:
- Тотальное или локальное поражение желудка опухолью без отдаленных метастаз.
- Прорастание новообразования кардиальной части на малую кривизну и тело желудка.
- Множественное поражение органа опухолями или полипами.
- Прорастание рака в печень, поджелудочную железу, поперечную ободочную кишку или ее брыжейку.
Повышенное внимание врача обращено к пациентам, которые жалуются на стабильную гипертермию, резкое похудение, частую изжогу, а также на рвоту, зачастую с примесью крови, после чего наступает облегчение. Застой пищи внутри органа приводит к процессам гниения и появлению неприятного запаха при отрыжке, боли и нарастающей интоксикации. Зачастую состояние пациента или присутствие сопутствующих патологий делает невозможным оперативное вмешательство. Противопоказаниями к проведению операции станут такие состояния, как:
 Если у пациента нарушения свертываемости крови, то операционное вмешательство по удалению опухоли делать нельзя.
Если у пациента нарушения свертываемости крови, то операционное вмешательство по удалению опухоли делать нельзя.
- рак с метастазами в отдаленные органы и лимфоузлы;
- асцит;
- пороки сердца;
- неконтролированная гипертония;
- эндокринные заболевания;
- тяжелые формы почечной и печеночной недостаточности;
- нарушения свертываемости крови.
Вернуться к оглавлению
Какие виды операций проводят при онкологии желудка?
В зависимости от локализации рака, его структуры, размера и наличия метастаз, показаны различные методики оперативного вмешательства. Если опухоль локализована в определенном отделе желудка и не проросла в соседние органы, то проводят резекцию 2/3 или ¾ части органа. Полная гастрэктомия показана при массивном поражении со втягиванием в процесс 12-перстной кишки или пищевода. 2 стадия рака с метастазами в лимфатические узлы требует проведения лимфодиссекции. В этом случае вместе с желудком удаляют пораженные лимфоузлы, сосуды и жировую прослойку.
Рак желудка 3 стадии и 4 считается неоперабельными состояниями. В этом случае для продления жизни пациента и уменьшения его страданий накладывают гастростому, чтобы избежать раздражения и повреждения пищей раковой опухоли.
Вернуться к оглавлению
Послеоперационная реабилитация
 Реабилитация после хирургии включает в себя не только диету, но и прием медикаментов, устраняющих тошноту и обезболивающих.
Реабилитация после хирургии включает в себя не только диету, но и прием медикаментов, устраняющих тошноту и обезболивающих.
Восстановление пациента после резекции желудка длительное. Оно заключается в соблюдении диеты, прохождении курса химиотерапии, лучевой терапии или таргетного лечения. Непосредственно сразу после операции пациенту прописывают обезболивающие средства, витамины В1, В6, С, фолиевую кислоту, препараты против тошноты, диареи и нормализации АД. Что касается питания, то через 48—72 часа после резекции пациенту начинают давать жидкую пищу и воду, наблюдая при этом за работой желудка и кишечника. Когда появится и нормализуется стул, можно вводить протертый постные супы и каши. Частое дробное питание должно состоять из легкоусвояемой, высококалорийной с большим содержанием белка, углеводов и животных жиров пищи. Категорически запрещены жареные блюда, любые специи и маринады. Для коррекции метаболических расстройств назначают заместительную или ферментотерапию в зависимости от кислотности желудочного сока.
Через 1—1,5 месяца после операции можно начинать первый курс реабилитационных мероприятий, например, лечебную физкультуру, дыхательную гимнастику, электросон, КВЧ-терапию, бальнеолечение. Это сократит период реабилитации, активизирует секреторную и моторную функцию органов пищеварения, укрепит мышцы брюшного пресса, нормализует работу сердечно-сосудистой и дыхательной систем.
Вернуться к оглавлению
Какие послеоперационные осложнения могут возникнуть?
К сожалению, не всегда возможно стопроцентное излечение от рака, особенно если заболевание диагностировалось на 2 степени или позже. Да, удаляется опухоль — основная проблема, но возможно развитие других патологических процессов, которые нарушают нормальный образ жизни пациента. Среди частых осложнений после гастрэктомии любой сложности такие, как:
 Частичное или полное удаление желудка нередко сопровождается осложнениями, одним из которых есть вздутие живота.
Частичное или полное удаление желудка нередко сопровождается осложнениями, одним из которых есть вздутие живота.
- анемия;
- метастазирование;
- вздутие и боль в животе;
- демпинг-синдром;
- эзофагит;
- гастрит культи;
- анацидное и гипоацидное состояние;
- колит;
- понос;
- перитонит.
Вернуться к оглавлению
Сколько живут после операции?
Удаление желудка с раковой опухолью не всегда ставит точку в жизни пациента. Жить без этого полого органа, если его резекция проведена на ранней стадии рака, можно еще долгие годы при соблюдении определенных правил. Сложнее обстоят дела, если болезнь диагностирована в более поздние сроки. Продолжительность жизни в этом случае зависит от наличия или отсутствия метастаз. Пятилетняя выживаемость в первом случае составляет 15—35%, а во втором — 65—80%.
Рак желудка относится к весьма распространенным злокачественным заболеваниям, занимая наряду с онкологическими поражениями молочной железы, легких, кожи и толстого отдела кишечника печально лидирующие позиции. Чаще всего эту патологию можно диагностировать у людей старше 50 лет, при этом больных мужчин на 20% больше, чем представительниц слабого пола.
Рак желудка опасен не только как злокачественное новообразование, но и своими осложнениями, которые представляют непосредственную опасность для жизни больного. Самые часто встречаемые осложнения рака желудка, которые могут вызвать смерть больного – это прободение или перфорация опухоли, перекрытие ею просвета желудка (стеноз) и кровотечение. Важнейшими факторами успешного лечения этого онкологического заболевания являются ранняя диагностика, определение его степени, проведение лучевой и химиотерапии после операции, обеспечивающие положительный прогноз у больных.
Длительность жизни
Вопрос о том, сколько живут с раком желудка, есть ли смысл в операции, несомненно, волнует многих. Для прогнозирования результатов терапии в онкологии используется термин «пятилетняя выживаемость», который предполагает, что если пациент после проведенного лечения живет 5 лет, он считается абсолютно здоровым. Если же болезнь была обнаружена слишком поздно, и итог уже предрешен, больной должен чувствовать заботу и участие родных и близких, обеспечивающих достойное качество жизни, пока не наступит смерть.
Общая выживаемость при онкозаболеваниях желудка после проведения операции составляет около 20% всех больных.
Такой низкий показатель обоснован обнаружением заболевания на поздних стадиях. Однако каждый отдельный случай индивидуален, и выживаемость конкретного больного и продолжительность его жизни после операции не может подчиняться общей статистике.
В странах, имеющих высокий уровень медицинского обслуживания, онкологические заболевания выявляют на ранней степени, в связи с чем статистика смертности и позитивный прогноз выглядят оптимистично. Так при условии ранней диагностики пятилетняя выживаемость при раке желудка в Японии составляет около 80-90%.
В России статистическая картина, отражающая выявление и выживаемость больных, выглядит следующим образом:
- 0 стадия, выявленная на раннем сроке, после грамотного лечения и при правильном питании подлежит полному излечению;
- I стадия выявляется у 10-20% пациентов, пятилетняя выживаемость при этом находится на уровне 60-80%;
- II-III степени заболевания, при которых наблюдается поражение региональных лимфатических узлов, рак диагностируется у трети пациентов, выживаемость составляет 15-50%;
- IV стадия заболевания с метастазами в органы определяется у половины заболевших, пятилетняя выживаемость при этом – не выше 5-7%.
Помимо степени запущенности заболевания на выживаемость пациентов оказывают влияние также такие факторы, как:
- Характер опухоли;
- Состояние организма больного и наличие сопутствующих заболеваний;
- Проведенное лечение до и после операции.
Позитивный прогноз у больных с онкологией желудка в первую очередь определяется возможностью проведения радикальной операции, и только незначительный процент непрооперированных пациентов живет более 5 лет. Отдаленное распространение метастазов также значительно сокращает продолжительность жизни пациентов. В такой ситуации не спасает даже проведение операции – смерть наступает менее чем за 2 года.
Причины развития рака
Рак возникает из генетически чужеродных опухолевых клеток с признаками агрессии, которым свойственны:
- быстрый рост со способностью делиться каждые 30 минут;
- прорастание в ткани с последующим разрушением их;
- метастазирование, при котором клетки распространяются по лимфатическим и кровеносным сосудам в другие органы, после чего получает рост вторичное новообразование;
- повышенная васкуляризация, или выделение специфических веществ, стимулирующих рост сосудов, что влечет за собой увеличение притока крови и питания к новообразованию с одновременным «обкрадыванием» близлежащих здоровых тканей;
- токсинообразование, или отравление всего организма выделяемыми злокачественной опухолью ядами, приводящее к его полному истощению.
Основными причинами возникновения рака в желудке являются:
- вирусы, способные изменять геном клетки (папилломавирус, вирус Эпштейна-Барр);
- носительство Helicobacter pylori;
- химические вещества-канцерогены, избирательно действующие и изменяющие ДНК клеток;
- неправильное питание с систематическим чрезмерным употреблением острой, жареной пищи, раздражающей слизистую оболочку желудка;
- ионизирующее излучение, изменяющее геном клеток (радиация, рентгеновские лучи);
- смолы и никотин, которые представляют собой мощные канцерогены;
- иммунодефицитное состояние;
- генетическая предрасположенность.
Кроме перечисленных причин образования опухолевых клеток в желудке имеются некоторые заболевания, которые способны спровоцировать развитие рака, в том числе:
- Хронический атрофический гастрит;
- Эрозия или язва желудка;
- Полипы;
- Дуоденогастральный рефлюкс.
Виды онкологических заболеваний
Классификация злокачественных новообразований желудка поводится по следующим критериям:
- гистологический тип клеток новообразования;
- клиническая стадия;
- тип роста опухоли.
По гистологическому типу клеток различают такие виды рака желудка, как:
- перстневидноклеточный рак, образующийся из бокаловидных клеток, продуцирующих слизь;
- плоскоклеточный рак, являющийся результатом перерождения эпителиальных клеток желудка;
- аденокарцинома, развивающаяся из секреторных клеток слизистой органа;
- железистый рак, возникающий вследствие трансформации железистых клеток;
- недифференцированный рак, представляющий собой опухоль, которая развивается из незрелых, не прошедших дифференцирование клеток слизистой желудка.
Недифференцированный рак обладает быстрым ростом, наличием метастазов и максимально выраженной злокачественностью и часто приводит к такому печальному исходу, как смерть больного.
По типу роста патологии рак желудка делится на:
- Кишечный тип, при котором клетки связаны между собой, а опухоль медленно растет в полость органа (железистый рак, аденокарцинома);
- Диффузный тип, характеризующийся тем, что клетки опухоли не связаны между собой, и само новообразование не выдается в полость (недифференцированный рак).
В зависимости от выраженности процесса можно выделить 5 клинических стадий рака желудка, а именно:
- 0 стадия – опухоль имеет небольшой размер, не прорастает базальную мембрану и не имеет метастазов; ее удаление на ранней стадии дает позитивный прогноз в излечивании рака;
- I стадия – новообразование, не выходящее за пределы желудка, лимфоузлы могут содержать опухолевые клетки;
- II стадия – опухоль прорастает через мышечный слой стенки органа и присутствует в нескольких лимфатических узлах; при этом прогноз менее благоприятный, обязательны удаление новообразования и химиотерапия;
- III стадия – новообразование прорастает через все стенки, и его клетки обнаруживаются в 6-7 лимфатических узлах и в соединительной ткани вокруг желудка;
- IV стадия – неоперабельная опухоль, удаление которой уже нецелесообразно, поражает большинство лимфоузлов, давая метастазы в такие органы, как пищевод, поджелудочная железа и печень; прогноз крайне неблагоприятный, проводится обезболивающая терапия.
Признаки рака желудка
Услышав страшный диагноз «рак желудка», люди задаются вопросом: «Сколько живут с этим заболеванием?» Прогноз зависит не только от физического состояния человека, но и от степени запущенности злокачественной патологии. Чтобы не потерять драгоценное время, нужно не пропустить симптомы и признаки, указывающие на возможное развитие патологии.
Первые симптомы, позволяющие предположить рак желудка, следующие:
- Тошнота;
- Длительная изжога;
- Чувство переполнения желудка после приема пищи;
- Снижение аппетита и прогрессирующее похудение;
- Апатия и депрессия;
- Нарушение сна;
- Бледность кожных покровов.
И хоть эти симптомы и не являются специфическими, при их появлении необходимо посетить врача и пройти полное обследование. Раннее выявление рака даст шанс на благополучный прогноз.
На более поздних стадиях на заболевание указывают такие симптомы, как:
- анемия;
- прогрессирующее снижение веса;
- хронические боли в животе, становящиеся более интенсивными и нестерпимыми, отдающие в поясницу и спину;
- постоянная тошнота и рвота, не приносящая облегчения;
- желудочно-кишечные кровотечения;
- слабость;
- бледность слизистых и кожи;
- диспепсия.
Диагностика заболевания
Симптомы злокачественной патологии должны служить побуждающим фактором для визита к врачу. Сегодня в онкологии с успехом применяется целый ряд инструментальных и лабораторных методов, дающих возможность выявления заболевания и его степени.
В их числе:
- Фиброгастродуоденоскопия;
- Биопсия пораженной ткани с дальнейшим гистологическим исследованием;
- МРТ и компьютерная томография органов пищеварительного тракта;
- УЗИ печени и органов брюшной полости;
- Онкомаркеры ЖКТ с определением уровня РЭА (раково-эмбрионального антигена).
Методы терапии
На вопрос «Сколько можно прожить после операции при раке желудка?» невозможно ответить однозначно.
Лечение заболевания и положительный прогноз зависят от стадии патологического процесса:
- на стадии 0 и I можно проводить органосберегающие операции, предусматривающие удаление новообразования с последующим прохождением курса химиотерапии;
- стадия II предполагает операции по частичному удалению органа и лимфоузлов с применением затем длительной химиотерапии;
- на последних стадиях III и IV целесообразности в проведении операции нет, осуществляются мероприятия по обезболиванию и выведению из организма токсинов, пока не наступит смерть больного.
Чтобы человека не волновал вопрос о том, как бороться с раком желудка и сколько живут после проведенного лечения, необходимо внимательно относиться к своему здоровью. Для профилактики возникновения и развития онкологического заболевания необходимым является своевременное лечение острых, хронических и предраковых заболеваний, отказ от курения и алкоголя, правильное сбалансированное питание.
Автор: Загороднюк Михаил Петрович,
специально для сайта Zhkt.ru
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая

Основным методом лечения злокачественных новообразований желудка является хирургическая операция. Если у пациента диагностирован рак желудка I─III стадии, то радикальное удаление всех пораженных органов и тканей ─ единственный реальный шанс на выздоровление.
Методы хирургического лечения
Выбор тактики и объема оперативного вмешательства зависит от локализации опухоли и степени распространенности онкологического процесса. Во время операции орган может быть удален полностью или частично.
В некоторых ситуациях требуется удаление соседних структур, пораженных опухолью (селезенки, части поджелудочной железы, пищевода и печени, петлей кишечника).
Целью хирургического лечения является полное иссечение опухоли в здоровых тканях со всем связочным аппаратом и близлежащими лимфоузлами, которые в первую очередь поражаются метастазами.
От того какое количество лимфоузлов будет удалено, во многом зависит успех операции и прогноз выживаемости. Согласно современным международным рекомендациям, диссекции (удалению) подлежат не менее 15 регионарных лимфатических узлов.
Основные методы хирургического лечения:
- тотальная гастрэктомия;
- субтотальная (частичная) резекция, которая подразделяется на дистальную и проксимальную.
Тотальная гастрэктомия – полное удаление органа, обоих сальников, клетчатки и регионарных лимфатических узлов. Операция показана при опухоли, расположенной в средней трети желудка, раке макроскопической формы роста, синдроме наследственного диффузного рака и недифференцированных формах патологии.
В результате вмешательства формируется пищеводно-кишечный анастомоз: пищевод напрямую соединяется с тонким кишечником.
Проксимальная субтотальная резекция проводится при экзофитной опухоли дна и верхней трети желудка, которая не распространяется на розетку кардии. По окончании операции накладывается анастомоз между желудком и пищеводом.
Дистальная резекция показана при экзофитном опухолевом процессе в антральном отделе (рак нижней трети) или небольшой опухоли в средней трети желудка.
Операция может быть выполнена двумя способами:
- по Бильрот 1─ удаляется 1/3 желудка, формируется гастродуоденальный анастомоз по типу «конец в конец»;
- по Бильрот 2 – удаляется 2/3 желудка, накладывается анастомоз «бок в бок» между культей желудка и тощей кишкой, с частичным выключением двенадцатиперстной кишки из процесса пищеварения.
Оперативный доступ выбирается с учетом локализации опухоли и общего состояния пациента. Разрез делается по грудной клетке в области ребер (чрезплевральный доступ) или по передней брюшной стенке (чрезбрюшинный доступ). Послеоперационный рубец может располагаться как на грудной клетке, так и в средних отделах брюшной полости.
Подготовка к операции
Перед хирургическим вмешательством, с целью уточнения стадии заболевания и выработки плана лечения, проводится ряд диагностических мероприятий:
- Сбор анамнеза и физикальный осмотр
- Развернутый анализ крови (общий и биохимический)
- Клинический анализ мочи
- Анализ кала на скрытую кровь
- ЭКГ
- Рентгенологическое обследование грудной клетки в двух проекциях
- УЗИ органов брюшной полости
- КТ, МРТ пораженной области
- Гастроскопия с гистологией биоптата
- Анализ на онкомаркеры СА 72-4, РЭА, Са 19.9
- Колоноскопия
- Предоперационная диагностическая лапароскопия показана пациентам с тотальным и субтотальным поражением желудка. Данное исследование проводится с целью исключения канцероматоза брюшины и определения метастазов в органах брюшной полости, которые не были обнаружены неинвазивными методами.
- При наличии показаний назначается дополнительные клинические обследования и консультации врачей-специалистов.
- При повышенном риске инфекционных осложнений показан прием антибактериальных препаратов.
- За несколько недель до оперативного вмешательства пациенту необходимо начать придерживаться специальной диеты с отказом от агрессивной пищи. Продукты употребляются преимущественно в измельченном виде, малыми порциями.
- За 7─10 дней до проведения операции отменяется прием антикоагулянтов и нестероидных противовоспалительных препаратов.
- Немаловажное значение имеет психологический настрой больного и вера в скорейшую победу над недугом. Поддержка родственников и друзей помогает настроиться на положительный результат лечения.
Противопоказания
Операция на желудке при раке не всегда целесообразна:
- Отдаленные метастазы в органах и лимфатических узлах. В такой ситуации оперативное вмешательство проводится исключительно при наличии жизненных показаний, при развитии грозных осложнений: кровотечение, перфорация, опухолевый стеноз. Лимфодиссекция в этих случаях не производится.
- Серьезная декомпенсированная патология органов и систем.
- Нарушение свертывающей системы крови.
- Крайнее истощение.
- Перитонит.
Возраст не является препятствием к проведению оперативного лечения.
Последствия операции по удалению желудка при раке
Удаление желудка – технически сложная и рискованная операция, которая может привести к ряду осложнений:
- кровотечение;
- расхождение внутренних и наружных швов;
- послеоперационная пневмония;
- тромбоэмболия.
Практически после каждой операции на желудке развиваются разного рода функциональные и органические расстройства, связанные с перестройкой процесса пищеварения:
- демпинг-синдром;
- анастомозит;
- синдром приводящей петли;
- рефлюкс желчи;
- гипогликемический синдром;
- анемия;
- синдром малого желудка, ранняя насыщаемость;
- диспепсические расстройства: тошнота, отрыжка, рвота;
- пищевая аллергия.
Что касается летальности, то при гастрэктомии она составляет около 10%.
Послеоперационный период
Адекватное ведение послеоперационного периода помогает избежать осложнений и способствует быстрой реабилитации.
Непосредственно после операции больному должен быть обеспечен оптимальный уход в отделении интенсивной терапии, круглосуточное наблюдение за жизненными функциями и достаточное обезболивание. Обычно пациент находится в реанимации от 1 до 3 дней.
В первые дни назначается строгий постельный режим.
Для профилактики застойной пневмонии, начиная с раннего послеоперационного периода, проводится дыхательная гимнастика.
После тотального удаления желудка первые дни обеспечивается парентеральное питание (внутривенные капельницы), затем больного переводят на энтеральное питание через зонд или еюно- или гастростому.
Энтеральное питание обеспечивает максимальное щажение пораженных органов и скорейшее заживление операционной раны. В сутки должно вводиться не менее 2─3 литров питательных растворов.
Необходимо постоянно контролировать уровень электролитов и кислотно-щелочное равновесие и при необходимости незамедлительно коррегировать их.
Сердечно-сосудистые и антибактериальные средства назначаются по показаниям.
Химиотерапия после удаления желудка при раке
Из-за высокой вероятности скрытых опухолевых процессов, для удаления микрометастазов, которые остались после радикального удаления опухоли, применяется адъювантная химиотерапия. Оптимально начинать цитостатическую терапию в ближайшие дни после операции.
Существуют различные схемы химиотерапевтического лечения. В качестве стандарта при распространенном раке, применяются комбинации химиопрепаратов, которые в отличие от монотерапии, значительно увеличивают процент выживаемости.
Препараты подбираются индивидуально в зависимости от стадии заболевания, гистологической картины, состояния пациента и сопутствующей патологии.
Основные препараты для химиотерапии рака желудка:
- Фторафур
- Адриамицин
- 5-фторурацил
- Мимомицин С
- УФТ, S1
- Полихимиотерапия: FAM, EAP, FAP и др.
Рекомендовано проведение 6─8 курсов химиотерапии, с последующим наблюдением динамики. Длительность химиотерапевтического лечения обусловлена циклическим делением клеток, в результате чего не все раковые клетки одномоментно могут быть подвержены воздействию цитостатических препаратов, что приведет к рецидиву заболевания.
Диспансерное наблюдение
Удаление желудка не является стопроцентной гарантией излечения, поэтому с целью предупреждения рецидивирования, пациентов ставят на диспансерный учет и проводят периодический контроль состояния.
В первые 2 года после операции профилактический осмотр проводится каждые 3─6 месяцев, через 3 года ─ 1 раз в полгода, через 5 лет после операции показаны ежегодные осмотры или внеплановые обследования при наличии жалоб.
Если риск рецидива повышен, то интервал между профилактическими осмотрами сокращается. Объем профилактического обследования определяется индивидуально по клиническим показаниям.
Рецидив рака
Рецидивирование рака желудка после радикального лечения наблюдается в 20─50% случаев. Повторный онкологический процесс может развиться через несколько месяцев или через несколько лет после проведенной операции.
Если рецидив ранний, то вторичная опухоль чаще всего определяется в области анастомоза, если поздний – в области малой кривизны, кардии или стенки культи.
Резидуальный рак возникает в трехлетний срок с момента проведения операции – ранний рецидив. Повторный рак развивается после трех лет с момента удаления первичного новообразования.
Основной причиной рецидива являются раковые клетки, не удаленные в момент операции. Вероятность возобновления опухолевого процесса зависит от стадии заболевания и составляет 20 % при I и II стадии, 45% при III стадии. Наиболее подвержены рецидивированию низкодифференцированные формы рака.
Прогноз при рецидиве серьезный. Средние показатели выживаемости не превышают 25 %.
Реабилитация после операции
Длительность восстановления отличается в каждом конкретном случае. Минимальный срок реабилитации составляет не менее 3х месяцев. При соблюдении рекомендаций можно жить вполне полноценной жизнью, без серьезных ограничений.
В период формирования рубца рекомендовано ношение абдоминального бандажа. Это значительно ускорит заживление послеоперационной раны, снизит риск возникновения грыж, зафиксирует органы в правильном положении и уменьшит болевой синдром.
В первые 6 месяцев после хирургического вмешательства запрещаются тяжелые физические нагрузки и поднятие тяжестей с целью профилактики образования грыж.
По этой же причине:
Следует избегать запоров, сильного кашля, чихания. Физические упражнения проводятся без вовлечения мышц брюшного пресса.
После операции развивается дефицит витаминов, который восполняется с помощью лекарственных препаратов. При тотальной гастрэктомии назначаются инъекции витамина В12.
Крайне важно сохранять двигательную активность: легкая гимнастика, пешие прогулки на свежем воздухе, посильная работа по дому – все это способствует скорейшей реабилитации.
Строгое соблюдение назначенной диеты и режима питания – основная составляющая успешного восстановления. Необходимо полностью исключить из рациона запрещенные продукты.
Большое значение имеет психологический аспект. Человек не должен выключаться из общественной жизни. Занятие любимым делом, общение с друзьями и положительные эмоции благотворно влияют на процесс реабилитации.
Прогноз выживаемости — сколько живут после операции
Прогноз срока жизни зависит от стадии, на которой было обнаружено заболевание, формы роста опухоли, наличия скрытых метастазов, общего состояния и возраста больного. В среднем, пятилетняя выживаемость после оперативного вмешательства составляет около 40%.
Рак желудка – серьезная, часто рецидивирующая патология с агрессивным течением, но при комплексном подходе к лечению и позитивном психологическом настрое пациента, вполне возможно добиться длительной ремиссии, а на начальных стадиях даже полностью излечить недуг.

