Норма холедоха желчного пузыря
Многие больные узнают, что такое холедох в желчном пузыре, после диагностического обследования на основе болей в правом подреберье. Дело в том, что распространенный симптом может быть признаком патологии желчевыводящих путей. Основной локализацией изменений является общий желчный проток, который называется холедохом. Его поражение чревато развитием воспаления и застоем желчи, а также осложнениями, которые вызывают опасение за здоровье и жизнь больного.
Физиология и строение общего желчного протока
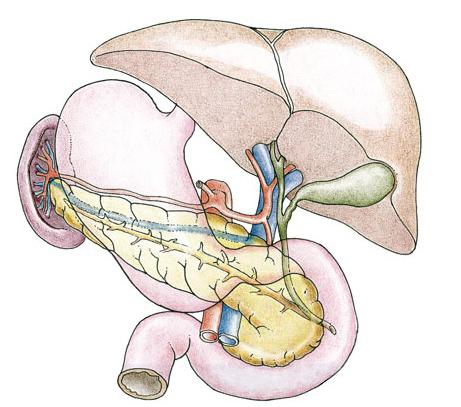
Желчевыведение – сложный процесс, который осуществляется гепатобилиарным трактом. В его состав входят желчный пузырь и протоки. Желчевыводящие пути берут начало на поверхности гепатоцитов (печеночных клеток) в виде тончайших бороздок – желчных капилляров. В них скапливается желчь и продвигается по внутрипеченочным путям. Их в печени 2 – правый и левый. Соединяясь, они образуют общий печеночный проток.
Желчевыводящий путь, который отходит от желчного пузыря, называется пузырным. Он сливается с печеночным и образует основной желчный проток. Это так называемый холедох, в котором выделяют 4 отдела:
- супрадуоденальный – участок, расположенный над двенадцатиперстной кишкой;
- ретродуоденальный – проходит позади верхней части кишки;
- панкреатический – находится в области поджелудочной железы;
- интрамуральный – место вхождения в тонкий кишечник.
Дополнительно выделяют экстрамуральную часть, так называют верхнюю границу основного желчного протока, в месте объединения печеночного и пузырного протока. Стенка состоит из мышечных волокон, которые на выходе из поджелудочно-печеночной капсулы образуют сфинктер Одди. В глубоких слоях стенки терминального отдела залегают железы. Они вырабатывают слизь, которая у некоторых больных провоцирует появление полипов и аденом.
Информация об анатомии интрамурального отдела различная. В большинстве случаев холедох соединяется с панкреатическим протоком, образуя V-образную ампулу, которая открывается в дуоденальное пространство складкой из слизистой ткани (фатеровым сосочком). В 30 % случаев главный желчный и панкреатический протоки открываются в 12-перстную кишку по отдельности.
Физиологическая роль основного желчного протока заключается в обеспечении транспортировки желчи из печени и желчного пузыря в начальный отдел кишечника. В норме его длина составляет 6–8 см, диаметр – 3–6 мм.
Патологические изменения
По ряду причинных факторов в желчном протоке наблюдаются различные отклонения, связанные с изменением размеров диаметра, толщины стенки. Чаще всего встречается дилатация – это расширение холедоха, которое возникает одновременно со стенозом (сужением) отдела, расположенного ниже.
В протоке развиваются следующие патологические процессы:
- гипоплазия – врожденное недоразвитие основного протока;
- киста – мешковидное расширение в стенке канала;
- наличие конкрементов, причиной появления которых является желчнокаменная болезнь;
- стриктуры – уменьшение просвета протока, нарушающее отток жидкости;
- холангит – воспалительный процесс провоцирует холецистит, панкреатит.
Изменение размеров общего протока является приспособительной реакцией в ответ на нарушение работы билиарной системы. Если основной желчный путь расширен, значит, существует патология печени или желчного пузыря. Чтобы не допустить дальнейшей метаморфозы, проводят диагностику для определения причины изменений и их лечения.
Методы обследования
Диагностические мероприятия начинаются с проведения анализа мочи и крови. Увеличение числа лейкоцитов и повышенное значение СОЭ указывают на наличие воспаления.
Для объективной оценки состояния билиарной системы используют метод, который является «золотым стандартом» диагностики – ультразвуковое исследование. На УЗИ можно рассмотреть степень поражения желчных протоков, изменение их структуры и размеров.
Но мелкие камни и некоторые части протока могут не визуализироваться, необходимо обследовать пациента любыми дополнительными способами. Для этого чаще всего назначают:
- контрастную рентгенографию;
- дуоденоскопию с катетером;
- пункцию желчного протока под контролем УЗИ.
В совокупности методы дают возможность изучить труднодоступные места и выявить причину плохой проходимости протока.
Нормальные УЗИ характеристики у взрослых
Ультразвуковое сканирование является одним из самых информативных методов изучения состояния общего желчного протока. Его проводят одновременно с УЗИ желчного пузыря. Во время исследования основной проток визуализируется не полностью – это норма. При поперечном сканировании он определяется, как овальная гипоэхогенная структура.
Возрастные изменения приводят к уплотнению стенки протока, поэтому у пожилых людей степень эхогенности повышается. Удаление желчного пузыря никак не влияет на размеры желчевыводящих путей. Исключением является повреждение протоковой системы во время операции. В норме желчный проток имеет эластичную структуру без дополнительных образований.
Диаметр общего желчного путя в разных местах отличается, значит, измерения целесообразно проводить на нескольких участках:
- в области ворот печени – 4–6 мм;
- на уровне ретродуоденальной области холедох от 4 до 8 мм;
- на участке дистальной трети он сужается до 2–5 мм.
В научных статьях на профессиональных медицинских сайтах есть комментарии врачей о применении новой усовершенствованной методики – эндоскопической ультразвуковой диагностики. Это исследование протоковой системы с помощью эндоскопического зонда с датчиком УЗИ на конце. Он вводится через 12-перстную кишку и позволяет исследовать отделы, которые при традиционном способе не видны. Это изобретение ценно для проведения точной диагностики холедохолитиаза и опухолевого поражения в ретродуоденальной части канала.
Причины заболеваний холедоха
Изменениям общего желчного протока предшествуют патологические процессы билиарной системы, причиной которых является:
- нарушение правил и режима здорового питания;
- пристрастие к жирной, жареной пище;
- употребление алкоголя, курение;
- гиподинамичный образ жизни;
- бесконтрольное применение лекарственных средств.
Наличие данных факторов приводит к изменению состава желчи и образованию камней, появлению воспалительной реакции, которая распространяется на поверхность общего желчного протока. Иногда проблемы появляются в результате врожденных аномалий протоковой системы.
Постепенно размеры холедоха увеличиваются, возникает риск закупорки путей для вывода желчи. Серьезная ситуация возникает, если канал расширен, а болезнь протекает без симптомов. Состояние постепенно ухудшается и может привести к опасным осложнениям – панкреонекрозу и другим тяжелым заболеваниям органов брюшной полости.
Патологии и методы их лечения
По статистике, у 50 % больных, обратившихся за медицинской помощью, выявлены заболевания органов пищеварительной системы, из которых более половины – это патологические изменения желчевыводящей системы. Холедох взаимодействует с печенью и желчным пузырем, поэтому в него легко проникают камни или бактерии. Это приводит к поражению стенок и его вовлечению в общий патологический процесс.
К самым распространенным заболеваниям относятся:
- стриктура (стеноз) желчных протоков;
- холангит – воспалительная патология;
- холедохолитиаз – наличие камней в протоковой системе.
К нарушению функционирования могут привести травмы, наличие инородного тела в брюшной полости, гематома в области желчевыводящих протоков, рассечение холедоха в ходе оперативного вмешательства. Иногда в канале диагностируют опухолевые разрастания. Чаще всего это метастазы, рак холедоха практически не встречается.
Стриктуры желчных путей
Рубцовые разрастания, которые приводят к сужению (стриктуре) протока, в основном появляются после операции по удалению желчного пузыря. Но частота травм после лапароскопической холецистэктомии не превышает 1 %, поэтому это редкая причина. Чаще всего стриктуры появляются:
- после хронического воспаления желчного пузыря (холецистита) или поджелудочной железы (панкреатита);
- нередко уменьшение размеров холедоха вызывает склерозирующий холангит, описторхоз (глистная инвазия);
- опухолевидные разрастания доброкачественного и онкологического генеза.
Стриктуры затрудняют отток желчи, но это состояние может не проявляться годами. При критическом сужении больного беспокоит беспричинный зуд кожи, повышается температура тела. Со временем обнаруживаются признаки механической желтухи. Кожа становится желтой, кал светлым, а моча темного цвета.
Консервативными методами восстановить просвет не получится. Расширение протока требует хирургического лечения, которое проводится следующими способами:
- реконструкция путем классической операции;
- чрескожная пункция;
- ретроградное вмешательство.
Пациент должен обратиться к хирургу-гепатологу при первых подозрениях на сужение протоковой системы. Промедление чревато развитием опасных последствий. Длительная задержка желчи в печени приводит к повреждению гепатоцитов и развитию билиарного цирроза. При инфицировании застойного секрета развивается холангит. Острая форма воспаления может стать причиной абсцесса печени, заражения крови (сепсиса).
Холедохолитиаз
Причиной появления камней в желчевыводящих протоков может стать перемещение конкрементов вместе с желчью из пораженного желчного пузыря. У некоторых больных камни образуются в холедохе. Почему это происходит, объясняется литогенностью желчью, которая сохраняется даже после того, как был удален пузырь. Спровоцировать патологию могут стриктуры, кисты, полипы, глистные инвазии.
При холедохолитиазе в холедохе наблюдается повышение давления, в результате чего камень небольшого размера может мигрировать по протоку. Острые края конкремента раздражают стенки, вызывая воспаление, отек, а иногда – полную закупорку. В результате холедох расширен, эвакуация желчи затруднена. Это значит, что появляется среда, благоприятная для размножения бактерий.
Если камень в желчном протоке небольшого размера, он может свободно перемещаться в 12-перстную кишку и не вызывать неприятных ощущений. Наличие крупных конкрементов сопровождается следующими проявлениями:
- сначала появляется боль, которая локализуется в правом подреберье и распространяется на спину;
- болевой синдром носит тупой или ноющий характер, а при передвижении камня в область фатерова сосочка становится опоясывающим;
- спустя 12–24 часа присоединяется желтуха, а боль постепенно уменьшается;
- желтушность кожи и склер усиливается, затем ослабевает, такие «качели» являются характерным признаком холедохолитиаза;
- при длительной закупорке кал становится белым, а моча темной.
При подозрении на холедохолитиаз проводится ультразвуковая диагностика и чреспеченочная холангиография. С помощью этих методов подтверждается диагноз, выявляется количество, размеры и локализация конкрементов.
Лечение заключается в удалении камней. Сделать это можно в ходе хирургической операции – лапаротомии или лапароскопии. При большом размере твердых образований назначается холедохотомия. Это вскрытие желчного протока с последующим очищением от камней. При рецидивах заболевания проводят удаление желчного пузыря, после чего основной проток приходит в норму.
Лечебные манипуляции не принесут желаемого результата без соблюдения диеты и ограничения физической нагрузки. Пациентам рекомендуют исключить из рациона жирные, острые, жареные блюда, ограничить соль, кислые сорта фруктов, сырые овощи. Составлять ежедневное меню, придерживаясь списка продуктов, рекомендуемых диетой №5 по Певзнеру.
Холангит
Воспалительный процесс в холедохе появляется по следующим причинам:
- застой желчи;
- инфекции, вызванные стафилококками, энтерококками, кишечной палочкой;
- наличие опухолевых разрастаний, кист;
- в детском возрасте патологию может спровоцировать гельминтоз.
Острое воспаление сопровождается яркой клинической картиной. У пациента резко повышается температура до 40 градусов, появляется выраженная боль в области правого подреберья, по интенсивности схожая с печеночной коликой. Через время присоединяется желтуха, головные боли. Возможна тошнота, рвота, а также кожный зуд. Хроническая форма холангита характеризуется длительным течением с чередованием периодов ремиссий и обострений.
Пациенты с холангитом лечатся в условиях стационара. Терапия включает назначение лекарственных препаратов:
- антибиотики – для уничтожения инфекционного контрагента;
- антигельминтные – чтобы избавиться от паразитов;
- противовоспалительные – ликвидируют воспаление;
- спазмолитики – для расслабления стенок пузыря и протоков;
- гепатопротекторные средства – для восстановления клеток печени.
Если консервативные методы не дают положительных результатов, проводится оперативное лечение. В ходе хирургического вмешательства холедох расширяют, а камни удаляют. При затяжном течении выполняется полостная операция с удалением отмерших участков желчевыводящих путей.
Профилактика
Чтобы предотвратить расширение основного желчного протока, стоит придерживаться простых правил:
- вести здоровый и активный образ жизни;
- придерживаться диеты с низким содержанием жира;
- соблюдать режим дробного питания;
- проводить своевременное лечение желчнокаменной болезни, панкреатита, гельминтоза, холецистита.
В целях профилактики образования камней рекомендуется прием препаратов на основе урсодезоксихолевой кислоты, которые растворяют конкременты на начальной стадии их появления. Чтобы выявить патологические изменения холедоха, желательно 1 раз в год проводить УЗИ желчного пузыря. Ранняя диагностика поможет не допустить дальнейшего развития и увеличит шансы на полное выздоровление.
Любой человек знает, где находится печень, о её роли в физиологии живого организма. А вот где находится холедох, что это? Это знают далеко не все. Вспомогательным органом пищеварения является жёлчный пузырь. Самая узкая его часть (шейка) переходит в пузырный проток и сливается с печёночным. Образуется ducts choledochus общий жёлчный проток, или просто говоря, холедох.
Он проходит по внешнему краю печени, между брюшинными листками в области гепатодуоденальной связки, опускаясь вниз между головкой поджелудочной железы и двенадцатиперстной кишкой (12ПК). Затем проходит с внутренней стороны, сквозь заднюю стенку 12ПК и вливается в просвет кишки в области фатерового сосочка.
Физиологические показатели и строение общего желчного протока
Определённые физиологические стандарты имеет и холедох. Норма представлена следующими показателями: его длина должна составлять 2–12 см. Наблюдается зависимость этой характеристики от места впадения пузырного протока. Если печёночный проток удлинён, будет короче холедох. Что это значит? Только то, что длина протока индивидуальна. Диаметр меняется от большего показателя к меньшему по ходу следования. В начале он составляет 5-8 мм. Затем наблюдается изменение просвета, и в месте входа в кишку проток сужается до 3 мм. Толщина стенок составляет от 0,5 до 1,5 мм. При патологических состояниях за счёт разрастания соединительной ткани холедох может утолщаться до 3-4 мм.
Общий жёлчный проток состоит из 4 отделов.
- Супрадуоденальный. Протяжённость — до 4 см. Проходит по наружному краю печёночно-дуоденальной связки от участка впадения пузырного протока до верхнего края 12ПК.
- Ретродуоденальный. Протяжённость — 1-2 см. Проходит забрюшинно за 12ПК до касания с поджелудочной железой.
- Панкреатический. Протяжённость — до 3 см. Соприкасается с головкой поджелудочной железы и окружён ею.
- Интрадуоденальный. Протяжённость — 1-2 см. Располагается в стенке 12ПК.
Патологические изменения
Существует целый ряд патологических изменений общего жёлчного протока. Одним из них является дилатация холедоха. Дилатация от латинского dilatation – расширение просвета протока. Происходит в связи с механическим сужением расположенной ниже части органа.
- Врождённые и приобретённые пороки развития (гипоплазия, кисты).
- Доброкачественные заболевания ЖП (желчекаменная болезнь, стриктуры жёлчных протоков).
- Воспалительные процессы (холецистит, холангит, панкреатит).
Возникает ряд закономерных вопросов. Как при этом изменяется холедох? Что это может повлечь за собой? В таких случаях назначается целый ряд клинических исследований для установления причины изменений просвета и выбора метода дальнейшего лечения.
Методы обследования
Наиболее распространённым и надёжным методом обследования печени является УЗД. Современные аппараты УЗИ позволяют получить ясную картину состояния печёночных протоков. К сожалению, конкременты небольших размеров в общем протоке при УЗИ часто не визуализируются. В таких случаях необходимо прибегать к другим методам диагностики, чтобы исследовать весь холедох. Что это за методы?
- Контрастное рентгенологическое исследование.
- Методы прямого контрастирования (дуоденоскопия с катетеризацией, пункция холедоха под контролем УЗИ).
Эти методы дают возможность установить причину непроходимости общего протока более точно и в труднодоступных местах.
Нельзя не отметить важность общего и биохимического анализа крови. Данные исследования позволяют говорить о наличии воспалительных процессов.
Причины заболеваний желчного пузыря и общего желчного протока
Изменения в общем желчном протоке свидетельствуют о существовании патологических процессов в печени и желчном пузыре. От чего возникают заболевания печени? Первопричиной всегда является образ жизни и питание, частое употребление алкоголя, курение. Любовь к жирной, жареной пище тоже играет роль, как и неконтролируемое, неоправданное употребление медикаментов. Иногда проблемы обусловлены врождёнными особенностями человека. Рано или поздно это приводит к возникновению воспалительных процессов, образованию камней. Начинается закупорка и расширение холедоха. Если патологические процессы проходят бессимптомно, ситуация усугубляется и приводит к серьёзным последствиям, вплоть до панкреонекроза.
Методы лечения
Лечение должно носить комплексный характер. Если основной причиной является наличие в общем желчном протоке конкрементов, направленность лечения часто сводится к хирургическому вмешательству. Возможности современной медицины позволяют использовать методы реконструкции повреждения общего желчного протока, менее травматические операционные вмешательства.
При паразитарных и воспалительных заболеваниях проводится терапия антибиотиками и дуоденальное зондирование, направленное на освобождение холедоха от застойных явлений. Самым действенным методом является профилактика. Здоровая еда, разумная физическая активность, своевременное профилактическое медицинское обследование помогут долгие годы поддерживать хорошую физическую форму.
Одним из наиболее простых и доступных методов обследования является ультразвуковая диагностика, которая позволяет выявить ряд заболеваний. Комплекс исследований брюшной полости включает ультразвук.
Но выполнить расшифровку УЗИ жёлчного пузыря в норме сможет далеко не каждый. Именно этот орган имеет ряд анатомических особенностей, на которые следует обратить внимание.
Показания и противопоказания к исследованию
Некоторые состояния требуют назначения УЗИ жёлчных протоков и пузыря. К их числу можно отнести:
- приступ печёночной колики,
- наличие желчнокаменной болезни в анамнезе,
- распирающие боли в области правого подреберья,
- желтушность кожных покровов и склер глаз,
- травматическое повреждение брюшной полости,
- динамическое наблюдение пациента при назначенном курсе лечения,
- подозрение на аномалии развития,
- контроль за состоянием пациента после оперативного вмешательства,
- необходимость проверить кровоснабжение жёлчного пузыря перед операцией.
Спектр противопоказаний крайне скуден в связи с высокой безопасностью метода и простотой его выполнения. Нельзя делать УЗИ внутренних органов при:
- неадекватном поведении пациента, наличии психических заболеваний, препятствующих проведению манипуляции,
- тяжёлом соматическом состоянии больного, угрозе его жизни,
- нахождении пациента в условиях искусственной вентиляции лёгких при отсутствии передвижного УЗ-сканера,
- повреждениях кожи области правого подреберья (ожог, ссадины и пр.).
Показания к диагностике у детей
При ультразвуковом исследовании жёлчного пузыря ребёнка можно оценить форму, размер, особенности его строения и работы. Кроме этого, возможна визуализация окружающих тканей, а также определение наличия различного рода объёмных образований.
Чаще всего педиатры отправляют детей в кабинет УЗ-диагностики при наличии следующих жалоб:
- боли в области живота,
- обесцвечивание кала,
- тёмный цвет мочи,
- пожелтение кожи и белой оболочки глаз,
- изменение консистенции стула,
- другие диспепсические явления.
Так как метод диагностики вполне безопасен даже для детского организма, его рекомендуют пройти всем новорождённым. Это позволяет исключить наличие у грудничка аномалии развития, дискинезии жёлчных путей.
На что обращают внимание врачи
Расшифровкой УЗИ жёлчного пузыря занимается врач функциональной диагностики с учётом истории заболевания, клинической картины, особенностей строения тела, наличия сопутствующих патологий. В этом значительную помощь оказывают дополнительные обследования и анализы. К их числу можно отнести:
- общий и биохимический статус крови,
- микроскопия мочи,
- компьютерное сканирование брюшной полости,
- динамическое УЗИ жёлчного пузыря с определением функции органа.
В первую очередь обращают внимание на строение, анатомию жёлчного пузыря, особенности его кровоснабжения. Обычно он определяется в правой подрёберной области. Если пузырь не видно, можно заподозрить его врождённое отсутствие и тяжёлую аномалию развития. Некоторые заболевания лёгких, печени могут приводить к смещению органа книзу, что несколько затрудняет проведение сеанса ультразвукового сканирования.
Важно помнить, что результаты УЗИ исследований будут достоверны только при соблюдении всех рекомендаций врача по подготовке к манипуляции.
Содержимое жёлчного пузыря в норме определяется УЗИ как эхонегативное, однородное. Это значит, что при правильной подготовке к исследованию полость содержит жидкость (жёлчь), которая не имеет примесей. Контур (стенка) вокруг содержимого чёткий, гиперэхогенный, ровный, тонкий. Расплывчатый контур может говорить о наличии воспалительных процессов.
При диагностике оцениваются и другие структуры, в том числе холедох желчевыводящих путей. Это образование отводит пищеварительные ферменты к двенадцатипёрстной кишке, где происходят важнейшие процессы переваривания пищи. При изменении просвета холедоха (сужении или патологическом расширении) ставится вопрос о наличии дискинезии.
Показатели в норме
Для максимально полной оценки состояния желчевыводящих путей по результатам ультразвукового сканирования был создан алгоритм выполнения процедуры, в ходе которого отмечаются следующие показатели:
- форма пузыря: овоидная, округлая, уменьшается в сторону шейки. В этом же отделе может отмечаться билиарный карман Гартмана, который образуется в результате патологического растяжения стенок из-за желчнокаменной болезни,
- размеры: длинник жп не превышает 100 мм, поперечник — 30 мм, толщина стенки — до 3 мм,
- диаметр холедоха (должен быть в норме не более 8 мм),
- содержимое органа: обычно эхонегативное, гомогенное, без посторонних примесей,
- междолевые протоки (диаметр поперечного сечения не более 3мм).
Кроме этих показателей, всегда отмечается состояние окружающих тканей печени, лёгких, диафрагмы, поджелудочной железы, селезёнки. Это необходимо для исключения сопутствующей патологии и влияния её на билиарную систему.
Показатели при холецистите
Воспалительные процессы в билиарной системе, как правило, сопровождаются характерными изменениями ультразвуковой картины. К основным признакам холецистита можно отнести:
- утолщение стенок ЖП, изменение их эхогенности, контуров,
- увеличение размеров ЖП,
- появление всевозможных мелких штриховидных включений в полости, изменение консистенции жёлчи,
- инфильтрация окружающих тканей, их отёчность, связанная со вторичным поражением,
- нарушение межорганного взаимодействия,
- усиление кровотока пузырной артерии, выявляемое в ходе доплерографии.
Наиболее яркая УЗИ-картина характерна для острого холецистита. В этом случае отёк стенки может достигать 25 мм. При этом пациент жалуется на резкую боль в области правого подреберья, диспепсические явления в виде тошноты, рвоты. изменения стула. Эти данные дают возможность врачу заподозрить воспалительный процесс и обратить более пристальное внимание на проблемную зону.
В тяжёлых случаях возможно выявление неоднородной гиперэхогенной зоны с нечёткими контурами вокруг исследуемой области. Такая картина характерна для осложнений холецистита в виде гангрены, разрыва или абсцедирования воспалительного очага.
Желчнокаменная болезнь
Наличие камней в билиарной системе позволяет поставить диагноз ЖКБ. Самым простым способом их выявить является ультразвуковое сканирование. При этом отмечаются следующие признаки патологии:
- гиперэхогенные включения в полости органа с эффектом акустической тени — именно этот симптом является основным при написании заключения. Камни могут быть одиночными или множественными. В обязательном порядке измеряется их величина, форма, а также смещаемость при надавливании датчиком,
- во время проведения осмотра врач старается определить точное местоположение конкрементов. Попадание камней внутрь протоков меняет тактику лечения пациента.
Наличие ЖКБ не исключает холецистита. Напротив, в период обострений эти два состояния часто сопровождают друг друга. Поэтому в заключении может звучать сразу несколько выявленных патологий.
Особенности картины при полипах
Изображение на УЗИ полипов жёлчного пузыря имеет вид солидных образований, расположенных пристеночно и связанных с органом. От камней полипы отличаются следующими признаками:
- отсутствие эффекта акустической тени,
- невозможность смещения образований,
- размеры обычно не превышают 10-12 мм,
- медленный рост или его отсутствие,
- возможность визуализации ножки (места крепления) полипа,
- средняя или гиперэхогенная структура,
- отсутствие кровотока и слабый доплеровский сигнал от пузырной артерии.
Крайне важным при интерпретации данных является динамическое наблюдение за пациентом и дополнительные методы обследования. Это позволяет провести дифференциальную диагностику с ЖКБ и злокачественными образованиями билиарной системы. Повторное назначение ультразвука является необходимым в случае попытки растворения холестериновых полипов для подтверждения эффективности лечения.
Генетические отклонения от нормы
Различают следующие виды аномалий развития билиарной системы:
- Патологии ЖП: врождённое отсутствие, уменьшение в размерах, изменение формы, строения (дивертикулез, наличие перегородок), удвоение, аномальное положение (внутрипечёночное, на противоположной стороне тела),
- Патологии внутрипечёночных протоков: кисты и врождённое смещение,
- Аномалии внепечёночных протоков: кисты холедоха, его отсутствие. При этом дифференциальную диагностику проводят с патологическим сужением холедоха.
Другие заболевания
Помимо вышеуказанных болезней билиарной системы возможно обнаружение злокачественных новообразований. Они обильно кровоснабжаются, что подтверждается доплерографией, имеют неоднородную структуру, склонны к быстрому росту.
Холестероз, или накопление большого количества холестерина в стенке ЖП, характеризуется утолщением контура с наличием множественных включений. В этом случае дифдиагностику проводят с ЖКБ и холециститом.
Видео
УЗИ желчного пузыря.
Желчь играет большую роль в кишечном пищеварении и усвоении питательных веществ. Заболевания желчного пузыря и его протоков значительно нарушают эти процессы. Читайте далее, что такое холедох в желчном пузыре и о чем говорят изменения его структуры, обнаруженные на УЗИ.
Желчный пузырь и его протоки – особенности строения
Клетки паренхимы печени – гепатоциты постоянно синтезируют желчь. В составе желчи преобладают холевая и дезоксихолевые кислоты, играющие важную роль в процессах пищеварения в кишечнике. Желчные кислоты эмульгируют жиры и обеспечивают среду, оптимальную для работы панкреатических и кишечных ферментов. Кроме того, они подавляют рост патогенной микрофлоры кишечника.
Прямой контакт клеток печени и желчных кислот нежелателен, так как они обладают токсическим действием на ткани. Поэтому образующаяся желчь оттекает от гепатоцитов по специальным внутрижелчным протокам, которые сливаясь друг с другом, образуют общий печеночный проток.
Желчный пузырь – место депонирования желчи. В нем она накапливается в отсутствии приемов пищи и выделяется по мере необходимости во время еды. Пузырный проток, сливаясь с общим печеночным протоком, образуют общий желчный проток, несущий секрет от печени и желчного пузыря в двенадцатиперстную кишку.
Что обеспечивает ток желчи
Перемещение желчи обеспечивается перепадом давления между двенадцатиперстной кишкой и желчевыводящими путями – движение идет в сторону меньшего давления. Помимо этого, большую роль в токе желчи играют сфинктеры – своеобразные «клапаны», состоящие из гладких мышц. Их сокращение препятствует движению секрета, расслабление – наоборот, способствует.
УЗИ желчного пузыря и его протоков
Ультразвуковое обследование структур желчевыводящей системы проводят одновременно с УЗИ печени и поджелудочной железы. Это позволяет полностью оценить состояние этих органов пищеварительной системы, так как их функционирование взаимозависимо и нарушения в работе одной железы повлекут за собой сбои в другой.
Подготовка к обследованию
Цель подготовки: снизить количество воздуха в полости кишечника. Желчный пузырь и холедох лежат в непосредственной близости от тонкой кишки, поэтому раздутые петли кишечника затруднят прохождение ультразвуковых волн, и визуализация компонентов желчевыделительной системы станет невозможна.
За 2–3 дня перед исследованием желательно перейти на диету, снижающую процессы газообразования в кишечнике. Из рациона исключаются продукты, провоцирующие метеоризм: капуста, сырые овощи, бобовые, ржаной хлеб, перловая и пшенная крупа. Для улучшения пищеварения в период подготовки рекомендован прием ферментных препаратов: Креон, Фестал, Мезим. Вечером накануне УЗИ поужинать нужно не позднее 7 часов вечера, чтобы к утру желчь успела накопиться.
Обследование проводится строго натощак, так как прием пищи и воды спровоцирует выделение желчи, сокращение желчного пузыря и уменьшение его в размерах. Это усложняет диагностику. Если исследование назначено на вторую половину дня, то примерно за 7–8 часов до него можно позавтракать.
Ход процедуры
Обследование проходит в положении пациента лежа на спине. Датчик устанавливается в области правого подреберья. В случае если петли кишечника закрывают обзор, больного попросят сделать глубокий вдох и задержать дыхание, а также перевернуться на левый бок.
Длительность процедуры не превышает 15 минут. Результаты выдаются на руки сразу после окончания диагностики.
Нормальные показатели
В норме холедох печени определяется как полый цилиндр с ровными внешними и внутренними стенками. Диаметр желчного протока варьирует от 2 мм (в самой узкой части) до 8 мм (верхняя граница нормы в самом широком участке). В просвете холедоха не должно определяться никаких посторонних образований. Толщина стенки протока не должна превышать 1,5 мм.
Полезное видео
Какие симптомы сигнализируют о проблемах с желчным пузырем можно узнать из этого видео.
Патологии, выявляемые при обследовании
Основные патологические изменения, которые диагностируются при УЗИ желчного пузыря и его протоков:
- воспалительные процессы в желчевыделительной системе – холангит;
- дилатация (расширение) протоков;
- холедохолитиаз – камни, локализующиеся непосредственно в желчевыводящих протоках.
Желчные протоки могут быть расширены из-за разных причин. Но все они приводят к повышению давления желчи как во внутрипеченочной системе, так в желчном пузыре.
Застой желчи наблюдается при рефлекторном спазме сфинктера Одди, расположенного в месте впадения холедоха в тонкий кишечник.
Сужение (стриктуры) желчных протоков развивается при внешнем травматическом воздействии на органы брюшной полости, последствиях хронических воспалительных процессов, глистной инвазии, опухолях как доброкачественной, так и злокачественной природы.
Основной метод лечения камней и полипов желчного пузыря, приводящих к нарушению оттока желчи – хирургический. С помощью эндоскопии или стандартного доступа через большой разрез выполняют удаление органа. Однако это не всегда дает желаемый результат. У значительной части больных происходит возврат симптомов: холедох остается расширен и после удаления желчного пузыря. Причина – рецидив холелитиаза, опухоли, развитие воспалительного процесса в протоках.
No related posts.
No related posts.



