Непроходимость желудка это рак
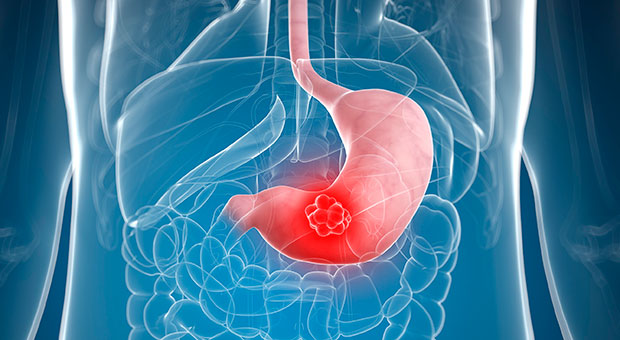
Желудок — основной орган в желудочно-кишечном тракте, находящийся в верхней левой части брюшины и отвечающий за переработку поступающей в него пищи. Желудок анатомически разделяют на отделы. Самым нижним является пилорический отдел. О нем мы и поговорим в данной статье.

Опухоль в пилорическом отделе желудка
Пилорический отдел желудка является самым нижним, выходным отделом. Он включает в себя антральную и привратниковую часть, которая с одной стороны соединяется с двенадцатиперстной кишкой, а с другой — межует с антральным отделом.
Развитие опухоли желудка происходит из клеток его слизистой оболочки, затем рак проникает в остальные слои стенок и распространяется во всех направлениях.
Интересный факт! Рак желудка по распространённости в мире занимает второе место, после злокачественной опухоли в лёгких.
Первичный рак привратника считается редкой формой локализации злокачественной опухоли в желудке. При этом антральная часть, соединяющаяся с выходной зоной, поражается новообразованием чаще остальных, на её долю выпадает 60-70% от всех случаев диагностирования рака желудка. За счёт этого привратник подвержен развитию вторичных образований, которые изначально возникают в антральном отделе или 12-перстной кишке.
Опухоли пилорической части рассматривают как одну группу из-за их общих клинических проявлений. Новообразования даже небольших размеров на ранних стадиях приводят к возникновению обструктивных симптомов.
Виды рака выходного отдела желудка
Развитие рака в желудке происходит 2 путями: экзофитно, когда опухоль из стенки органа растет в его просвет, и эндофитно, когда рост происходит по стенке. Последняя форма чаще развивается на фоне предраковых заболеваний, таких как гастрит и язва.
Экзофитные новообразования растут отграничено от окружающей ткани, а эндофитные характеризуются диффузным распространением, поэтому их тяжелее удалить хирургическим путем.
По гистологии различают такие виды злокачественных опухолей желудка:
- аденокарцинома (папиллярная, тубулярная, муцинозная, перстневидно-клеточный рак);
- плоскоклеточный рак;
- железисто-плоскоклеточный (смешанный).
Также есть недифференцированные формы, которые являются самыми опасными, но встречаются они редко.
Симптомы рака привратниковой зоны желудка
Симптомы рака выходного отдела появляются раньше, чем при опухолях, расположенных на стенках или на большой кривизне желудка. Главная особенность локализации новообразования в привратнике – это раннее развитие стеноза (невозможность эвакуации пищи из желудка), который в свою очередь вызывает ряд специфических признаков, отличающих рак этой зоны от других.
А именно:
- мучащая изжога, возникшая на фоне гастроэзофагеальнного рефлюкса;
- отрыжка воздухом с неприятным, тухлым запахом, спровоцированная длительным нахождением и гниением пищи в желудке;
- боль и распирание желудка после приёма даже незначительного количества пищи;
- частая рвота, приносящая облегчение больному;
- постоянное чувство жажды (наступает в результате обезвоживание организма из-за рвоты);
- судороги из-за недостатка в организме хлора, кальция и калия (как результат не усвояемости пищи);
- потеря аппетита, вплоть до полного отказа от пищи;
- истощение, обусловленное резкой потерей веса;
- иногда встречается потеря веса на фоне постоянного голода.
Важно! Непроходимость желудка при раке привратника испытывает больше 80% больных.
К общим симптомам рака привратника можно добавить:
- беспричинную слабость;
- апатию;
- психоэмоциональные расстройства;
- анемию.
Все признаки с прогрессированием заболевания нарастают, усугубляя состояние больного.
Причины возникновения рака привратника
Рак выходного отдела желудка возникает по таким причинам:
- Пристрастия в питании. Все заболевания ЖКТ зачастую напрямую или косвенно связаны с привычками питания. Пристрастия к солёной, жирной, жареной пищи, а также продукты, содержащие нитриты и нитраты, приводят к обострениям заболеваний, особенно таких, как гастрит и язва. Они в свою очередь, создают благоприятную атмосферу для развития атипичных клеток. Гастрит и язва считаются предраковыми заболеваниями. Также в эту группу относятся полипы желудка, пернициозная анемия.
- Вредные привычки. О вреде алкоголя и табакокурения сказано немало многими авторами, естественно не беспричинно. Канцерогены, находящиеся в сигаретном дыму и этиловом спирте, который содержится в алкогольных напитках, методично приводят к интоксикации и потере работоспособности организма в целом. Органы ЖКТ, лёгкие и печень больше остальных подвержены накоплению этих химических, отравляющих элементов, провоцирующих развитие онкологии.
- Helicobacter pylori является особым видом патогенных бактерий, который локализуется в ЖКТ и инфицирует желудок и двенадцатипёрстную кишку. Её опасность заключается в сильной токсичности и повреждении слизистых покровов органов, что несёт за собой развитие различных заболеваний, в том числе и рака.
У людей, чьи близкие родственники болеют или болели раком желудка, есть большая вероятность возникновения данного недуга.
Есть наследственные болезни, которые предрасполагают развитию онкологии желудка:
- синдром Гарднера (риск малигнизации доходит до 100%);
- синдром Линга II (рак может возникнуть одновременно в некоторых органах).
Кроме того, в зоне риска находятся металлурги, работники шахт, угольной и резиновой промышленности.
Стадии злокачественного процесса
Стадии рака желудка по системе TNM:
| № стадии | Т (первичная опухоль) | N (метастазы в лимфоузлах) | М (отдаленные метастазы) |
| 1А | Т1 | N0 | М0 |
| 1Б | Т1, Т2 | N1, N0 | М0, М0 |
| 2 | Т1, Т2 | N2, N1 | М0 |
| 3А | Т2, Т3, Т4 | N2, N1, N0 | М0, М0, М0 |
| 3Б | Т3, Т4 | N2, N1 | М0, М0 |
| 4 | Т4, Любое Т | N2, Любое N | М0, М1 |
Расшифровка:
Показатели Т (первичная опухоль):
- Т1 – опухоль инфильтрирует стенку желудка до подслизистого слоя.
- Т2 – наблюдается инфильтрация до субсерозной оболочки. Может быть прорастание мышечного слоя, с вовлечением желудочно-кишечной или желудочно-почечной связки, большого или малого сальника, без прорастания висцеральной брюшины.
- Т3 – рак распространяется за пределы серозной оболочки (висцеральной брюшины), но нет поражения соседних структур (селезенки, поперечно-ободочной кишки, брюшная стенка и забрюшинное пространство, тонкий кишечник, надпочечники, почки).
- Т4 – прорастание в соседние структуры, указанные выше.
N (метастазы в лимфоузлах):
- N0 – нет метастазов в ЛУ.
- N1 – есть метастазы в перигастральных ЛУ не далее 3 см от края первичной опухоли.
- N2 – обширные метастазы в перигастральных лимфоузлах или поражение узлов, располагающихся вдоль левой желудочной, общей печеночной, селезеночной или чревной артерии.
М (вторичные опухоли в органах):
- М0 – нет метастазов.
- М1 – есть метастазы в отдаленных органах.
Диагностика рака привратника
По клинической симптоматике рак желудка на ранней стадии заподозрить тяжело, так как он маскируется за другими воспалительными заболеваниями. Анатомически зона выходного отдела хорошо прощупывается, что позволяет использовать для диагностики метод пальпации (ощупывания). Даже небольшое образование в желудке может быть выявлено при правильном проведении данной процедуры.
После первого обследования врач может назначить:
- Исследование содержимого желудка, которое позволяет увидеть определённую картину происходящего. Должны насторожить наличие брожения, остатки непереваренной пищи, которая была принята более 12 часов назад, резкий стаз.
- Лабораторные исследования крови (для выявления анемии, воспаления и других отклонений).
- Рентгенографическое исследование. Оно занимает ведущее место в диагностике рака желудка. Рентген позволяет подтвердить наличие опухоли и её локализацию. К рентгенологическим признакам опухоли относится неровность контура пораженного участка, сужение просвета антрального отдела. Образуется раковый канал с неровными контурами. При выраженном стенозе на рентгене можно увидеть увеличение объёма желудка, за счёт растягивания мышц стенок органа непреходящей пищей.
- Эндоскопические исследования (гастроскопия) насчитывает большое количество разнообразных методов, позволяющих произвести осмотр органа изнутри и взять пробу на биопсию. Проводят эндоскопию при помощи устройства, которое вводят через рот. Во время гастроскопии определяют, как выглядит новообразование, какая у него поверхность, контуры, есть ли кровоизлиянии, изъязвления, участки гастрита.
- КТ брюшной полости. Применяется для выявления метастазов.
Решающим этапом диагностики рака желудка является биопсия. Во время такой процедуры врач берет частичку опухоли для гистологического и цитологического исследования.
Помимо описанных исследований, часто для постановки и подтверждения диагноза назначают УЗИ, КТ, МРТ и ряд других анализов.
Лечение рака выходного отдела желудка
При раке привратника основным методом лечения считается оперативное вмешательство. Только при помощи радикальной терапии можно спасти жизнь человеку. Чаще всего операцию проводят в комплексе с лучевой или химиотерапией, что позволяет улучшить качество проводимой операции и сократить возможность рецидива болезни.
Дистальные опухоли необходимо лечить субтотальной гастроэктомией. Также подвергаются удалению пораженные лимфатические узлы. Селезенку и поджелудочную железу удаляют только, если есть прямая инвазия данных органов. Хирургическое лечение является важнейшим прогностическим фактором. Без него у человека нет шансов дожить до 5 лет.
В то же время радикальные операции при раке желудка связаны с большим риском, особенно в запущенных случаях, с выраженным стенозом. Еще одним минусом является отсутствие четких показаний для проведения субтотальной гастроэктомии.
Хирургическому лечению поддаются только опухоли 1, 2 и 3 стадии. Стоит отметить, что из-за незаметного течения болезни и позднего обращения к врачу большинство больных поступают с далеко зашедшим раком. Поэтому операции проводят только 50-60%. Из них радикальные резекции доступны для 40%.
Частичная резекция желудка не оказывает должного результата на продолжительность жизни больных, но помогает облегчить их тяжелое состояние. Такой подход применяют только в качестве паллиативной помощи и для пожилых людей. Также для устранения симптомов проводят формирование обходного гастроэнтероанастомоза.
Наиболее эффективным видом химиотерапии при раке желудка является интраперитонеальная химиотерапия. Реже используют пред- и послеоперационную цитостатическую терапию. Из химиопрепаратов чаще используют 5-фторурацил, Цисплатин и Эпирубицин. Назначают около 4 курсов, между которыми делают интервал в несколько недель.
Паллиативное лечение химиопрепаратами может сделать возможной резекцию ранее нерезектабельных опухолей.
Применение лучевой терапии при раке желудка мало описано в литературе, так как она не существенно влияет на отдаленные результаты. Облучения могут назначить нерезектабельным больным для уменьшения новообразования и снятия болевого синдрома.
Симптоматическая терапия включает устранение боли, тошноты, запоров, а также уход за полостью рта.
Метастазы и рецидив при раке привратника желудка
Местное распространение злокачественной опухоли происходит по типу инфильтрации ткани. Вначале поражается окружающая ткань, а затем процесс может перейти на соседние органы. При раке выходного отдела желудка инфильтрация обычно переходит на 12-перстную кишку.
На соседние органы онкопроцесс распространяется после прорастания стенки желудка. Чаще страдает поджелудочная железа, диафрагма, печень, брюшина.
Метастазы при раке желудка распространяются по обширной сети лимфатических узлов. Как лимфогенным, так и гематогенным путем часто возникают отдаленные метастазы в печени.
Рецидивы после операции случаются довольно часто. Их лечение проводится хирургическим путем и дополняется химиотерапией второго курса, то есть применяют более мощные препараты, которые ранее не назначали.
Прогноз при раке выходного отдела желудка
Так как данную болезнь обнаруживают поздно, то прогнозы в основном неутешительные. Большинство больных после радикального лечения погибают в первые 3 года. До 5 лет доживают 20-30%.
Если операция была произведена на ранних стадиях, то 5-летняя выживаемость составит 80%.
Кроме стадии на прогноз негативно влияют такие факторы:
- отдаленные метастазы в печени;
- невозможность радикального лечения;
- диффузный тип рака.
В настоящее время профилактика рака выходного отдела желудка направлена на улучшения качества ранней диагностики, так как результат терапии напрямую зависит от стадии распространённости процесса. В целях профилактики онкологии рекомендуется прохождения ежегодного медицинского обследования, а также исключение употребления алкоголя и отказ от курения.
Информативное видео:
Будьте здоровы!
Непроходимость желудка при раке, связанная с опухолью тела желудка или антрального отдела, сложна в плане лечения, независимо от его способов. Такие опухоли обычно поражают большой сегмент желудка и приводят к изменению как резервуарной функции, так и моторики.
Лечение непроходимости желудка при раке
Резекцию первичной опухоли, вероятно, следует считать наилучшей мерой, обеспечивающей симптоматическое облегчение и лучше гарантирующей успех, чем обходной анастомоз. Однако взгляды разделяются на то, какой тип паллиативной гастрэктомии считать наилучшим (тотальную или субтотальную). Тотальная гастрэктомия при раке желудка на поздней стадии может быть подходящей, но часто затратна из-за высокой частоты осложнений. Несмотря на успешную паллиативную гастрэктомию, многие больные в последующем страдают кахексией из-за распространенной природы заболевания.
Роль резекции желудка при его диффузном раке остается противоречивой. Вероятно, она приносит мало пользы больным с непроходимостью желудка при раке, имеющим метастазы в брюшину и печень или поражение прилежащих органов, при которых предполагаемая продолжительность жизни крайне плоха и составляет приблизительно 4 мес. Больные диффузным раком желудка, имеющие опухоль, ограниченную желудком или регионарными метастазами в лимфатические узлы, могут, однако, выживать в течение 12 мес и более, поэтому они соответствуют паллиативному лечению с помощью тотальной гастрэктомии .
Больных с нерезектабельными дистальными опухолями можно подвергать гастроеюноанастомозированию. Петлю тощей кишки анастомозируют около большой кривизны желудка. Существует некоторое единодушие относительно передней или задней петли. Последняя может теоретически быть в большей степени подвержена рецидиву обструкции из-за близости к опухоли. Операцию отключения с обходным анастомозом Дивайна при неоперабельных антральных опухолях считали увеличивающей выживаемость, предотвращающей рецидив обструкции опухолью гастроеюноанастомоза . Однако появились данные, указывающие, что лапароскопический гастроеюноанастомоз при паллиативном лечении и инкурабельном пилоростенозе вызывает меньшую частоту осложнений, чем стандартное открытое вмешательство . Это может стать наиболее предпочтительным методом лечения у больных с нерезектабельными опухолями антрального отдела желудка.
Стентирование при непроходимости желудка
Существуют отдельные наблюдения установки саморасширяющихся стентов при обтурирующих анатральных опухолях, показывающих технический успех. Отсутствуют многочисленные серии наблюдений, оценивающие общую эффективность этого подхода, и метод широко не применяется. Металлические стенты можно более успешно применять при рецидивирующих опухолях в пищеводно-тощекишечном анастомозе и рецидиве перитонеального поражения, вызывающего высокую тонкокишечную непроходимость после тотальной гастрэктомии.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи —
здесь
.
Реканализация привратника с помощью лазеротерапии успеха не имеет. Установка назогастрального зонда, чрескожная эндоскопическая установка питательного зонда и еюностомия дают возможность больным питаться при неоперабельных опухолях. Эти приемы, однако, неэффективны для паллиативного лечения большей части симптомов больных. Многие уверены, что такое паллиативное лечение непроходимости желудка при раке только сохраняет страдания пациента, за исключением ситуаций, где их применяют в качестве дополнения к реканализации. Они могут быть показаны для обеспечения предварительного искусственного питания у больных, получающих паллиативную химиотерапию.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Непроходимость желудка – синдром, который характеризуется полным либо частичным нарушением продвижения пищевых продуктов и всего содержимого по пищеварительному тракту. Переваренное вещество просто не может попасть в кишечник, задерживается в организме, вызывая тем самым болезненные ощущения. По характеру развития выделяют механическую и динамическую непроходимость, которая обусловлена 2 факторами:
- механическое препятствие внутри органа;
- нарушение двигательной функции органа.
Различают также острую и хроническую форму непроходимости.
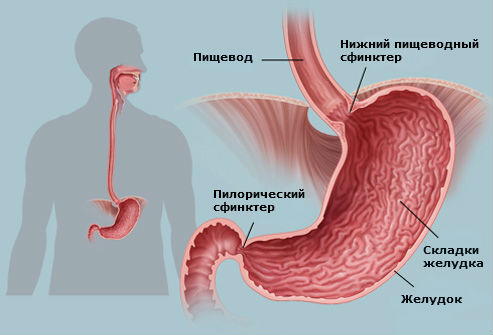
Причины развития
К основным причинам развития непроходимости из желудка в кишечник относят:
- инфекционные/воспалительные процессы в кишечнике/желудке;
- новообразования, развивающиеся при раке органов ЖКТ, независимо от их природы и характера онкологического заболевания;
- сужение выходного отдела внутреннего органа. Чаще всего, подобное состояние провоцируется язвой кишечника;
- употребление в пищу несъедобных, твердых, больших по размеру предметов, которые не могут быть переварены и усвоены организмом;
- атрезия кишечника (состояние, при котором зарастают либо отсутствуют с рождения естественные каналы и отверстия в организме);
- копростаз (закупорка грыжи, закрытие кишечной петли каловыми массами);
- инвагинация (заболевание, при котором одна часть кишечника внедряется в просвет другой);
- туберкулез ЖКТ;
- образование спаек;
- дивертикул пищевода;
- нарушения нормального кровообращения в организме (возникает при выхождении органов/грыжеобразовании);
- наличие инородных тел в желудке/кишечнике;
- формирование свищей (фистул).
Вернуться к оглавлению
Симптомы

Симптомы заболевания являются неоднозначными и зависят от следующих факторов:
- природа заболевания;
- степень поражения организма инфекцией;
- локализация пораженного органа;
- индивидуальные показатели пациента;
- наличие рака, онкологических патологий.
Основные симптомы проявляются так:
- тошнота/рвота (при заболевании раком рвотные массы содержат кровяные сгустки, большое количество слизистого вещества, издают тухлый запах);
- неприятный запах из ротовой полости во время отрыжки;
- резкое снижение массы тела;
- постоянное чувство перенасыщения;
- дискомфорт, болезненные ощущения в области кишечника;
- интенсивные спазматические боли в животе;
- задержка стула и газов;
- интоксикация;
- ассиметричное вздутие живота;
- расслабление сфинктера заднего прохода;
- резкие неконтролируемые напряжения брюшной стенки;
- скопления газа в толстой кишке;
- кровянистые каловые выделения;
- шум плеска над кишечником.
Вернуться к оглавлению
Стеноз привратника
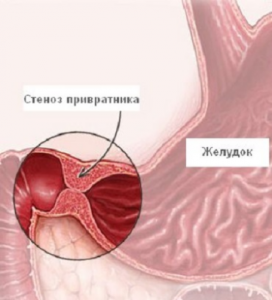 Стенозом привратника называют непроходимость определенного отдела желудка (пилорического), которая возникает в качества осложнения язвенной болезни желудка. Происходит рубцевание язвы, внутренний орган деформируется, полость желудка сужается (специальный канал, по которому, при помощи диагностики, определяется уровень непроходимости). Просвет желудка закрывается мембранной тканью. Данная ткань имеет неравномерную структуру, укрыта небольшими отверстиями разного размера (просветы могут составлять более половины размера мембраны).
Стенозом привратника называют непроходимость определенного отдела желудка (пилорического), которая возникает в качества осложнения язвенной болезни желудка. Происходит рубцевание язвы, внутренний орган деформируется, полость желудка сужается (специальный канал, по которому, при помощи диагностики, определяется уровень непроходимости). Просвет желудка закрывается мембранной тканью. Данная ткань имеет неравномерную структуру, укрыта небольшими отверстиями разного размера (просветы могут составлять более половины размера мембраны).
Мембрана, расположенная в канале привратника, состоит из тонкой слизистой оболочки, подслизистого покрытия, фрагментов мышечной ткани. При отсутствии должного лечения мембрана увеличивается в размерах (происходит утолщение стенки) и становится идентичной тканям, составляющим стенки желудка.
Симптомы стеноза привратника не отличаются от симптомов язвы. Боль не влияет на общее состояние пациента, имеет спазматический характер и небольшую интенсивность. Редкие приступы тошноты либо рвоты списываются на употребление некачественной пищи либо переедание. Следует обратить внимание на состав и запах рвотной массы. Она имеет специфический кислотный привкус и большие слизистые выделения.
Нормализация проходимости при стенозе привратника происходит при помощи зондирования, откачивания из внутреннего органа содержимого, которое подверглось окислению. Пациенту назначают систематические промывания желудка. После проведения подобных манипуляций состояние пациента улучшается. При отсутствии медицинских манипуляций происходит следующее:
- увеличение воспаления;
- снижение тонуса в мышечных тканях внутренних органов;
- резкая потеря веса;
- растяжение нормальных размеров желудка;
- проявление обильной рвоты;
- развитие атонии;
- обезвоживание;
- общее истощение организма;
- нарушение обмена веществ;
- запоры.
Вернуться к оглавлению
Классификация
Классификация по функциональным признакам:
- Динамическая непроходимость. Нарушение двигательной функции кишечника, которое не спровоцировано механическим воздействием. Причины: снижение мышечного тонуса/резкое повышение мышечного тонуса.
- Механическая непроходимость. Нарушение продвижения пищевой массы причиной которого являются: заворот, ущемление органа, механическое препятствие (желчные камни, свищи, кал, гельминты, инородные тела), опухоль, киста.
- Смешанный тип. Характеризуется инвагинацией и формированием спаек.
Вернуться к оглавлению
Диагностика непроходимости желудка
Для того, чтоб определить проходимость желудка, используют следующие методы диагностики:
- Фиброгастроскопия. При данном методе диагностики вводится контрастное вещество, которое обнаруживает первопричину заболевания, проводит исследование структуры и поверхности внутренних органов ЖКТ. После фиброгастроскопии проводят последующий микроскопический анализ (биопсия). Он позволяет определить наличие опухоли, раковых новообразований.
- Рентгеновское обследование. Рентгеновское обследование помогает определить степень сужения отверстий желудка, обнаружить объект, который мешает проходимости органа и задерживает пищевую массу. При помощи рентгеновского обследования обнаруживают рак, формирование опухолей в пищеварительной системе.
Вернуться к оглавлению
Первая помощь
На первичных стадиях развития болезни потребность в доврачебной помощи отсутствует, поскольку нет выраженной симптоматики. Единственная форма помощи – оказание содействия во время рвоты. Проследите за соблюдением санитарно-гигиенических норм. После того, как пациент приведен в адекватное состояние, а рвота прекратилась, следует направить человек на стационарное лечение в ближайший медицинский центр.
Вернуться к оглавлению
Лечение
После точного диагностирования заболеваний, пациента экстренно госпитализируют в хирургический стационар. Предполагается незамедлительное проведение операции (как уже оговаривалось, с каждый часом организм подвергается более интенсивному патогенному воздействию). Прежде чем приступить к оперативному вмешательству, пациент проходит специальную подготовку, которая занимает до 4-х часов.
Если диагноз не установлен, либо не установлен окончательно, лечение заключается в консервативных (медикаментозных) методах и дополнительной диагностике состояния пациента.
Вернуться к оглавлению
Консервативная терапия
 Техника постановки клизмы.
Техника постановки клизмы.
Консервативное лечение направлено на:
- оказание обезболивающего эффекта;
- нормализацию процессов саморегуляции организмов;
- дополнительную защиту от рака пораженных органов;
- освобождение пищеварительного тракта от остатков застойного вещества (непереваренной пищи).
Лечение заключается в приеме предписанных лечащим врачом медикаментов, соблюдении строгой диеты, нормализации физической активности. Дополнительным методом очищения организма являются клизмы. После консервативного лечения состояние пациента должно улучшиться, а симптомы притупиться либо исчезнуть:
- исчезнет боль в животе;
- прекратится ощущение тошноты/рвота;
- нормализуется отхождения каловых масс и газов;
- исчезнет вздутия живота;
- выведение из организма застойное вещество;
- нормализуется функциональности желудочно-кишечного тракта.
После правильной консервативной терапии пациенту не потребуется операция.
Вернуться к оглавлению
Оперативное вмешательство
Операция показана только в тех случаях, когда консервативное лечение не дало никаких результатов. Дополнительный фактор, который влияет на временные рамки проведения операции – текущее состояние пациента (симптомы болезни, состояние пациента, которое может угрожать жизни). В некоторых случаях нет времени на проведение терапевтических мер, поскольку это грозит летальным исходом пациента.
Вернуться к оглавлению
Диета
 Пациентам с непроходимостью желудка следует придерживаться специальной диеты для скорейшей нормализации состояния организма, избежания рецидивов болезни. Человеку следует изменить собственный рацион питания и перейти на здоровую пищу:
Пациентам с непроходимостью желудка следует придерживаться специальной диеты для скорейшей нормализации состояния организма, избежания рецидивов болезни. Человеку следует изменить собственный рацион питания и перейти на здоровую пищу:
- Организовать дробное питание небольшими порциями через каждые 2-3 часа. В среднем, получается 5-6 приемов еды в день.
- Отказ от употребления жирной, углеводной, копченой, приправленной, маринованной пищи. Рекомендуется употреблять еду, которая прошла минимальную термическую обработку.
- Употребление витаминных комплексов/биологических добавок.
- Повысить уровень потребление фруктов и овощей.
- Повысить уровень потребление белка.
Вернуться к оглавлению
Возможные осложнения/последствия
Плохая проходимость чревата следующим:
- летальный исход;
- шоковое состояние больного (требует принятия дополнительных медицинских мер);
- формирование паралитической непроходимости;
- выраженный болевой синдром;
- развитие дополнительных заболеваний онкологического, инфекционного характера;
- ограничения передвижения;
- ухудшение состояния организма;
- разрушение внутренней микрофлоры, угнетение защитной функции иммунитета, его ослабление.
Вернуться к оглавлению
Прогноз
 Разрушение микрофлоры человека последствие непроходимости желудка.
Разрушение микрофлоры человека последствие непроходимости желудка.
Специалисты заявляют, что вероятность летального исхода от данного заболевания составляет 25 %. При этом, каждый час промедление оказывает пагубное влияние на организм. При наличии непроходимости возможен ее переход в паралитическую непроходимость, высока опасность шокового состояния. Врачи составляют прогноз, опираясь на следующие факторы:
- возраст;
- гендер;
- сроки операции, степень поражения организма;
- вид непроходимости;
- наличие/отсутствие шокового состояния. Учитываются меры для снятия шокового состояния;
- наличие/отсутствие обезболивания;
- общие показатели организма (температура, давление, уровень воды, уровень потребления и переваривания белков/жиров/углеводов/полезных микроэлементов);
- наличие/отсутствие рака, онкологических новообразований.
В зависимости от приведенных выше факторов и зависит постановка прогноза. Случаи летального исхода распространены, но при своевременном обращении к специалисту и выполнении врачебных предписаний операция пройдет успешно.
Вернуться к оглавлению
Профилактические меры
Для профилактики плохой проходимости следуют выполнять следующее:
- излечить первопричину. которая вызвала непроходимость;
- своевременно лечить заболевания ЖКТ;
- проходить плановую диагностику у лечащего доктора;
- нормализовать физическую активность. Рекомендуется выполнять лечебную физкультуру, обратить внимание на занятия в бассейне, проводить больше времени на свежем воздухе;
- сменить рацион питания. Плохая (жирная, углеводная, твердая) пища должна быть исключена из рациона. Рекомендуется употреблять больше белковых продуктов. Внедрить в питание большое количество фруктов и овощей. Допускается прием витаминных комплексов и биологически активных добавок;
- контролировать развитие глистов. Следует проводить профилактику паразитов два раза в пол года;
- регулярно сдавать анализы на наличие рака, онкологических заболеваний;
- в случае необходимости, принимать медикаментозные веществ, предписанные лечащим доктором;
- отказаться от самолечения.



