Неоадъювантная химиотерапия рака желудка

Российский онкологический научный центр им. Н.Н. Блохина РАМН
Несмотря на мировые тенденции снижения заболеваемости раком желудка, этот вариант злокачественных опухолей продолжает терзать человечество. По данным ВОЗ, 755 000 новых случаев рак желудка (РЖ) диагностируется в мире ежегодно, чаще регистрируется только рак легкого. В России рак желудка встречается более чем в 2,5 раза чаще, чем в западноевропейских странах и более чем в 6 раз чаще, чем в США. По показателям смертности от РЖ Россия занимает 1–е место в мире у обоих полов, на 2–ом месте Казахстан, Япония на 4–м месте у мужчин, США на 44–м месте у мужчин и женщин [1].
По показателям смертности от рака желудка Россия занимает 1-е место в мире.
Хирургия – пока единственный метод, способный излечить больных РЖ в I и II (редко в III) стадиях. Лучевая терапия имеет подсобное значение.
Агрессивное течение рака желудка, ранняя диссеминация требуют разработки системных методов лечения этого заболевания.
Прогресс лекарственной терапии РЖ пока весьма скромен, хотя считается, что аденокарциномы желудка в большей степени чувствительны к химиопрепаратам, чем все прочие опухоли желудочно–кишечного тракта. Трагедия состоит в том, что обусловленные химиотерапией ремиссии длятся 3–4 месяца, полные эффекты регистрируются редко.
Набор препаратов, применяемых для лечения рака желудка, включает в себя производные фторпиримидинов (5–фторурацил, фторафур, UFT, S1, капецитабин), метотрексат, этопозид, тенипозид, доксорубицин, эпирубицин, митомицин С, кампто, топотекан, цисплатин, оксалиплатин, таксол, таксотер, производные нитрозомочевины. Эффекты в режиме монотерапии регистрировались в диапазоне 5–25%. Общепринятым подходом к лечению больных РЖ является назначение комбинаций противоопухолевых препаратов, эффект при этом суммируется и достигает 40–50%.
В химиотерапии РЖ развивается четыре направления:
• адъювантное применение препаратов после радикальных операций;
• послеоперационная интраперитонеальная терапия, неоадъювантное назначение лекарств до операций;
• химиотерапия диссеминированного РЖ.
Адъювантная химиотерапия
Целью адъювантной химиотерапии является воздействие на микрометастазы РЖ, оставшиеся после хирургического удаления первичной опухоли и макрометастазов (главным образом в лимфоузлах). Критериями эффекта считаются медиана выживаемости и 5–летняя выживаемость в исследуемой группе и контроле.
Адъювантные комбинированные программы строились на основе фторурацила, митомицина С, нитрозомочевин.
По существу отрицательные результаты получены при адъювантном назначении следующих комбинаций: семустин + фторурацил, митомицин + UFT, митомицин + фторурацил + цитозар, фторурацил + адриамицин + митомицин. Мета–анализ, выполненный в 1993 и 1999 гг., свидетельствовал лишь о небольшом, маргинальном значении вышеуказанных комбинаций для профилактики рецидивов болезни [2, 3].
Из работ с позитивным результатом следует указать на исследование Neri et al., применявших в качестве адъювантной терапии комбинацию фторурацила, лейковорина и эпирубицина. В контроле медиана выживаемости составляла 13,9 мес, в химиотерапевтической группе 20,4 мес; 5 лет выжили соответственно 13 и 25%. Разница была статистически достоверна [4].
В крупном итальянском исследовании (137 больных) было показано, что 2 цикла по схеме ЕАР (этопозид + адриамицин + цисплатин), а затем 2 цикла по схеме фторурацил + лейковорин улучшили пятилетнюю выживаемость по сравнению с контролем всего на 4%. В группе с адъювантной терапией выжили 52%, в чисто хирургической – 48%. Однако при раздельном анализе, в случае наличия метастазов в 6 лимфоузлах и менее (N1) и метастазах в 7 и более лимфоузлах (N2) разница была очевидной [5]. При N1 распространении (144 больных) пятилетняя выживаемость составила 61% в группе получавших химиотерапию и 60% в чисто хирургической, при N2 распространении (77 больных) выжили 5 лет после химиотерапии 42% больных (в контрольной группе 22%) [5].
В мета–анализе 2000 г. (Floriani et al. рассматривали 19 исследований адъювантной химиотерапии на 3510 больных РЖ) утверждается, что противоопухолевые лекарственные режимы на 17% уменьшили риск смерти по сравнению с хирургическим контролем [6].
Впечатляющие результаты были получены от сочетанной химиолучевой адъювантной терапии. Macdonald et al. в 2000 году представили итоги международного исследования SWOG 9008/Int 0116. на 603 резектабельных больных РЖ. Пациенты в лечебной группе получали 5 циклов химиотерапии фторурацилом и лейковорином и облучение 45 Гр. Медиана выживаемости составила 27 мес в контроле и 42 мес в группе с химиолучевым лечением; 3 года выжили 41 и 52% [7]. Увеличение медианы продолжительности жизни на 15 месяцев – серьезная заявка на признание стандартным такого вида адъювантной терапии РЖ.
Внутрибрюшинная адъювантная химиотерапия
При инвазии серозы и опухолевом поражении регионарных лимфоузлов высок риск перитонеальной диссеминации. В абдоминальных смывах находят опухолевые клетки соответственно в 12,4% и 7,5% [8]. В связи с повышением риска при таких находках разрабатывается внутрибрюшинная адъювантная химиотерапия.
Австрийские исследователи Rosen et al. в 1998 г. в результате послеоперационного введения в брюшную полость митомицина добились увеличения медианы выживаемости с 515 дней в контроле до 738 дней [9].
Yu et al. улучшили 2–х годичную выживаемость при резектабельном раке желудка с 29,3% в контроле до 38,7% в группе получавших внутрибрюшинно после операции фторурацил и митомицин [10].
Метод внутрибрюшинной профилактики требует дальнейшей разработки.
Неоадъювантная терапия
Предоперационная или неоадъювантная терапия рациональна, поскольку в принципе доказана химиочувствительность раковых клеток желудка. Реалистичной является задача уменьшения стадии заболевания. Толерантность химиотерапии лучше до операции, чем после. Более осмысленным может быть выбор лекарств для последующей адъювантной химиотерапии. Сохраняется также цель воздействия на микрометастазирование. Критериями неоадъювантной терапии являются непосредственный эффект на опухоль, резектабельность, медиана выживаемости, процент одно– и двухгодичной выживаемости, отдаленные результаты. В крупных японских и американских онкологических центрах ранним маркером эффекта считается уменьшение накопления меченой по F–18 фтордезоксиглюкозы, определяемое на ПЭТ (позитронно–эмиссионной томографии) [11].
Большинство исследований по неоадъювантной терапии РЖ носили пилотный характер. Приводим в таблице 1 некоторые результаты таких исследований.
В 2000 и 2001 гг. появились сообщения об успешном использовании в неоадьювантных режимах таксола и цисплатина, таксотера с цисплатином и фторурацилом, кампто и цисплатина. Однако выполнены они на малом числе больных.
Лечение диссеминированного РЖ
Этап диссеминации РЖ – самый трудный для больных. Существует точка зрения у части онкологов, что применение химиопрепаратов в этой фазе заболевания бесполезно. Между тем выполнено несколько кооперированных исследований, в которых сравнивались качество жизни и ее продолжительность при современной поддерживающей терапии и химиотерапии. Поддерживающее лечение включало в себя парентеральное питание, обезболивание, уход и т.д. Медиана выживаемости в этой группе составила 4–5 мес, а в химиотерапевтических группах (использовались фторурацил, лейковорин, митомицин) медиана выживаемости была вдвое больше [15].
Ниже приведены стандартные схемы химиотерапии, применяемые в настоящее время для лечения метастатического РЖ:
ELF. Этопозид 120 мг/м2, лейковорин 300 мг/м2, фторурацил 500 мг/м2. Препараты вводятся в 1–3 дни каждые 28 дней. Режим показан для применения у ослабленных больных и пожилых людей. Непосредственный эффект – до 48%, полный – в 12%, медиана выживаемости – 10 мес. [16].
VLF. Тенипозид 60 мг/м2, 5–фторурацил 500 мг/м2, лейковорин 20 мг/м2 1–3 дни. Лечение повторяли каждые 3 недели. Эффективность составила 23,5%, стабилизация – у 52,9% больных. Время до прогрессирования 20 нед. Более года жили 23,5% больных (собственные данные).
ЕАР. Адриамицин 20 мг/м2 1, 7 дни; этопозид 100 мг/м2 в 4–6 дни; цисплатин 40 мг/м2 во 2 и 8 дни. Цикл повторяется каждые 28 дней. Средняя эффективность 34%, полный ответ – до 15%, медиана выживаемости – 6–13 мес [17].
FAMTX. Метотрексат 1500 мг/м2 в/в струйно после гидратации день 1–й; фторурацил 1500 мг/м2 в/в инфузия 4 часа через 1 час после введения метотрексата, лейковорин 15 мг/м2 внутрь через 24 часа после метотрексата, каждые 6 часов 3 дня, адриамицин 30 мг/м2 15 день. Цикл повторяют каждые 4 нед. Эффект – до 40% больных, в 12% полный. Медиана выживаемости – 10 мес [17].
PELF. Цисплатин 40 мг/м2 1 и 5 дни, эпирубицин 30 мг/м2 1 и 5 дни, лейковорин 100 мг/м2 1 и 4 дни, фторурацил 300 мг/м2 1 и 4 дни. Цикл повторяют каждые 28 дней. Общий эффект 51%, в том числе полный 13%. 1 год выжили 30,8%, два года – 15,7% больных [18].
MVP и MEP. Митомицин С 5 мг/м2 в 1 и 7 дни, цисплатин 40 мг/м2 2, 8 дни и с 4 по 5–й дни вводили тенипозид 60 мг/м2 или этопозид 100 мг/м2. Интервал между курсами 4 нед. Объективный ответ регистрируется в 42,7 и 32,7% случаев. Медиана выживаемости – 54 и 44 нед (собственные данные).
TFP. Таксотер 80 мг/м2 1 день, 5–фторурацил 300 мг/м2 2–4 дни, цисплатин 60 мг/м2 5–й день. Лечение проводилось каждые 3 нед. Эффективность – 46,6%, стабилизация – 20% больных. Время до прогрессирования 22 недели. Медиана выживаемости – 48 нед. Одногодичная выживаемость была у 26,6% больных (собственные данные)
На ежегодных конференциях ASCO в 2000 и 2001 гг. докладывался опыт комбинированного применения таксотера с цисплатином и фторурацилом (эффект в диапазоне 36–52%, 48% – по нашим данным, медиана выживаемости 10,4 мес); таксола с фторурацилом в инфузиях, лейковорином и цисплатином (эффект до 70%, медиана выживаемости 11–14 мес); кампто с митомицином, цисплатином, фторурацилом и лейковорином (эффект до 50%, медиана выживаемости – 8 мес); оксалиплатина с фторурацилом и лейковорином (эффект 46% леченных ранее больных, медиана выживаемости до 11 мес); UFT с цисплатином (эффект у 51,2% больных, медиана выживаемости – 8,3 мес); S1 с цисплатином (эффект 76%, медиана выживаемости 8 мес) [19,20].
Заканчивая обзор о современных возможностях химиотерапии рака желудка, обозначим ближайшие ориентиры и цели для развития терапевтических подходов к этой проблеме:
1) В исследованиях по адъювантной терапии следует чаще включать в испытываемые комбинированные режимы таксаны, кампто, оксалиплатин, капецитабин. Чаще нужно практиковать химиолучевые методы.
2) Неоадъювантные схемы, построенные на основе фторурацила и цисплатина, должны стандартно применяться при местно–распространенном РЖ, т.к. они достоверно повышают медиану выживаемости и 2–хгодичную выживаемость.
3) Фторурацил, лейковорин, цисплатин, или митомицин остаются основой для создания новых комбинаций для лечения РЖ, которые наращиваются за счет таксанов, кампотецинов или модифицируются за счет оксалиплатина или кселоды.
4) Реальной представляется задача увеличения медианы выживаемости у этой сложной категории больных до 18 месяцев с увеличением одно– и двухгодичной выживаемости и улучшения качества жизни.
Литература:
1. Mortality database 1994 – 1997. World Health Organization 1999.
2. Hermans J., Bonenkamp J., Boon M.C. et al. – J. Clin. Jncol 1993: 11: 1441.
3. Earle C.C., Maroun J.A. – Eur. J. Cancer 1999; 35: 1059.
4. Neri B., de Leonardis V.,Romano S. et al. – Br. J. canc. 1996; 73: 549.
5. Di Bartolomeo M.E., Bajetta E., Bordogna E. et al. – Proc. ASCO 2000, ab. 934.
6. Floriani I., Mari E., Cascinu S., et al. – Proc. ASCO 2000, AB. 1017.
7. Macdonald J.S., Smalley S., Benedetti J. et al. – Proc. ASCO 2000, ab. 1.
8. Hartgrink H.H., Bonenkamp H.J. Van de Velde C.J.H., et al. – ESMO–EONS Symp. p. 107, Budapest, 2001.
9. Rosen H.R., Jatzko G., Repse S. et al. – Clin. Oncol. 1998, 16: 2733.
10. Yu W., Whang I., Suh I. et al. Ann. Surg. 1998; 228: 347.
11. Ichiya Y., Kuwabara Y., Sasaki M. et. al. – Ann. Nucl. Med. 1996; 10: 193.
12. Ajani J.A., Ota D.M., Jesup J.M., et al. –Cancer 1991;68:1501
13. Siewert R., Bottcher K., Roder J.D. et al. – Br. J. Surg. 1993; 80: 1015.
14. Mansfield P.F., Lowy A.M.,Feig B.W. et. al. Proc. ASCO 2000, ab. 955.
15. Van Cutsem E. ESMO – EONS Educational Symp. Budapest, 2001.
16. Kim. G.P., Takimoto CH., – Gastric cancer « Bethesda Handbook of Clinical Oncology». 2001, p. 71.
17. Karpen M.S., Kelsen D.P.,Teppes J.A., et al. Cancer of the stomach in «Cancer Principles a Practice of Oncology», 6 ed. 2001, 1092–1126.
18. Cocconi G., Garlini P., Gamboni A. et. al. – Proc. ASCO 2001, ab. 501.
19. Proc. ASCO 2000, abs. 957, 1030, 1031, 1058, 1074, 1087, 1130, 1147, 1194,1280.
20. Proc. ASCO 2001, abs. 531, 647, 654, 655, 656, 657, 662, 2264, 2284, 2285, 2219, 2320.
Новости онкологии
18.10.2012
С.А. Тюляндин
Российский онкологический научный центр им. Н.Н. Блохина РАМН
Несмотря на то, что до настоящего времени хирургическое лечение остается главным методом лечения ранних стадий рака желудка, становится все более очевидным, что в большинстве случаев он представляет собой системное заболевание. Системность подтверждается неудовлетворительными результатами хирургического лечения больных I-III стадиями. Более чем у 50% из них после радикальной операции в последующем отмечается прогрессирование заболевания в основном за счет развития отдаленных метастазов.
Примерно у 30% больных раком желудка I-II стадий определяются циркулирующие опухолевые клетки в периферической крови и/или микрометастазы в костном мозге, наличие которых значимо увеличивает шанс развития отдаленных метастазов после операции. Все это делает обоснованным желание использовать системную терапию, в частности, химиотерапию, на предоперацинном или послеоперационном этапе у больных операбельным раком желудка для улучшения отдаленных результатов лечения.
Для оценки эффективности адъювантной терапии рака желудка в конце 1990-х – начале 2000-х годов было проведено несколько рандомизированных исследований, однако немногочисленность больных, включенных в эти исследования, и противоречивость их результатов не позволили сделать однозначного заключения о клинической целесообразности подобного подхода. Вместе с тем, проведенный мета-анализ этих исследований все же свидетельствовал о том, что проведение адъювантной терапии с включением фторпиримидинов может увеличивать 5-летнюю общую выживаемость на 4,8% (с 49,5% в группе хирургического лечения до 55,3% в группе комбинированного лечения, HR=0,82, р<0,001) [1].
Однако адъювантная терапия до сегодняшнего дня не является стандартным подходом в лечении больных раком желудка. И для этого есть несколько причин. Основной причиной является отсутствие эффективных препаратов и комбинаций для лечения рака желудка. Сегодня ни одна из используемых комбинаций для лечения метастатического рака желудка не позволяет достигнуть медианы продолжительности жизни ≥12 месяцев, что ставит под сомнение эффективность этих же комбинаций при использовании их в адъювантом режиме (с целью увеличения шанса на излечение).
Следствием этого является отсутствие единого мнения о стандарте проведения первой линии химиотерапии. В некоторых странах это комбинация цисплатина и капецитабина или инфузий 5-фторурацила, другие используют режим ЕСF (эпидоксорубицин, цисплатин, капецитабин) или ECF (эпидоксорубицин, цисплатин, капецитабин). Остается популярным назначение комбинации TCF (доцетаксел, цисплатин, 5-фторурацил). Все большую популярность завоевывает режим CAPOX (капецитабин+оксалиплатин).
Другая важная причина непопулярности адъювантной терапии – плохое общее состояние больных после перенесенной гастрэктомии, часто или всегда сопровождаемой лимфодиссекцией в разных объемах. На момент начала терапии большинство подобных больных имеют серьезный дефицит веса, который продолжает нарастать после операции в связи с нарушениями всасывания и развитием у части больных демпинг-синдрома. Проведение химиотерапии на этом фоне сопровождается частым развитием тяжелых осложнений, требующих снижения доз препаратов, увеличения интервалов или отказом от дальнейшего лечения. Все это приводит к потере потенциальной пользы от проведения адъювантной терапии больных раком желудка.
Однако результаты последних исследований заставляют по-новому оценить возможности адъювантной химиотерапии рака желудка. В исследовании японских авторов больным раком желудка II-III стадий выполняли гастрэктомию с лимфодиссекцией D2 с или без добавления в послеоперационном периоде препарата S-1 (комбинированный препарат, состоящий из фторафура и ингибиторов фермента дигидропиримидиндегидрогеназы, разрушающего фторпиримидины) в течение года [2]. В исследование было включено 1059 больных, и на сегодняшний день известны результаты 5-летнего наблюдения.
Общая 5-летняя выживаемость в группе, получившей только хирургическое лечение, составила 61,1%, а в группе адъювантной терапии – 71,7% (снижение относительного риска смерти на 33%, HR=0,67, р<0,05), 5-летняя безрецидивная выживаемость составила 53,1% и 65,4% соответственно (снижение относительного риска прогрессирования заболевания на 35%, HR=0,65, р<0,05). Лечение S-1 переносилось хорошо, основным проявлением токсичности было снижение аппетита. Нежелательные явления 3-4 степени выраженности наблюдалась лишь у 5% больных.
Закончили 12-месячный прием препарата 66% больных, из них у половины потребовалось снижения дозы. Подгрупповой анализ показал, что улучшение результатов лечения при назначение адъювантной терапии наблюдалось вне зависимости от стадии заболевания, морфологии опухоли, возраста и пола больных. На основании этих данных авторы сделали вывод о том, что годичная адъювантная терапия пероральным фторпиримидином S-1 улучшает результаты лечения больных раком желудка II-III стадии, подвергнутых гастрэктомии с лимфодиссекцией D2.
![Общая (А) и безрецидивная (B) выживаемость больных раком желудка после радикального хирургического лечения с или без адъювантной терапии S-1 [1]](https://rosoncoweb.ru/news/oncology/2012/10/18/image001.png)
Рисунок 1. Общая (А) и безрецидивная (B) выживаемость больных раком желудка
после радикального хирургического лечения с или без адъювантной терапии S-1 [1].
Другое исследование (CLASSIC) было также выполнено в странах Азии (Китай, Корея, Тайвань) у больных раком желудка после гастрэктомии и лимфодиссекции D2 [3]. В этом исследовании, в которое было включено 1035 больных, в качестве адъювантной терапии использовали комбинацию CAPOX (оксалиплатин в дозе 130 мг/м2 1 день и капецитабин в дозе 1000 мг/м2 внутрь 2 раза в день 1-14 дни, каждые 3 недели 8 курсов лечения). При среднем сроке наблюдения 34 месяца 3-летняя безрецидивная выживаемость составила 59% в группе только хирургического лечения и 74% в группе адъювантной терапии (снижение относительного риска прогрессирования на 44%, HR=0,56, р<0,0001).
Назначение химиотерапии сопровождалось развитием нежелательных явлений 3-4 степени у 56% больных (наиболее часто наблюдали нейтропению (22%), тромбоцитопению (8%), тошноту (8%) и рвоту (8%), слабость). Частота развития сенсорной нейропатии 1-2 степени составила 10%, и лишь у 3 больных это осложнение достигло 3 степени выраженности. Все 8 курсов терапии получили 67% больных, однако почти все они потребовали снижения дозы. Токсичность была причиной прекращения терапии у 10% больных.
Подгрупповой анализ показал, что польза от проведения адъювантной терапии отмечена у больных N1-2, мужчин и не зависела от стадии заболевания и возраста. Авторы данного исследования также сделали вывод о том, что проведение адъювантной терапии после гастрэктомии с лимфодиссекцией D2 уменьшает риск прогрессирования заболевания у больных раком желудка.
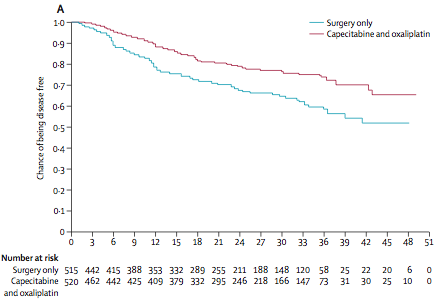
Рисунок 2. Безрецидивная выживаемость больных раком желудка
после хирургического лечения с или без проведения адъювантной терапии комбинацией CAPOX [2].
Картина адъювантых методов лечения рака желудка будет неполной без упоминания химиолучевой терапии. Американские коллеги в исследовании SWOG-0116 показали, что введение 5-фторурацила и лейковорина до, в процессе и после лучевой терапии на верхний этаж брюшной полости СОД 45 Гр улучшает показатели общей и безрецидивной выживаемости больных раком желудка Т3-4 и N+ после гастрэктомии и лимфодиссекции D0-1 [4].
Данная методика стала стандартной в США, где гастрэктомия зачастую не сопровождается расширенной лимфодиссекцией. Большинство комментаторов пришло к заключению, что проведение лучевой терапии в данном случае компенсирует недостаточный объем оперативного вмешательства. В другом, уже корейском исследовании (ARTIST) была предпринята попытка оценить целесообразность добавления лучевой терапии к адъювантной химиотерапии CAPOX у больных раком желудка после гастрэктомии и лимфодиссекции D2 [5].
Добавление лучевой терапии не улучшило результаты адъювантного лечения, хотя в группе больных с метастазами в регионарные лимфоузлы и была отмечена тенденция к улучшению безрецидивной выживаемости. Была предпринята попытка улучшения результатов химиолучевой терапии за счет замены 5-фторурацила и лейковорина на режим ECF [8]. Предварительный анализ показал отсутствие преимуществ при использовании более интенсивной химиотерапии.
В России проведение химиолучевой терапии при раке желудка в целом (включая местно-распространенные, неоперабельные опухоли) и в качестве адъювантной терапии в частности не пользуется популярностью. Во всяком случае, в моей практике не было ни одного больного, получившего данное лечение в нашей стране. Методика облучения верхнего этажа брюшной полости трудоемка, требует современных ускорителей и тщательного дозиметрического планирования.
Поэтому я не берусь обсуждать перспективы химиолучевого лечения при раке желудка в нашей повседневной практике. Тем более, что в России отмечается тенденция к увеличению числа больных, у которых гастрэктомия сопровождается лимфодиссекцией D2, после которой проведение химиолучевой терапии не доказало своего преимущества.
Еще одним подходом, исследовавшимся при операбельном раке желудка, является проведение лекарсственного лечения до и после операции. Cunnignam et al. оценивали эффективность добавления к операции 3 курсов лечения в режиме ECF предоперационно и 3 курсов адъювантно [7]. Потенциальными преимуществами предоперационной системной терапии являлось ожидаемое увеличение частоты R0 резекции вследствие уменьшения размеров опухоли, элиминация микрометастазов, уменьшение выраженности симптомов, обусловленных опухолевым процессом, и оценка чувствительности опухоли к проводимой химиотерапии.
Комбинация ECF предусматривала введение каждые 3 недели эпидоксорубицина в дозе 50 мг/м2 и цисплатина 60 мг/м2 и постоянную инфузию 5-фторурацила в суточной дозе 200 мг/м2 в течение 21 дня. В исследование были включены 503 больных с резектабельной аденокарциномой желудка и нижних отделов пищевода, рандомизированно распределявшиеся на проведение радикальной операции с или без дополнительного лекарственного лечения.
Больные, получившие предоперационную химиотерапию, продемонстрировали хорошую переносимость, меньшую опухолевую распространенность и одинаковую частоту послеоперационных осложнений. Из 250 больных, рандомизированных в группу химиотерапии, 215 (86%) получили 3 курса предоперационно и 104 (42%) закончили 6 курсов химиотерапии. По сравнению с больными, которым была выполнена только операция, проведение системной терапии уменьшило относительный риск прогрессирования на 34% (HR=0,66, p<0,001) и риск смерти на 25% (HR=0,75, p=0,009), что позволило увеличить 5-летнюю выживаемость с 23% до 36%.
Выражу свое субъективное мнение, что предоперационная терапия рака желудка в ближайшее время не будет востребована в России. Это потребует изменения психологии хирургов, к которым в первую очередь попадают больные операбельным раком желудка и которые рассматривают это заболевание как чисто хирургическую проблему.
Системность рака желудка, как и всех других злокачественных опухолей, требует мультидисциплинарного подхода, обсуждения тактики лечения больного, в том числе и целесообразность выполнения операции или проведения системной терапии на первом этапе, онкологами различных специальностей сразу после постановки диагноза. Пока это не станет повседневной практикой в работе любого онкологического учреждения, предоперационная системная терапия у операбельных больных не будет популярной.
Однако уже сегодня онкологи-химиотерпевты могли бы более активно использовать в своей практике назначение адъювантной системной терапии. За последние годы получены убедительные свидетельства, что проведение адъювантной химотерапии достоверно улучшает отдаленные результаты оперативного лечения рака желудка, в том числе и подвергнутого операциям с включением лимфодиссекции D2.
Комбинация CAPOX широко используется в нашей стране для лечения колоректального рака, и большинство практикующих химиотерапевтом имеют личный опыт ее применения. С учетом 15% разницы в 3-летней безрецидивной выживаемости у нас нет оснований отказывать в проведении адъювантной химиотерапии CAPOX больным раком желудка, имеющим общее удовлетворительное состояние после гастрэктомии и лимфодиссекции D2 (как минимум при наличии метастазов в удаленных лимфоузлах).
Литература
- GASTRIC Group, Paoletti X, Oba K, Burzykowsky T, et al. Benefit of Adjuvant chemotherapy for resectable gastric cancer: a meta-analysis. JAMA 2010. 303: 1729-37.
- Sasako M, Sakuromoto S, Katai H, et al. Five-year outcomes of a randomized phase III trial comparing adjuvant chemotherapy with S-1 versus surgery alone in stage II or III gastric cancer. J. Clin. Oncol. 2011; 29: 4387-93.
- Bang Y-J, Kim Y-W, Yang H-K, et al. Adjuvant capecitabine and oxaliplatin for gastric cancer after D2 gastrectomy (CLASSIC): a phase 3 open-label, randomized controlled trial. Lancet 2012; 379: 315-21.
- Smalley SR, Benedetti JK, Haller DG, et al. Updated analysis of SWOG-directed Intergroup study 0116: A phase III trial of adjuvant radiochemotherapy versus observation after curative gastric cancer resection. J Clin Oncol. 2012. 30: 2327-2333.
- Lee J, Lim do H, Kim S, et al. Phase III trial comparing capecitabine plus cisplatin versus capecitabine plus cisplatin with concurrent capecitabine radiotherapy in completely resected gastric cancer with D2 lymph node dissection: The ARTIST trial. J Clin Oncol. 2012. 30: 268-273.
- Fuchs CS, Tepper JE, Niedzwiecki D, et al. Postoperative adjuvant chemoradiation for gastric or gastroesophageal junction (GEJ) adenocarcinoma using epirubicin, cisplatin, and infusional (CI) 5-FU (ECF) before and after CI 5-FU and radiotherapy (CRT) compared with bolus 5-FU/LV before and after CRT: Intergroup trial CALGB 80101. J Clin Oncol. 2011. 29 (suppl): 256s, abstr 4003.
- Cunningham D, Allum WH, Stenning SP, et al. Perioperative chemotherapy versus surgery alone for resectable gastroesophageal cancer. N Engl J Med. 2006. 355: 11-20.
![]()
![]()
![]()
Copyright © Российское общество клинической онкологии (RUSSCO)
Полное или частичное использование материалов возможно только с разрешения администрации портала.



