Можно ли сделать лапароскопию желчного пузыря бесплатно по омс
14 апреля 2017 Лапароскопия
Одним из наиболее эффективных методов оперативного вмешательства при болезнях внутренних органов, включая желчный пузырь, является так называемая лапароскопия. Отдельным преимуществом является тот факт, что осуществляется лапароскопия желчного пузыря бесплатно по полису ОМС – но часто процедуру предлагают сделать за деньги. Какая сторона в данном случае права? Рассмотрим подробнее как саму процедуру, так и её применение в рамках медицинского страхования.
О процедуре
Лапароскопия желчного пузыря – методика проведения операции на этом органе через небольшие отверстия (в пределах 1-2 см). При этом в разрез вводится специальный прибор, который известен как лапароскоп. Он вводится внутрь человеческого организма – и с его помощью делают как диагностические, так и лечебные процедуры.

Преимущества процедуры
Такая технология имеет целый ряд преимуществ:
- Малая травматичность для пациента.
- Небольшие сроки пребывания на стационаре в больнице (обычно не больше недели).
- Минимализация неприятных ощущений.
- Обычно легкое и быстрое восстановление.
- Отсутствие больших швов.
- Снижение кровопотерь.
- Меньший риск осложнений.
Немногочисленные недостатки лапароскопической операции – небольшой риск травмирования внутренних органов и высокие требования к опыту и квалификации хирурга, которому приходится работать исключительно инструментами, находящимися к тому же в не самой удобной позиции.
Показания для желчного пузыря
Лапароскопия применима почти что при всех разновидностях желчнокаменной болезни, в частности, при любых её осложнениях. К конкретным показаниям к проведению процедуры относят:
- ранние стадии острого холецистита;
- хронический холецистит;
- наличие в протоках конкрементов и механической желтухи;
- проявления бессимптомного холецистолитиаза (также известного как «камненосительство»);
- при ряде других заболеваний данного органа.
Каждый случай оценивается индивидуальным образом, риски и возможности в каждой отдельно взятой ситуации разные, потому именно лечащий врач-профессионал должен дать оценку, нужна ли данная процедура – или обойтись всё же следует какими-то альтернативными методами терапии.

Противопоказания
Есть у метода и характерные противопоказания, к которым относятся:
- Общее тяжелое состояние пациента.
- Заболевания, сопровождающиеся сердечной или легочной недостаточностью.
- Нарушения свертываемости крови.
- Беременность на поздних сроках.
- Кальциноз желчного пузыря, при котором есть риск его преждевременного разрушения в брюшной полости.
- Острые воспалительные процессы в брюшной полости.
Также в некоторых случаях лапароскопическое удаление желчного пузыря не рекомендовано при наличии в брюшной области большого количества рубцов от предыдущих операций.
Возможные осложнения
Осложнений у процедуры – минимум, они являются минимальными, особенно если сравнивать их с осложнениями от более серьёзных и более кардинальных видов хирургического вмешательства. Но всё же осложнения в некоторых ситуациях могут быть – и вот что в них входит:
- Потенциальное получение небольших электроожогов.
- Небольшой риск прободения внутренних органов со всеми вытекающими из этого последствиями.
- Риск проявления гипотермии.
Работа с квалифицированным врачом, соблюдающим все меры предосторожности, сведёт вероятность возникновения данных риском почти что к нулю.

Подготовка к процедуре
По согласованию с лечащим врачом за 6-7 дней до операции следует по возможности отменить разжижающие кровь лекарственные средства – это снизит риск кровопотерь во время операции.
- Накануне лапароскопии необходимо ограничиваться только легкой пищей.
- В день проведения операции нельзя пить и есть совсем, с вечера и утром лекарственными препаратами или клизмой необходимо очистить кишечник.
- Утром до операции пациенту следует принять душ, желательно с использованием антибактериальных средств.
Необходимые обследования
Для оценки состояния больного, определения целесообразности лапароскопии и возможных сложностей при ее проведении потребуется пройти следующие медицинские обследования:
- Клинический анализ крови и мочи (самым важным показателем является СОЭ).
- Биохимия крови.
- Определение группы крови и резуса (если они неизвестны).
- Анализ на ВИЧ, маркеры гепатитов и сифилис.
- Коагулограмма (определение свертываемости крови).
- УЗИ, МРТ или КТ брюшной области.
- Флюорография (рентгенологический снимок легких) и ЭКГ сердца, при необходимости и другие обследования дыхательной и сердечно-сосудистой систем.
Платно или бесплатно?
Очень много неоднозначностей возникает касательно вопроса, делается ли лапароскопия по ОМС совершенно бесплатно – или же за неё придётся заплатить? В большинстве случаев и в большинстве регионов страны процедура однозначно делается бесплатно – и попытка взять за неё деньги является не более чем обманом пациента.
В ряде ситуаций процедура может быть платной – но это только те ситуации, когда она не является обязательной. Если больница предложила вам равнозначную по эффективности в вашей ситуации альтернативу, то тогда применение лапароскопии, если вы всё же захотите добиваться его, будет происходить за деньги.
В остальном же, в любой ситуации, когда ваше здоровье требует проведения данной процедуры, вы вправе получить её по полису ОМС бесплатно.

Подводим итоги
Лапароскопия – процедура очень важная, во многих ситуациях без неё попросту не обойтись. Проблемы с желчным пузырём – один из характерных примеров её применения. И в большинстве случаев больной может претендовать на то, чтобы лапароскопия желчного пузыря осуществлялась бесплатно по полису ОМС. К сожалению, обман и желание нажиться тоже не являются редкостью. Если вы встретились с подобным, то непременно разбирайтесь – и восстанавливайте справедливость, которая в этом случае будет однозначно на вашей стороне. Посоветуйтесь с врачом, которому вы давно доверяете – и уточните, что именно нужно сделать в вашей ситуации.
Лапароскопические вмешательства становятся все более распространены в силу своих преимуществ. Эта высокотехнологичная операция переносится легче, нежели стандартное полостное вмешательство, имеет меньше осложнений, а восстановительный период у нее существенно короче. Но такое вмешательство имеет свои показания и противопоказания, и окончательное решение о методе доступа при необходимости удаления желчного пузыря принимает врач.
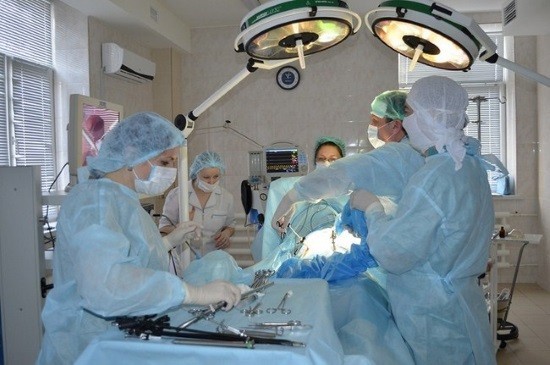
Лапароскопические операции малотравматичны
Показания и противопоказания к лапароскопическому вмешательству
Сегодня лапароскопия желчного пузыря бесплатно по полису ОМС (обязательного медицинского страхования) проводится при наличии направления врача/медицинской комиссии, которое выдается в случае подтверждения одного из следующих диагнозов:
- острый холецистит (первые 72 часа);
- желчнокаменная болезнь с симптомами и без них;
- холедохолитиаз;
- холестероз желчного пузыря;
- полипоз и функциональные расстройства.
К числу состояний, которые препятствуют проведению лапароскопии, относятся выраженные нарушения в работе сердца и легких, проблемы со свертываемостью крови, шоковые состояния. Это абсолютные противопоказания, при выявлении которых малоинвазивное вмешательство осуществлено не будет. Если у пациента выявляются острые инфекционные заболевания, грыжа большого размера, перитонит, то это существенно осложняет лапароскопию, но она может быть выполнена по жизненным показаниям.
Прежде чем требовать от врачей выполнить операцию бесплатно, имеет смысл обратиться в свой фонд обязательного медицинского страхования. Если такая высокотехнологичная медицинская помощь не предусмотрена конкретным отделением фонда, не целесообразно требовать бесплатную операцию у врача.
Платить или не платить за холецистэктомию?

При наличии полиса ОМС лапароскопия проводится бесплатно
Лапароскопическая операция входит в перечень видов высокотехнологичной помощи, оказываемой за счет федерального бюджета. Соответствующий приказ Минздравсоцразвития № 1248н датируется 31 декабря 2011 года. Если в столице с направлением на бесплатную лапароскопию проблем практически не возникает, в регионах нередко такая операция выполняется платно. Если врач упорно не хочет направить на бесплатное лечение, можно обратиться в территориальный отдел фонда обязательного медицинского страхования – телефоны указаны на полисе.
Если лапароскопия входит в число бесплатных вмешательств в конкретном регионе, стоит отправиться в отдел здравоохранения города с соответствующей претензией. В большинстве случаев такого визита оказывается достаточно, чтобы справедливость была восстановлена. В ряде случаев помогает поиск другого специалиста. Врач другого лечебно-профилактического учреждения нередко иначе относится к работе, и легко прописывает необходимость сделать лапароскопическую операцию в историю болезни – это веское основание для оказания бесплатной помощи.
Ход операции
Любую лапароскопию выполняют под эндотрахеальным наркозом. Время введения в него может составлять до получаса, после чего хирург выполняет несколько проколов или надрезов длиной до 2,5 см:
- в подложечной области для инструментов;
- в правом подреберье;
- в околопупочной области для видеокамеры и экстракции пузыря.
Иногда приходится делать дополнительный прокол/проколы, если доступ к оперируемой области затруднен, что часто наблюдается при спаечной болезни или выраженном ожирении. После установки троакаров через них вводятся необходимые для работы инструменты, и хирург осматривает брюшную полость с целью исключения возможных патологических состояний, оставшихся незамеченными в ходе предварительной диагностики.
Поочередно выделяется шейка желчного пузыря, его проток, пересекают питающую артерию и отделяют удаляемый орган от паренхимы печени. Пузырь отсекают, после чего внимательно осматривают его ложе – это позволяет исключить кровотечение, а если оно присутствует – немедленно коагулировать раневую поверхность. После извлечения пузыря все проколы/разрезы зашиваются, накладываются асептические повязки.
Возможные осложнения
Абсолютно любое хирургическое вмешательство может сопровождаться осложнениями, и лапароскопия – не исключение. Благодаря малой травматичности удается избежать отдаленных осложнений, к примеру, развития спаечного процесса. Тем не менее, возможны следующие негативные моменты:
- кровотечение из ложа удаленного пузыря;
- повреждение протоков или внутренних органов;
- истечение желчи.

Врач у постели больного, перенесшего лапароскопию
Такие осложнения по большей части связаны с индивидуальными анатомическими особенностями пациента, наличием сопутствующих заболеваний. Важно сообщать врачу о всех новых симптомах, появляющихся в послеоперационном периоде – это позволит не дать развиться более грозным состояниям и избежать повторной операции.
Очень много неоднозначностей возникает касательно вопроса, делается ли лапароскопия по ОМС совершенно бесплатно – или же за неё придётся заплатить? В большинстве случаев и в большинстве регионов страны процедура однозначно делается бесплатно – и попытка взять за неё деньги является не более чем обманом пациента.

ПОКАЗАНИЯ ДЛЯ ЖЕЛЧНОГО ПУЗЫРЯ
Лапароскопия применима почти что при всех разновидностях желчнокаменной болезни, в частности, при любых её осложнениях. К конкретным показаниям к проведению процедуры относят:
- ранние стадии острого холецистита;
- хронический холецистит;
- наличие в протоках конкрементов и механической желтухи;
- проявления бессимптомного холецистолитиаза (также известного как «камненосительство»);
- при ряде других заболеваний данного органа.
Каждый случай оценивается индивидуальным образом, риски и возможности в каждой отдельно взятой ситуации разные, потому именно лечащий врач-профессионал должен дать оценку, нужна ли данная процедура – или обойтись всё же следует какими-то альтернативными методами терапии.
ПРОТИВОПОКАЗАНИЯ
Есть у метода и характерные противопоказания, к которым относятся:
- Общее тяжелое состояние пациента.
- Заболевания, сопровождающиеся сердечной или легочной недостаточностью.
- Нарушения свертываемости крови.
- Беременность на поздних сроках.
- Кальциноз желчного пузыря, при котором есть риск его преждевременного разрушения в брюшной полости.
- Острые воспалительные процессы в брюшной полости.
Также в некоторых случаях лапароскопическое удаление желчного пузыря не рекомендовано при наличии в брюшной области большого количества рубцов от предыдущих операций.

ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Осложнений у процедуры – минимум, они являются минимальными, особенно если сравнивать их с осложнениями от более серьёзных и более кардинальных видов хирургического вмешательства. Но всё же осложнения в некоторых ситуациях могут быть – и вот что в них входит:
- Потенциальное получение небольших электроожогов.
- Небольшой риск прободения внутренних органов со всеми вытекающими из этого последствиями.
- Риск проявления гипотермии.
Работа с квалифицированным врачом, соблюдающим все меры предосторожности, сведёт вероятность возникновения данных риском почти что к нулю.
ПОДГОТОВКА К ПРОЦЕДУРЕ
По согласованию с лечащим врачом за 6-7 дней до операции следует по возможности отменить разжижающие кровь лекарственные средства – это снизит риск кровопотерь во время операции.
- Накануне лапароскопии необходимо ограничиваться только легкой пищей.
- В день проведения операции нельзя пить и есть совсем, с вечера и утром лекарственными препаратами или клизмой необходимо очистить кишечник.
- Утром до операции пациенту следует принять душ, желательно с использованием антибактериальных средств.

Какие лапароскопические операции проводятся в MedSwiss?
- Лапароскопическое устранение бедренной грыжи.
- Лапароскопическое устранение паховой грыжи.
- Лапароскопическое устранение пупочной грыжи с использованием неадгезивного сетчатого эксплантата типа Bard.
- Устранение паховой или бедренной грыжи открытым способом с использованием сетчатого эксплантата.
- Устранение пупочной грыжи открытым способом с использованием сетчатого эксплантата.
- Устранение вентральной грыжи открытым способом, в т. ч. с использованием сетчатого эксплантата.
- Устранение паховой или бедренной грыжи открытым способом.
- Устранение пупочной грыжи открытым способом.
- Холецистэктомия лапаротомным доступом с холедохолитотомией.
- Холецистэктомия лапаротомным доступом.
- Лапароскопическая холецистэктомия с холедохолитотомией.
- Трансвагинальная лапароскопически ассистированная холецистэктомия (NOTES — Natural Orifice Transluminal Endoscopic Surgery) — разновидность лапароскопической операции, где основные этапы и извлечение желчного пузыря выполняются через влагалище. При этом на животе (в пупке) выполняется единственный прокол длиной 5 мм.
- Холецистэктомия через один разрез под пупком — одноинцизионная (однопортовая) трансумбиликальная лапароскопическая холецистэктомия, другое название — SILS-холецистэктомия (Single Incision Laparoscopic Surgery) или принятое в отечественной хирургии название ЕЛД (единый лапароскопический доступ).
- Стандартная (обычно выполняется через три прокола, без установки дренажа).
- Лапароскопическая холецистэктомия.
- Рассечение спаек брюшной полости при хронической спаечной болезни.
- Лапароскопическая аппендэктомия.
- Удаление доброкачественных опухолей мягких тканей.
- Открытая биопсия (мягких тканей).
- Диагностическая лапароскопия с биопсией.
- Диагностическая лапароскопия.
- Удаление грыжи передней брюшной стенки с использованием неадгезивного сетчатого эксплантата.
- Лапароскопическое и эндовидеохирургическое устранение диастаза прямых мышц живота.
- Устранение грыжи пищеводного отверстия диафрагмы.
- Лапароскопические операции по поводу варикоцеле.
- Резекция толстой кишки лапаротомным доступом.
- Геморроидэктомия.
- Иссечение эпителиальных копчиковых ходов.
- Удаление перианальных кондилом.
- Иссечение параректальных свищей.
- Трансанальная полипэктомия.

Ход операции
Любую лапароскопию выполняют под эндотрахеальным наркозом. Время введения в него может составлять до получаса, после чего хирург выполняет несколько проколов или надрезов длиной до 2,5 см:
- в подложечной области для инструментов;
- в правом подреберье;
- в околопупочной области для видеокамеры и экстракции пузыря.
Иногда приходится делать дополнительный прокол/проколы, если доступ к оперируемой области затруднен, что часто наблюдается при спаечной болезни или выраженном ожирении. После установки троакаров через них вводятся необходимые для работы инструменты, и хирург осматривает брюшную полость с целью исключения возможных патологических состояний, оставшихся незамеченными в ходе предварительной диагностики.
Поочередно выделяется шейка желчного пузыря, его проток, пересекают питающую артерию и отделяют удаляемый орган от паренхимы печени. Пузырь отсекают, после чего внимательно осматривают его ложе – это позволяет исключить кровотечение, а если оно присутствует – немедленно коагулировать раневую поверхность. 
ПЛАТНО ИЛИ БЕСПЛАТНО?
Очень много неоднозначностей возникает касательно вопроса, делается ли лапароскопия по ОМС совершенно бесплатно – или же за неё придётся заплатить? В большинстве случаев и в большинстве регионов страны процедура однозначно делается бесплатно – и попытка взять за неё деньги является не более чем обманом пациента.
В ряде ситуаций процедура может быть платной – но это только те ситуации, когда она не является обязательной. Если больница предложила вам равнозначную по эффективности в вашей ситуации альтернативу, то тогда применение лапароскопии, если вы всё же захотите добиваться его, будет происходить за деньги.
В остальном же, в любой ситуации, когда ваше здоровье требует проведения данной процедуры, вы вправе получить её по полису ОМС бесплатно.
ИСТОЧНИКИ:
https://proskopiyu.ru/laparoskopiya/laparoskopiya-zhelchnogo-puzyrya-besplatno-po-polisu-oms.html
https://diagnostinfo.ru/skopiya/laparoscopy/laparoskopiya-besplatno-po-polisu-oms.html
https://nec-it.ru/laparoskopiya-po-oms/
Оценка статьи:
(Пока оценок нет)
Загрузка…
Я работаю врачом четыре года и все это время слышу разговоры, что медицина в России давно не бесплатная.
На самом деле все не так плохо. Есть сложные операции, которые сделают только за деньги или по квоте, но большинство операций покрывает полис ОМС. Расскажу на примере Москвы, что надо сделать, чтобы вас прооперировали без денег, и за что все-таки придется заплатить.
Все это касается только планового лечения, когда проблемы со здоровьем выявили при обследовании. Острые состояния требуют экстренной медицинской помощи, и ее в любом случае обязаны оказать бесплатно.
Медицинская этика
В тексте я часто использую слова «возможно», «вероятно», «наверняка» и тому подобные. Это часть профессионального воспитания — никогда не давать точных прогнозов.
Любое медицинское вмешательство может привести к непредсказуемым последствиям, а планируемая однодневная госпитализация иногда превращается в неделю на больничной койке. Все зависит от индивидуальных особенностей организма пациента и множества других факторов. Поэтому мы, врачи, не говорим «Вас выпишут завтра», а используем формулировку «Вероятно, госпитализация займет не более пары дней». Такова медицинская этика.
О каких операциях речь
В этой статье речь пойдет о болезнях и их лечении — но только по назначению врача. Я понимаю желание погуглить диагноз, чтобы узнать больше о своем состоянии, но лечиться по интернету не советую: это может нанести организму непоправимый вред.
Лечить людей сложно. Перед тем как начать практиковать, врачи учатся минимум восемь лет, а потом всю карьеру продолжают совершенствовать свои навыки. Поэтому не доверяйте лечение никому, кроме врачей.
Но лечиться тоже сложно, даже по рекомендации врача. Если болезнь не очень сильно беспокоит, лечение часто откладывают на потом. Как врач, я считаю, что себя стоит перебороть: ведь чем сильнее запустить болезнь, тем сложнее ее вылечить. Но, как человек, я знаю, что легче сказать, чем сделать.
Например, один мой знакомый после каждого приема жирной пищи мучается болями в правом подреберье. Ему поставили диагноз «камни в желчном пузыре» и назначили лечение — операцию по удалению пузыря. Но он не спешит: говорит, что это сложно и дорого. Я не могу ничего поделать с тем, что лечиться сложно, особенно если это значит «страшно». Но насчет «дорого» знакомый неправ: операцию по удалению желчного пузыря делают по полису ОМС.
Кроме желчекаменной болезни по ОМС чаще всего оперируют грыжи, липомы, варикозное расширение сосудов, а всего в списке бесплатных плановых операций более двух тысяч наименований. Полный список можно скачать с сайта Московского городского фонда ОМС.
Если врач рекомендует вам операцию из списка фонда ОМС и вы твердо намерены лечиться, нужно пройти несколько этапов.
Как сделать операцию по ОМС
Выбрать больницу
По полису ОМС можно оперироваться в любой государственной городской больнице. Вы не обязаны никому объяснять, почему выбрали то или иное учреждение. Это может быть рекомендация знакомых, результат всестороннего исследования, знак высших сил — что угодно.
Исследование можно начать с рейтинга Мосгорздрава. Его составляют на основе нескольких критериев — в первую очередь отзывов пациентов.
Кроме рейтинга я бы советовал учитывать, как далеко находится место будущей операции от вашего дома. Ехать домой два часа с пересадками после операции — удовольствие сомнительное. Организму требуется время на реабилитацию, и предсказать все реакции невозможно. Скорее всего, швы не разойдутся, но можно, скажем, потерять сознание в метро.
После того как вы определитесь с больницей, стоит в нее позвонить и узнать, когда вас готовы принять. Отделение, в котором вы планируете делать операцию, может быть закрыто на ремонт или карантин — или просто переполнено. Об этом лучше узнать заранее.
Вкладка «Стационарные условия» — рейтинг больниц, «Амбулаторные условия» — поликлиник. Скриншот сайта «Мосгорздрав-ру»
Выбрать врача
Следующий шаг — выбрать врача, который будет вас оперировать. Начать проще всего с сайта больницы. Найдите нужное вам отделение, например офтальмологию, кардиологию, лор-заболевания. Там публикуют списки докторов, работающих в отделении.
На каждого врача собрано короткое досье: стаж, категория, достижения. Я советую ориентироваться не на стаж и категорию, а на ученые звания, научные публикации и участие в международных конференциях. По моему опыту, пациенты чаще выбирают врачей в возрасте и с большим стажем: мол, советская школа и старая закалка. Но это не всегда разумно.
Например, в одной из больниц, где я работал, врач с тридцатилетним стажем делал все операции ровно так, как его научили 30 лет назад. Его не волновало, что медицина с тех пор кое-чему научилась. В том же отделении трудился молодой доктор. Он мог часами беседовать с пациентами, чтобы найти наилучший метод лечения. А еще он раз в три месяца публиковал статьи в зарубежных медицинских журналах и постоянно выступал на международных конференциях. Профессионализм не всегда зависит от стажа.
Оформить документы
Просто так прийти в выбранную больницу к нужному доктору и сказать «Мне нужна операция» не получится. Государственная медицина — это бюрократия, поэтому, прежде чем лечь на операцию, придется пройти квест.
Получить направление на госпитализацию. Без направления операцию не сделают, выдать его должен хирург из поликлиники. Записаться к нему можно напрямую, минуя терапевта. На прием возьмите результаты обследований, которые выявили проблему, а также заключения других врачей.
Направление выдают в конкретную больницу, поэтому я советую сразу сказать хирургу, какую вы выбрали. По закону выбор места лечения остается за пациентом. Поэтому, если хирург настаивает на определенной больнице и не хочет давать направление в вашу, сошлитесь на пункт 15 приказа Минздравсоцразвития РФ № 406н. Если не выбрать больницу самому, врач направит в одну из ближайших.
В направлении указывают диагноз и основания, по которым необходима операция
Уточнить список документов для госпитализации. В общем случае для госпитализации достаточно паспорта, полиса ОМС и направления из поликлиники. Но бюрократия бывает непредсказуемой, поэтому перед посещением больницы я советую позвонить в консультативно-диагностический центр или поликлинику при больнице и узнать точный список документов.
Завести медкарту. Это можно сделать в амбулаторном отделе или поликлинике при той больнице, где вас будут оперировать, — в регистратуре или на информационной стойке. В крайнем случае можно спросить любого сотрудника, где проходит плановая госпитализация. После оформления медкарты вас направят к хирургу для беседы.
В недалеком будущем медицинская документация должна стать электронной. Данные пациентов из поликлиник и стационаров будут синхронизироваться, и новую медкарту можно будет не заводить. Но на начало 2019 года это еще не работает.
Встретиться с врачом. Доктору важно узнать как можно больше о вашем здоровье: чем вы болели, как лечились, делали ли уже какие-то операции. На медицинском языке это называется сбором анамнеза. Врач также расскажет о предстоящих расходах. Саму операцию проводят бесплатно, но полис не покрывает стоимость некоторых материалов, например при грыже это эластичные бинты и сетчатые имплантаты для выполнения пластики грыж.
После беседы вам выдадут список необходимых анализов и исследований, а также сообщат примерную дату операции. Направление из поликлиники не выкидывайте: на нем распишется заведующий хирургическим отделением и его еще попросят показать, когда будут вас госпитализировать.
О взятках
К сожалению, бывает так, что лечащий врач предлагает положить пациента в больницу за вознаграждение, например говорит, что есть знакомый врач, который хорошо оперирует, но попасть к нему непросто.
Я с подобным связываться не советую. Во-первых, вас могут посадить за дачу взятки. Во-вторых, все то же самое можно сделать бесплатно. А если хочется заплатить за одиночную палату или дополнительные услуги, это можно сделать официально, через кассу — и получить налоговый вычет за лечение.
Сдать анализы
У всех анализов и исследований есть срок годности, и он не очень долгий. Например, для общего и биохимического анализа крови это всего две недели. Если вы сдавали кровь раньше, то результаты анализа уже недостаточно информативны. А хирургу важно знать, что происходит с вашим организмом прямо сейчас. Поэтому вас попросят все пересдать: вдруг вам уже противопоказано любое оперативное вмешательство.
Список исследований почти везде одинаков — это анализы крови и мочи, ЭКГ, флюорография и УЗИ. Если есть хронические заболевания, список могут расширить. Скажем, если у человека проблемы со щитовидкой, его попросят сделать анализ на определение уровней гормонов щитовидной железы, а при бронхиальной астме — пройти функциональные тесты.
Результаты анализов и исследований надо принести врачу, который будет делать операцию. Если все в порядке, он сообщит дату, когда надо ложиться в больницу. В случае каких-то проблем хирург может отправить на консультацию к другому специалисту. Например, если кардиограмма покажет аритмию, придется идти к кардиологу и он уже будет решать, не помешает ли это операции. Иногда бывает, что риск слишком велик. Если у пациента небольшая грыжа, но при этом проблемы с легкими и обменом веществ, то лучше походить с грыжей, чем ложиться на операцию с непредсказуемыми последствиями.
Бесплатно анализы можно сдать в поликлинике, где выдавали направление. Но тут как повезет. Бывает, анализы делают быстро, а бывает, что «ЭКГ только по средам и пятницам, а рентгенолог вернется из отпуска через две недели».
Если не хочется ждать, можно обратиться в любой коммерческий медицинский центр. УЗИ, кардиограмму и флюорографию выдадут в тот же день, а результаты анализов — максимум через два дня. Там же можно получить консультацию нужного специалиста, если по каким-то причинам не удается попасть к нему на прием по бесплатной линии. Это добавит к чеку еще полторы-две тысячи рублей.
Средние цены московских центров на исследования перед операцией
УЗИ вен нижних конечностей
4000 Р
Биохимический анализ крови
3000 Р
УЗИ желчного пузыря
1800 Р
Рентгенография грудной клетки
1800 Р
Анализ крови на носительство инфекций
1790 Р
Лечь в больницу
В назначенный врачом день надо будет явиться в приемное отделение больницы. При себе надо иметь паспорт и полис, результаты анализов и консультаций, а также направление из поликлиники, подписанное заведующим отделением. Кроме того, советую взять сменную одежду и предметы гигиены: не после всякой операции можно уехать домой в тот же вечер.
В приемном отделении заведут историю болезни. Это главный документ, куда будут записывать все, что произойдет с вами в больнице: информацию об исследованиях, протокол операции, дневники ежедневного состояния.
История болезни — это не то же самое, что медкарта. Медкарту ведут постоянно, в ней содержится вся информация о здоровье человека. А историю болезни заводят на каждую госпитализацию. После выписки ее сдают в архив, а пациент получает краткую версию документа — выписной эпикриз.
После оформления документов медсестра проведет вас в отделение и положит в палату.
Палаты бывают бесплатные и платные. Бесплатные палаты в профильных отделениях больниц обычно на 3—6 человек, с санузлом и душевой. Платные палаты рассчитаны на одного-двух человек. Там всегда свежий ремонт, телевизор, даже вайфай. Цены в московских больницах начинаются с 2000 рублей — это сутки в двухместной палате.
Так выглядит бесплатная палатаВип-палата в московской горбольнице № 31 за 14 900 Р в сутки
Пережить операцию
Чаще всего операция проходит в день госпитализации: утром человек приходит в больницу, а через несколько часов его оперируют. Длительность плановой операции зависит от болезни. Скажем, при желчекаменной болезни это 40—60 минут, а при серьезной грыже — несколько часов. После операции, если все проходит по плану, пациент возвращается в палату.
Эндоскопическая хирургия и современные методы восстановления помогают сделать так, что во время операции организму причиняется минимальный вред, а после нее он быстро приходит в норму. Поэтому после простой операции, например удаления желчного пузыря или липомы, вас могут выписать в тот же день — как только отойдете от наркоза. Как показывает мой опыт, когда человек чувствует себя здоровым, его в больнице не задерживают.
Я слышал истории про то, что пациентов выписывают из больницы прежде, чем они успевают поправиться. По моему опыту, врач не выпишет человека, если не считает его здоровым. Если это все-таки случится, на врача можно пожаловаться в Минздрав и он ответит за свою халатность. Больницы теперь обязаны отвечать на все жалобы и комментарии, даже в с?

