Мать и дитя уфа желчный пузырь
Что это такое?
Желчекаменная болезнь (ЖКБ) – часто встречающееся заболевание, характеризующееся образованием камней в желчном пузыре и желчевыводящих путях. Распространенность желчекаменной болезни составляет 10-15% населения развитых стран, причем женщины болеют чаще мужчин. Так, каждая пятая женщина и каждый десятый мужчина страдают этой болезнью. В нашей стране выполняется около 600 тыс. операций в год на желчном пузыре и желчевыводящих протоках, которые по частоте занимают второе место после аппендэктомии.
Как это проявляется?
У 60% пациентов заболевание себя никак не проявляет, носит характер скрытого течения. У остальных типичным проявлением болезни является желчная колика, которая носит периодический характер и продолжается от 15 мин до 5-6 часов. Это острый болевой приступ, причиной которого является закупорка камнем протока желчного пузыря. Боли беспокоят как правило в правом подреберье, в области желудка, нередко отдают в правое плечо, между лопатками, могут также симулировать сердечные боли. Возникновение болей приурочено, как правило, к вечернему или ночному времени. Может быть тошнота, рвота, которая не приносит облегчения.
Какие могут быть последствия ?
Если колика продолжается более 6 часов, это приводит к развитию острого калькулезного холецистита сопровождающегося лихорадкой и развитием инфекции в желчном пузыре, что, в свою очередь, может осложниться гангреной желчного пузыря, прободением пузыря и развитием перитонита.
Грозные осложнения наступают также, если камни мигрируют из желчного пузыря в общий желчный проток и закупоривают его, это называется холедохолитиазом, желчь не может оттекать в кишечник и развивается желтуха. Как следствие закупорки общего желчного протока камнем на уровне ампулы (физиологического сужения перед впадением в кишку) может развиться острый панкреатит, или панкреонекроз так как в эту же ампулу открывается и проток поджелудочной железы. Все вышеперечисленные осложнения могут принести ощутимый вред здоровью, а в ряде случаев закончиться летально.
Диагностика желчекаменной болезни.
Если у вас возникли болевые приступы в животе необходимо обратиться к хирургу, самое простая и необходимая диагностика в данном случае – выполнить ультразвуковое исследование (УЗИ) брюшной полости.
Возможно ли консервативное лечение?.
Различают холестериновые, пигментные, известковые и смешанные камни. Конкременты, состоящие из одного компонента, относительно редки. Подавляющее число камней имеют смешанный состав с преобладанием холестерина. Они содержат свыше 90 % холестерина, 2-3 % кальциевых солей и 3-5 % пигментов, причём билирубин обычно находится в виде небольшого ядра в центре конкремента. Камни с преобладанием пигментов часто содержат значительную примесь известковых солей, и их называют пигментно-известковыми. Существуют препараты которые способные растворять камни в желчных путях. Но, как мы сказали выше, камни в своем большинстве имеют смешанный состав. А растворяются в основном только холестериновые камни. Поэтому консервативное лечение желчекаменной болезни (растворение конкрементов) имеет успех крайне редко. Дробление камней в желчном пузыре не делается. Это связано с анатомическими особенностями расположения желчевыводящих путей и очень большим риском развития грозных осложнений, которые могут привести к летальному исходу.
Оперативное лечение
Камни в желчном пузыре представляют собой «бомбу замедленного действия» в организме и когда она сработает не знает никто. Поэтому так важно предупредить развитие осложнений, нежели чем лечить их. Единственный способ сделать это – выполнить операцию холецистэктомию (удаление желчного пузыря).
Показания к холецистэктомии
- Желчнокаменная болезнь (наличие камней в желчном пузыре);
- Острый холецистит (острое воспаление желчного пузыря);
- Желчная колика (боли в правом подреберье после еды).
Методы оперативного вмешательства
Открытая холецистэктомия
Желчный пузырь удаляется через разрез на передней брюшной стенке длинной 15 см. Операция проводится под общим наркозом. Открытая холецистэктомия выполняется тогда когда лапароскопическая операция по каким то причинам не возможна.
Лапароскопическая холецистэктомия
Самый распространенный способ удаления желчного пузыря. Операция производится через небольшие проколы передней брюшной стенки. При холецистэктомии производится 4 прокола длиной от 5 до 10 мм. Благодаря оптическому прибору лапароскопу операция проводится под визуальным контролем врача. Современное оборудование позволяет получат изображение внутренних органов с высокой четкости которое транслируется на монитор. Лапароскопическая холецистэктомия длится от 1 до 2 часов. Благодаря миниинвазивной технологии на следующий день после операции пациенты могут самостоятельно ходить и принимать пищу, уменьшается период нетрудоспособности, а сроки пребывания в стационаре составляют от 2 до 4 дней. Опасаться удаления желчного пузыря не следует — сотни тысяч людей полноценно живут без этого органа, навсегда избавившись от этой болезни. В других случаях, когда желчекаменная болезнь протекает с тем или иным осложнением требуется выполнение расширенного оперативного вмешательства или использование дополнительных эндоскопических методов лечения, что приводит к увеличению сроков госпитализации в ряде случаев до месяцев, требует значительных физических и денежных затрат, зачастую приводит к глубокой инвалидизации. Операцию при наличии конкрементов в желчном пузыре необходимо выполнять как можно раньше, в плановом порядке, даже если Вас ни чего не беспокоит. Это позволит избежать приступов острого холецистита и осложнений желчекаменной болезни.
Преимущества лапароскопии
- благодаря малоинвазивности менее выраженные послеоперационные боли;
- быстрая реабилитация после операции. Восстановление трудовой деятельности возможно уже через две недели после лапароскопической холецистэктомии. Полная реабилитация после открытой операции может доходить до 2 месяцев;
- хороший косметический эффект.
После холецистэктомии больному назначается соответствующая диета сроком на 1 мес, после чего больной сможет питаться без ограничений.
УЛЬТРАЗВУКОВЫЕ ИССЛЕДОВАНИЯ ВЗРОСЛЫХ
- УЗИ беременных (включает оценку анатомических структур, в т.ч. сердца плода и допплерометрию по показаниям) с 11 недель беременности, специалистом категории А
1 350 р - УЗИ беременных (включает оценку анатомических структур, в т.ч. сердца плода и допплерометрию по показаниям) с 11 недель беременности, специалистом категории В
1 550 р - УЗИ органов малого таза у женщин (матка, придатки) при беременности до 11 недель, специалистом категории А
1 000 р - УЗИ органов малого таза у женщин (матка, придатки,) специалистом категории А
1 000 р - УЗИ органов малого таза у женщин (матка, придатки), специалистом категории B
1 150 р - Допплерометрия в гинекологии (сосудов матки), специалистом категории В
1 150 р - Допплерометрия в гинекологии (сосудов матки), специалистом категории А
950 р - Допплерометрия плода, специалистом категории В
1 250 р - Допплерометрия плода, специалистом категории А
1 050 р - УЗИ шейки матки, специалистом категории В
1 050 р - УЗИ шейки матки, специалистом категории А
850 р - УЗ-фолликулометрия
800 р - УЗ-фолликулометрия, специалистом категории В
1 000 р - УЗ-определение количества околоплодных вод
650 р - УЗИ щитовидной железы взрослого, специалистом категории А
850 р - УЗИ щитовидной железы взрослого, специалистом категории В
950 р - УЗИ молочных желез взрослого, специалистом категории А
950 р - УЗИ молочных желез взрослого, специалистом категории В
1 050 р - УЗИ органов брюшной полости взрослого (печень, ж/пузырь,поджелуд/железа,селезенка), специалистом категории А
1 050 р - УЗИ органов брюшной полости взрослого (печень, ж/пузырь,поджелуд/железа,селезенка), специалистом категории В
1 250 р - УЗ допплерография сосудов брюшной полости взрослого, специалистом категории А
850 р - УЗ допплерография сосудов брюшной полости взрослого, специалистом категории В
950 р - УЗИ мочевыделительной системы (почки, мочеточники, мочевой пузырь) взрослого, специалистом категории А
850 р - УЗИ мочевыделительной системы (почки,мочеточники,мочевой пузырь) взрослого, специалистом категории В
950 р - УЗИ мягких тканей взрослого, специалистом категории А
950 р - УЗИ мягких тканей взрослого, специалистом категории В
1 050 р - УЗИ органов малого таза у мужчин (простата, яички, мочевой пузырь), специалистом категории В
1 650 р - УЗИ органов малого таза у мужчин (простата, яички, мочевой пузырь), специалистом категории А
1 450 р - ТРУЗИ предстательной железы, специалистом категории В
1 250 р - ТРУЗИ предстательной железы, специалистом категории А
1 050 р - 4-D реконструкция (дополнительно к УЗИ)
650 р - УЗИ органов малого таза у женщин (матка, придатки) при беременности до 11 недель, специалистом категории В
1 250 р - УЗИ мошонки с допплер-эхографией сосудов мошонки,специалистом категории В
1 050 р - УЗИ мошонки с допплер-эхографией сосудов мошонки,специалистом категории А
850 р - Кардиотокография (КТГ)
800 р - Кардиотокография при многоплодной беременности (КТГ)
1 250 р - УЗИ лимфатических узлов, специалистом категории В
750 р - УЗИ лимфатических узлов, специалистом категории А
650 р - УЗИ почек и надпочечников взрослого, специалистом категории В
1 050 р - УЗИ почек и надпочечников взрослого, специалистом категории А
850 р - УЗИ предстательной железы (ТА), специалистом категории В
1 050 р - УЗИ предстательной железы (ТА), специалистом категории А
850 р - УЗИ мочевого пузыря (ТА) (с определением остаточной мочи), специалистом категории В
950 р - УЗИ мочевого пузыря (ТА) (с определением остаточной мочи), специалистом категории А
750 р - Консультативное УЗИ беременных
2 950 р
- УЗИ беременных (включает оценку анатомических структур, в т.ч. сердца плода и допплерометрию по показаниям) с 11 недель беременности, специалистом категории А
Холецистэктомия — это хирургическая операция удаления желчного пузыря. Впервые в мире была сделана в 1882 г., немногим позже – в России.
В Перинатальном Медицинском Центре «Мать и дитя» и Клиническом Госпитале Лапино можно сделать открытую либо лапароскопическую операцию.
Сколько стоит удаление желчного пузыря?
На цену влияет используемый метод вмешательства, сложность состояния пациента, стоимость расходных материалов. Конкретную информацию можно уточнить по указанным телефонам.
Зачем удалять желчный пузырь?
В пузыре скапливается в концентрированном виде желчь. В сутки образуется до 2 литров этой жидкости. Желчь ускоряет процесс дробления жиров, имеет отношение к выработке ферментов, способствует лучшему усвоению витаминов кишечником. При заболевании (чаще всего, при образовании камней) желчный пузырь не справляется с этими функциями. Воспаление может возникнуть в любой момент, и последствия этого опасны для жизни.
Показания
Использование медикаментозного лечения до настоящего времени себя не оправдало. Лучшим способом, а в некоторых случаях – единственным для спасения здоровья и жизни пациента, является операция по удалению желчного пузыря. Показания к ней самые серьезные:
- Желчнокаменная болезнь;
- Острое воспаление желчного пузыря — острый холецистит (осложнение желчнокаменной болезни);
- Хронический калькулезный холецистит, частые обострения (сопровождается коликами, сильной болью, тошнотой, рвотой);
- Повреждение и опухоль органа.
Противопоказания
- Состояния, при которых вмешательство сопряжено с риском осложнений. Это поздние сроки беременности, острые нарушения работы сердца и легких, ожирение 2–3 степени, перитонит, проблемы со свертываемостью крови;
- Рубцы и спайки на стенках брюшной полости, крупные камни, абсцесс — состояния, при которых целесообразнее провести открытое вмешательство, а не лапароскопию.
Различия между разными видами операций
| Виды | ||
|---|---|---|
Традиционная (полостная) | Лапароскопическая | |
Доступ к желчному пузырю | Большой разрез 3–7 см, обеспечивает хороший доступ и обзор органа. | Хирург делает 3–4 прокола, чего достаточно для хорошего доступа к органу. |
Травматичность | Травматичная. | Брюшная стенка минимально травмируется. |
Восстановительный период | Выписка на 10–14 день. Трудовая деятельность — через месяц. Физические нагрузки — через 3 мес. | Выписка на 2–4 день. Трудовая деятельность — на 10–14 день. Физические нагрузки — через 4–5 недель. |
Когда применяется? | В тяжелых, сложных случаях (при перитоните, разрыве органа). | «Золотой стандарт» – касается острых и хронических случаев холецистита. |
Подготовка
Перед операцией проводится полная диагностика. В клинике делают ряд обследований: осмотр, анализы крови и мочи, УЗИ, обследование соседних органов, рентген грудной клетки.
За несколько дней до процедуры прекращается прием противовоспалительных лекарств, антикоагулянтов, аспириносодержащих препаратов. Пить и есть нельзя после 19:00, если операция назначена на утро.
Какие могут быть осложнения?
Если все выполнено технически правильно, какие-либо осложнения маловероятны. Но риск появления непредсказуемых проблем после операции есть.
К ним относятся:
- Внутреннее кровотечение — первая помощь оказывается согласно симптоматике;
- Желчный перитонит — связан с попаданием желчи в живот и распространением инфекции. Развивается абсцесс и характерные симптомы с повышением температуры до 38–39, на основании чего врач легко ставит диагноз и действует;
- Желтуха — может возникнуть через некоторое время, связана с образованием рубцов, камней в протоках, свищей;
- Расстройство пищеварения — желчь после вмешательства поступает в кишечник в более жидком виде и хуже справляется с вредоносными микроорганизмами;
- Колит, гастрит, энтерит, эзофагит — воспаления, связанные с изменением двигательной функции кишечника.
Реабилитация и прогноз
Восстановительный период — 2–4 месяца, в это время рекомендована диета.
Возвращение к обычному режиму питания и деятельности происходит через 4–6 месяцев после процедуры.
У большинства пациентов беспокоящие симптомы исчезают через 1–6 месяцев. Самочувствие после вмешательства зависит от того, как была проведена подготовка, была ли операция плановой либо экстренной и каким способом ее выполняли.
Питание после восстановительного периода должно быть по возможности правильным. Через полгода можно вернуться к своим обычным физическим нагрузкам, если не было других рекомендаций.
Если помимо проблем с желчным были обнаружены другие заболевания ЖКТ, пациенту нужно находиться под наблюдением врача для нормализации состояния. В этом случае гастроэнтеролог индивидуально подберет схему лечения, а также диету.

Гастроэнтерология -это область медицины, которая занимается диагностикой, профилактикой и лечением заболеваний желудочно-кишечного тракта: пищевода, желудка, двенадцатиперстной кишки, поджелудочной железы, печени и желчного пузыря, тонкой и толстой кишки.
В Клиническом госпитале “Мать и Дитя” в Уфе работают гастроэнтерологи занимающиеся лечением широкого спектра проблем желудочно-кишечного тракта.
Пациент может получить консультацию специалиста, пройти диагностику на одном из лучших в городе оборудовании и определиться с тактикой лечения, а также прооперироваться в европейских условиях, если это будет необходимо.
Симптомы заболеваний ЖКТ
Состояние органов пищеварения влияет на работу всего организма. К гастроэнтерологу могут направить терапевт, кардиолог, хирург, невролог, инфекционист, дерматолог, пульмонолог, психиатр и др. Самостоятельно задуматься о визите к гастроэнтерологу возможно, если присутствуют следующие симптомы:
- при появлении болей в животе;
- при вздутии живота, метеоризме, изжоге;
- при чувстве тяжести после еды, непереносимости некоторых компонентов пищи;
- при нарушениях стула — диарее и запорах, изменении цвета кала, примесях слизи, гноя и крови в испражнениях, изменении цвета кала и мочи (потемнение, посветление);
- при чувстве горечи во рту;
- при болях при глотании;
- при частых тошноте и рвоте;
- при изменении цвета кожи.
Какие болезни лечит врач-гастроэнтеролог
Гастроэнтерологи Клинического госпиталя “Уфа” занимаются такими проблемами, как язвенная болезнь желудка и двенадцатиперстной кишки, гастриты, эзофагиты, гастроэзофагеальная рефлюксная болезнь, болезни печени и поджелудочной железы, болезни тонкого и толстого кишечника различного происхождения, холециститы, запор, понос, метеоризм.
Диагностика заболеваний желудочно-кишечного тракта
Во время первичного приема врач-гастроэнтеролог интересуется историей развития болезни, когда она впервые появилась, как развивалась, какие способы лечения уже испробованы пациентом.
Осмотр включает язык, слизистую ротовой полости, склер глаз. Затем врач может определить границы желудка, печени, болезненность в зоне проекции внутренних органов на переднюю брюшную стенку.
Уже на первом приеме гастроэнтеролог определяется с предварительным диагнозом, для уточнения которого он использует дополнительные методы. Из лабораторных методов диагностической ценностью обладает общий анализ крови (по нему можно увидеть признаки анемии и воспалительных процессов), биохимия крови (печеночные ферменты, фибриноген, факторы свертывания крови, общий белок, холестерин).
Микробиологическая лаборатория проводит анализ кала, посев патологической флоры и определение ее чувствительности к антибиотикам, тест на наличие бактерии Нelicobacter pylori.
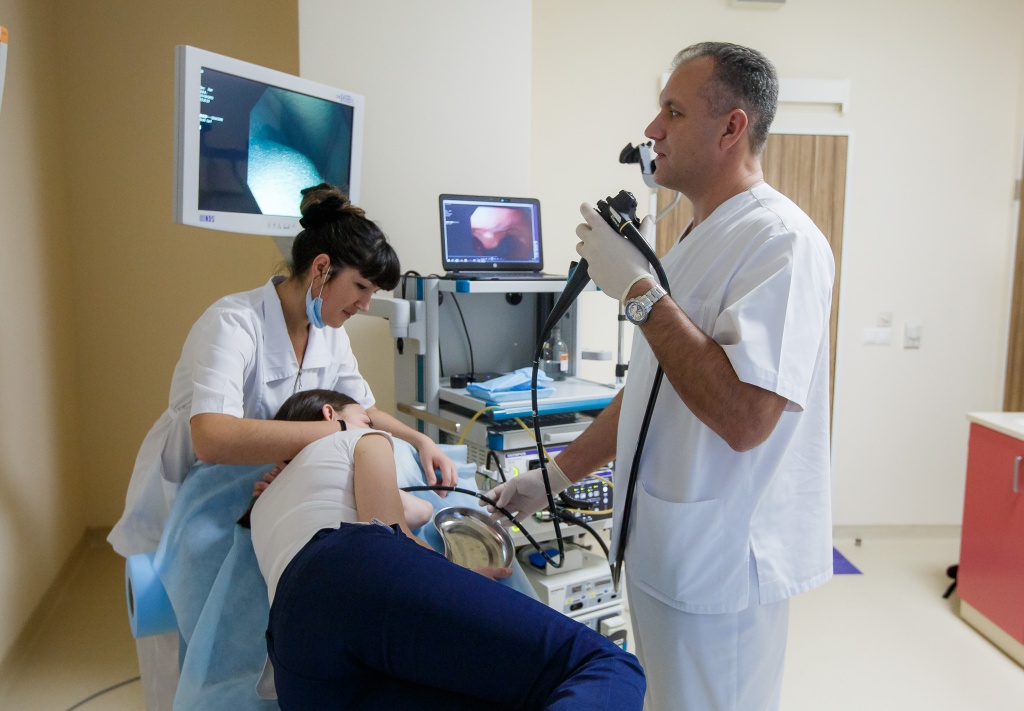
Для постановки диагноза наша клиника обладает новейшим инструментальным оборудованием. У нас можно пройти следующие виды обследования:
- УЗИ органов брюшной полости;
- гастроэзофагодуоденоскопия (ФЭГДС);
- фиброколоноскопия (ФКС);
- ректосигмоскопия;
- рентгеноскопия желудка с контрастированием;
- МРТ;
- диагностическая лапароскопия.
Лечение
На основании результатов обследования рекомендуется эффективное и безопасное лечение – консервативное (медикаментозное, физиотерапевтическое, коррекция образа жизни), оперативное, либо комплексное – в зависимости от медицинской ситуации.
Терапия может проводиться амбулаторно или стационарно. Многопрофильные центры «Мать и Дитя» включают стационарные отделения с комфортными одноместными и двухместными индивидуальными палатами, а также палатами дневного стационара.
Преимущественно хирургическим путем лечат:
- желчнокаменную болезнь (выполняется эндоскопическая холецистэктомия);
- грыжа пищеводного отверстия диафрагмы;
- опухоли желудочно-кишечного тракта.
Специалисты Клинического госпиталя нацелены на малоинвазивные высокоэффективные методы лечения, которые позволят быстрее встать на ноги и вернуться к привычному ритму жизни.
ЦЕНЫ



