Ложе желчного пузыря на печени
Холецистэктомия – один из наиболее частых в абдоминальной хирургии типов оперативного вмешательства. Операция заключается в удалении желчного пузыря из его ложа, расположенного на нижней поверхности печени, где он интимно прилежит к ткани правой доли печени и, часто, кокетливо выглядывает из под ее переднего края.
В подавляющем большинстве случаев, холецистэктомию проводят в связи с желчнокаменной болезнью, то есть в связи с образованием камней (конкрементов) в просвете желчного пузыря, что напрямую связано со способностью желчного пузыря концентрировать желчь.
Желчь – это пищеварительный сок, представляющий собой разной степени вязкости жидкость, цвет которой варьирует от темно-зеленого (зеленовато-черного) цвета, до светло-оливкового. Желчь постоянно образуется в печени, желчный пузырь лишь сохраняет и концентрирует часть отделяемой печенью желчи, на тот случай, если вы съедите много богатой жирами пищи.
Помимо прочих задач, желчь участвует в пищеварении жирных и жирорастворимых питательных веществ (например, жирорастворимые витамины A, D, E, K). Поскольку жировые вещества не растворяются в воде и не смешиваются с ней, то для того чтобы водорастворимые ферменты пищеварительного тракта могли добраться до жиров, содержащихся в продуктах, жиры с участием желчи превращаются в эмульсию – взвесь мельчайших капелек жирных веществ в водной фазе. При отсутствии желчного пузыря, желчь будет в небольших количествах, в не слишком концентрированном виде постоянно поступать в двенадцатиперстную кишку и на послеобеденную эмульсификацию плова на курдючном сале ее может не хватить, отчего плов на курдючном сале не сможет перевариться в полной мере, а вызовет диспептические явления, как, например, диаррею (учащение стула), изменение консистенции стула, тошноту, вздутие живота.
После холецистэктомии (удаления желчного пузыря) большинство людей не ощущают каких-либо значимых изменений в пищеварении, хотя если человек привык к обильной жирной пище, могут иметь место упомянутые выше диспептические явления.
Так выглядит ложе желчного пузыря после давней холецистэктомии.
На снимке показана нижняя поверхность, отвернутой кверху печени, здесь различимы ворота печени и ложе удаленного желчного пузыря, выполненное жировой клетчаткой, в которой вы можете видеть две металлические клипсы. Эти клипсы накладывает хирург при холецистэктомии, на пузырный проток и пузырную артерию, которая питает стенку желчного пузыря, перед тем как их пересечь и начать отделять желчный пузырь от нижней поверхности печени.
Чтобы лучше разобраться в топографии этого снимка, призову свои способности к редактированию на коленке.
Красно-коричневым цветом выделена нижняя поверхность ткани печени: в правой части снимка – левая доля печени, которая отделена фиброзным тяжем – круглой связкой печени от квадратной доли печени (в средней частим снимка). Левее квадратной доли, на снимке, располагается ямка желчного пузыря с упомянутыми клипсами, левее ямки желчного пузыря – нижняя поверхность правой доли печени. Впадающий в общий печеночный проток, пересеченный и клипированный проток желчного пузыря, сохраняет свой просвет и может являться местом формирования желчных камней, которые иногда могут образовываться в нем после холецистэктомии, мигрировать в общий желчный проток, вызывая в некоторых случаях развитие желтухи и/или острого панкреатита.
Общий желчный проток, вместе с главным протоком поджелудочной железы впадают в двенадцатиперстную кишку (на снимке выделена темно-зеленым цветом). После операции, они покрываются фибрином и, со временем, соединительной тканью и мезотелием, после чего, организм, как бы их перестает воспринимать как чужеродные (если не произойдет инфицирования). Из других признаков проведенного оперативного вмешательства заметна легкая белесоватость и снижение прозрачности брюшины покрывающей печеночно-двенадцатиперстную связку, это значит что там, в ходе операции была травмирована брюшина, а после, развилась соединительная ткань и небольшие спайки. Эти клипсы не извлекают обратно, и они остаются с пациентом до конца жизни (и даже после смерти) как мы и видим в данном случае.
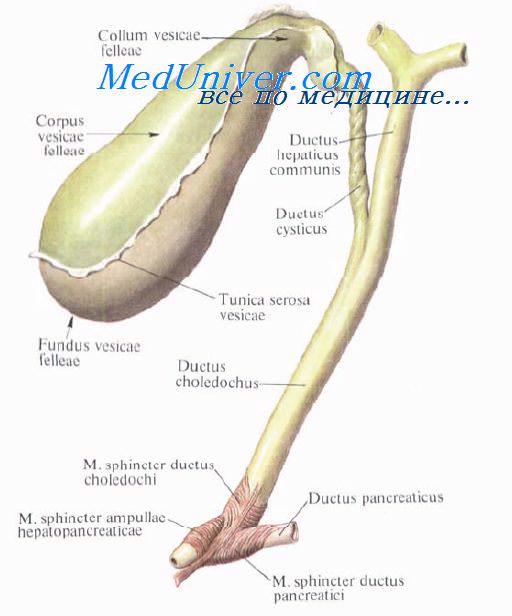
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 ноября 2019;
проверки требует 1 правка.
Жёлчные[1] (или же́лчные[2]) пути́ — совокупность трубчатых образований (жёлчных протоков), осуществляющих транспорт жёлчи от жёлчных капилляров до двенадцатиперстной кишки.
Анатомия[править | править код]
В отношении морфологии стенки жёлчного протока, как правило, выделяют субсерозный, мышечный, субэпителиальный и эпителиальный слои. Внутренняя поверхность протока выстлана однослойным цилиндрическим (призматическим, столбчатым) эпителием. Мышечный слой очень тонкий и представлен отдельными пучками миоцитов, ориентированных спирально. Между мышечными волокнами много соединительной ткани. Наружная (адвентициальная) оболочка образована рыхлой соединительной тканью и содержит кровеносные сосуды. В стенках протоков располагаются железы, секретирующие слизь. Билиарная микробиота представляет собой отдельный слой, основу которого образуют микробиотные сообщества, способные в норме противостоять распространению билиарных инфекций и поддерживать нормальный функционал холангиоцитов в стенке жёлчного протока[3].
Различают внутрипечёночные жёлчные протоки и внепечёночные жёлчные протоки. Внутрипечёночные жёлчные протоки образуют древовидную систему: жёлчные капилляры собираются в более крупные жёлчные протоки, которые объединяются в сегментарные жёлчные протоки. Сегментарные жёлчные протоки объединяются в левый и правый долевые жёлчные протоки, которые, как правило, выходят за пределы печени, и, объединившись, образуют общий печёночный проток.
Общий печёночный проток соединяется с пузырным протоком, отводящим жёлчь из жёлчного пузыря, образуя при этом общий жёлчный проток, который называется холедох.
У высших позвоночных общий жёлчный проток ведёт в просвет двенадцатиперстной кишки (у низших идёт в верхний отдел средней кишки). Как правило, перед открытием в просвет двенадцатиперстной кишки объединяется с выводным протоком поджелудочной железы (Вирсунгов проток). В месте слияния холедоха и Вирсунгова протока образуется ампула Фатера, которая отделена от просвета двенадцатиперстной кишки сфинктером Одди, регулирующим периодичность поступления жёлчи в кишечник.
Патологии[править | править код]
Риск опухолей желчных протоков увеличивается на 79% при ежедневном потреблении двух порций (сколько мл???) газированных напитков или сладких соков. К такому выводу в ходе масштабного и продолжительного исследования пришли ученые из Каролинского института в Стокгольме. Тем не менее, шведские ученые отмечают, что говорить о канцерогенном влиянии газировки и сладких соков напрямую пока нельзя, для этого недостаточно данных. Но абсолютно точно, что это как минимум дополнительный фактор риска и маркер, указывающий на нездоровый образ питания, который и является причиной появления многих видов рака[4][неавторитетный источник?].
Значимой проблемой являются также и ятрогенные (интраоперационные) повреждения желчных протоков[5]. По статистике интраоперационные повреждения желчного протока (краевое ранение, полное пересечение, иссечение), требующие его восстановления, наблюдаются у 0,05—2,7 % больных, которым производят удаление желчного пузыря по поводу желчнокаменной болезни[6].
Аномалии желчных протоков[править | править код]
Во время операции хирург может столкнуться с аномальными ходами желчных путей, так называемыми ходами Люшка. В 1863 году немецкий анатом Г. Люшка описал дополнительный тонкий желчный проток, исходящий из правой доли печени в ложе желчного пузыря и открывающийся в правый печеночный или общий печеночный проток (ОПП). Позднее многие исследователи описывали этот проток. Он дренирует субсегментарные задние сегменты правой доли печени либо V сегмент печени, отводя желчь в правый печеночный проток, ОПП или, редко, в пузырный проток либо в желчный пузырь. В последней ситуации он располагается в области шейки или на границе тела и шейки пузыря. По данным литературы, его выявляют у 0,1—5 % обследованных. По другим литературным источникам, в желчном пузыре имеются эпителиально-трубчатые ходы (ходы, каналы Люшка), которые заканчиваются слепо в стенке желчного пузыря либо сообщаются с мелкими внутрипеченочными протоками. Различия между каналами Люшка или небольшими дополнительными желчными протоками в ложе желчного пузыря весьма условны. К сожалению, упоминания об этих протоках крайне редки и неопределенны. Клинических наблюдений, в которых дренирование всей правой половины печени осуществлялось бы через дополнительный желчный проток Люшка в ложе желчного пузыря, не обнаружено.
Дополнительные изображения[править | править код]
Область поджелудочной железы
Горизонтальное размещение брюшины в верхней части брюшной полости
Поджелудочная железа и двенадцатиперстная кишка с задней стороны
Печень и жёлчный пузырь
См. также[править | править код]
- Жёлчь человека
- Микробиота желчных путей
Примечания[править | править код]
- ↑ «жёлчный и же́лчный». Букчина Б. З., Сазонова И. К., Чельцова Л. К. Орфографический словарь русского языка / рецензент: академик РАН Н. Ю. Шведова. — 6-е изд. — М.: АСТ-ПРЕСС КНИГА, 2010. — С. 244. — 1296 с. — (Настольные словари русского языка). — 3000 экз. — ISBN 978-5-462-00736-1. Приказом Министерства образования и науки РФ № 195 от 8.06.2009 словарь включён в список грамматик, словарей и справочников, содержащих нормы современного русского литературного языка при его использовании в качестве государственного языка Российской Федерации.
- ↑ Проверка слова на портале gramota.ru даёт разные предпочтения вариантов
- ↑ Клабуков И. Д., Люндуп А. В., Дюжева Т. Г., Тяхт А. В. Билиарная микробиота и заболевания жёлчных путей (рус.) // Вестник Российской академии медицинских наук. — 2017. — Т. 72, № 3. — С. 172–179. — ISSN 2414-3545. — DOI:10.15690/vramn787.
- ↑ Названы напитки, пристрастие к которым может вызвать рак
- ↑ Гальперин Э.И., Дедерер Ю.М. Нестандартные ситуации при операциях на печени и желчных путях. — Москва: Медицина, 1987. — 335 с.
- ↑ Дюжева Т.Г., Люндуп А.В., Клабуков И.Д., и др. Перспективы создания тканеинженерного жёлчного протока // Гены и клетки. — 2016. — Т. 11, № 1. — С. 43—47. — ISSN 2313-1829.
Ссылки[править | править код]
- Жёлчные протоки // Health.RIN.ru
- Полное пресечение холедоха, видеолекция

