Лимфатическая система желчного пузыря
Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
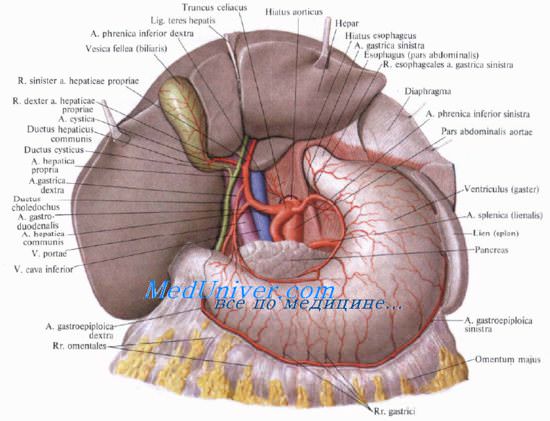
После отделения гастродуоденальной артерии печеночная артерия следует вертикально вверх, внутри печеночно-двенадцатиперстной связки, впереди и слева от общего желчного протока, который занимает свободный край гепатодуоденальной связки. Портальная вена следует позади печеночной артерии. Проксимальнее к воротам печени печеночная артерия делится на правую и левую печеночные артерии. Правая печеночная артерия проходит позади общего печеночного протока и входпт в треугольник Calot. В некоторых случаях правая печеночная артерия, как будет видно ниже, проходит впереди общего печеночного протока.
Пузырная артерия
В большинстве случаев пузырная артерия начинается от правой печеночной артерии, в пределах треугольника Calot, справа от печеночного протока. Она подходит к пузырному протоку и шейке желчного пузыря, обычно над ним и несколько сзади. Достигнув желчного пузыря, разделяется надае ветви: переднюю, которая идет в подбрюшинном пространстве желчного пузыря, и заднюю, идущую в ложе между желчным пузырем и печенью. Пузырная артерия может иметь многочисленные варианты анатомического строения. Она может возникать из правой печеночной артерии и идти не впереди общего желчного протока, а позади него. Она может также начинаться от левой печеночной артерии и идти перед общим желчным протоком. Пузырная артерия иногда возникает из общей печеночной, гастродуоденальной (желудочно-двенадцатиперстной), левой желудочной, правой желудочной или верхней брыжеечной артерии. В 20% случаев имеются две пузырные артерии — передняя и задняя.
Треугольник Calot
В 1891 г. Jean Francois Calot описал очень важныйдля хирургии желчных путей треугольник. Этот треугольник сформирован справа — пузырным протоком и шейкой желчного пузыря, слева — общим печеночным протоком (печеночно-пузырный угол), а также нижним основанием печени, формирующим треугольник. В этом треугольнике определяют печеночную и пузырную артерии.

Артериальное кровоснабжение гепатикохоледоха
Артериальное кровоснабжение гепатикохоледоха очень вариабельно. Множественные артерии малого калибра возникают из верхней и задней поджелудочно-двенадцатиперстных артерий, супрадуоденальной, пузырной, общей печеночной артерии и т. д. Травма этих сосудов при повторных операциях способствует образованию стриктур гепатикохоледоха. Восстановить гепатикохоледох при поперечных стриктурах легче, чем при продольных.
Венозный отток от внепеченочных желчных протоков
Венозный возврат от желчного пузыря осуществляется с помощью многочисленных вен малого калибра, которые идут от желчного пузыря к паренхиме печени. Эти вены возникают со всех сторон желчного пузыря, как от его ложа, так и от подбрюшинных областей. В редких случаях можно найти пузырную вену, которая входпт в воротную вену или ее правую ветвь. Венозный отток от гепатикохоледоха осуществляется сплетением, которое покрывает переднюю стенку общего желчного протока. Оно используется для распознавания общего желчного протока. Сплетение может послужить причиной досадного кровотечения во время операции в этой зоне.
Лимфатическая система желчного пузыря и желчных протоков
Лимфатические сосуды желчного пузыря идут к паренхиме печени, к узлам гепатикохоледоха, к верхним поджелудочным и чревным узлам.
Выше и рядом с шейкой желчного пузыря обычно располагаются лимфатические узлы, известные как пузырные, или узлы Mascagni.
Позади нижней части общего желчного протока обычно имеется лимфатический узел, называемый «узлом холедоха», который часто используют для распознавания общего желчного протока.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Также рекомендуем «Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.»
Оглавление темы «Хирургия желчных путей.»:
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.
(рис.
19)
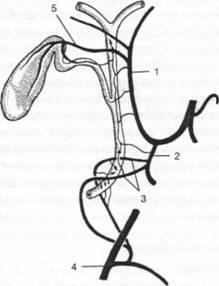
Рис.
19. Артерии желчных путей (схема). 1 —
собственная печеночная артерия; 2 —
гастродуоденаль-ная артерия; 3 —
панкреатодуоденальная артерия; 4 —
верхняя брыжеечная артерия; 5 — пузырная
артерия. У 90% людей пузырная артерия
отходит от правой печеночной и, окруженная
рыхлой субсерозной клетчаткой, идет
вправо и наискось к левой боковой
поверхности шейки желчного пузыря.
Место прикрепления пузырной артерии к
желчному пузырю постоянно и соответствует
положению в области шейки желчного
пузыря лимфатического узла Москаньи
(лимфоузел — страж пузырной артерии).
На
границе между шейкой и телом артерия
делится на две ветви — переднюю и заднюю,
которые тянутся ко дну пузыря. Длина
ствола артерии — 1-2 см, диаметр — 1-2 мм.
При длительном воспалении пузыря,
сопровождающемся его увеличением,
калибр артерии увеличивается; при
сморщенных, атрофичных — просвет сосуда
становится меньше.
Встречается
много вариантов отхождения и расположения
пузырной артерии. Она может отходить
от правой печеночной артерии, собственно
печеночной артерии, от желудочно-дуоденальной
артерии, т. е. от любого сосуда, занимающего
крайнее правое положение в
печеночно-двенадцатиперстной связке.
Но во всех случаях пузырная артерия
отходит в одном и том же направлении
под углом 40-50° от более крупной артерии
в направлении шейки желчного пузыря.
Место отхождения пузырной артерии
определяется более высоким или более
низким расположением шейки желчного
пузыря по отношению к печеночно-двенадцатиперстной
связке.
Лимфатическая система печени
Печень
содержит лимфатическое русло, только
сопровождающее эпителий желчных
протоков. В составе печеночных долек
лимфатический дренаж отсутствует. В
интраорганных сосудах печени различают
поверхностные и глубокие. Лимфатические
сосуды диафрагмальной поверхности
направляются в региональные узлы,
расположенные в грудной полости — над
диафрагмой, в средостении, и в брюшной
полости. Лимфатические сосуды наружной
группы направляются в лимфатические
узлы брюшной и грудной полости. Сосуды
внутренней группы направляются к
печеночным венам и к нижней полой вене.
Передние сосуды диафрагмальной
поверхности правой доли печени переходят
на желчный пузырь или уходят в борозду
пупочной вены. На висцеральной поверхности
печени выделяют внутреннюю и заднюю
группу лимфатических сосудов. Задние
коллекторы направляются к нижней полой
вене и впадают в узлы, расположенные
возле брюшного отдела аорты. Внутренние
коллекторы висцеральной поверхности
правой доли идут на желчный пузырь, из
которого выходят лимфатические сосуды,
к пузырному лимфатическому узлу,
расположенному у шейки желчного пузыря.
Иннервация печени, желчного пузыря и желчевыводящих путей
Иннервация
печени осуществляется блуждающими
нервами, ветвями главного и нижних
диафрагмаль-ных сплетений И правым
диафрагмальным нервом. Симпатические
волокна печень получает от малого и
большого главных нервов посредством
главного сплетения. Парасимпатическая
иннервация печени осуществляется
ветвями блуждающих нервов.
В
системе иннервации печени различают
переднее и заднее печеночные сплетения.
Основным источником формирования этих
сплетений является главное сплетение.
Переднее печеночное сплетение состоит
преимущественно из ветвей левой части
главного сплетения и формируется за
счет симпатических постганглионарных
волокон, идущих от левого полулунного
узла солнечного сплетения. Парасимпатические
волокна этого сплетения исходят из
левого блуждающего нерва. Ветви переднего
печеночного сплетения проходят между
листками малого сальника, по ходу
печеночной артерии и вместе с сосудами
проникают в печень.
Заднее
печеночное сплетение состоит из 4-6
нервных стволиков, отходящих от правой
части главного сплетения. Оно образуется
за счет постганглионарных симпатических
волокон правого полулунного узла
главного сплетения и преганглионарных
волокон 7-10 грудных ганглиев пограничного
ствола. Парасимпатические волокна,
входящие в состав этого сплетения,
исходят из главного узла, в который они
поступают через ветви правого блуждающего
нерва. Заднее печеночное сплетение
распространяется по воротной вене,
следуя между нею и общим желчным протоком,
и проникает в печень в области поперечной
борозды.
Желчные
протоки и желчный пузырь имеют почти
те же самые источники иннервации, что
и печень. Нервы их проходят в основном
в составе печеночных сплетений. Желчные
протоки иннервируются преимущественно
за счет ветвей заднего печеночного
сплетения, расположенного по задней
поверхности воротной вены. Иннервация
желчного пузыря осуществляется
преимущественно передним печеночным
сплетением, переходящим в эту область
с периваскулярных сплетений печеночной
и пузырной артерии.
Соседние файлы в папке Анатомия_1
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
(рис.
19)
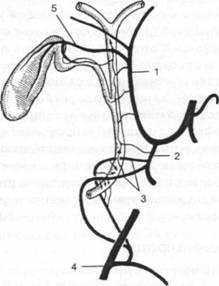
Рис.
19. Артерии желчных путей (схема). 1 —
собственная печеночная артерия; 2 —
гастродуоденаль-ная артерия; 3 —
панкреатодуоденальная артерия; 4 —
верхняя брыжеечная артерия; 5 — пузырная
артерия. У 90% людей пузырная артерия
отходит от правой печеночной и, окруженная
рыхлой субсерозной клетчаткой, идет
вправо и наискось к левой боковой
поверхности шейки желчного пузыря.
Место прикрепления пузырной артерии к
желчному пузырю постоянно и соответствует
положению в области шейки желчного
пузыря лимфатического узла Москаньи
(лимфоузел — страж пузырной артерии).
На
границе между шейкой и телом артерия
делится на две ветви — переднюю и заднюю,
которые тянутся ко дну пузыря. Длина
ствола артерии — 1-2 см, диаметр — 1-2 мм.
При длительном воспалении пузыря,
сопровождающемся его увеличением,
калибр артерии увеличивается; при
сморщенных, атрофичных — просвет сосуда
становится меньше.
Встречается
много вариантов отхождения и расположения
пузырной артерии. Она может отходить
от правой печеночной артерии, собственно
печеночной артерии, от желудочно-дуоденальной
артерии, т. е. от любого сосуда, занимающего
крайнее правое положение в
печеночно-двенадцатиперстной связке.
Но во всех случаях пузырная артерия
отходит в одном и том же направлении
под углом 40-50° от более крупной артерии
в направлении шейки желчного пузыря.
Место отхождения пузырной артерии
определяется более высоким или более
низким расположением шейки желчного
пузыря по отношению к печеночно-двенадцатиперстной
связке.
Лимфатическая система печени
Печень
содержит лимфатическое русло, только
сопровождающее эпителий желчных
протоков. В составе печеночных долек
лимфатический дренаж отсутствует. В
интраорганных сосудах печени различают
поверхностные и глубокие. Лимфатические
сосуды диафрагмальной поверхности
направляются в региональные узлы,
расположенные в грудной полости — над
диафрагмой, в средостении, и в брюшной
полости. Лимфатические сосуды наружной
группы направляются в лимфатические
узлы брюшной и грудной полости. Сосуды
внутренней группы направляются к
печеночным венам и к нижней полой вене.
Передние сосуды диафрагмальной
поверхности правой доли печени переходят
на желчный пузырь или уходят в борозду
пупочной вены. На висцеральной поверхности
печени выделяют внутреннюю и заднюю
группу лимфатических сосудов. Задние
коллекторы направляются к нижней полой
вене и впадают в узлы, расположенные
возле брюшного отдела аорты. Внутренние
коллекторы висцеральной поверхности
правой доли идут на желчный пузырь, из
которого выходят лимфатические сосуды,
к пузырному лимфатическому узлу,
расположенному у шейки желчного пузыря.
Иннервация печени, желчного пузыря и желчевыводящих путей
Иннервация
печени осуществляется блуждающими
нервами, ветвями главного и нижних
диафрагмаль-ных сплетений И правым
диафрагмальным нервом. Симпатические
волокна печень получает от малого и
большого главных нервов посредством
главного сплетения. Парасимпатическая
иннервация печени осуществляется
ветвями блуждающих нервов.
В
системе иннервации печени различают
переднее и заднее печеночные сплетения.
Основным источником формирования этих
сплетений является главное сплетение.
Переднее печеночное сплетение состоит
преимущественно из ветвей левой части
главного сплетения и формируется за
счет симпатических постганглионарных
волокон, идущих от левого полулунного
узла солнечного сплетения. Парасимпатические
волокна этого сплетения исходят из
левого блуждающего нерва. Ветви переднего
печеночного сплетения проходят между
листками малого сальника, по ходу
печеночной артерии и вместе с сосудами
проникают в печень.
Заднее
печеночное сплетение состоит из 4-6
нервных стволиков, отходящих от правой
части главного сплетения. Оно образуется
за счет постганглионарных симпатических
волокон правого полулунного узла
главного сплетения и преганглионарных
волокон 7-10 грудных ганглиев пограничного
ствола. Парасимпатические волокна,
входящие в состав этого сплетения,
исходят из главного узла, в который они
поступают через ветви правого блуждающего
нерва. Заднее печеночное сплетение
распространяется по воротной вене,
следуя между нею и общим желчным протоком,
и проникает в печень в области поперечной
борозды.
Желчные
протоки и желчный пузырь имеют почти
те же самые источники иннервации, что
и печень. Нервы их проходят в основном
в составе печеночных сплетений. Желчные
протоки иннервируются преимущественно
за счет ветвей заднего печеночного
сплетения, расположенного по задней
поверхности воротной вены. Иннервация
желчного пузыря осуществляется
преимущественно передним печеночным
сплетением, переходящим в эту область
с периваскулярных сплетений печеночной
и пузырной артерии.
Соседние файлы в папке Анатомия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
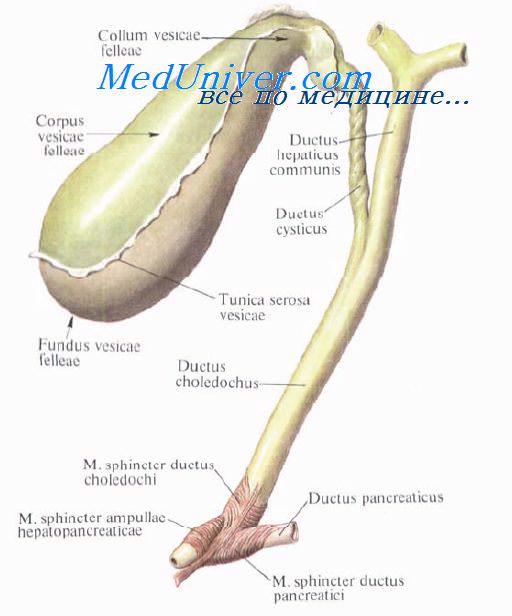
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |