Лечение заболеваний желудка у детей

Нарушения в работе пищеварительных органов характерны не только для взрослых. Неправильное питание, стрессы, нагрузки в школе, трудности в отношениях с одноклассниками негативно влияют и на детский организм. Желудочно-кишечный тракт предельно восприимчив к негативным эмоциям, поэтому проблемы с пищеварением могут возникнуть и у ребенка.
Особенности гастрита у детей
О подобном заболевании говорят, когда воспаляется слизистая оболочка желудка. Воспаление не только приносит дискомфортные ощущения, но и провоцирует различные сбои в функционировании внутренних органов и обменных процессах.
Так как факторы риска довольно разнообразны, то и проявиться патология может в любом возрасте: как у ребенка 5-7 лет, так и у 16ти-летних подростков.
Недомогание бывает в острой форме и хронической. Если первая форма возникает в результате краткосрочного негативного воздействия (отравление, инфекция) и при грамотном лечении оставляет организм навсегда, то вторая — результат длительного неблагоприятного влияния. В этом случае соблюдать врачебные рекомендации придется в течение продолжительного времени.
Причины развития заболевания
Соляная кислота, входящая в состав желудочного сока, — агрессивное вещество. Если защитные силы организма ослабевают, слизистая истончается или восстанавливается недостаточно быстро, то есть нарушается баланс между агрессивными и защитными факторами, то начинают страдать стенки внутренних органов. Желудок переваривает сам себя. Прогрессирующий воспалительный процесс может привести к язве желудка.
В качестве неблагоприятных выделяют следующие факторы:
- нарушения в питании: переедания, длительные промежутки между приемами пищи, употребление тяжелой для детского организма пищи (например, если ребенку всего 4 года, не стоит кормить его жирной бараниной с картошкой фри и предлагать запить все это сладкой газировкой). В любом случае фастфуд, острые, соленые блюда, копчености оказывают вредное влияние на пищеварительную систему любого человека;
- высокие физические нагрузки и недостаток физической активности. И то, и другое нарушает кровообращение внутренних органов;
- термические (чрезмерно горячие блюда) и химические ожоги пищеварительных органов (отравление такими веществами, как кислоты, щелочные растворы);
- самостоятельное лечение таблетками (опасен для слизистой прием аспирина и подобных противовоспалительных средств);
- отравление некачественными продуктами, несоблюдение правил личной гигиены и, как следствие, инфицирование кишечной палочкой, сальмонеллами;
- хеликобактерная инфекция и заражение организма паразитами (глисты, лямблии);
- аллергические реакции на некоторые продукты;
- вредные привычки (сигареты и спиртное, которыми любят “побаловаться” подростки, способны серьезно повредить слизистую);
- психоневрологические расстройства, стрессы;
- хронические заболевания пищеварительных органов;
- тяжелые травмы и ожоги, приводящие к снижению иммунитета;
- инфекционные заболевания (грипп, краснуха, дифтерия, корь, туберкулез, гепатит);
- острая почечная недостаточность;
- генетическая предрасположенность.
Классификация патологии
По особенностям протекания воспалительного процесса различают:
- катаральный — с единичными эрозиями (дефектами слизистой), истончением эпителиальной ткани, появлением поверхностных отеков;
- фибринозный — с отмиранием клеток и образованием на внутренних органах пленки;
- коррозивный — характеризующийся появлением кровоточащих язв, некрозом тканей, повреждением мышечного слоя;
- флегмонозный — гнойное воспаление.
По локализации выделяют:
- очаговый — поражающий некоторые отделы желудка (например, антральный или пилороантральный);
- диффузный — воспаление распространяется на несколько отделов или на весь орган в целом.
В зависимости от причины, вызвавшей патологию, заболевание бывает:
- хеликобактер-ассоциированным — деятельность бактерий провоцирует повышение кислотности желудочной среды;
- аутоиммунным (или атрофическим) — проявляющий себя истончением слизистой и снижением уровня вырабатываемого желудочного сока. Как правило, передается по наследству;
- аллергическим — встречается довольно редко;
- реактивным — как реакция на другие болезни;
- идиопатическим — с неустановленной причиной.
Симптомы гастрита желудка у детей

Несмотря на различие форм, для заболевания характерна общая симптоматическая картина.
Основные признаки протекающего воспаления:
- боли в верхней части живота, в правом подреберье. Болевые ощущения различаются в зависимости от степени и причины поражения от терпимого дискомфорта до невыносимых резей;
- болезненность при надавливании на животик;
- тяжесть в животе, появляющаяся при стихании болевого синдрома;
- отрыжка, у ребенка появляется неприятный запах изо рта, кислый привкус во рту;
- изжога, усиливающаяся во время физической активности. Чувство жжения возникает в животе и может подниматься до самой глотки;
- тошнота, не исключена рвота;
- снижение аппетита;
- усиливается слюноотделение или, наоборот, во рту ощущается сухость;
- белесоватый налет на языке;
- нарушения стула: в детском возрасте чаще наблюдается диарея, но не исключены и запоры;учащение пульса; снижение артериального давления;
- бледность кожи.
Острая форма
При острой форме патологии первые симптомы появляются через несколько часов после негативного воздействия (отравления, ожога и т.д.).
Токсико-инфекционная форма (отравление продуктами жизнедеятельности бактерий) проявляет себя:
- повышением температуры тела;
- неоднократной рвотой (с примесями слизи и желчи);
- учащается стул, с каждым разом он становится все более жидким. Понос может привести к обезвоживанию, определить которое можно по таким признакам, как: слабость, головокружение, бледность с сероватым оттенком, нитевидный пульс, предобморочное состояние.
Для отравления химическими веществами характерны:
- острые боли, жжение в желудке;
- болевые ощущения при глотании;
- непрекращающаяся рвота, содержащая слизь, частицы крови и кусочки ткани;
- в случае открывшегося кровотечения рвота приобретает оттенок и консистенцию кофейной гущи;
- тяжелыми последствиями данной формы являются прорыв стенки желудка, поражение других органов (печени, почек, сердца), шок и смертельный исход.
Гнойное воспаление определяется по:
- стремительному повышению температуры,
- мучительным болям в животе;
- рвоте с гноем;
- ухудшению общего самочувствия.
Хроническая форма
В данном случае рецидивы сменяются обострениями, или патология может длительное время никак не проявлять себя. Воспалительный процесс прогрессирует на протяжении долгих лет, как правило, у детей школьного возраста, когда они наиболее подвержены воздействию неблагоприятных факторов: высоким умственным нагрузкам, стрессам, гормональным изменениям, постоянным нарушениям в питании. Также сказывается недостаток времени, в том числе для посещения доктора.
Если заболевание протекает в хронической форме, ребенка беспокоят:
- боли ноющего характера, возникающие натощак и через некоторое время после еды;
- отрыжка кислым;
- тяжесть в животе, тошнота;
- нарушения дефекации;
- снижение аппетита, сопровождающееся постепенной потерей в весе;
- общие признаки интоксикации: слабость, бледность, повышение температуры тела до 37,2-37,5 градусов, быстрая утомляемость, плохое самочувствие.
Диагностика
Проведение ряда исследований бывает затруднено в силу сложностей, связанных с детским возрастом пациента. Острая форма патологии диагностируется гастроэнтерологом обычно на основании клинической картины и полученной от родителей информации.
Наиболее продуктивным методом является фиброгастродуоденоскопия (ФГДС) — обследование желудка изнутри с помощью оптического зонда, которое позволяет оценить состояние слизистой, степень поражения и распространенности воспаления, взять образцы ткани для гистологического и бактериального анализа.
Кроме того, проводится наблюдение за изменением кислотно-щелочного баланса желудка в течение суток.
Для исключения язвенной болезни пищеварительных органов и наличия других воспалительных процессов назначают УЗИ органов брюшной полости.
С целью определения возможных осложнений целесообразно проведение лабораторных исследований: общие анализы крови, мочи, кала (на наличие глистов + на заражение Хеликобактер пилори), биохимический анализ крови.
Лечение гастрита у детей
Как лечить заболевание, напрямую зависит от его формы. Обострение болезни требует постоянного наблюдения в стационаре. Постельный режим, а также необходимые медикаменты назначаются лечащим врачом индивидуально.
В лечебный комплекс обязательно входит корректировка питания и образа жизни. Ребенок с психоневрологическим расстройством может быть дополнительно направлен на осмотр к психологу или психотерапевту.
Чем лечат острую форму патологии
На первых этапах выздоровления показан постельный режим и ограждение от негативных факторов, провоцирующих стресс: по возможности необходимо снизить школьные нагрузки, избегать повышать на ребенка голос или выказывать неудовольствие его состоянием, сократить время, проводимое ребенком за компьютерными играми.
Особенно стрессу подвержены дети начального школьного возраста 7, 8, 9 лет, когда их организм еще не приспособился к изменениям в режиме дня. Эти индивидуальные особенности необходимо также учитывать.
Помимо окружения маленького больного заботой и лаской, схема лечения включает:
- может быть назначено промывание желудка с помощью медицинских инструментов или вызывания рвоты, что достигается обильным питьем; в некоторых случаях показана очистительная клизма;
- голодание (возможно, обыкновенного 8-часового ночного голодания, приходящегося на сон, будет достаточно). Примерно через 12 часов назначается диетический стол, состоящий из щадящих продуктов (слабых бульонов, протертых каш и супов-пюре, киселей);
- для подавления рвотного рефлекса и предотвращения повреждения слизистой пищевода содержимым желудка используют прокинетики (Метоклопрамид);
- болеутоляющие (Но-шпа, Папаверин) назначают при сильных болях;
- для снижения уровня кислотности пищеварительного сока применяют антацидные препараты (Альмагель А, Маалокс);
- лекарственные средства, угнетающие выработку соляной кислоты (Омез, Ранитидин);
- антибиотики используют для уничтожение патогенных микроорганизмов;
- защищают поврежденную слизистую от негативного влияния гастропротекторы (Вентер, Денол);
- ферментные лекарства стимулируют восстановление пищеварительного процесса (Фестал, Панкреатин);
- сорбенты помогут детскому организму справиться с токсинами (Смекта, активированный уголь, Энтеросгель);
- при признаках обезвоживания дополнительно назначаются растворы для введения внутривенно.
При подозрении на гнойное воспаление, а также при сильных внутренних кровотечениях и прорывах стенок желудка необходимо срочное хирургическое вмешательство!
Чем лечить детский гастрит в хронической стадии
Скорость выздоровления будет зависеть от степени тяжести заболевания и степени его запущенности, а также от наличия благоприятных факторов (покоя, соблюдения диеты).
Основные лекарственные средства:
- при пониженном уровне кислотности применяют такие лекарства, как Плантаглюцид; при повышенном — Ранитидин, Фамотидин;
- при обнаружении Хеликобактер пилори проводится антибактериальный курс антибиотики (Амоксициллин, Орнидазол, Кларитромицин) + висмут-содержащие средства (Денол) + антагонисты Н2-гистаминовых рецепторов (Ранитидин) + пробиотики (Линекс, Бифиформ);
- для защиты слизистой назначают (Алмагель, Маалокс);
- с целью восстановления нормальной перистальтики пищеварительного тракта применяют Мотилиум, Церукал;
- помогают пищеварению ферменты (Мезим, Панкреатин);
- дополнительно могут быть назначены витаминные комплексы и минеральные воды (Боржоми, Ессентуки).
В случае положительной динамики доктор может рекомендовать юному пациенту комплексы упражнений из лечебной физкультуры и направить его на физиопроцедуры: электрофорез, гидротерапия, лазеротерапия, ультразвуковые процедуры, а также на санаторно-курортное лечение.
Хроническая стадия патологии требует постоянного наблюдения, поэтому ребенок будет поставлен на учет. Раз в год необходимо проходить профилактические осмотры, раз в полгода — повторное лечение.
Правила питания при воспалении желудка

Независимо от того, обнаружено заболевание у ребенка 5 или 10 лет, существует ряд общих рекомендаций, касающихся питания:
- дети должны кушать часто (6-8 раз в день) маленькими, примерно одинаковыми по объему порциями. Переедания и вынужденные голодания необходимо строго исключить! На стол надо накрывать в одно и то же время;
- не стоит обильно кормить ребенка на ночь. Оптимально поужинать за 3 часа до сна, а вечером выпить стакан кефира;
- все блюда должны быть свежими, приготовленными непосредственно перед кормлением;
- обрабатывайте продукты: режьте мелко, трите на терке, следите, чтобы ребенок жевал, а не глотал куски;
- готовьте на пару или варите в воде, разрешаются запеченные блюда без большого количества специй;
- лучшая температура готового блюда — та, что примерно соответствует температуре человеческого тела. Чрезмерно разогретое или очень холодное одинаково неприемлемо для страдающего желудка;
- приемы пищи должны быть полноценными — никаких сухих пайков и быстрых перекусов!
- следите за количеством употребляемой соли. Придерживайтесь нормы не более 8 грамм в день.
Список запрещенных продуктов:
- наваристые бульоны на основе мяса и грибные супы;
- икра, жирная рыба;
- копчености, соленья, колбасы и жирные или пряные сыры, сало;
- жирные, жареные и острые блюда, консервированные продукты;
- черный хлеб из муки грубого помола;
- сдобные и мучные изделия;
- сладости;
- бобовые, белокочанная капуста в свежем виде, а также грубые сырые овощи;
- натуральное молоко в качестве отдельного напитка (только в составе каши или как добавка к чаю);
- яйца вкрутую и яичница;
- газировки;
- продукты быстрого питания;
- жевательная резинка;
- чипсы, сухарики и другие “вкусности” (в том числе продукты, содержащие вкусовые добавки и красители).
Негативно сказывается на состоянии внутренних органов ребенка сигаретный дым (при пассивном курении).
Рекомендованные продукты:
- каши и пюре, предназначенные для детского питания (без красителей, сахара);
- куриные и овощные бульоны;
- супы на основе диетического мяса (говядина, телятина, крольчатина, индейка);
- картофельное пюре;
- слизистые каши (овсяная, рисовая), а также гречка; разрешается добавление небольшого количества сливочного масла;
- оливковое масло;
- отварное или приготовленное на пару мясо и рыба нежирных сортов;
- творог в виде запеканок;
- яйца всмятку и паровые омлеты, возможно с добавлением молока;
- травяные чаи;
- подсушенный пшеничный хлеб;
- мед (при отсутствии аллергических реакций).
Соблюдение диеты — одно из необходимых условий выздоровления. Назначенного питания следует придерживаться указанное доктором время. Для психологической поддержки ребенка лучше исключить и из своего рациона вредные соблазнительные продукты, отказаться от курения и выяснения отношений в присутствии детей.
Прогноз болезни
При вовремя начатом лечении удается остановить прогрессирование воспалительного процесса. Острая стадия заболевания полностью излечима, хроническая — требует наблюдения, однако при грамотной терапии и соблюдении диеты болезнь может совсем не беспокоить.
Острая форма переходит в хроническую и провоцирует развитие других патологий (в том числе язвы) только в случае отсутствия лечения, грубого нарушения режима или безграмотного самолечения.
Профилактика гастрита у детей
Так как воспаление поражает слизистую в результате деятельности микроорганизмов Хеликобактер пилори и нарушений в питании, то первичной профилактикой болезни будет:
- соблюдать нормы личной гигиены (мыть руки перед едой и после посещения туалета, чистить зубы не менее двух раз в день, регулярно менять зубную щетку, посещать стоматолога, иметь отдельное полотенце для лица, принимать душ);
- исключить возможность контакта ребенка с инфицированным взрослым;
- проходить плановые осмотры и сдавать анализы. При тревожных симптомах незамедлительно обращаться к врачу;
- своевременно лечить воспалительные заболевания (в том числе простудного характера);
- завести распорядок дня и стараться соблюдать его: еда, сон, прогулки — в одно и то же время;
- придерживаться правил рационального питания: соблюдать режим приема пищи, не совмещать еду с другими делами (просмотром телевизионных передач, общением в социальных сетях через смартфон или компьютер, чтением, разговорами по телефону);
- питаться разнообразно и полноценно в соответствии с возрастом ребенка, по возможности снизить количество перекусов всухомятку, ограничить потребление ребенком вредной пищи (чипсов, сухариков, жирных пирожков, фастфуда, шоколадок, газировок);
- не кормить детей слишком холодными или горячими блюдами, не приучать к крепкому чаю и кофе;предупредить родственников о том, что в качестве подарков на дни рождения и праздники лучше выбирать полезные развивающие игрушки, а не сладости;
- подавать собственный пример: откажитесь от вредных привычек, реже устраивайте застолья с огромных количеством нездоровых блюд, которые хочется попробовать и ребенку.
Основные виды профилактических мер для ограждения ребенка от стрессов:
- позаботиться о спокойной внутрисемейной атмосфере;
- не решать конфликты в присутствии детей;
- реагировать на школьные неудачи ребенка сдержанно, стараться поддержать его;
- оградить (по возможности) маленьких членов семьи от агрессивного влияния телевизора и компьютера (остросюжетные фильмы, реалистичные игры, громкая ритмичная музыка возбуждающе действуют на психику детей, дестабилизируя ее);
- проводить больше времени на свежем воздухе: занимайте детей подвижными играми, спортивными занятиями;
- следить за тем, чтобы ребенок высыпался, успевал отдохнуть перед новым рабочим днем;
- дружить с друзьями ребенка: так вы скорее узнаете о потенциальных проблемах в детских взаимоотношениях;
- отправлять ребенка в деревню или на дачу — это будет для него лучшим санаторием!
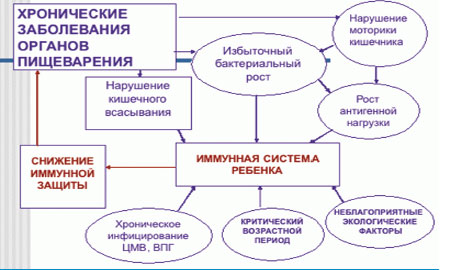
Здоровый процесс пищеварения – залог нормального самочувствия ребенка. Но зачастую об этом родители вспоминают поздно, что подтверждает статистика, в последние годы не дающая утешительных прогнозов. Согласно данным медиков, сегодня отмечается рост патологий ЖКТ среди новорожденных и малышей постарше. Почему так происходит и чего стоит опасаться?
.jpg)
Фото: Рост патологий ЖКТ среди детей разного возраста
Причины
На развитие патологических процессов ЖКТ оказывает влияние ряд моментов:
- Неблагоприятная экологическая обстановка
- Нарушения в работе эндокринной системы
- Низкое качество продуктов
- Нарушение правил приготовления пищи
- Сбои в работе иммунной системы
- Нейроциркулярные дисфункции
- Наследственность

Фото:Сбои в работе иммунной системы
Как видно, список опасных для нормальной работы ЖКТ факторов достаточно обширен. Это значит, что беспокойству родителей и последующему обращению к специалистам должны способствовать малейшие колебания в состоянии ребенка. Безотлагательная диагностика патологий может уберечь малыша от серьезных осложнений и дискомфорта, мешающего его полноценной жизни.
Детские гастроэнтерологи склонны выделять два пика патологий ЖКТ у детей, основанных на возрастных рамках — 5-6 лет и 9-11 лет.
.jpg)
Фото: Детский гастроэнтеролог
Симптоматика
Чтобы суметь вовремя помочь чаду, каждый родитель должен ознакомиться с самыми частыми патологическими признаками, затрагивающими ЖКТ.
Диарея
Понос вовсе не является самостоятельным заболеванием. Это симптом, который, между тем, не стоит выпускать из внимания. Часто понос говорит об атаковавшей организм ребенка ОКИ. Последняя может сопровождаться подъемом температуры, болью в животе, общей слабостью организма. Еще одна причина жидкого стула – отравление, развивающееся после употребления ребенком некачественных продуктов или вредных веществ.
Диарея для ребенка любого возраста крайне опасна, так как влечет за собой обезвоживание.
Боль в животе
Пожалуй, это не менее весомый аргумент для обращения к врачу, нежели диарея. Боль в животе может указывать на различные нарушения, быть ноющей или схваткообразной, острой или тупой. Иногда можно точно определить локализацию боли, в других случаях картина остается размытой.

Фото: Боль в животе
Часто при жалобах ребенка на боль в животе родители стараются облегчить дискомфорт посредством спазмолитиков. Врачи предупреждают, что самолечение может завершиться весьма плачевно!
Рвота, тошнота
Согласно заявлениям медиков, указанные признаки наблюдаются у детей в случае присутствия хронических болезней ЖКТ. Но нельзя исключать их присутствие и при острых кишечных расстройствах/инфекциях. Определить происхождение рвоты специалист может по характеру ее процесса.

Фото: Тошнота при заболеваниях ЖКТ
На развитие того или иного заболевания ЖКТ в детском возрасте могут указывать и следующие моменты:
- потеря аппетита;
- изменение насыщаемости;
- жажда;
- нарушение глотания;
- метеоризм;
- запор.
- сухость во рту;
- чувство дискомфорта в животе;
- повышенное слюноотделение.
Распространенные заболевания ЖКТ у детей
Список часто диагностируемых в детском возрасте патологий велик, но мы остановимся на тех, что проявляются с заметной частотой.
Гастрит
Представляет собой воспаление слизистой оболочки желудка. Как правило, недуг возникает в школьном возрасте, когда ребенок впервые знакомится с действительно вредными продуктами и вырабатывает пищевые привычки. Развивается болезнь и по иным причинам:
- нагрузки умственного и физического характера;
- системные аутоиммунно-аллергические и инфекционно-токсические реакции;
- хеликобактерная инфекция.
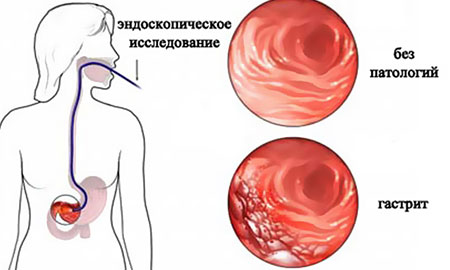
Фото: Гастрит
Острая форма недуга приходит с рвотой, болевым синдромом и общей слабостью. При условии безотлагательной диагностики и качественно подобранной терапии осложнений удается избежать. Помимо приема лекарств (сорбенты, препараты гастроцитопротективного и ферментного ряда) требуется соответствующее диагнозу питание. При сильных болях ребенку назначаются Риабал, Папаверин, Но-шпа, то есть спазмалитики.
Диспепсия
Под этим недугом следует понимать органическое или функциональное расстройство пищеварения. Проявляется патология чувством полного желудка при раннем насыщении, тошнотой и рвотой, непривычным стулом, изжогой. Характерно острое начало с повышением температурных показателей.
Диспепсия может быть простой и токсической. В первом случае страдает работа ЖКТ, во втором происходит сбой в функционировании обменной системы. Токсическая диспепсия вытекает из простой, если та не была качественно пролечена.
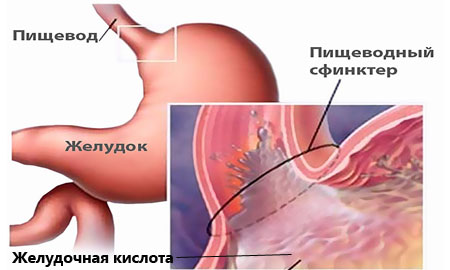
Фото: Диспепсия
Часто диспепсии подвержены дети со слабым иммунитетом.
Недуг возникает при:
- нарушении режима введения прикорма;
- нерегулярном приеме ребенком пищи;
- перегреве организма;
- ОКИ.
Диагностикой при диспепсии должен заниматься детский гастроэнтеролог. Ребенку назначаются УЗИ брюшной полости, рентгенография желудка, лабораторные исследования каловых масс, печеночные пробы, анализы на ферменты поджелудочной железы в моче и крови, исследование кала на яйца глист, копрограмма, электрогастрография.
Терапия базируется на приеме антибактериальных препаратов и витаминов. Ребенку показаны регидрационная помощь (солевые и плазмозаменяющие растворы) и диета.
Панкреатит
Считается одной из самых опасных патологий поджелудочной железы. Характеризуется ее воспалением. Медики заверяют, что предрасположенность к недугу врожденная. Причинами для панкреатита также выступают:
- неправильное питание;
- переедание;
- застойные явления в кишечнике;
- ОКИ;
- пищевые отравления;
- глистные инвазии;
- ненормированный прием лекарств;
- прививки.
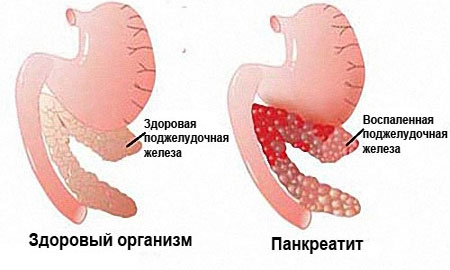
Фото: Панкреатит
Очевидным симптомом патологического состояния является рвота после приема тяжелой пищи. Явление возникает неожиданно, а проходит достаточно тяжело. Далее наступает обезвоживание и повышение температурных показателей. Налицо интоксикация: потеря аппетита, вялость, побледнение кожных покровов. Стул становится жирным.
Диагноз ставится по результатам УЗИ и лабораторных исследований. Лечение должно выполняться в стационаре под бдительным контролем медиков и носить симптоматический характер. Требуется специальная диета.
Дискинезия желчевыводящих путей
Недуг характеризуется нарушением оттока желчи в двенадцатиперстную кишку по причине несогласованности сокращений пузырных протоков, желчного пузыря и сфинктерного аппарата. К его развитию ведет расстройство регуляции органа, в котором произошло функциональное нарушение.
Предрасполагающими факторами становятся:
- стресс;
- низкокачественное питание;
- гиподинамия;
- переедание;
- инфекции ЖКТ;
- системные патологии пищеварительного тракта;
- наследственность.
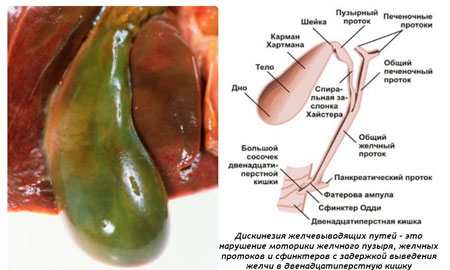
Фото: Дискинезия желчевыводящих путей
Заболевание имеет две формы – гипертоническую и гипотоническую. Основной симптом в первом случае – боль в правом боку, отдающая в правую лопатку. Присутствуют тошнота, рвота, нарушение стула. При заболевании второй формы боль носит схваткообразный характер, отдает в околопупочную область.
Важный момент при диагностике – увеличение размеров печени, что возникает из-за застоя желчи. Для верной постановки диагноза проводятся диагностические приемы: УЗИ желчного пузыря и печени, исследование желчи и крови, копрограмма, дуоденальное сканирование.
Главный терапевтический прием – диета. Рекомендуется прекратить прием жирной, острой и жареной пищи.
Энтероколит
Воспалительное заболевание ЖКТ с локализацией в толстом и тонком кишечнике. Для недуга характерно нарушение функций кишечника.
К развитию патологии часто ведет прием антибиотиков. Среди прочих провоцирующих факторов находятся ОКИ, пищевая аллергия, нарушения в нормальном функционировании желудка, поджелудочной железы и желчного пузыря.
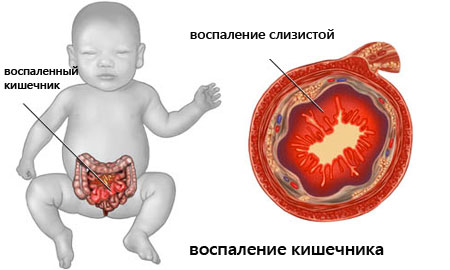
Фото: Энтероколит
Если энтероколит диагностируется у малышей, причиной развития может являться внутриутробная инфекция, носящая название стафилококковый энтероколит.
Проявляется недуг дискомфортом в животе, диареей, метеоризмом. Время спустя присоединяются симптомы обезвоживания, включая потерю массы тела.
Терапия направлена на восстановление функций, нарушенных ранее, подавление роста и уничтожение возбудителя. Также целью лечения выступает предупреждение обострения недуга. Во время лечения ребенку показана диета. Исключаются жирное, соленое и копчености. Ребенку назначаются антибиотики, спазмолитики, ферменты и энтеросорбенты. Не менее важен прием пробиотиков.
Родители должны понимать, что предупредить любой из приведенных в статье и прочих недугов ЖКТ намного легче, нежели вылечить. В качестве профилактики рекомендуется своевременно посещать детских специалистов и следить за питанием ребенка!


