Лечение несварения желудка ребенка


Диспепсией или несварением желудка называется нарушение эвакуаторной способности желудка вследствие органических или функциональных сбоев в системе пищеварения. Диспепсии подвержено до 40% детей, наиболее часто она встречается в младенческом возрасте и у малышей до двух лет.
Причиной широкого распространения патологии у маленьких детей являются морфофизиологические особенности, которые имеет детская система пищеварения. Диспепсии может способствовать также нарушение нервной системы и метаболизма в организме ребенка. На развитие болезни влияет множество факторов, что позволяет отнести расстройство к гетерогенным (разнородным) и полиэтиологическим (многопричинным).
Причины диспепсии
Первоначальная постановка диагноза «несварение желудка» является предварительной, поскольку дальнейшее обследование может установить наличие органических изменений, приведших к диспепсии. Такими изменениями могут быть панкреатит, гастрит, холецистит, язвы органов ЖКТ, нарушения в желчевыводящих путях, приводящие к снижению сократительной способности протоков. Диспепсия, являющаяся следствием подобных нарушений, называется «органической».
В отличие от нее функциональная диспепсия вызывается не органическими нарушениями, а снижением двигательной функции органов ЖКТ. При отсутствии адекватного лечения функциональная диспепсия может перейти в органическую, то есть вызвать гастрит, энтерит, гастроэзофагеальную рефлюксную или иную органическую патологию.
Лишь менее 10% случаев несварения желудка приходится на органическую диспепсию. В остальных 90 и более процентов имеет место функциональная патология. Поэтому основной объем нижеприведенной информации будет касаться именно этой разновидности болезни.
Функциональная диспепсия имеет несколько форм:
- простая диспепсия, состоящая только в расстройстве пищеварения;
- токсическая, сопровождающаяся эксикозом (обезвоживанием) и токсикозом (отравлением токсинами);
- парентеральная диспепсия, вызываемая заболеванием других органов – отитом, гриппом, пневмонией и пр.
Симптомы
Симптоматика функциональной диспепсии разнообразна и зависит от характера проявления симптомов. Различают следующие варианты течения болезни.
Язвенноподобный. Патология проявляет себя болевыми ощущениями вверху живота, исчезающими после приема пищи или лекарств, нейтрализующих или замедляющих синтез соляной кислоты.
Рефлюксоподобный вариант. Сопровождается отрыжкой, тошнотой, рвотой, метеоризмом (газообразованием), болями в эпигастрии, наиболее сильно выраженными после еды.
Дискинетическая диспепсия. Связана с замедлением движения пищи по желудочно-кишечному тракту. Сопровождается непереносимостью некоторых продуктов, в частности, молочных и жирных.
Неспецифическая диспепсия. Имеет симптомы, отличающиеся от вышеперечисленных.
Причиной функциональной диспепсии является нарушение нейрогуморальной регуляции моторной активности верхних участков ЖКТ и висцеральная гиперчувствительность.
При функциональной диспепсии сбой в функционировании пищеварительной системы может произойти на любом ее уровне – периферическом (блокируется прохождение импульса по нервопроводящим путям), центральном (сбой в функционировании ЦНС), местном (снижение восприимчивости рецепторов).
У грудничков простая диспепсия связана с алиментарными (пищевыми) нарушениями, и может возникать по разным причинам. Из-за однообразности пищи или, напротив, при переходе на новую еду, в том числе и искусственную смесь, изменении питания матери, переедании. Переход малышей на новую пищу, особенно, если это делается слишком рано, при несозревшей пищеварительной системе, нередко сопровождается диспепсией.
Несварение желудка у грудничков может вызываться их перегревом, приводящим к выходу с потом электролитов и снижению концентрации желудочного сока. У детей постарше диспепсия возможна при употреблении газировки, фастфудных продуктов, нарушении режима приема пищи, при стрессах, вызванных высокими учебными нагрузками. Велика вероятность диспепсии и при паразитарных заражениях, в частности, при гельминтозах.
Токсическая диспепсия нередко становится осложнением простой. Заключается она в проникновении продуктов жизнедеятельности микроорганизмов из кишечника в кровь. В результате происходит интоксикация организма, приводящая к сбоям в функционировании печени и других органов и систем ребенка. Может развиться токсическая диспепсия при кишечных инфекциях, в частности, при дизентерии и сальмонеллезе.
Парентеральная диспепсия возникает вследствие бактериальной или вирусной инфекции. В этом случае несварение желудка является вторичным нарушением, и его терапия состоит в избавление от первопричины, то есть в борьбе с вызвавшей его инфекцией.
Заболеть несварением желудка может любой ребенок. Однако чаще от него страдают дети, появившиеся на свет раньше 38 недели гестации, и младенцы с родовой травмой и другими проблемами со здоровьем – анемией, нарушением метаболизма, диатезом, аллергией, гипотрофией, гиповитаминозом.
В общем случае диспепсия проявляет себя следующими симптомами.
- Чувство переполнения желудка после каждой еды. Кажется, что пища «не двигается», «стоит» на месте.
- Дискомфортные или болевые ощущения вверху живота.
- Быстро приходящее чувство насыщения, при малом количестве съеденного.
- Обычные симптомы, которыми сопровождается большинство заболеваний ЖКТ – отрыжка, изжога, тошнота, рвота.
Диарея или запор.
 a curious little boy looks in the toilet
a curious little boy looks in the toilet
У маленьких детей обычно бывает остро протекающее, простое несварение. Иногда ему предшествует пропадание аппетита, беспокойство, частое срыгивание, учащенные позывы на дефекацию. Через несколько дней количество опорожнений кишечника может увеличиться до 6-ти в сутки. Стул жидкий, различного (желтого, зеленого, белого) цвета. Возможно появление в нем слизи. Живот вздут, малыш многократно срыгивает, иногда его рвет. Могут возникать кишечные колики из-за трудности опорожнения кишечника. Возможен отказ от еды. На фоне диспепсии может появиться опрелость, развиться стоматит и молочница. Простая диспепсия длится обычно не больше недели, после чего проходит.
У детей с ослабленным иммунитетом существует опасность перехода простой формы болезни в токсическую. Следствием этого становятся частые (до 15 раз в течение суток) водянистые испражнения, повышение температуры, рвота. Быстрая потеря жидкости таит в себе очень опасное для маленьких детей обезвоживание. В тяжелых случаях токсическая диспепсия может привести к потере сознания, коме и летальному исходу.
Функциональная диспепсия сопровождается периодическими абдоминальными болями, преимущественно после еды, чувством перенасыщения, переполнения желудка даже от небольшой порции еды, тошнотой, отрыжкой, нарушением стула (диарея сменяется запором и наоборот). Несварение желудка, сопровождаемое стрессом, может вызывать головокружение и потливость.
Диагностика
Дети с симптоматикой диспепсии подлежат обследованию гастроэнтерологом или педиатром. При диагностировании проводится сбор анамнеза и осмотр ребенка, после чего назначают аппаратную и лабораторную диагностику.
Проводится дифференциация функциональной диспепсии от органической. С этой целью делают рентгеноскопию желудка, исследование верхних отделов ЖКТ с помощью эндоскопа (ЭГДС), УЗИ. Лабораторные тесты включают копрологические исследования (обнаруживают в кале бактерию хеликобактер, во многих случаях ответственную за гастрит), анализ мочи и крови. Последние тесты позволяют определить уровень продуцирования поджелудочной железой ферментов.
В качестве дополнительных исследований могут браться биохимические пробы печени, проводиться посев кала на наличие и определение вида микроорганизмов, делаться анализы на наличие яиц и цист глистов. Дифференциальная диагностика направлена на обособление функциональной диспепсии от нарушений пищеварения, связанных с недостаточной активностью ферментов (дефицит лактазы и пр.), целиакии (повреждение кишечных ворсинок), кишечных инфекций, глистных инвазий, дисбактериоза.
Лечение
При простой диспепсии, вызванной пищевыми нарушениями, госпитализацию не проводят. Основное лечение состоит в исключении из рациона малыша тех продуктов, которые вызвали функциональное нарушение пищеварения. Кроме этого соблюдается диета, зависящая от возраста ребенка, и режим питания.
Грудным детям отменяют 1-2 кормления, заменяя их водой или чаем. В оставшиеся кормления сокращают порции высасываемого молока. Могут даваться также отвары из моркови и риса, глюкозо-солевой раствор. Для улучшения пищеварительного процесса назначаются ферменты (обычно панкреатин). Выведение токсинов из кишечника осуществляют с помощью сорбентов (смекта). Кишечные боли снимают спазмолитиками (папаверин, Но-шпа).
Восстановление моторики ЖКТ при функциональной диспепсии у пациентов старше 5 лет проводится прокинетиками – средствами, содержащими домперидон. От повышенного газообразования помогает газоотводная трубка и грелка на живот.
Диспепсию тяжелой и средне-тяжелой стадии лечат в условиях стационара. Терапия состоит в устранении обезвоживания и нормализации электролитного баланса. С этой целью парентерально вводят солевые и плазмозамещающие растворы, переливают плазму.
В качестве симптоматической терапии назначают жаропонижающие средства, спазмолитические лекарства, препараты, нормализующие работу сердца и сосудов. При токсической диспепсии проводят антибактериальную терапию.
После устранения несварения желудка нормализуют кишечную микробиоту пробиотиками с живыми бифидо- и лактобактериями.
Лечение у ребенка диспепсии требует комфортной для него температуры, спокойной обстановки и постоянного наблюдения. Нужно отслеживать развитие болезни, отмечать наличие или отсутствие положительной динамики. При рвоте необходимо следить, чтобы рвотные массы не перекрыли дыхательные пути. Также важно осматривать испражнения и рвотные массы на наличие гноя и крови.
Обязательно строгое соблюдение рекомендованной педиатром или детским гастроэнтерологом диеты. Из меню исключаются продукты, усиливающие газообразование и обладающие слабительным эффектом. Жирная, тяжелая пища также находится под запретом. Питание проводится часто, но небольшими порциями и с соблюдением режима приема пищи. Если ребенок отказывается от еды, насильно не кормят.
Органическая дисперсия, которая может сопровождаться такой же симптоматикой, что и функциональная, требует совсем иного лечения, задержка которого может ухудшить положение малыша. Диагностирование и оценку тяжести состояния должен проводить только врач, самостоятельное лечение родителями недопустимо.
Прогноз
Прогноз на простую диспепсию обычно благоприятный. Наступает полное выздоровление без каких-либо последствий для здоровья.
У ослабленных детей есть риск перехода простой диспепсии в токсическую, исход лечения которой зависит от своевременности и адекватности медицинской помощи. Время восстановления ребенка после парентеральной и органической диспепсии определяется течением основной патологии.
Профилактика
Недопущение несварения желудка возможно только при строгом выполнении всех необходимых лечебных и организационных мероприятий – соблюдении специальной диеты, введение прикорма в предписанное врачом время, своевременное и адекватное лечение соматических и инфекционных болезней, контроль их течения специалистом.
Несварение желудка у ребенка – это нарушение работы желудочно-кишечного тракта, которое характеризуется плохим перевариванием пищи. Необходимо отметить, что данное заболевание, если не начать лечение своевременно, может привести к развитию серьезных осложнений.
Несварение желудка у ребенка может быть в любом возрасте – может диагностироваться у новорожденного, у грудничка и детей более старшего возраста. В раннем возрасте развитие такого нарушения работы желудочно-кишечного тракта в некоторых случаях является вполне нормальным физиологическим процессом, так как формируется ЖКТ и налаживается работа пищеварительной системы.
Проявление такого нарушения в желудке у детей характеризуется неспецифической клинической картиной – рвота, диарея, тошнота, срыгивание во время кормления. Ввиду того что подобная симптоматика имеет место и при других гастроэнтерологических заболеваниях, родителям надо обращаться за медицинской помощью, а не проводить лечение самостоятельно, на свое усмотрение.
Лечение осуществляется посредством консервативных мероприятий: назначается диета, определенные медикаментозные средства. Не исключается и использование народных средств лечения, но только после консультации с лечащим врачом.
Развитие такого патологического процесса у детей может быть обусловлено как определенными заболеваниями, так и внешними факторами.
Что касается патологических процессов, то необходимо выделить следующие:
- панкреатит;
- гастрит;
- ГЭРБ;
- инфекционные заболевания ЖКТ;
- поражение желудка глистными инвазиями;
- кишечная инфекция;
- некоторые врожденные заболевания.
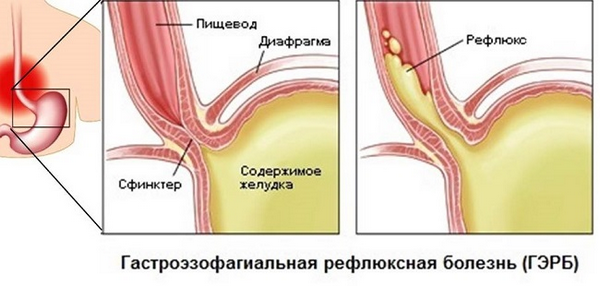
ГЭРБ
У детей до года такое нарушение довольно часто обусловлено неправильным питанием.
Относительно внешних этиологических факторов развития несварения желудка у детей, следует выделить:
- нарушение режима питания;
- несбалансированный рацион;
- непереносимость определенных продуктов питания, отдельных элементов (углеводов, белков, лактозы);
- злоупотребление фаст-фудом;
- чрезмерное количество сладкого в рационе;
- употребление сладких газированных напитков;
- переедание;
- употребление тех продуктов, которые еще не подходят по возрасту;
- раннее введение прикорма;
- неправильно подобранная смесь;
- физические нагрузки непосредственно во время употребления пищи;
- стрессы, негативная моральная обстановка;
- употребление пищи на ходу.
В редких случаях причины развития такого гастроэнтерологического заболевания этиологически установить не представляется возможным.
По характеру возникновения выделяют две формы нарушения работы ЖКТ:
- органическая;
- функциональная.
Функциональная форма, в свою очередь, разделяется на следующие:
- дискинетическая – присутствует тошнота, отрыжка, тяжесть в подложечной области;
- язвенноподобная – в клинической картине присутствуют симптомы язвенного поражения желудка;
- смешанная – присутствуют клинические признаки двух вышеописанных форм, встречается чаще всего.
Определение формы гастроэнтерологического заболевания осуществляется только врачом при помощи диагностических мероприятий и изучения анамнеза пациента.
При несварении у ребенка присутствуют следующие клинические признаки нарушения работы желудочно-кишечного тракта:
- ухудшение аппетита;
- недобор массы тела;
- частое срыгивание во время кормления;
- тошнота и рвота;
- диарея – до 10-15 раз в сутки;
- обезвоживание организма на фоне частой рвоты и жидкого стула;
- повышение температуры тела;
- ребенок может жаловаться на боли в животе;
- малыш становится вялым, отказывается от любимых блюд, игр;
- сонливость;
- озноб, лихорадка;
- постоянное ощущение жажды из-за высокой температуры.
При такой симптоматике необходимо срочно обращаться за медицинской помощью, а не проводить терапию самостоятельно.
В первую очередь проводится физикальный осмотр пациента. Данный этап диагностики следует проводить вместе с родителями, так как в силу своего возраста, малыш не может полностью обрисовать текущую клиническую картину.
В ходе первичного осмотра врач должен установить следующее:
- как питается малыш – его рацион, режим питания;
- есть ли хронические гастроэнтерологические заболевания;
- соблюдает ли ребенок режим дня.
Кроме этого, могут проводиться следующие диагностические мероприятия:
- общий и биохимический анализ крови;
- общий анализ мочи и кала;
- УЗИ брюшной полости.
На усмотрение врача диагностическая программа может меняться. Исходя из результатов клинических исследований, а также принимая во внимание данные, которые были собраны в ходе первичного осмотра, определяются дальнейшие терапевтические мероприятия.
Терапия при таком нарушении работы желудочно-кишечного тракта проводится путем консервативных мероприятий.
Врач может назначить следующие препараты:
- сорбенты;
- спазмолитики (при крайней необходимости);
- для предотвращения чрезмерного образования газов;
- противорвотные;
- для улучшения моторики желудка.
Как правило, детям до года медикаментозные средства назначают только в самых крайних случаях.
Ультразвуковое исследование брюшной полости грудничку
Обязательно назначается диетическое питание. Перечень запрещенных и разрешенных продуктов врач определяет в индивидуальном порядке.
Что касается общих рекомендаций, то диета основывается на таких рекомендациях:
- питание малыша должно быть сбалансированным;
- нужно соблюдать режим приема пищи;
- прикорм следует вводить постепенно;
- ежедневное меню обязательно должно включать в себя овощи и фрукты.
Диета должна состоять из продуктов, которые дают ребенку необходимое количество витаминов и минералов.
В большинстве случаев правильное питание и соблюдение режима дня быстро нормализуют работу желудочно-кишечного тракта и предотвращают развитие осложнений. Основой профилактики такого нарушения работы ЖКТ является правильное, сбалансированное питание малыша.
Под несварением желудка понимают органическое или функциональное расстройство, которое развилось на фоне ухудшения моторной или эвакуаторной функции желудка. В медицине данное состояние определяется как диспепсия. Расстройство диагностируется у 13–40% детей, чаще всего от него страдают малыши до 2 лет.
Такое широкое распространение диспепсии у деток трактуется анатомическими и физиологическими особенностями строения желудочно-кишечного тракта, нервной системы, работы обменных процессов. Несварение желудка у ребенка может возникать под воздействием многих факторов и сопровождать многие состояния, поэтому расстройство считается гетерогенным и полиэтиологичным.
Причины несварения желудка
Синдром диспепсии у детей считается предварительным диагнозом, поскольку при детальном обследовании может обнаружиться органическая патология. При органической диспепсии есть анатомические изменения, которые могут быть вызваны гастритом, язвенной болезнью, панкреатитом, холециститом, нарушением сократительной способности желчевыводящих путей.
При диспепсии функциональной не удается выявить органическую патологию, то есть заболевание спровоцировано нарушением двигательной функции органов пищеварительного тракта. Если ребенок не получает адекватную терапию, то функциональные нарушения могут перерасти в органические, например, разовьется колит, ГЭРБ (гастроэзофагеальная рефлюксная болезнь), гастрит.
Определить органическую патологию, которая и привела к несварению желудка, удается в 5–10% случаев от всех обращений, а значит, что 90–95% детей сталкиваются с функциональной диспепсией, поэтому речь далее пойдет о ней. Функциональная диспепсия может проходить в нескольких формах. При простой диспепсии выявляется только расстройство пищеварительной функции.
При токсической форме дополнительно обнаруживается эксикоз и токсикоз. Диспепсия парентеральная появляется на фоне прочего заболевания, к примеру, гриппа, пневмонии или отита. Функциональная диспепсия проявляется по-разному. Выделяют язвенноподобный вариант, при котором боли вверху живота и проходят они после еды или приема препаратов, нейтрализующих соляную кислоту или препятствующих ее синтезу.
Рефлюксоподобный вариант вызывает отрыжку, изжогу, рвоту, тошноту, срыгивания, вздутие живота. Боли в эпигастральной области более выражены после приема пищи, есть повышенное газообразование и непереносимость некоторой пищи (жирной, молочной) при дискинетическом варианте течения. При неспецифической функциональной диспепсии наблюдаются прочие симптомы, не относящиеся к упомянутым вариантам.
При расстройстве желудка важно не допустить обезвоживания.
Функциональная диспепсия развивается из-за ухудшения нейрогуморальной регуляции двигательной активности верхних отделов ЖКТ и висцеральной гиперчувствительности. Сбой возможен на любом уровне контролирующей системы, например, на центральном (нарушена работа ЦНС), периферическом (не доходят импульсы по проводящим путям), местном (рецепторы невосприимчивы).
Простая диспепсия у грудничков чаще всего появляется из-за алиментарных нарушений, таких как переедание, однообразный рацион, изменение диеты кормящей матерью, добавление новых продуктов, перевод на искусственную смесь. Маленьким детям сложно переходить на другую пищу (а может быть и рано, поскольку пищеварительная система еще не созрела), поэтому и возникает диспепсия.
У младенцев возраста несварение желудка может быть вызвано перегреванием, поскольку с потом выходят электролиты и снижается кислотность желудочного секрета. У детей постарше простая диспепсия может возникнуть после употребления фастфуда, газировки, из-за употребления пищи в разное время (нет режима), повышенных учебных нагрузок, стрессов.

В некоторых случаях диспепсия спровоцирована заражением паразитами
Токсическая диспепсия может стать осложнением простой диспепсии. При несоблюдении диеты или отсутствии терапии ядовитые продукты жизнедеятельности бактерий проникают в кровь, что приводит к общей интоксикации, сбоям в работе печени, сердечно-сосудистой и нервной системы.
И также этот вид диспепсии может появиться на фоне острых кишечных инфекций, например, дизентерии, сальмонеллеза. Парентеральная диспепсия появляется под действием вирусной или бактериальной инфекции. Несварение желудка развивается как вторичное нарушение и спровоцировано другими болезнями, а значит избавляться в первую очередь нужно от них.
Несварение желудка может возникнуть у любого ребенка, однако чаще оно появляется у малышей родившихся ранее 38 недели гестации, деток с перинатальной травмой ЦНС, нарушением минерального обмена, гипотрофией, аллергией, анемией, гиповитаминозом, диатезом.
Как проявляется диспепсия
Несварение желудка у детей приводит к возникновению следующего синдрома:
- Дискомфорт или боль вверху живота.
- Чувство переполненности желудка после еды, пища «стоит».
- Насыщение маленьким количеством пищи.
- Рвота.
- Тошнота.
- Отрыжка.
- Изжога.
- Нарушение стула.
Простое несварение желудка обычно бывает у малышей. Оно протекает остро или ему предшествуют беспокойство, срыгивания, ухудшение аппетита, учащение дефекации. Спустя 3–4 дня опорожнение кишечника может достигать 5–7 раз в сутки, кал жидкий, неоднородного цвета (белый, желтый, зеленый), возможно, со слизью.
У детей заметно вздутие живота, повышенное газоотделение, бывает многократное срыгивание или даже рвота. Ребенок мучается от кишечных колик (ему тяжело опорожнять кишечник). Малыш может отказаться от еды. Простая диспепсия проходит в течение 2–7 дней.

На фоне расстройства может появиться молочница, опрелость, стоматит
У малышей с ослабленным иммунитетом простая форма диспепсии может перерасти в токсическую. Тогда у ребенка появляется лихорадка, сильная рвота, частый водянистый стул (достигает 15–20 раз в сутки). Из-за стремительной потери жидкости может развиться обезвоживание, которое очень опасно для маленького ребенка. Токсическая диспепсия может стать причиной комы, потери сознания, смерти малыша.
Функциональная диспепсия у подростков характеризуется периодическими болями в животе, которые возникают обычно после еды, а также насыщением малыми порциями, ощущением перерастяжения желудка, тошнотой, изжогой, отрыжкой, диарей сменяющейся запором. Часто несварение желудка бывает на фоне стресса и вызывает головокружение, потливость.
Диагностика расстройства
Ребята с синдромом диспепсии должны быть обследованы педиатром или детским гастроэнтерологом. Вначале собирается анамнез, проводится клинический осмотр, а затем назначают лабораторную и инструментальную диагностику. Для начала необходимо определить несварение желудка имеет органическую или функциональную природу.
Для этого назначают УЗИ органов брюшной полости, рентгенографию желудка, ЭГДС (эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки). Проводятся лабораторные тесты: исследование кала (позволяют обнаружить хеликобактерную инфекцию, которая часто вызывает гастрит), крови и мочи (для выявления уровня ферментов поджелудочной железы).
Дополнительно могут назначаться биохимические пробы печени, бактериологический посев кала, анализы для выявления яиц гельминтов. Дифференциальная диагностика осуществляется между функциональной диспепсией и ферментопатиями (недостатком лактазы, целиакией) кишечным дисбактериозом, гельминтозом, кишечной инфекцией.

Лечение несварения желудка у детей
Простая диспепсия, вызванная алиментарными нарушениями, не требует госпитализации. Главное назначение исключение из рациона ребенка продукта, который привел к нарушению пищеварительной функции. И также требуется соблюдать диету и режим питания, которые подходят ребенку по возрасту. Грудным детям одно – два кормления рекомендуют заменить на чай или водичку и сократить порции.
Можно малышу давать пить глюкозо-солевой раствор, детский чай, морковно-рисовый отвар. Чтобы улучшить пищеварительный процесс врач может порекомендовать прием ферментов (Панкреатин), для выведения токсических веществ используют сорбенты (активированный уголь, Смекту), а для снятия абдоминальных болей применяют спазмолитики (Но-Шпу, Папаверин).
При функциональной диспепсии восстановить моторику желудка возможно с помощью прокинетиков (препарат на основе домперидона можно дать только детям старше 5 лет). При повышенном газообразовании младенцу поможет сухое тепло на живот или газоотводная трубочка. При средне-тяжелой и тяжелой диспепсии ребенка нужно лечить в условиях стационара.
Терапия заключается в восстановлении электролитного баланса и устранения обезвоживания. Для этого назначается парентеральное введение плазмозаменяющих и солевых растворов, переливание плазмы. Проводится также симптоматическая терапия, например, вводятся противосудорожные препараты, жаропонижающие средства, лекарства для нормализации работы сердечно-сосудистой системы. При токсической диспепсии обязателен прием антибактериальных средств.

После несварения желудка восстанавливать кишечную микрофлору нужно препаратами с живыми лакто- и бифидобактериями
Ребенок с диспепсией должен находиться в спокойной обстановке, а также в комфортных температурных условиях. Нужно внимательно следить за тем как развивается синдром, есть ли положительная динамика, также требуется осматривать рвотные массы и испражнения (появились ли там кровь, гной), следить, чтоб рвотные массы не проникли в дыхательные пути.
При несварении желудка следует придерживаться рекомендованной врачом диеты. Нужно избегать продуктов, которые оказывают послабляющее действие или усиливают газообразование, также стоит убрать любую тяжелую и жирную пищу. Важно питаться небольшими порциями, но часто и в определенное время.
Доктора советуют не кормить ребенка насильно.
Простая диспепсия, как правило, заканчивается выздоровлением и никак не сказывается на состоянии здоровья малыша в дальнейшем. У ослабленных детей простая диспепсия может превратиться в токсическую, тогда исход заболевания зависит от сроков и полноты оказываемой медицинской помощи. Как быстро ребенок восстановится после органической или парентеральной функциональной диспепсии зависит от течения основной болезни.
Предотвратить несварение желудка у детей можно только при соблюдении возрастной диеты, введении прикорма согласно предписаниям врача, гигиены кормления, а также своевременной и адекватной терапии инфекционных и соматических детских болезней. Лечение несварения желудка у детей должно проводиться под контролем специалиста.
Подобной симптоматикой может проявляться и органическая патология, требующая совершенно другой схемы лечения, а задержка терапевтических мероприятий способствует ухудшению состояния, поэтому только врач может поставить правильный диагноз и оценить тяжесть состояния ребенка.
Если доктор подтвердил наличие функциональной диспепсии, то ребенку необходимо обеспечить покой, давать много жидкости, посадить на диету. При необходимости врач назначает спазмолитики для снятия абдоминальной боли, прокинетики для нормализации моторики желудка, ферменты для улучшения пищеварительной функции.



