Лечение дисбактериоза после удаления желчного пузыря

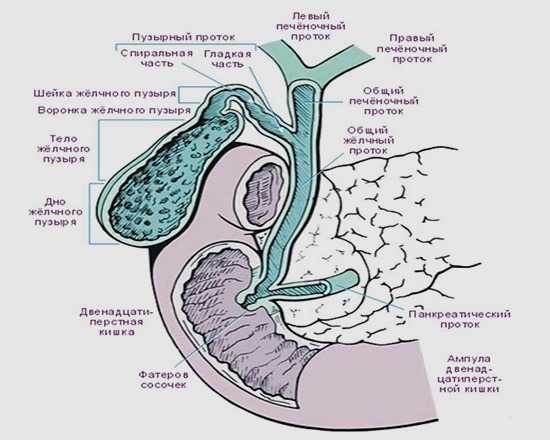
Зачастую возникновение камней в желчевыводящей системе не оставляет иного выбора, как удаление желчного пузыря. Такая операция получила название холецистэктомии. Лечение после удаления желчного пузыря проводится комплексно: медикаментозное лечение, соблюдение специальной диеты и лечебная физкультура. Печеночный проток желчевыводящей системы считается самым опасным местом при заболевании желчного пузыря.
Лечение после удаления желчного пузыря проводится комплексно
Работа организма после удаления желчного пузыря
После холецистэктомии в течение первых 4—6 часов больному нельзя пить воду и вставать. После, разрешается пить негазированную воду небольшими объемами и не более 0,5 л. Вставать с кровати необходимо медленно и желательно перемещаться возле кровати. Возможно появление головокружения и даже потеря сознания. Через сутки больной может принимать пищу, но необходимо соблюдение специальной диеты. Лучше начинать с приёма жидких кисломолочных продуктов, овсяной каши или лёгкого супа.
После перенесённой холецистэктомии нарушается пищеварение. Это происходит из-за удалённого желчного пузыря. Так как удалённый орган больше не регулирует количество собирающейся желчи и своевременный её отток.
Также, больной может ощущать такие неприятные симптомы, как:
- боли в животе, а также в правой нижней части рёбер;
- метеоризм;
- печёночные и кишечные колики;
- диарея;
- запоры.
Внутри же организма происходят такие сбои:
- из-за сбоев в работе желчного сфинктера, желчь может попадать в желудок, которая вызывает изжогу и воспаление стенок желудка;
- желчь не регулярно попадает в кишечник, что становится причиной повышенного размножения патогенных бактерий и как следствие запоры и диарея.
Реабилитация после оперативного вмешательства состоит из: диеты, физических нагрузок, приема медикаментов и ухода за послеоперационными ранами. В первую неделю после хирургического вмешательства запрещён приём: алкоголя, жирной пищи, кофе и чая, напитков, содержащих сахар. Основа рациона должна включать кисломолочные продукты, каши, фрукты, нежирные сорта мяса.
Желчнокаменная болезнь является опасным заболеванием и вызывает камнеобразование в желчевыводящих путях, предпосылкой возникновения считается застой желчи.
Медикаментозное лечение после удаления желчного пузыря
Количество вырабатываемой желчи никак не изменяется после удаления желчного пузыря. Поэтому необходимо знать какие лекарства принимать при удаленном желчном пузыре. Лечение после удаления желчного пузыря состоит в приёме антибиотиков в первые 3 суток после операции. Они необходимы для предотвращения осложнений. После удаления желчного пузыря лечение назначают для восстановления желудочно-кишечной флоры. Надо принимать после удаления желчного пузыря такие таблетки:
После удаления желчного пузыря лечение назначают для восстановления желудочно-кишечной флоры
- Линекс.
- Йогурт.
- Бифидумбактерин.
- Аципол.
- Биобактон и др.
Помимо этого, больные испытывают проблемы с пищеварением, поэтому нередко назначаются препараты с содержанием сушеной желчи коров, овец, коз. Самые популярные, которые пьют:
- Холензим.
- Аллохол.
- Лиобил и др.
Обязательно нужно пить медикаменты для предотвращения камней в желчных путях печени:
- Гепатосан.
- Энтеросан.
После выписки с больницы, пациент получает больничный лист, в котором расписаны все препараты на период реабилитации. В случае возникновения побочных эффектов, резкого ухудшения самочувствия стоит обратиться к лечащему врачу для коррекции лечения.
Препараты, помогающие расщеплять пищу
После удаления желчного пузыря назначаются медикаменты с содержанием ферментов для нормализации пищеварения. Основные показания для их приёма: частые запоры, диарея, изжога, метеоризм, чувство тяжести желудка. Наряду с приёмом лекарственных препаратов благоприятно воздействует на организм приём кисломолочных продуктов (кефир, йогурт, нежирный творог).
Препараты при сбоях работы пищеварительной системы:
- Панкреатин.
- Симетикон.
- Активированный уголь.
- Микразим.
- Креон.
- Дисахарид лактулозы и др.
Существуют препараты, которые стимулируют производство собственных ферментов, участвующих в пищеварении:
Существуют препараты, которые стимулируют производство собственных ферментов
- Гепатосан.
- Цикловалон.
- Энтеросана.
- Осалмид.
- Урсофальк.
- Урсосан.
Урсофальк и Урсосан отлично зарекомендовали себя при лечении тошноты. Тошнота появляется почти у всех пациентов, которые перенесли операцию по удалению желчного пузыря.
Обезболивающие при удаленном желчном пузыре
После удаления желчного пузыря возможно возникновение постхолицистэктомического синдрома, симптомом которого является слабая или резкая боль. Для устранения боли врач назначает анальгетики:
- Парацетамол.
- Промедол.
- Кетанов.
- Фентанил и др.
Если через двое-трое суток боль не уходит, то назначаются противовоспалительные препараты:
- Ибуфен.
- Нурофен (Ибупрофен).
- Ибупром.
- Фаспик.
- Миг 400.
- Инфорин и др.
Некоторым пациентам дополнительно назначаются спазмолитики. Например:
- Но-Шпа.
- Спазмол.
- Дротаверин.
- Спазмонет.
- Папаверин.
- Пирензепин и др.
Это краткий перечень препаратов, которые нужно принимать когда желчный пузырь удален. Приём данных препаратов должен быть только после согласования с лечащим врачом. В другом случае возможно существенно усугубить свое состояние или спровоцировать рецидив.
Желчегонные при удаленном желчном пузыре
Наиболее действенным препаратом при удалении желчного пузыря считается холензим. Холензим оказывает желчегонное действие и его можно применять при нарушениях работы ЖКТ, метеоризме, холецистите, диарее, гастрите и панкреатите. Также назначается для пациентов ведущих сидячий образ жизни, употребляющих слишком жирную, жареную и острую пищу. Если холензим по каким-то причинам не подходит, то можно пить аллохол, который имеет схожие функции.
Препараты, восстанавливающие и усиливающие работу печени
Лечение печени после удаления желчного пузыря должно быть направлено на усиление ее работы, а также восстановление поврежденных участков и предотвращение формирования камней. Это необходимо из-за того, что после удаления желчного пузыря, основная нагрузка пала именно на печень. Повреждение желчных путей или если удален желчный может спровоцировать билиарный цирроз печени. Поэтому лечить печень после удаления желчного пузыря просто необходимо.
Средство для лечения, восстановления и усиления работы печени называют гепатопротектор. Самые основные среди них пьют:
После удаления желчного назначают гепатопротекторы
- Фан Детокс, выпускается в виде стиков. Основное действие препарата направлено на выведение токсинов из печени. Не имеет выраженных побочных эффектов, кроме индивидуальной непереносимости.
- Гепабене. Назначается при повторном образовании камней в желчных путях, гепатите, псориазе. Запрещается прием во время беременности, а также в период кормления грудью.
- Эссенциале. Основное действие направлено на выведение токсинов, поражениях печени вследствие поражения гепатитом, наркотическими и алкогольными средствами. Главным минусом считается большое количество побочных действий.
- Лив-52. Назначается при циррозе печени, гепатите, холецистите. Запрещается прием препарата при хронических воспалительных заболеваниях ЖКТ.
- Карсил. Применяется при поражениях печени, сбоях обмена веществ. Побочных действий практически не имеет.
- Фосфоглив. Хорошо зарекомендовал себя при лечении поражений печени, экземе, псориазе. Побочных действий практически нет, кроме как появление аллергической реакции.
- Хофитол. Является натуральным препаратом растительного происхождения. Применяется при циррозе печени, ожирении, при различных интоксикациях.
- Галстена. Отлично нормализует состояние организма после перенесенной холецистэктомии. Не назначается при осложнениях заболеваний ЖКТ и желчевыводящих путей.
Наиважнейшие советы терапевта и терапия после удаления желчного должны строго соблюдаться.
Видео
Диета после удаления желчного.
Источник: pechen.org
Читайте также
Вид:


Это не означает, что можно сразу об этом забыть и есть всё подряд.
Без желчного пузыря жить можно, орган он нужный. Он не только выполняет роль резервуара желчи, который способен оперативно опорожняться как раз тогда, когда это необходимо. В желчном пузыре из желчи всасываются часть воды и некоторые другие нужные организму вещества.
В результате, меняется химический состав, желчь становится значительно более концентрированной. Поэтому желчь из желчного пузыря гораздо темнее и гуще, чем прямо из печени. производит впечатление вязкой. Кроме того, с ритмом сокращений и расслаблений желчного пузыря рефлекторно связана кинетика — в данном случае – ритм сокращений круговых мышц сфинктора Одди. Этот сфинктер — мышечное кольцо, замыкающее место впадения общего желчного протока в 12-перстную кишку. Так вот сфинктер Одди и желчный пузырь синхронизируются.
Поэтому после удаления даже здорового желчного пузыря у 20% оперированных бывают нарушения в функционировании желудочно-кишечного тракта в целом. И это даже, если особых сложностей из-за индивидуальных особенностей больного и его болезни при операции не было, и технически всё прошло удачно, что бывает тоже не в 100% случаев. Кстати, при послеоперационных неприятностях, связанных с техническими особенностями операции, что делать дальше, решает хирург. Эти случаи мы разбирать не будем.
Рассмотрим нарушения в системе пищеварения после холецистэктомии, связанные просто с отсутствием желчного пузыря, при полностью удачной операции. Их чаще всего называют постхолецистэктомическим синдромом. Что же происходит? При удалении желчного пузыря, желчь во время переваривания пищи поступает в 12-перстную кишку не из желчного пузыря, а сразу из печени. При этом возникает дискинезия сфинктера Одди (в данном случае — это спазм его мышц), дискинезия внепеченочных желчных протоков. Происходит потому, что отсутствует «руководство» желчного пузыря. Изменён химический состав желчи в 12-перстной кишке. Желчь становится жиже, химически менее агрессивной и хуже защищает кишку от обсеменения микробами. А дальше – может возникнуть целая причинно-следственная цепь событий. В 12-перстной кишке происходит так называемая микробная контаминация (заражение, загрязнение). Развивается дисбактериоз верхних отделов желудочно-кишечного тракта. Микробы в процессе жизнедеятельности расщепляют соединения желчных кислот с билирубином. Это называется деконъюгация желчных кислот. Такие желчные кислоты – сильные раздражители. Как следствие, из-за раздражения слизистой деконъюгированными желчными кислотами и под действием микробов, возникает дуоденит – воспаление 12-перстной кишки и дуоденальная дискинезия – нарушение двигательной активности 12-перстной кишки, дуодено-гастральный рефлюкс – забрасывание пищевых масс из 12-перстной кишки обратно в желудок, гастрит – воспаление слизистой желудка. Далее возникает дисбактериоз и других, нижних отделов кишечника, энтерит и колит (воспаление тонкого и толстого кишечника), появляются поносы и запоры, метеоризм, иногда возникает реактивный панкреатит (воспаление поджелудочной железы) со своей добавочной симптоматикой. Деконъюгированные желчные кислоты не могут всосаться через стенку кишечника обратно и использоваться в желчи вторично, что происходит в норме. Желчные кислоты выводятся и теряются организмом. А они нужны для переваривания жиров. Переваривание и всасывание жиров и жирорастворимых витаминов нарушается. Может возникнуть уже синдром мальдигестии – нарушения переваривания питательных веществ.
Дискинезия сфинктера при воспалении 12-перстной кишки усиливается. Замыкается порочный круг. Постхолецистэктомический синдром без лечения может прогрессировать.
Неприятно? — Но всё это бывает не столь часто, не всегда и не у всех, потому что организм обладает громадными компенсаторными возможностями. И вообще, чтобы предупредить эти неприятности, надо правильно себя вести. Если признаки нарушения пищеварения уже есть и они серьёзные, сильно беспокоят, сначала нужно проконсультироваться и обследоваться у хирурга, чтобы исключить или подтвердить хирургические причины этих явлений. После консультации и обследования у хирурга и, если он не нашёл «своей патологии», лечением занимается гастроэнтеролог.
Что полезно знать самим пациентам? Для того, чтобы со временем добиться стойкой компенсации функции желудочно-кишечного тракта надо, во-первых, чётко соблюдать режим питания. Он зависит от сроков после операции. До двух лет надо есть 5-6 раз в сутки. В ранние сроки после операции суточный пищевой рацион должен быть низкокалорийным. Ограничиваются жиры, вообще-то полезные растительные масла в этот период не желательны. Бараний жир исключается полностью. Ограничивается сладкое – легкоусвояемые углеводы. Ограничиваются продукты, содержащие холестерин, запрещаются острое и пряности. Всё – в отварном, запеченном и тушеном виде. Хлеб надо употреблять белый, не сдобный и не в коем случае не тёплый и свежий. Он должен быть несколько черствым, подсушенным. Та же диета должна соблюдаться и в более поздние сроки каждый раз при обострениях.
Через два месяца после операции в рацион вводят клетчатку, но постепенно: отруби, салаты, овощи, фрукты, сырые капусту и морковь. Но редьку, чеснок и сырой лук есть ещё нельзя.
Полезно употреблять кисломолочные продукты, содержащие живые бифидобактерии, такие как бифидок (японский штамм бифодобактерии ББ 537) и бифидокефир. Желательно, чтобы на пакете было указано, что продукт изготовлен асептически, надо обращать внимание и на сроки годности. Бифидобактерии увеличивают содержание в кишечнике витаминов, ферментов, вырабатывают субстаниции типа антибиотических, улучшают обмен веществ и осуществляют детоксикацию. Установлено, что эти бактерии, которые содержатся в живом виде в некоторых препаратах, применяемых при дисбактериозах, и некоторых кисломолочных продуктах, способны преципитировать (осаждать) деконьюгированные желчные кислоты и поглощать их. Перерабатывают они и холестерин, не давая ему всасываться. (Поэтому Мендеров Б.А. советует употреблять содержащие бифидобактерии продукты для профилактики атерослероза и сердечно-сосудистых заболеваний.) Используются разные штаммы бифидобактерий.
В период восстановления уже через месяц после операции полезны хвойные ванны (после консультации с хирургом!)
Помогает восстановительное лечение в местных (в тех же климатических условиях ) санаториях гастроэнтерологического профиля (не ранее 1,5-3 недель после операции при отсутствии осложнений). Применяются некоторые минеральные воды в горячем виде три раза в день.
Под наблюдением лечащего врача проводится лекарственная терапия. Ведущими гастроэнтерологами в подобных случаях рекомендуются так называемые прокинетики – эти лекарства нормализуют функцию сфинктера Одди и 12-перстной кишки (церукал, мотилиум, дебридат и другие за 15 минут до еды), полиферментные препараты (креон, фестал), витамины, эссенциале.
Для адсорбции деконьюгированных желчных кислот, если нет выраженного снижения кислотности желудочного сока, применяют альмагель, маалокс, гастал и др. сроком до 1 месяца. При выраженной микробной контаминации применяют противомикробные средства типа бисептола, фурозолидона, эритромицина.
Полезна фитотерапия.
Анис и мята по ½ ч.л. залить 300 мл кипятка, настаивать ½ часа. Пить до еды теплым.
Земляника лесная, высушить весь кустик с корнем. 2 шт. кладут в заварочный чайник, заливают кипятком и настаивают ½ часа. Пьют, как чай, утром и вечером.
Татьяна С.
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи. Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается. И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
- биохимические исследования крови для определения сахара крови,
- рентген или гастроскопию желудка (по показаниям),
- УЗИ поджелудочной железы и желчных протоков,
- копрологический анализ кала (на переваривание пищи),
- современное лабораторное исследование Эластазы панкреатической в кале. Простейший диагностический тест, разработанный отечественными учеными биофака МГУ указывает на ферментативную недостаточность поджелудочной железы (менее 200 мкг) и требует длительной заместительной ферментной терапии.
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат Энтеросан.
Для связывания желчных излишков в кишечном тракте (особенно при поносах) обычно прописывают сорбенты — активированный уголь (по 5-10 таблеток на ночь), смекту (по 1 пакетику 1-3 раза в день), Гевискон, а также обладающие сорбирующими свойствами нейтрализующие соляную кислоту антацидные препараты Маалокс, Альмагель, Фосфалюгель. Универсальным сорбентом является семя льна. Суточная норма -1-2 ч. ложки на стакан горячей воды при послаблении и 3-4 ч. ложки при задержке стула, выдержанные примерно 8-10 часов.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон (по 1 таблетке 3-4 раза после еды курсом 10 дней), Бисептола.
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст. ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч. ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко. В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Залив 1 десертную ложку (10 г) смеси 0,5 л кипятка в термосе на ночь, и затем процедив, настой принимают по 150 мл за час до еды 2- 3 раза в день.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
При панкреатите:
В случае осложнения в виде панкреатита — верного спутника желчнокаменной болезни, я прописываю сбор Михальченко, содержащий травы с противовоспалительным и спазмолитическим действием (ромашка, календула, череда, зверобой, подорожник, зверобой), сорбирующими и вяжущими свойствами (черника, шалфей). В его составе – соцветия ромашки и календулы, травы череда, зверобой, спорыш, лист шалфея и подорожника, побеги черники, корни лопуха.
Залив 1 десертную ложку смеси 0,5 л кипятка в термосе на ночь, затем пьют 3 раза в день за час до еды по 150 мл в течение 10 дней.
После двухдневного перерыва – продолжение курса 1 – 3 месяца.
Хранят настой в холодильнике.
Желчегонный сбор:
А вот с желчегонными сборами и травами нужно быть осторожно. Интерес представляет барбарис обыкновенный, обладающий желчегонным, противовоспалительным, обезболивающим действием, спазмолитическим и применяется при желчнокаменной и мочекаменной болезни, постхолецистэктомическом синдроме, хроническом панкреатите.
Препараты: Настой листьев барбариса 10 г на 200 мл горячей воды, закрыть крышкой и нагреть в кипящей водяной бане 15 минут, охлаждают 45 минут при комнатной температуре, оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Прием: По 1 столовой ложке 3-4 раза в день за 15 минут до еды в течение месяца, перерыв 2 недели возможно повторный курс (до 3-4 месяцев).
Берберин бисульфат в таблетках по 0,005 г 2-3 раза в день перед едой в течение месяца. Повторный курс через 10 дней перерыва. Противопоказаний нет. После основного курса не более 2 курсов.
Как жить без желчного пузыря, возможна ли физическая нагрузка?
Через месяц-полтора после операции пора приступать к упражнениям. Лучше всего начинать с пешеходных прогулок, 30-40-минутная ходьба на свежем воздухе препятствует застою желчи и улучшает кислородную насыщаемость организма. А через несколько дней можно делать легкую зарядку. После 2-3-минут ходьбы выполняют упражнения в положении лежа или стоя, повторяя 4-6 раз. 
- Лежа на спине, ноги прямые, руки вдоль туловища. На выдохе согните ногу, максимально приближая ее к животу, на вдохе — выпрямите. Тоже другой ногой.
- Лежа на спине, руки на поясе, на выдохе поднимите и отведите прямую ногу в сторону, на вдохе – опустите. Тоже другой ногой.
- Лежа на спине, ноги согнуты, руки вдоль туловища. На вдохе скользя пятками по полу, медленно вытянуть ноги, на выдохе— так же медленно согнуть их.
- Лежа на боку, ноги прямые, одна рука—на поясе, другая—за головой. На выдохе согните лежащую сверху ногу, на вдохе разогните. То же повернувшись на другой бок.
- Стоя, ноги на ширине плеч, кисти к плечам делайте круговые движения локтями по 8—10 раз вперед и назад. Дыхание произвольное.
- Стоя, ноги на ширине плеч, руки на поясе. На вдохе отведите локти назад, на выдохе вернитесь в исходное положение. 6—8 раз. Или поворачивайте корпус вправо-влево, разводя руки в стороны.
Наклоны, подъем ног и корпуса из положения лежа, другие упражнения на пресс разрешены не раньше, чем спустя полгода после операции и при хорошем самочувствии. А тяжелая физическая нагрузка, особенно связанная с напряжением мышц живота, может быть доступна только через год во избежание образования послеоперационной грыжи.
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.
Здоровья вам, дорогие читатели!