Лапароскопия желчного пузыря одесса

Желчекаменная болезнь (ЖКБ) – это хирургическое заболевание, развивающееся на фоне нарушения обмена веществ и вызванное закупоркой желчными камнями протоков и / или непосредственно желчного пузыря.
Причины развития заболевания
Существует ряд факторов и причин, которые могут приводить к тому, что развивается желчнокаменная болезнь. Как правило, камни в желчном пузыре образуются вследствие сочетанного воздействия нескольких неблагоприятных факторов:
- стрессы, провоцирующие спазм желчного пузыря, а также его протоков;
- ожирение (всегда сопровождается повышением уровня холестерина в крови, как следствие — образование камней в желчевыносящих путях);
- малоподвижный образ жизни;
- неправильное питание (жирная пища, голодание, быстрое похудание);
- воспалительные процессы, поражающие стенку желчного пузыря;
- беременность;
- применение оральных контрацептивов (касается женской части населения).
Лечение желчнокаменной болезни в обязательном порядке должно предусматривать устранение первопричины развития патологии. Ведь только таким образом можно вылечить болезнь и избежать ее рецидива в дальнейшем.
Симптоматика
Желчекаменная болезнь обычно развивается постепенно, довольно медленно. На протяжении нескольких лет (!) больной может ощущать лишь горечь после приема пищи, что служит первым симптомом данной патологии. Далее начинают проявляться более серьезные симптомы:
- печеночная колика;
- тошнота;
- рвота;
- горечь во рту;
- метеоризм;
- болевые ощущения в правом подреберье;
- повышение температуры тела;
- общее недомогание.
Приступ желчнокаменной болезни проявляется резким обострением имеющейся симптоматики. Боли носят острый характер, интенсивны, сопровождаются тошнотой и рвотой. Характерно, что рвота не приносит облегчения, прогрессирует общая слабость и выраженное недомогание.
Диагностика ЖКБ
Диагностика желчекаменной болезни основывается на двух методах: УЗИ и ЭРПХГ.
При проведении ультразвуковой диагностики конкременты желчного пузыря и / или его протоков классифицируются следующим образом:
- слабоэхогенные камни (как правило, это молодые камни, подвергающиеся разрушению);
- среднеэхогенные неравномерной плотности:
- ввысокоэхогенные камни, имеющие равномерную плотность;
- камни, занимающие все полость желчного пузыря.
Показания к проведению ЭРХПГ
ЭРХПГ – это инвазивная процедура, которая тяжело переносится больными, поэтому проводится она строго по показаниям. Показания к проведению ЭРХПГ включают:
- механическую желтуху;
- подозрение на наличие злокачественного новообразования в области поджелудочной железы;
- хронический панкреатит;
- панкреатические свищи.
Но даже при наличии соответствующих показаний, перед прохождением ЭРХПГ важно исключить противопоказания к выполнению процедуры.
Противопоказания к проведению исследования
ЭРХПГ категорически противопоказано при:
- беременности;
- сердечно-сосудистых заболеваниях;
- сахарном диабете;
- приеме антикоагулянтов.
ЭРХПГ позволяет уточнить причину, а также уровень закупорки, возникшей в желчевыносящих путях, подобрать оптимальные методы лечения желчнокаменной болезни.
Лечение ЖКБ в Одессе
При постановке диагноза ЖКБ лечение пациента должно основываться на хирургическом методе, при этом важно, чтобы оно было комплексным. Комплексный подход включает соблюдение пациентом диеты, прием медикаментов, а также операцию, как основу успешного лечения.
Диетотерапия
Этот метод основываться на исключении всех продуктов питания, которые затрудняют функционирование печени, создают избыточную нагрузку на орган. При диагнозе желчекаменная болезнь лечение в обязательном порядке предусматривает исключение острых, соленых, жирных блюд, всевозможных копчений и маринадов. Рекомендуется также полное исключение употребления спиртных напитков.
Медикаментозное лечение
На ранних стадиях заболевания уместно применение препаратов желчных кислот. На поздних же стадиях эти препараты не будут оказывать клинически значимого эффекта. Гепатопротекторы применяются для защиты и улучшения трофики печени. Антибиотикотерапия направлена на устранение воспалительного процесса.
Хирургическое лечение
Самым эффективным методом лечения ЖКБ является удаление желчного пузыря – холецистэктомия. Существует 2 основных варианта данной операции:
- лапаротомная холецистэктомия – традиционная полосная операция;
- лапароскопическая холецистэктомия – операция через проколы.
В настоящее время лапароскопическая операция принята в качестве «золотого стандарта» лечения желчекаменной болезни.
Операция ЖКБ в 90% случаев может быть выполнена путем лапароскопического вмешательства, что обеспечивает ряд преимуществ для пациента, среди которых:
- минимальная выраженность послеоперационного болевого синдрома;
- значительное сокращение периода восстановления;
- косметический эффект (отсутствие послеоперационного рубца);
- должная эффективность лечения.
Лапароскопическая холецистэктомия проводится посредством проколов в передней брюшной стенке, через которые вводится специальная оптика, а также весь необходимый для операции инструментарий. В случаях ЖКБ лапароскопическая холецистэктомия дает отличные результаты и хорошо переносится пациентами.
Форум в формате Вопрос-Ответ
Хронический холецистит — это наиболее распространенное заболевание желудочно-кишечного тракта, характеризующееся воспалением желчного пузыря, преимущественно бактериальной природы.
Классификация
Хронический холецистит подразделяют по нескольким принципам:
- По наличию камней в желчном пузыре:
- калькулезный;
- бескаменный.
- По течению заболевания:
- субклинический;
- рецидивирующий (более 2х раз в год);
- редко рецидивирующий (1 раз в течение года).
- По тяжести течения:
- легка форма;
- средняя;
- тяжелая форма с осложнениями или без.
Причины развития заболевания
Основные ведущие факторы развития хронического холецистита принято объединять в так называемую «триаду 3F»:
- женщины болеют гораздо чаще мужчин почти в 5-6 раз. Это связано с выработкой женского гормона – эстрогена;
- излишний вес, чрезмерное питание способствует отложению холестерина в желчи;
- частые роды, снижение тонуса мышц брюшной стенки приводит к нарушениям моторики желчного пузыря, а, следовательно, и к развитию хронического холецистита.
Другие факторы риска, способствующие развитию патологического состояния:
- прием гормональных препаратов;
- сахарный диабет;
- нерациональное питание;
- заболевания сердечно-сосудистой системы;
- патогенная микрофлора, вызванная кишечными паразитами (лямблии, аскариды или амебы);
- врожденные заболевания, поражающие желчный пузырь;
- дискинезии желчевыводящих путей.
Симптомы развития хронического холецистита
Симптоматика заболевания в первую очередь обусловлена наличием воспалительного процесса и нарушением оттока желчи:
- ноющие боли, появляющиеся спустя несколько часов после приема пищи;
- иррадиация боли в область плеча и лопатки;
- тошнота, чувство тяжести и переполнения живота;
- вздутие;
- отрыжка, изжога, металлический привкус;
- поносы или запоры;
- повышение температуры тела;
- желтуха;
- болезненность во время проведения пальпации.
Признаки хронического холецистита становятся более явными в период обострения или развития других заболеваний пищеварительной системы.
Диагностика заболевания
Лидирующие место в диагностики заболеваний органов пищеварения занимают инструментальные методы:
- ультразвуковое исследование (УЗИ) – с помощью данного метода можно подтвердить наличие камней, их локализацию, форму и размеры желчного пузыря.
- компьютерная (КТ) и магниторезонансная томография (МРТ) – используется для более детального изучения тканей и органов окружающих желчный пузырь.
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – изучение процесса непосредственно изнутри, введение катетера через фатеров сосок. С помощью этого метода диагностики можно ввести контрастное вещество для дальнейшей рентгенографии, лекарственные препараты, измерить давление или выявить рубцовое сужение.
- гепатобилиарная сцинтиграфия – внутривенное введение радиоактивных изотопов. Полученные данные позволяют оценить функциональные возможности органа и характер нарушения при хроническом холецистите.
- контрастная холецистография – рентгенография с введением в желчный пузырь контрастного вещества, позволяющего оценить общее состояние органа.
Лечение хронического холецистита в Одессе
Эффективное лечение основывается на применении комплексной терапии:
- диета;
- медикаментозное лечение;
- хирургическое вмешательство.
Диета
Диета включает в себя ряд основных требований, касающихся ежедневного рациона:
- общая калорийность пищи не должна превышать 2000 – 2500 ккал в сутки;
- питаться необходимо 4 -5 раз в день, но небольшими порциями;
- блюда должны быть свежеприготовленные;
- температура употребляемой пищи должна быть средней;
- питание должно быть сбалансированным и низкокалорийным.
При хронической форме холецистита строго запрещено:
- употребление алкоголя;
- острые приправы, зеленый лук и чеснок;
- жаренная, копченная и жирная пища;
- молочные продукты с высоким содержанием жира;
- фастфуд;
- свежий хлеб, сдоба, торты;
- жирные сорта рыбы;
- кофе в большом количестве.
Медикаментозное лечение
Медикаментозное лечение включает в себя использование спазмолитических, антибактериальных и противовоспалительных средств, стимуляторов выработки желчи, желчегонных и гомеопатических препаратов, антибиотиков.
Хирургические методы лечения
Хирургическое лечение показано при калькулезном холецистите с частыми рецидивами. Основная операция при данном заболевание – холецистэктомия (удаление желчного пузыря).
Лапароскопическая холецистэктомия – операция проводится через небольшой прокол (до 1 см) под контролем оптической системы.
Преимущества:
- малая травматичность;
- быстрое восстановление;
- отсутствие необходимости в длительной госпитализации.
Традиционная холецистэктомия
К этой операции прибегают в тех случаях, когда лапароскопия противопоказана:
- осложненные хронический холецистит;
- камни в желчных протоках;
- обширные спайки в области желчного пузыря;
- аномалия развития органов пищеварения;
- камни больших размеров в желчном пузыре.
Профилактика
К первичной профилактике заболевания относится: активный образ жизни, ограничение в употреблении алкогольных напитков, отсутствие вредных пищевых привычек и регулярные физические нагрузки.
Форум в формате Вопрос-Ответ
Содержание статьи:
- Главные причины появления камней в желчном пузыре
- Симптомы и осложнение от желчекамяной болезни
- Лечение камней в желчном пузыре в Одессе
- Как проходит удаление желчного пузыря в Одессе?
Хронический холецистит – длительно протекающее рецидивирующее воспалительное заболевание желчного пузыря. При наличии конкрементов (камней) в желчном пузыре говорят о калькулезной форме хронического холецистита – наиболее распространенном варианте желчекаменной болезни, которая требует удаления желчного пузыря в Одессе.

Причины появления камней в желчном пузыре
Как правило, камни образуются непосредственно в желчном пузыре. Самые частые причины их возникновения:
- застой желчи в пузыре,
- нарушение обмена веществ,
- воспаление в стенке желчного пузыря.
В зависимости от преобладающего вещества в составе камней разделяют холестериновые (около 90 %), пигментные, известковые и смешанные. Как размеры, так и форма камней могут варьировать в широких пределах.
К факторам риска желчнокаменной болезни относятся:
- диабет,
- ожирение,
- гиподинамия,
- злоупотребление жирной пищей,
- прием оральных контрацептивов,
- множественные беременности и роды,
- наследственность.
Симптомы и осложнение от желчекамяной болезни
Симптомы желчнокаменной болезни чаще всего проявляется тупой ноющей болью в правом подреберье, иногда отдающей в лопатку, плече, подключичную ямку справа; тяжестью, распиранием в правом подреберье, вздутием живота, горечью во рту, отрыжкой, изжогой, тошнотой, рвотой, повышением температуры тела. Возможно пожелтение кожи и белков глаз, нарушение стула.
Из инструментальных исследований для диагностики камней в желчном пузыре используется ультразвуковое исследование (УЗИ).
Хронический холецистит опасен своими осложнениями, к которым относятся:
- Перфорация стенок желчного пузыря и перитонит;
- Водянка желчного пузыря
- Холангит
- Механическая желтуха
- Панкреатит
- Билиарные свищи
- Кишечная непроходимость
- Абсцессы.

Лечение камней в желчном пузыре в Одессе
Лечение камней в желчном пузыре в Одессе является очень сложным и длинным процессом, и, часто, единственный радикальный метод лечения острого и хронического холецистита это оперативное лечение – холецистэктомия (удаление желчного пузыря).
Консервативное медикаментозное и курортное лечение малоэффективны в связи с тем, что только временно уменьшают воспалительные процессы в желчном пузыре и желчных протоках. Удаление желчного пузыря является единственным радикальным лечением желчнокаменной болезни в свою очередь является единственным радикальным способом лечения и показано всем пациентам с камнями в желчном пузыре у которых присутствуют симптомы заболевания. И даже при «бессимптомном» течении появление первого приступа это всего лишь вопрос времени.
К противопоказаниям к оперативному вмешательству относятся такие состояния как:
- инсульт,
- инфаркт миокарда,
- шок,
- острая дыхательная, сердечно-сосудистая, печеночная, почечная недостаточность.
- другие состояния при которых риск оперативного вмешательства для пациента превышает риск отказа от оперативного вмешательства.
Перед оперативным вмешательством пациент проходит обследование:
- осмотр хирургом,
- лабораторные исследования: общий анализ крови, общий анализ мочи, биохимическоеисследование крови (белок общий, билирубин общий и фракции, АЛАТ, АСАТ, ЩФ, ГГТП, ЩФ, альфа амилаза, креатинин, мочевина),
- инструментальные исследования: Ультразвуковое исследование желчного пузыря, электрокардиограмма, флюорография органов грудной клетки, фиброгастродуоденоскопия,
- консультации смежных специалистов: эндокринолог, кардиолог, невропатолог и т.д.
Поэтому при плановом обращении пациент приходит натощак.

Как проводится удаление желчного пузыря в Одессе?
Удаление желчного пузыря в Одессе — это лапароскопическая холецистэктомия без лапаротомии – большого разреза на животе, через небольшие (около 1 см) отверстия путем введения в них камеры и манипуляторов. В среднем лапароскопическая холецистэктомия длится до 1 часа. В нашей клинике в конце операции пациенту устанавливают дренаж – полихлорвиниловую трубку в брюшную полость, которую обычно убирают на следующий или через день после операции. Пациент может вставать и ходить на следующий день, питаться соблюдая диету на следующий день. Швы снимают в среднем на 10-й день после операции.

В хирургическом отделении больницы «Водников» — Одесского областного клинического медицинского центра (ООКМЦ) работает команда высококвалифицированных специалистов, которая занимается лечением всех форм желчнокаменной болезни. Врачи нашей клиники являются по совместительству работниками кафедры, преподавателями, а также научными работниками и владеют методиками как открытых оперативных вмешательств на желчном пузыре и желчных протоках, так и техникой лапароскопической холецистэктомии (ЛХЭ). Показания к открытому или закрытому методу определяются в каждом конкретном случае индивидуально. У нас Вам проведут высококачественную и быструю диагностику и выберут наиболее оптимальную тактику лечения в вашем конкретном случае.
Среди органов пищеварения важное место занимает желчный пузырь. Именно он является своеобразным резервуаром желчи, которая играет важную роль в процессе переваривания пищи. Вместе с тем, желчный пузырь подвержен различным заболеваниям, которые способны вызвать сильный болевой синдром. В тех случаях, когда медикаментозное лечение признается неэффективным, необходимо оперативное вмешательство по удалению желчного пузыря.
ПОКАЗАНИЯ К ОПЕРАЦИИ ХОЛЕЦИСТЭКТОМИИ
Существует несколько показаний к осуществлению оперативного вмешательства:
желчнокаменная болезнь;
воспаление желчного пузыря (холецистит);
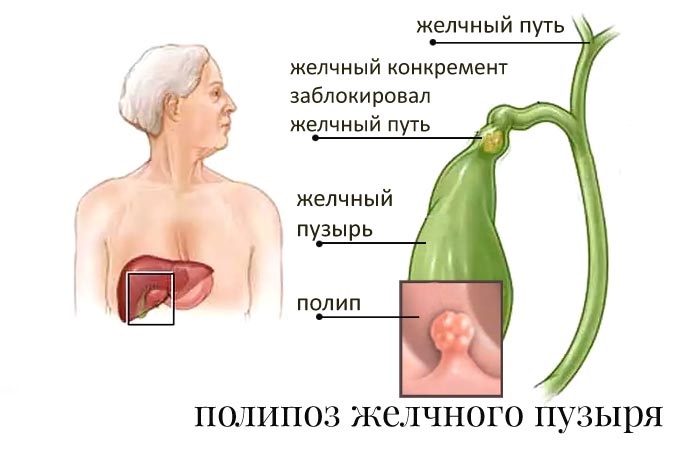
наличие полипов в желчном пузыре (полипоз);
холестероз;
наличие функциональных расстройств.
В большинстве случаев именно желчнокаменная болезнь приводит к необходимости осуществления холецистэктомии. Непосредственной причиной оперативного вмешательства являются сильные болевые ощущения (желчная колика) у пациентов. Даже тогда, когда острые симптомы отсутствуют, пациентов беспокоит тяжесть в подреберье, а также диспепсия.
Холецистит также служит поводом для проведения операции. Иное дело, что в случае хронической формы ее можно проводить в плановом порядке, а вот при острой фазе без срочной холецистэктомии не обойтись.
При полипозе операцию назначают, если полипы достигают определенной величины (порядка 10 мм и больше) и у них образовывается тонкая ножка. В сочетании с желчнокаменной болезнью полипы очень опасны. В определенных случаях есть вероятность перерождения в злокачественную опухоль.
Как и полипоз, холестероз опасен в сочетании с желчнокаменной болезнью. Он бессимптомен, что весьма неприятно. В случае образования кальциноза (отложения солей кальция) операцию проводят обязательно.
И, наконец, функциональные расстройства, которые могут лечиться и консервативно, но при определенных условиях назначается операция.
ПРОВЕДЕНИЕ ОПЕРАЦИИ ХОЛЕЦИСТЭКТОМИИ
Операция холецистэктомии может проводиться несколькими способами: в виде открытой операции, минидоступом и лапароскопическим путем. Здесь речь пойдет именно об этом методе.
Итак, лапароскопическая холецистэктомия считается наиболее оптимальной при оперативном лечении желчнокаменной болезни, а также хронических холециститов. Ее весомым преимуществом являются небольшие сроки восстановления, практическое отсутствие болевых ощущений, незначительная операционная травма. Фактически через 2-3 дня пациент может быть выписан из стационара.
Лапароскопическая операция состоит из нескольких этапов:
прокол брюшной стенки и введение инструментов;
заполнение углекислотой для обзора;
отсечение артерии и протока желчного пузыря;
удаление пузыря, выемка инструментов.
Длительность операции в большинстве случаев – до 1 часа, в определенных ситуациях она может длиться и дольше. Иногда специалист может использовать дренаж подпеченочного пространства.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
В послеоперационный период пациенту прописан постельный режим. При этом в первый день следует воздерживаться от еды и питья. На следующий день удаляется дренаж (если он ставился), пациент может вставать с постели. Важное значение в этот период имеет диета, приоритет отдается кашам, кисломолочным продуктам, супам (это так называемая диета №5 – печеночная).
Обращайтесь в медицинский центр «Оксфорд Медикал». Телефоны: (0432) 677-000 и (068) 271 21 21