Лапароскопия желчного пузыря клиника пирогова
Заведующий отделением: Левчук Александр Львович, врач-хирург, профессор кафедры, доктор медицинских наук, заместитель Главного хирурга Центра, заслуженный врач РФ.

- Врачи отделения
- Контактная информация
Отделение общей хирургии, колопроктологии и онкологии было создано более 80 лет назад на базе II Республиканской клинической больницы.
В 2002 году отделение вошло в состав Клиники хирургии Национального медико-хирургического Центра им. Н.И. Пирогова.
Отделение осуществляет высокотехнологичное хирургическое лечение различных заболеваний органов желудочно-кишечного тракта, а также гнойно-септических заболеваний:
- Хирургическая патология пищевода: стриктуры, дивертикулез и дивертикулит, грыжи пищеводного отверстия диафрагмы, рефлюкс-эзофагит (заброс содержимого желудка).
- Хирургическая патология желудка и двенадцатиперстной кишки: тяжелые и осложненные формы язвенной болезни желудка и двенадцатиперстной кишки.
- Хирургическая патология кишечника: болезнь Крона, дивертикулез и дивертикулит толстой кишки, неспецифический язвенный колит, доброкачественные опухоли ободочной кишки.
- Проктологическая патология: геморрои, трещины прямой кишки, парапроктиты, свищи прямой кишки, заболевания перианальной области (кондиломы, доброкачественные опухоли), эпителиальный копчиковый ход и др. Накоплен большой опыт операций на самой прямой кишке.
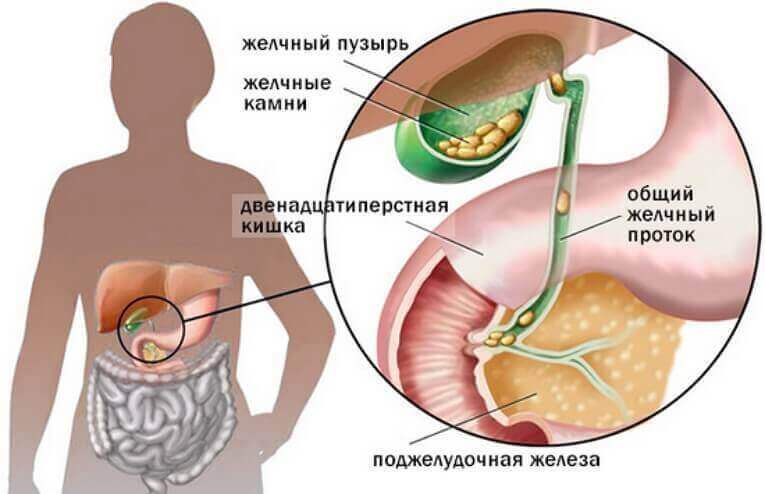
- Хирургическая патология печени и желчного пузыря: острый холицистит, желчно-каменная болезнь, постхолицистэктомический синдром, механическая желтуха, доброкачественные опухоли печени (гемангиомы, тератомы и др.), кисты, паразитарные кисты печени.
- Хирургическая патология поджелудочной железы: доброкачественные и гормональноактивные опухоли, кисты, острый и хронический панкреатит.
- Заболевания, требующие экстренного хирургического вмешательства, деструктивные процессы в брюшной полости: желудочно-кишечные кровотечения, острый аппендицит, перитонит, ущемленные грыжи, острая спаечная кишечная непроходимость.
- Грыжи: бедренные, паховые, живота.
- Спаечная болезнь.
- Хирургическое лечение больных с высокими степенями ожирения.
- Хирургическое удаление новообразований кожи и подкожной клетчатки: папиломы, кератомы, фибромы, липомы, гигромы, атеромы, гранулемы послеоперационных рубцов.
- Гнойно-септические заболевания: хирургический инфекции брюшной и грудной полостей, средостения, хирургические инфекции мягких тканей и костно-суставного аппарата, анаэробная инфекция мягких тканей, хирургические инфекции забрюшинного простанства и таза, хирургические инфекции при сахарном диабете (синдром «диабетической стопы»), лечение пролежней.
Приоритетные направления работы
- Органосохраняющие операции.
- Применение эндовидеохирургических комплексов, что позволяет сделать оперативное лечение менее травматичным, избежать кровопотерь и снизить риск развития спаечной болезни на 80% и в 80 раз уменьшить возникновение острой спаечной непроходимости (операция производится посредством проколов, через которые вводится специальная аппаратура).
- Разработка лапароскопических методов лечения деструктивных форм острого аппендицита.
- Осуществление лечебно-диагностических программ для больных неспецифическим язвенным колитом и болезнью Крона (в сотрудничестве с гастроэнтерологическим отделением Пироговского Центра), острой спаечной кишечной непроходимостью (спаечной болезнью) осуществляется совместно с НИИ питания РАМН и НИИ Гастроэнтерологи РАМН, где больные проходят реабилитацию. Разработана профилактика спаечной болезни (зондовая укладка кишечных петель, применение специальных медикаментов, размягчающих имеющиеся спайки).
- Проблемы механической желтухи (разработан трехэтапный метод диагностики в зависимости от причины (опухоль, камни, хронические заболевания) и лечебный алгоритм: снятие желтухи, проведение операции на подготовленном организме).
- Современные методики грыжесечения с применением полипропиленовых сеток.
- При хроническом панкреатите (калькулезном, кистозном, индуративном) применяются различные оперативные методики, в том числе, эндоскопические производится стентирование протоков, что позволяет улучшить отток секрета поджелудочной железы и избежать выполнения травматичных операций. Это особенно актуально для больных старческого возраста и имеющих ряд тяжелых сопутствующих заболеваний.
- Операции при всех острых деструктивных процессах, возникающих в брюшной полости (острый панкреатит, острый холецистит, острая кишечная непроходимость, кровотечения желудочно-кишечного тракта (язвенные и др.), острый аппендицит) выполняются эндовидеохирургическими методиками..
В отделении разработаны уникальные методики:
- Аргон-плазменная коагуляция.
- Ультразвуковой диссектор при операциях на печени (операции бескровные).
- Специализированные инструменты для пластики пищевода.
При операциях на паренхиматозных органах (печень, селезенка, поджелудочная железа) применяется гармоничный скальпель (бескровные операции) позволяющий осуществлять одновременное резание тканей и их коагуляцию с помощью ультразвуковой волны (достигается эффект «заваривания» тканей, что существенно улучшает их способность к заживлению).
Пациентам отделения проводятся современные диагностические исследования:
- Компьютерная томография.
- Ядерно-магнитный резонанс.
- Рентгеновские исследования во всех модификациях с использованием цифровых технологий.
- Самые современные аппараты ультразвуковой диагностики.
- Все методы лабораторной диагностики (в том числе в экстренном порядке).
- Все виды эндоскопических исследований (гастроскопия, бронхоскопия, колоноскопия, ректороманоскопия).
Клинические наблюдения
- Острые желудочно-кишечные кровотечения. Современные принципы диагностики и лечения
- Комплексное лечение деструктивного панкреатита на ранних стадиях заболевания
- Неорганная забрюшинная гигантская мезенхимома с метастатическим поражением правой почки
- Послеоперационный панкреатит: современные аспекты профилактики, диагностики и лечения
- Корпорокаудальная резекция
- Лейомиома пищевода
- Современные принципы диагностики и хирургическая тактика при синдроме механической желтухи
- Резекция эндоскопического стента желудка
- Третичный перитонит
- Современные тенденции стандартизации лечебной тактики деструктивного панкреатита
- Хроническая кишечная непроходимость. Особенности диагностики и клиники. Сложные вопросы диагностики и лечебной тактики
- Реконструктивная операция с устранением полного наружного посттравматического свища поджелудочной железы
- Острый панкреатит
- Хирургические инфекции живота в XX и XXI веках
Врачи отделения
 | Левчук Александр Львович Заведующий Отделением хирургии № 2, врач-онколог, врач-хирург высшей категории, профессор кафедры, доктор медицинских наук, заместитель Главного хирурга Пироговского Центра, заслуженный врач РФ |
 | Максименков Андрей Владимирович Заведующий Отделением хирургических методов лечения онкологических больных № 2, врач-онколог, врач-хирург высшей категории, кандидат медицинских наук |
 | Алистратов Денис Игоревич Врач-хирург |
 | Игнатьев Тимофей Игоревич Врач-хирург |
 | Неменов Евгений Григорьевич Врач-колопроктолог |
 | Попов Андрей Валерьевич Врач-онколог, врач-хирург |
 | Федотов Дмитрий Юрьевич Врач-хирург первой категории |
Контактная информация
Адрес: 105203 г. Москва, ул. Нижняя Первомайская, д. 70
Единый телефон контакт-центра: +7 (499) 464-03-03
Факс: +7 (499) 463-65-30
На карте синим и желтым цветом отмечены бесплатные и платные парковочные места.
Как добраться на общественном транспорте
Проезд до станции метро «Первомайская» (последний вагон из центра). От станции метро «Первомайская» любым трамваем или троллейбусом проехать до остановки «15-я Парковая улица». Пройти по 15-ой Парковой улице до пересечения с Нижней Первомайской улицей, повернуть налево и пройти около ста метров до проходной Пироговского Центра.
Многие медицинские учреждения могли бы заслужить место в этой публикации, но нами было решено отдать его ровеснице Америки – Городской клинической больнице №1 им. Н.И. Пирогова, которую также именуют Первая Градская. Главным образом, речь пойдет о Центре Лапароскопической хирургии в составе внебюджетного Девятого хирургического отделения, точнее – о его специалистах, возможностях, и новейших методах малоинвазивных вмешательств. За интервью мы обратились к заведующему IX хирургическим отделением – Евгению Санховичу Ану.
Доктор Ан помимо административной работы проводит различные операции, является преподавателем РГМУ и, кажется, все знает о внутренних органах. Имеет сертификаты: по хирургии, сосудистой хирургии, флебологии, эндоскопии, колонопроктологии. Защитил кандидатскую по тромбозу, действительный член нескольких обществ, клубов, ассоциаций хирургической и грыжевой направленности, провел огромное количество лапароскопических процедур. Стаж 17 лет.
– Евгений Санхович, в рамках статей о билиарной системе просветите наших читателей, как сделать операцию на желчном пузыре менее травматичной.
– Правильно поставленный вопрос – уже половина ответа. Действительно, полностью без последствий невозможно избавиться от патологий желчного пузыря – нет в мире такого средства, кроме здорового образа жизни, нормального обмена веществ, хорошей экологии и генетики. Как вы понимаете, мы не в идеальном мире. Риск операции всегда есть и может быть связан непосредственно с самим органом, так и с последствиями вмешательства. В конечном счете роль играет сумма факторов, начиная с выносливости пациента и своевременности лечения, заканчивая используемым оборудованием и профессионализмом.
– Правильно ли я услышала, что выздоровление на 100% невозможно?
– Немного не так. Полное возвращение к активной жизни и трудовой деятельности без ограничений обязательно произойдет. Разница в сроках. К слову, успешный исход в современной медицине – полностью на стороне больного. Чем раньше он заметит симптомы, обратится к врачу, сдаст анализы.
– В последнем бюллетене Минздрава по проблеме удаления желчного пузыря озвучена цифра в 1,5% летальных исходов. Как в Центре лапароскопической хирургии обстоят дела с реальными показателями?
– Действительно, количество благополучных исходов в стране значительно увеличилось, в основном за счет использования современных процедур и внедрения новых методов. Представьте, в двухтысячных привезли бы женщину 80 лет с острым холециститом. У нее сердце слабое, факторы свертываемости нарушены, в желчном уже необратимые процессы, так ей еще и полостную операцию делают. Конечно, при таком наборе осложняющих факторов риск есть.
Поэтому последние годы в клиниках стали повсеместно внедрять лапароскопический метод, что является нормой для Запада и постепенно начинает применяться у нас на Родине. Касательно Первой Градской больницы: здесь технологии ушли еще дальше и повседневными считаются операции одного прокола или SILS. То есть мы смотрим на современную лапароскопию так же, как буквально вчера смотрели на разрез в подреберье.
Это гарантирует, что 99 человек из 100 покинут стены больницы уже через пару дней. Другими словами, наши показатели намного выше, чем в среднем по стране. У стандартных операций вроде лапароскопической холецистэктомии или герниопластики осложнений вообще не бывает. Если случай сложный, придется полежать дольше, может быть, применить другой метод. Тут уже индивидуальные показания.
– Я не врач, но слежу за событиями в этой сфере и первый раз слышу о технологии SILS. Что это такое?
– Обычная лапароскопия сопровождается четырьмя маленькими надрезами до 1,5 см. В общей сложности это все-таки 4 кожных ранения общей протяженностью 6 см. Значит, травмирование организма больше, его реакция сильнее. Кроме того, эстетическая сторона вопроса тоже для некоторых пациентов важна.
Можно сказать, что SILS – тоже лапароскопия, но в основе ее лежит проникновение в брюшную полость через один разрез (прим. ред. – кстати, так и расшифровывается – Single Incision Laparoscopic Surgery). К чему это ведет: быстрый срок реабилитации, уменьшение ограничений, короткий шрам менее заметен.
Поскольку SILS выполняется через единственное отверстие, то для хирурга ограничена область действий. Это ведет к тому, что допущены к операции могут быть только опытные врачи, которыми мы крайне дорожим.
– Видимо, такие специалисты на вес золота?
– Это абсолютная правда – мы дорожим… нет, лучше скажу иначе: весь медицинский персонал – одна большая семья. Так не только в нашем отделении. Подобная практика позволяет выходить за рамки общепринятого понимания корпоративного духа. Если людям нравится то, чем они занимаются, и при этом у них достойная оплата труда – такой коллектив может все.
Простой пример: в Первой Градской практикуется мультидисциплинарный подход. На простом языке – это лечение больного, а не его болезней. Но подумайте, как можно лечить больного с комплексом нарушений, если отсутствует отлаженное взаимодействие между людьми. И речь здесь не о житейском взаимопонимании или компьютерных технологиях – о чем-то большем, что я сам еще не до конца понял. Одно знаю точно – это из желания помочь людям, из любви к профессии. Впрочем, базируется такой подход на определенных, регламентированных механизмах взаимодействия.
– Расскажите пожалуйста побольше о врачах. Очень хочется узнать, что они умеют. Вероятно, кучу училищ закончили плюс стажировки зарубежные?
– Знаете (прим. ред. – широко улыбается), на мой субъективный взгляд, любая наша школа – это как с десяток иностранных. Вот, например, Александр Мелентьев – прекрасный хирург. За плечами свыше 3000 операций, 11 лет стажа, очень опытный и профессиональный хирург. Мне иногда кажется, что хирургия – это его страсть. Он всегда с интересом, энтузиазмом, искрой относится к своей работе и к людям. Переживает за каждого, как за близкого.
Есть Антон Брюшков, которого помню студентом в РГМУ. Что в учебе, что в работе парень действительно настойчив. Он быстрее остальных научился управляться с троакарами по методике SILS. В клинике его особенно ценят пациентки за отзывчивость и внимательность. Возможно, за что-то еще, но как врач он большой специалист, медицинский стаж которого идет с 2004 года, а хирургический – с 2016.
Леша Герасимов карьеру врача начал в 2011 в качестве хирурга экстренной хирургической помощи. Именно там он получил хороший опыт и реакцию. В 2015 году пришел к нам в отделение. Твердая рука и отличные знания ЖКТ благодаря его ординатуре и аспирантуре.
Все наши врачи не стоят на месте, стремятся получать дополнительное образование, обмениваться опытом. Например, каждый из хирургов обязательно является автором либо соавтором. Для процедур по лапароскопии в нашем отделении мы выбрали лучших врачей.
– Вы их так по-свойски называете.
– Еще бы! Года с 2010 вместе.
– Скажите, все ли могут надеяться на SILS?
– Существует опыт успешного проведения операции SILS в экстренных и сложных случаях. Но давайте понимать, что если удаление камней откладывалось длительное время, что привело к флегмонозному состоянию, то лучше не рисковать и обратиться к обычной лапароскопии или в отдельных случаях к традиционной открытой операции – лапаротомии. В любом случае каждый пациент будет прежде обследован инструментально и лабораторно, чтобы назначить хирургическое вмешательство. Здесь на руку хирургу наличие у больного недавних результатов диагностики.
– То есть вы не будете настаивать на платном исследовании, когда человеку плохо?
– Да что вы! Как можно отказывать человеку в лечении, если у него результаты анализов актуальные, пусть хоть и с другого медучреждения? Другое дело, когда больной узнал, что у него камни, сдал анализы и благополучно запустил. Спустя 6 месяцев возникают колики, и он бежит к нам с полугодовыми результатами. В этом случае нам придется его разместить в палате до уточнения диагноза, провести диагностику, а потом уже приступать к оперативному лечению.
– Это значит, человек с болью будет ходить по кабинетам, потом мешать сопалатникам?
– Вы, вероятно, давно не были в больнице, что, впрочем, хорошо. Пойдемте, сходим со мной.
Мы прошли не более 20 метров до ближайшей палаты, где интервьюер потерял дар речи и воспроизводил односложные возгласы. В палате была одна широкая койка, новейший ЖК телевизор, гостиная, совмещенная с кухней (микроволновка плюс чайник), и даже свой санузел, который был лучше, чем домашний. После того как эмоции немного улеглись, беседа продолжилась.
– Евгений Санхович, это палата для элиты? Сколько стоит ночь в таком месте?
– Нет, что вы. Комфорт, конечно, на уровне достойной гостиницы, но оплата не посуточная. В среднем стоимость лечения составляет около 50 000 рублей, плюс-минус, из них операция – около 35. Пребывание палате – в районе 6-8 тысяч за все время. Сюда я вас привел по другой причине. Посмотрите на ту стену розетками для подключения оборудования. Это я отвечаю на ваш вопрос о том, что нужно будет ходить по кабинетам: нет, не нужно. В случае необходимости аппарат УЗИ привезут сюда и подключат, баночки для анализов принесут. В общем, все допустимые диагностические процедуры проведут на месте. Уж простите, но ЭРХПГ тут не получится сделать.
– Пожалуй больше вопросов нет, только расскажите, как клиент попадает к вам и что его ждет.
– Прежде всего, человеку необходимо записаться на первичную консультацию по телефону или на нашем сайте. Вам перезвонят, ответят на первичные вопросы и запишут к одному из наших хирургов на консультацию. Консультирует исключительно хирург, который в последующем будет оперировать пациента. Он назначит диагностические мероприятия, направит пациента на анализы у нас или в любом другом месте, где тому удобно. Кроме стандартных анализов и УЗИ, дополнительно могут быть назначены радиоизотопная диагностика, ЭРХПГ.
При отсутствии внешних факторов операция может быть проведена в тот же или на следующий день за 1-2 часа. Метод удаления камней лучше доверить врачу, хотя бы по той причине, что желчный пузырь может иметь разное расположение, и если он внутри печени, то упомянутый ранее SILS скорее всего не подойдет.
В течение следующих 2 или 3 дней организм благополучно восстанавливается. Пациента наблюдают и после того, как мы понимаем, что реабилитация идет по плану, отпускают домой. При необходимости его могут сопровождать гастроэнтерологи и диетологи. Очень важно соблюдать культуру питания после холецистэктомии. Обычно это пятый стол, но лучше проконсультироваться и составить меню из продуктов индивидуально под себя.
– Хорошо, тогда последний вопрос: в случае камней в желчном орган в любом случае удаляется?
– Такова рекомендация хирургов, гастроэнтерологов, Минздрава и наша. Это оптимальное решение, поскольку, если произошло один раз изменение состава желчи или нарушение функций желчного пузыря, скорее всего, это повторится снова. Зачем оставлять орган, который продуцирует камни и работает не во благо, а опасен для здоровья и жизни?
По моим наблюдениям, ошибочное представление людей о необходимости оставить орган при всех показаниях об удалении связано с неполным пониманием функции желчного пузыря. По-простому – это накопитель желчи, которая вырабатывается печенью. Это означает, что его удаление не ведет к прекращению выделения желчи. В каком-то смысле желчный пузырь – атавизм и нужен только при несвоевременном и обильном питании.
– Спасибо, Евгений Санхович.
Дорогие читатели, надеемся, теперь вы не только ближе узнали IX хирургическое отделение Градской больницы и входящий в него Центр Лапароскопической Хирургии, но и получили лучшее представление о современных подходах в отношении оперативного лечения желчного пузыря, его заболеваний и осложнений.