Лапароскопия желчного пузыря цена владивосток

Что такое желчнокаменная болезнь?
Желчнокаменная болезнь (ЖКБ) — это заболевание, характеризующееся образованием камней в желчном пузыре и его протоках вследствие нарушения определенных обменных процессов. Другое название заболевания – холелитиаз.
Желчный пузырь — это орган, прилегающий к печени и выполняющий роль резервуара для жидкой желчи, вырабатываемой печенью. Желчные камни, или конкременты, могут находиться как в самом желчном пузыре, так и в его протоках, а также в печени и стволе печеночного протока. Они различаются по составу и могут иметь разную величину и форму. Желчнокаменная болезнь нередко провоцирует развитие холецистита, воспаление желчного пузыря.
Конкременты (камни) в желчном пузыре формируются из холестериновых кристаллов или кальциевых пигментно-известковых солей. Желчные колики появляются, когда один из камней закупоривает проток, по которому желчь поступает из пузыря в тонкий кишечник.
Образование камней в желчном пузыре – достаточно распространенное заболевание, которым страдают около 10% взрослого населения в России.
Во второй половине ХХ века частота оперативных вмешательств, проводимых на желчном пузыре, превзошла частоту хирургических операций по удалению аппендицита.
Желчнокаменная болезнь преимущественно встречается у людей, которые в большом количестве употребляют пищу, богатую животными белками и жирами. Согласно данным статистики, у женщин холелитиаз диагностируется чаще, чем у мужчин.
Симптомы камней в желчном пузыре (желчнокаменная болезнь)
Появление симптомов зависит от количества камней, их размеров и локализации. Чаще всего желчнокаменная болезнь протекает бессимптомно и не имеет никаких клинических проявлений в течение несколькихлет.
Основными признаками желчнокаменной болезни являются:
- Приступообразные сверлящие или колющие боли в области печени и правого подреберья.
- Тошнота, в некоторых случаях рвота.
- Горький привкус во рту из-за затекания желчи в желудок, отрыжка воздухом.
- Метеоризм, проблемы со стулом (запор, диарея), обесцвечивание кала.
- Слабость, общее недомогание.
- Повышение температуры.
- Желтуха.
Печеночная или желчнаяколика обычно развивается после употребления жирной, тяжелой пищи, острых и жареных блюд, алкоголя, а также в условиях повышенных физических или стрессовых нагрузок. Болевые ощущения начинаются справа под ребрами, могут отдавать в правую руку, лопатку, поясницу, правую половину шеи. Иногда боль может распространяться за грудину, что похоже на приступ стенокардии.
Боль появляется из-за спазма мышц желчного пузыря и его протоков, возникающего в ответ на раздражение стенок пузыря камнями, либо из-за чрезмерного растяжения стенок пузыря в результате избытка скопившейся в нем желчи.
Сильный болевой синдром отмечается также при движении камней по желчным путям и закупорке камнями просвета желчного протока. Полная закупорка приводит к увеличению печени и растяжению ее капсулы, что становится причиной постоянных тупых болей и ощущения тяжести в правом подреберье. В этом случае развивается обтурационная желтуха: кожа и склеры глаз приобретают желтую окраску, которая сопровождается обесцвечиванием кала. Другими симптомами полной закупорки протока могут быть высокая температура, повышенная потливость, лихорадка, судороги.
Иногда желчная колика проходит самостоятельно, после того, как камень проходит через желчный проток в тонкий кишечник. Обычно приступ продолжается не более 6 часов. Для облегчения болей можно прикладывать грелку на область правого подреберья. В случае, если камень слишком велик, не может сам выйти из желчного протока, дальнейший отток желчи становится невозможен и боли усиливаются, требуется немедленное оперативное вмешательство.
Частым симптомом желчнокаменной болезниявляется рвота с примесью желчи, которая не приносят чувства облегчения.
Повышение температуры до 37°- 37,5°С свидетельствует о присоединении инфекции и развитии в желчном пузыре воспалительного процесса. Развитие холецистита сопровождается снижением аппетита и повышенной утомляемостью.
Причины образования камней в желчном пузыре
Здоровая желчь имеет жидкую консистенцию и не образует камней. К факторам, провоцирующим их образование, относятся:
- Повышенный уровень холестерина в составе желчи, из-за чего изменяются ее свойства.
- Нарушение оттока и застой желчи.
- Попадание в желчный пузырь инфекции и последующее развитие холецистита.
Основной причиной образования конкрементов является нарушение состава желчи – баланса между холестерином и желчными кислотами. Желчь с избытком холестерина и дефицитом желчных кислот называется литогенной.
Повышенное содержание холестерина в желчи возникает по следующими причинами:
- Чрезмерным потреблением продуктов с высоким уровнем холестерина.
- Нарушениями функций печени, когда снижается выработка желчных кислот.
- Наличием ожирения.
- Длительным приемом оральных контрацептивов, содержащих эстрогены.
- Наличием других заболеваний, таких как сахарный диабет, гемолитическая анемия, цирроз печени, аллергия и другие аутоиммунные состояния.
При снижении сократительной функции желчного пузыря происходит оседание холестериновых хлопьев, из которых в дальнейшем формируются сгустки — холестериновые камни.
Причинами затрудненного оттока желчи и ее застоя становятся следующие факторы:
- Наличие определенных заболеваний: дискинезии желчных путей, метеоризма, а также оперативные вмешательства на желудочно-кишечном тракте.
- Малоподвижный образ жизни.
- Беременность (давление матки на органы брюшины также препятствует оттоку желчи).
- Неправильный режим питания со значительными промежутками между приемами пищи, а также голодание и резкое похудение.
Помимо этого застой желчи может вызываться механическими причинами, существованием препятствий на пути ее движения: сюда относятся спайки, опухоли, отеки стенок пузыря, перегиб или сужение желчного протока, а также врожденные аномалии.
Третья причина, при которой возможно затруднение оттока желчи — это инфицирование желчного пузыря, которое происходит восходящим путем из кишечника либо через кровь и ток лимфы и в результате приводит к воспалению слизистой стенок пузыря и желчных протоков.
Какие бывают камни в желчном пузыре?
Желчный пузырь – это полый орган, расположенный под печенью и предназначенный для хранения желчи. Желчь непрерывно продуцируется печенью, концентрируется в желчном пузыре и периодически поступает в двенадцатиперстную кишку через желчные протоки. Желчь принимает непосредственное участие в пищеварительном процессе и состоит из желчных кислот, пигментов, холестерина и фосфолипидов. При длительном застое желчи холестериновые выпадают в осадок, что постепенно приводит к образованию так называемого «песка», частицы которого со временем увеличиваются в размерах и соединяются между собой в более конкременты.
По строению желчные камни подразделяют на однородные и сложные. По химическому составу различают холестериновые, известковые, пигментные и смешанные конкременты. Большинство камней обладают смешанным составом с преобладанием доли холестерина. Камни с преобладанием пигментов обычно содержат значительную долю примеси известковых солей, поэтому их называют пигментно-известковыми. Структура камней может быть кристаллической или слоистой, консистенция – твердой или восковидной. В большинстве случаев желчный пузырь одного пациента содержит камни с различным составом и структурой.
Размеры камней варьируются в очень широких пределах, от нескольких миллиметров до нескольких сантиметров, и могут достигать величины лесного ореха или куриного яйца. Иногда один камень занимает всю полость растянутого желчного пузыря и имеет вес до 70-80 граммов. Форма желчных камней также может быть любой.
Камни с диаметром 1-2 мм могут проходить по желчным протокам, при наличии более крупных конкрементов возникают последствия и симптомы, описанные выше.
Какие осложнения возможны при желчнокаменной болезни
- Острый холецистит.
- Закупорка желчевыводящих путей с последующим присоединением инфекции и развитием хронического холецистита и панкреатита.
- Рразрыв желчного пузыря и его последствия в виде перитонита.
- Попадание крупных конкрементов в кишечник и кишечная непроходимость.
- Риск возникновения онкологического процесса в желчном пузыре.
Диагностика желчнокаменной болезни
Наличие камней в желчном пузыре устанавливается на основе ультразвукового исследования. При помощи УЗИ определяется количество, размеры и локализация камней, а также диагностируется состояние желчного пузыря.
Если постановка диагноза вызывает затруднения, применяют более сложные методы, к которым относятся пероральная холецистография (рентгенологическое исследование после орального приема препаратов, контрастирующих желчь), ретроградная холангиопанкреатография (рентгенологическое исследование с эндоскопией и введением контраста в желчные протоки).
Лечения камней в желчном пузыре
Современное консервативное лечение, позволяющее сохранить орган и его протоки, включает три основных метода: растворение камней лекарственными средствами, дробление камней при помощи ультразвука или лазера и чрескожный холелитолиз.
Оперативное лечение показано при крупных конкрементах и частых обострениях, которые сопровождаются сильными болевыми приступами, высокой температурой и разнообразными осложнениями. Оперативное вмешательство может быть лапароскопическим или открытым.
Лапароскопия камней желчного пузыря
При этой операции справа под ребрами производится надрез 1,5-2 см для проникновения в брюшину. С помощью лапароскопа определяется расположение и размеры желчного пузыря, состояние других органов брюшной полости.
Под видеонаблюдением желчный пузырь подтягивается к первому разрезу, и в его основании делается надрез 0,5-1 см, через который изучается содержимое пузыря. Затем через этот разрез вводится специальная мягкая трубка, в которую вставляется холедохоскоп – это гарантирует отсутствие повреждений стенок пузыря холедохоскопом.
Камни извлекаются из пузыря, при этом крупные конкременты, попавшие в проток, дробятся на более мелкие. После удаления всех камней холедохоскоп вынимается, разрез на пузыре зашивается рассасывающимися нитками.
Удаление желчного пузыря (холецистэктомия)
В настоящее время наиболее распространенным способом лечения желчнокаменной болезни сопровождающейся холециститом, является удаление желчного пузыря вместе с камнями. Объясняют это тем, что причина калькулезного холецистита лежит в нарушении обмена веществ, которое прямо влияет на состав желчи, поэтому механическое удаление камней проблему не решит, они будут появляться снова.
При лапароскопической холецистэктомии сам пузырь удаляется через небольшие надрезы до 1,5 см на передней поверхности живота с использованием лапароскопа.
Ее преимущества перед открытой холецистэктомией:
- Быстрое восстановление после операции.
- Отсутствие заметных шрамов.
- Снижение риска развития послеоперационных грыж.
Хирургическая операция не устраняет симптомы желчнокаменной болезни. Удаление пузыря проводится из-за образования в нем камней, причиной появления которых является патологическое изменение химического состава желчи, а после проведения операции эта причина остается в силе.
Диета при желчнокаменной болезни
Состав рациона имеет большое значение при данном заболевании. Рекомендуется придерживаться дробного питания, принимать пищу 5-6 раз в день. Сам прием пищи оказывает желчегонное действие, поэтому поступление в желудок небольшого количества еды в одни и те же часы стимулирует отток желчи и препятствует ее застою. Но при большой порции еды желчный пузырь может инстинктивно сократиться, и это вызовет обострение.
В рационе должно быть достаточное количество животного белка, животные жиры также не воспрещаются, но обычно переносятся плохо, поэтому отдавать предпочтение растительным жирам. При желчнокаменной болезни полезно употреблять продукты, богатые магнием.
Рекомендуемые продукты:
- Постное мясо и рыба.
- Сыр, творог, молоко с жирностью не более 5%.
- Крупы, особенно греча и овсянка.
- Фрукты и овощи: тыква, морковь, кабачок, цветная капуста, яблоки, арбуз, чернослив.
- Компоты, морсы, минеральная вода, соки из черники, граната, айвы.
Рекомендуется исключить из меню следующие продукты и блюда:
- Жирные сорта мяса (свинина, баранина, говядина) и рыбы, а также сало, печень и субпродукты.
- Колбасы, копчености, консервы, соленья.
- Сливочное масло (ограничить, желательно добавлять в кашу).
- Бобовые, редьку, редис, баклажаны, огурцы, артишоки, спаржу, лук, чеснок.
- Жареные, кислые и острые блюда.
- Наваристые бульоны.
- Кофе, какао и алкоголь.
Профилактика желчнокаменной болезни
Чтобы предотвратить образование желчных камней, следует:
- Избегать обильной пищи с высоким содержанием жиров и холестерина.
- При наличии лишнего веса или ожирения соблюдать низкокалорийную диету и заниматься физкультурой, чтобы вес снижался постепенно.
- Нормализовать обменные процессы: снизить выработку печенью холестерина и стимулировать секрецию желчных кислот. Для этого назначаются такие препараты, как зиксорин, лиобил.
Диагностикой и лечением неосложненной желчнокаменной болезни занимается врач-гастроэнтеролог. Диагноз может быть установлен на основании жалоб пациента и ряда дополнительных исследований.
Записаться на консультативный прием к врачу вы сможете по телефону поликлинического отделения +7 (423) 240 2727.
Хирургическое лечение назначают в большинстве случаев. Заключается оно в удалении желчного пузыря, при помощи классической холецистэктомии или лапароскопической холецистэктомии.
Врач выбирает тип операции в зависимости от тяжести состояния пациента и наличия сопутствующих заболеваний.
Записаться на прием к хирургу вы можете по телефону +7 (423) 240 2727.
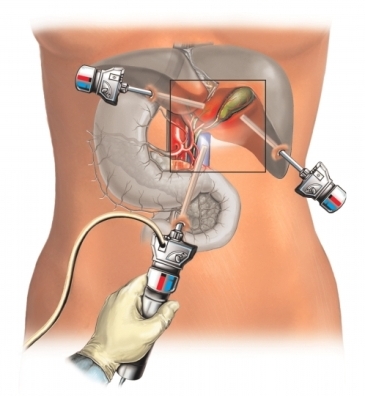
Лапароскопическая холецистэктомия или лапароскопическое удаление желчного пузыря — метод хирургического лечения, при котором при помощи лапароскопической техники и эндоскопических инструментов удаляется патологически измененный желчный пузырь.
Лапароскопическое удаление желчного пузыря сочетает в себе радикальность с малой травматичностью, позволяет производить операции с использованием минимальных разрезов на коже пациента. Это позволяет почти полностью сохранить целостность мягких тканей брюшной стенки, в том числе апоневроза и мышц.
Удаления желчного пузыря методом лапароскопии практически исключает опасность формирования послеоперационных вентральных грыж, благодаря чему существенно улучшается трудовой прогноз. При выполнении лапароскопического удаления желчного пузыря по сравнению с традиционной холецистэктомией значительно сокращаются сроки восстановления трудоспособности пациентов, что оказывает значительный экономический эффект.
Лапароскопическое удаление желчного пузыря обладает отчетливыми техническими преимуществами, по сравнению с традиционной холецистэктомией:
- возможность выполнения симультанных (сочетанных) операций без дополнительного разреза передней брюшной стенки,
- выявление сопутствующей патологии органов брюшной полости при лапароскопии,
- улучшение визуализации зоны оперативного вмешательства, особенно при глубоком расположении желчного пузыря у тучных больных и гиперстеников.
Учитывая, что желчнокаменная болезнь чаще наблюдается у женщин, причем нередко в молодом возрасте (30–40 лет), немаловажное значение имеет косметический результат вмешательства — небольшие кожные разрезы (5–10 мм) заживают с образованием малозаметных рубцов.
Показанием к лапароскопическому удалению желчного пузыря являются:
- хронический калькулезный холецистит;
- полипы и холестероз желчного пузыря;
- острый холецистит (в первые 2–3 сут. от начала заболевания);
- хронический бескаменный холецистит;
- бессимптомный холецистолитиаз (крупные и мелкие конкременты).
Удаление желчного пузыря методом лапароскопии в нашей больнице
Операция — лапароскопическая холецистэктомия в нашем лечебном учреждении выполняется с использованием новейших технических методик, сводящих к минимуму риск интраоперационных и послеоперационных осложнений. К ним относятся:
- применение аргонусиленной коагуляции для остановки кровотечения из ложа удаленного желчного пузыря
Рисунок 1. Гемостаз ложа удаленного желчного пузыря.
- применение ультразвукового диссектора для дифференцировки анатомических элементов области операции
Рисунок 2. Выделение пузырного протока.
- применение ультразвуковых ножниц для выделения анатомических структур, исключающее их пересечение
Рисунок 3. Препаровка шейки желчного пузыря с использованием УЗ-ножниц
Основным результатом применения данных технических приемов является значительное сокращение времени оперативного вмешательства, в основном за счет быстроты и эффективности дифференцировки анатомически структур, минимальной кровопотери, и соответственно, сокращения времени на адекватный гемостаз, особенно в отношении ложа желчного пузыря.
Операция избавляет от камней, воспаления и доброкачественных опухолей, а на теле, вместо привычного шрама, остаётся несколько рубчиков размером 1-2 см.
Лапароскопическое удаление желчного пузыря в «Открытой Клинике»
В «Открытой Клинике» лапароскопическая холецистэктомия проводится новейшим оборудованием и только под общим наркозом. Длительность 40-90 мин.
Через прокол на коже внутрь брюшной полости врач вводит прибор-лапароскоп, снабженный видеокамерой. Прибор передает изображение на большой монитор. Для облегчения доступа к желчному пузырю внутрь живота пациента закачивается безвредный газ, раздвигающий ткани и дающий больше места для работы хирурга.
В брюшную полость пациента вставляются трубочки – троакары, через которые вводится медицинский инструмент.
Врачи отсекают пузырь от печени и вынимают вместе с камнями в имеющийся прокол. При необходимости ставится дренажная трубка, которую через некоторое время вынимают.
Преимущества лапароскопического удаления желчного пузыря:
- короткий и легкий послеоперационный период;
- минимальное повреждение тканей;
- пребывание в клинике длится всего несколько дней;
- отсутствие риска образования послеоперационной грыжи и спаек.
Записаться на консультацию и узнать подробнее об особенностях операции и ценах на нее в Москве можно по телефону, указанному на сайте. Консультанты знают, сколько стоит приблизительно такое вмешательство.
Когда назначают
Операция лапароскопии назначается хирургами при необходимости удаления нездорового или наполненного камнями желчного пузыря.
- Холелитиаз. Камни из желчных путей выходят в желчевыводящие протоки, вызывая желчную колику и желтуху, этот процесс необходимо остановить.
- Хронический холецистит. Заболевание с частыми обострениями подлежит хирургическому лечению.
- Острый холецистит. Операция делается в первые 2-3 дня болезни, пока не начались осложнения.
- Доброкачественные опухоли. Полипы, липомы, фибромы, аденомы, миомы, нейрофибромы, мешают выходу желчи и могут перерождаться в рак.
- Холестероз. Заболевание, проявляющееся отложением холестерина на стенках пузыря.
Противопоказания
Щадящую лапароскопию камней желчного пузыря можно провести не при всех патологиях желчного пузыря.
- Гнойные образования в области пузыря. Из-за риска заражения крови операция проводится классическим методом.
- Подозрения на злокачественные процессы в печени и желчном пузыре.
- Выраженное ожирение и большое количество спаек. В этом случае рисковать не стоит, ведь известно, сколько осложнений вызывают эндоскопические операции, проведенные при ограниченном инструментальном доступе.
- Атипичное внутрипеченочное расположение органа.
- Рубцы на печеночно-кишечной связке и шейке пузыря, вызванные ранее проведенными вмешательствами и затрудняющие проведение лапароскопическое удаление желчного пузыря.
- Желчные свищи, идущие от желчевыводящих путей к кишечнику.
- Гангренозная форма болезни.
При подготовке лапароскопии желчного пузыря вечером разрешен легкий ужин. Операция делается натощак. Накануне и утром делаются очищающие клизмы.
Стоимость лапароскопической холецистэктомии
Цена вмешательства зависит от его объема, количества обследований, применяемых препаратов, особенностей организма пациента. Поэтому точная стоимость лапароскопии желчного пузыря станет известна только после полного обследования.
Лапароскопия желчного пузыря в наших центрах в Москве
В отделениях «Открытой клиники» лапароскопическую холецистэктомию проводят опытные хирурги, известные в Москве. Записаться на прием к ним можно по телефону или непосредственно на сайте.
Одним из самых распространенных и малотравматичных методов оперативного вмешательства в органы брюшной полости считается лапароскопия желчного пузыря. Эту операцию назначают 80% пациентов, страдающих острым воспалением данного органа.
Число людей с нарушениями желчевыводящих путей неуклонно растет. По данным статистики, это не менее 10% населения всего мира. Наблюдается также резкое «омоложение» данного заболевания. Во многом к этому привело некачественное питание, неправильный образ жизни и наличие вредных привычек у людей.
Медикаментозная терапия желчнокаменной болезни (ЖКБ) проводится часто, но она имеет много противопоказаний, и полного растворения камней достигнуть не удается, поэтому у большей части больных проводят удаление желчного пузыря путем лапароскопии.
Лапароскопическая холецистэктомия назначается при наличии таких показаний:
- острый холецистит (первые двое суток после обострения);
- калькулезный холецистит;
- полипоз;
- бессимптомный холецистолитиаз;
- механическая желтуха с выявлением камней в протоке.
Большая часть пациентов не испытывала тревожных симптомов при холецистите или же у них отмечались кратковременные колики. Склонность к камнеобразованию чаще всего встречается у женщин в период менопаузы. Хотя последние годы болезнь прогрессирует среди всего населения независимо от пола и возраста.
Противопоказания
В большей степени исход операции зависит от квалификации врача и подбора клиники, оборудованной современной аппаратурой. Специалисты спорят о необходимости проведения лапароскопии при бессимптомном ношении камней. Часть хирургов советуют наблюдать за состоянием пациента, не одобряя беспричинное вмешательство в организм. Другие врачи утверждают, что необходимость в операции все равно неизбежна.
Плановая лапароскопия проходит практически без осложнений. Камни, несмотря на слепую веру в целительные народные рецепты, сами не рассосутся, поэтому целесообразней решиться на операцию и избавиться от пораженного органа.
Тем не менее, медицина предусматривает случаи, когда холецистэктомия категорически противопоказана:
- беременность на большом сроке;
- заболевания пациента, при которых не рекомендуется наркоз;
- онкологические заболевания желчного пузыря;
- проблемы со свертываемостью крови;
- некрозные процессы в организме;
- перитонит;
- образование уплотнения в области шейки пузыря;
- появление свищей между кишечником и желчевыводящими путями;
- онкология.
Методика не предусматривает оперирования пациентов, имеющих имплантированный кардиостимулятор. При осмотре накануне операции могут возникнуть и другие запреты для проведения лапароскопии. Это такие противопоказания, как:
- цирроз печени;
- ожирение высокой степени;
- спаечные процессы в данном органе пищеварительной системы, которые образовались в ходе предыдущего оперативного вмешательства;
- атрофия стенок органа;
- острый холецистит спустя 3 дня после обострения.
Лапароскопия проводится через небольшие разрезы размером в несколько сантиметров. Если хирург посчитает ее проведение опасным, пациенту проведут открытую операцию. Это дает возможность хорошо рассмотреть оперируемый орган.
Подготовка к операции
После назначения лапароскопии пациент будет направлен на стационарное лечение. Врач проведет осмотр больного, даст направление на анализы. После получения результатов диагностики специалист предложит оптимальный способ разрешения ситуации.
При подготовке к операции пациенту назначают:
- общий анализ крови и мочи;
- коагулограмму;
- определение группы крови и резус-фактора;
- исследование гемостаза;
- ЭКГ;
- флюорографию;
- анализ на сифилис и ВИЧ.
Накануне операции необходимо сделать УЗИ.
Каждый человек после обсуждения даты и стоимости операции должен подписать документ, в котором соглашается на лапароскопию и возможные осложнения. Пациенты с сопутствующими недугами обязаны сначала закончить лечение и получить разрешение на операцию у специалистов.
Соблюдение правильного питания и рекомендованной диеты – залог успешного оперативного вмешательства. За несколько дней до лапароскопии следует исключить из меню пищу, вызывающую газообразование. В день самой операции необходимо воздержаться от еды и питья. Последний прием пищи разрешен не позднее 7 часов вечера. Допускается питье в разумных объемах до сна, если есть необходимость принять лекарство.
Подготовка включает в себя гигиенические процедуры и сбривание волос в области живота. При сильном волнении допускается прием седативных средств.
На этом этапе стоит обсудить цену за процедуру, которая формируется в зависимости от степени комфорта пациента. Операция проводится как в бюджетных поликлиниках, так и в современных медицинских центрах.
Процесс проведения
Лапароскопия проводится под общим наркозом по тем же правилам, как и удаление любого другого органа. Оперативный метод довольно сложный и предусматривает умение хирурга накладывать эндохирургические швы.
Ход операции:
- Погружение больного в наркоз.
- Введение инертного газа для лучшей визуализации органа.
- Пациенту делают четыре надреза в области живота в строго установленной последовательности (ниже или выше пупка, под грудиной, ниже реберной дуги справа и на уровне пупка).
- В отверстия вводят инструменты и миниатюрную камеру.
- Через один разрез удаляют желчный пузырь и прокладывают дренаж.
- Извлечение инструментов.
- Рана зашивается саморассасывающимися нитками.
При обнаружении многочисленных спаек или других патологиях различного характера в хирургии предусматривается срочное осуществление открытой операции. Всех пациентов в клиниках информируют о возможном внезапном изменении в ходе оперативных действий.
Причины, по которым врач вынужден начать открытую холецистэктомию:
- обнаружение опухоли злокачественного характера;
- открытое кровотечение;
- неясная анатомия желчного пузыря.
Операция по удалению желчного пузыря длится от 30 минут до 3 часов. Обычно через 5-6 часов пациент может самостоятельно передвигаться.
Период восстановления
Исходя из отзывов прооперированных людей, лапароскопия не приносит особого дискомфорта. Первое время их беспокоит неинтенсивная боль, которая быстро проходит. Вылечить больной желчный пузырь до конца невозможно, поэтому процедура удаления – лучшее решение.
Антибактериальная терапия проводится только в случае нарушения герметичности органа. Работа перистальтики кишечника нормализуется за сутки. Сразу после этого возможен прием пищи.
Реабилитационный период завершается через 14-15 дней. Выписка больного осуществляется на 4-5 день после пребывания в клинике.
Общие рекомендации:
- нет необходимости сбивать субфебрильную послеоперационную температуру;
- полностью исключить алкоголь;
- избегать физических нагрузок и поднятия тяжестей в первые несколько недель восстановления;
- возобновить сексуальную жизнь можно через месяц;
- ежедневно обрабатывать швы и использовать мази для рассасывания рубцов;
- перейти на диетическое питание.
Соблюдение рекомендаций врача поможет уменьшить длительность реабилитационного процесса.
Возможные осложнения
Как и после любой другой операции, при лапароскопическом методе возможны осложнения различного характера. Если сравнивать с открытым хирургическим вмешательством, при лапароскопии только 5 пациентов из 1000 отмечают нежелательные последствия.
- повреждения внутренних органов и желчных протоков;
- кровотечение;
- нагноение в оперируемой зоне;
- подкожная эмфизема;
- распространение опухоли в брюшной области.
В 5-7% отмечается появление грыжи у тучных людей. В целом осложнения бывают крайне редко. Главное для пациента – прислушиваться к рекомендациям врача и ответственно подготовиться к операции.