Клипсы для удаления желчного пузыря

Оглавление темы «Лапароскопические операции на желчном пузыре и желчных путях»:
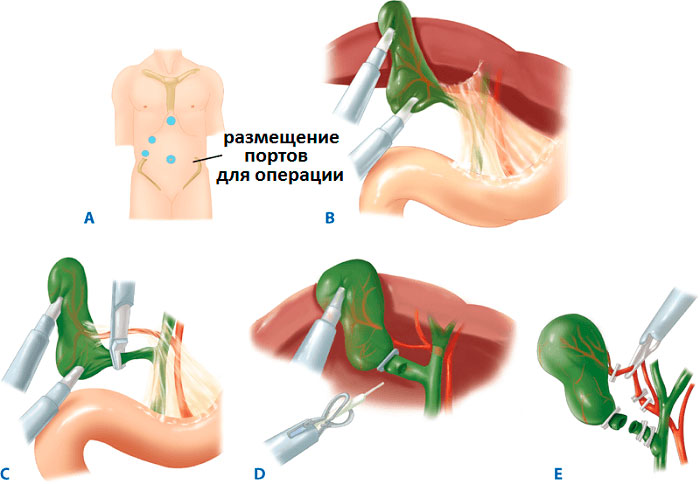
- Показания для лапароскопической холецистэктомии
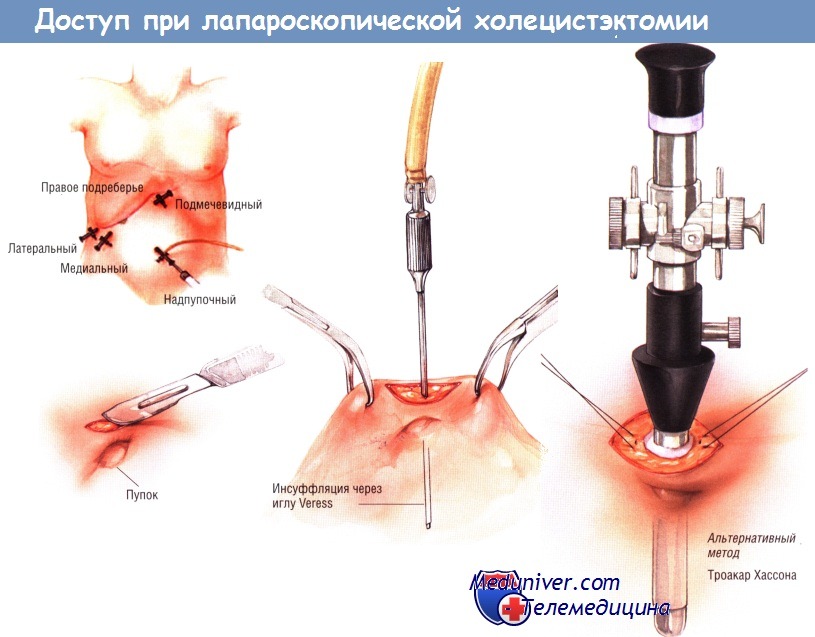
- Какой доступ при лапароскопической холецистэктомии? Методика
- Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
- Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ
- Ход операции ревизии желчных путей через холедох при лапароскопии
Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
При минимальном воспалении желчного пузыря лучше использовать зажимы без зубчиков, поскольку они менее склонны перфорировать истончённую стенку этого органа. Однако при воспалении, приводящем к утолщению стенки желчного пузыря, для её захвата и ретракции удобнее зубчатые зажимы. Самый латеральный зажим обычно применяют для захватывания дна желчного пузыря. У некоторых больных возникают трудности при осмотре желчного пузыря.
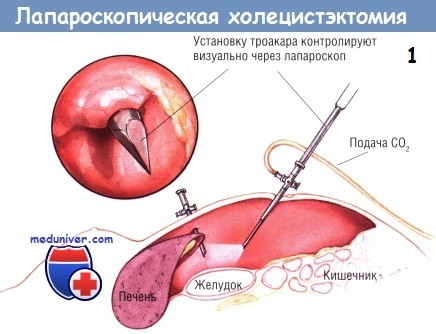
В этих случаях через троакар под мечевидным отростком проводят диссектор, которым можно приподнять край печени и создать экспозицию дна желчного пузыря. После надёжного захватывания дна желчного пузыря его приподнимают кверху, в сторону правого плеча.
У многих больных встречают плащевидные спайки между сальником, двенадцатиперстной кишкой и поперечной ободочной кишкой, прикрепляющиеся к нижней границе желчного пузыря. Эти спайки отодвигают вниз тупым путём, используя либо диссектор, либо крючок диатермокоагулятора, либо ножницы. После обнажения всей брюшинной поверхности желчного пузыря второй зажим накладывают на тело желчного пузыря около шейки. Ретракцию этим инструментом направляют латерально, по направлению к брюшной стенке.
Такой манёвр обеспечивает экспозицию пузырного протока и позволяет оттянуть его от общего желчного протока. Однако следует избегать форсированных манипуляций, чтобы не порвать желчный пузырь и предупредить попадание желчи и конкрементов в брюшную полость. Если же разрыв возникнет, его можно закрыть зажимом либо клипсой, либо швом, завязываемым лапароскопическими инструментами.
Плёнчатые спайки над пузырным протоком лучше всего устранять тупым путём при помощи диссектора с небольшой кривизной, введённого через троакар под мечевидным отростком. Обычно эти спайки бывают бессосудистыми. Если кровотечение всё же возникнет, его можно остановить диатермокоагулятором, подключённым к зажиму. Диссекцию начинают около желчного пузыря и постепенно продвигаются к месту слияния пузырного и общего желчного протоков. Продолжают циркулярную препаровку пузырного протока, пока он не обнажится полностью.
Бранши диссектора раскрывают как параллельно, так и перпендикулярно пузырному протоку, очищая необходимое пространство. Обычно это удаётся сделать, вводя и выводя диссектор из этого пространства несколько раз для того, чтобы в последующем не возникли трудности при манипуляциях клипатором.
Показания к холангиографии во время лапароскопической холецистэктомии — те же, что и при открытой холецистэктомии. Некоторые хирурги считают, что рутинная холангиография необходима при выполнении лапароскопической холецистэктомии. Такое мнение возникло в связи с увеличением количества ранений желчных путей во время этих операций. Однако, по мнению авторов, показания к холангиографии во время лапароскопической холецистэктомии не отличаются от таковых при открытой операции и возникают при подозрении на холедохолитиаз или неясности анатомии протоков.
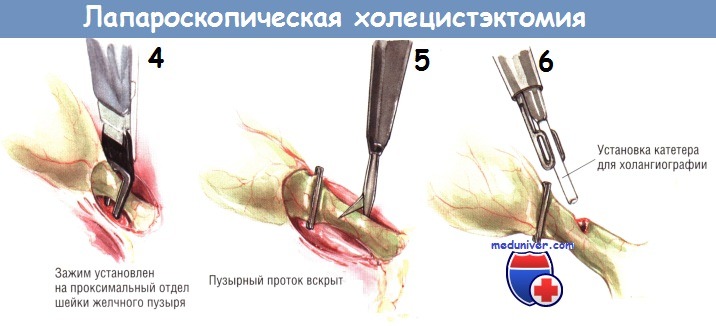
Чтобы выполнить интраоперационную холангиографию во время лапароскопической холецистэктомии, шейку желчного пузыря клипируют одиночной скобкой в области её перехода в пузырный проток. Эту клипсу накладывают для предупреждения подтекания желчи из пузыря при рассечении пузырного протока.
После наложения клипсы через троакар под мечевидным отростком проводят небольшие тонкие ножницы, ими делают маленькую насечку на передневерхней поверхности пузырного протока.
О попадании в просвет протока свидетельствует вытекание небольшого количества желчи из образовавшегося отверстия. В него вводят катетер для холангиографии, который в большинстве случаев легко удаётся провести по пузырному протоку до места его слияния с общим желчным протоком. После этого выполняют холангиографию. При лапароскопической холецистэктомии адекватное контрастирование возможно лишь под контролем флюороскопа, поскольку на одиночной рентгенограмме на тень желчных протоков могут наслаиваться тени от множества металлических инструментов. На хорошей холангиограмме должно быть видно не только заполнение дистальной части общего желчного протока и пассаж контраста в двенадцатиперстную кишку, но и тень проксимальных отделов желчного дерева.
Самая частая ошибка, приводящая к ранению общего желчного протока при лапароскопической холецистэктомии, — неверная идентификация общего желчного или общего печёночного протока как пузырного протока. В этом случае при холангиографии ошибочно наложенная клипса будет пережимать общий желчный или печёночный проток и потому контрастирования проксимальных отделов желчного дерева не произойдёт. Исходя из вышесказанного, можно считать, что отсутствие изображения проксимальных желчных путей при интраоперационной холангиографии может быть признаком их окклюзии клипсой.
Если при холангиографии видно неизменённое желчное дерево, холангиографический катетер извлекают. Дистальнее насечки на пузырном протоке накладывают две клипсы. Чтобы предупредить такое осложнение, как просачивание желчи из пузырного протока, очень важно правильно наложить клипсы. При наложении клипсы задняя бранша клипатора должна быть видна полностью, выступая из-за пузырного протока.
Только в этом случае можно быть уверенным, что клипса полностью пережмёт пузырный проток. Обе клипсы должны располагаться параллельно и никоим образом не зажимать друг друга, поскольку это может помешать герметичному закрытию пузырного протока.

После успешного наложения двух дистальных клипс пузырный проток пересекают крючковидными ножницами. Заднюю неподвижную браншу ножниц заводят за пузырный проток. После захватывания протока крючком его следует слегка приподнять над остальными структурами, чтобы предотвратить повреждение нижележащих тканей ножницами. После пересечения пузырного протока продолжают тупую препаровку, пока не становится видна пузырная артерия. Обычно она хорошо видна как отдельное образование, расположенное в нескольких миллиметрах от пузырного протока, идущее параллельно ему. В некоторых случаях пузырная артерия может разделяться на переднюю и заднюю ветви на различном расстоянии от стенки желчного пузыря. Следует быть осторожным и убедиться в том, что артерия идёт непосредственно к желчному пузырю.
Если не сделать этого, можно пересечь извилистую правую печёночную артерию. Препарировать пузырную артерию нужно осторожно, поскольку она может порваться, тогда возникнет трудно останавливаемое кровотечение. При таком осложнении недопустимо накладывать клипсы на кровоточащую область «вслепую», поскольку это может привести к повреждению желчных путей. Если кровоточащая артерия видна, наложение на неё зажима для её отведения от структур в воротах печени обычно позволяет установить клипсу поперёк сосуда и обеспечить гемостаз.
После двойного клипирования пузырной артерии ткани разделяют крючковидными ножницами. Необходима осторожность, чтобы не поранить нижележащие структуры браншами ножниц. Пузырный проток и пузырную артерию следует осмотреть вновь, а зону манипуляций — промыть, чтобы удостовериться в отсутствии источников кровотечения или подтекания желчи. В этот момент нужно проверить клипсы, поскольку позднее (после мобилизации желчного пузыря из его ложа) осмотр этих структур может быть затруднён.
При диссекции желчного пузыря из ложа используют два латеральных зажима, совместным действием которых обеспечивают сначала экспозицию верхней, а потом нижней переходных складок между серозным покровом желчного пузыря и капсулой печени. Зажим на дне пузыря оттягивает его медиально, в то время как зажим, расположенный около пузырного протока, тянет в латеральную сторону. Так открывается верхняя переходная складка серозной оболочки между желчным пузырём и печенью, по которой брюшину рассекают по направлению от шейки к дну. Диссекцию можно выполнять как крючком, так и шпателем диатермокоагулятора.
Прижигание крючком безопаснее, поскольку им можно оттягивать брюшину от стенки желчного пузыря, тем самым предупреждая сквозную её перфорацию и желчеистечение. Брюшинную складку по краю желчного пузыря рассекают вверх, насколько это возможно. Затем два латеральных зажима перемещают таким образом, чтобы дно пузыря оттягивалось больше в латеральную и верхнюю стороны, а зажим на пузырном протоке толкал инфундибулярный отдел медиально. Так обнажают нижнюю переходную складку между желчным пузырём и печенью, по ходу которой брюшину также рассекают как можно дальше.
После рассечения брюшины по верхней и нижней сторонам желчного пузыря зажим с инфундибулярной части перекладывают на нижнюю поверхность пузырного протока. Это позволяет приподнять шейку пузыря над его ложем. Поскольку ткани в этой зоне обычно бессосудистые, тракция желчного пузыря позволяет легко разделить этот слой как крючком, так и лопаточкой электроножа. Когда эта диссекция достигнет дна пузыря, желчный пузырь будет прикреплён к печени лишь фундальной частью.
В это время вводят аспиратор/ирригатор для промывания ложа желчного пузыря и контроля гемостаза. Необходимо, чтобы проверка была выполнена именно в этот момент. Когда желчный пузырь будет полностью отсечён от печени, её край упадёт вниз, после чего отведение края печени и экспозиция ложа желчного пузыря станут затруднительными.
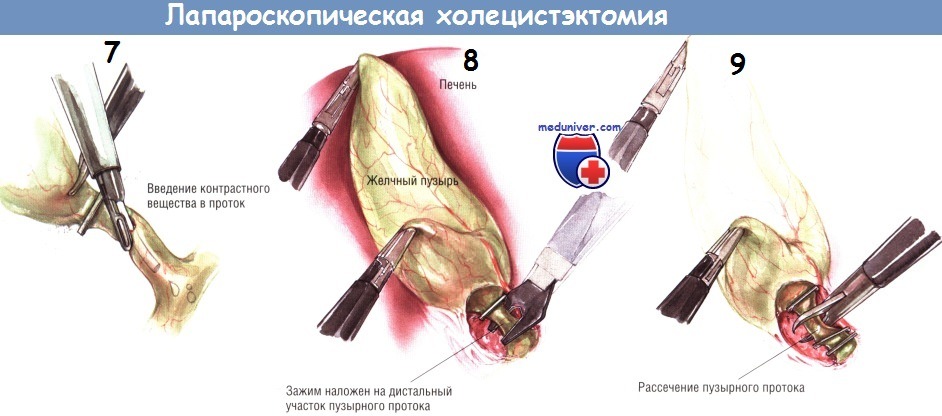
После того, как хирург убедится в качественности гемостаза, он пересекает коагулятором оставшиеся ткани между дном пузыря и печенью. Лапароскоп с камерой извлекают из супраумбиликального порта и заменяют на 5-миллиметровый лапароскоп, который вводят через порт под мечевидным отростком*. После этого в супраумбиликальный порт устанавливают зажим с большими «клешнями» и проводят его в правый верхний квадрант. Желчный пузырь захватывают в области шейки за клипсу на пузырном протоке или рядом с ней.
Желчный пузырь подтягивают к супраумбиликальному порту и извлекают через отверстие на фасции вместе с троакаром. Если желчь была аспирирована или вытекла, спавшийся пузырь обычно легко выходит через фасцию из брюшной полости. Однако если пузырь всё ещё заполнен конкрементами и желчью, извлечение его через небольшое отверстие в большинстве случаев невозможно. Троакар извлекают из брюшной полости, в то время как желчный пузырь остаётся плотно захваченным зажимом. Рекомендуют использовать зажим Келли, установленный на шейку пузыря. После этого начинают вытягивать зажим.
Разрез фасции по каналу от супраумбиликального троакара можно расширить, либо разводя зажим Келли, либо разрезая фасцию малым скальпелем между браншами зажима.
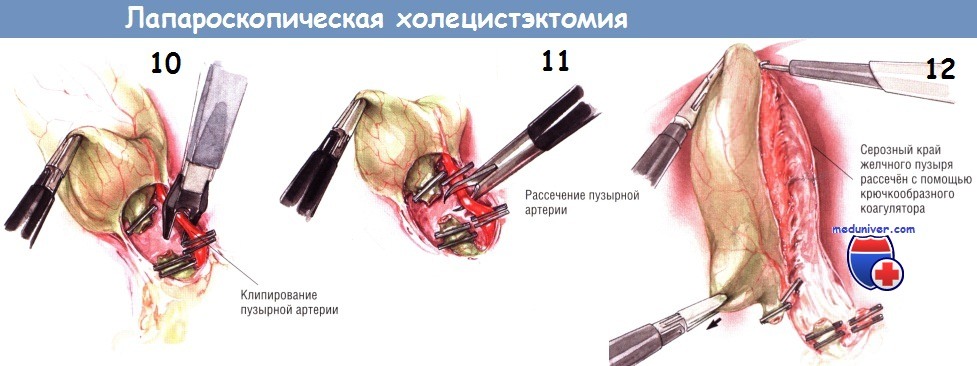
Этот процесс контролируют видеоскопом, находящимся в троакаре под мечевидным отростком. После извлечения желчного пузыря из брюшной полости пневмоперитонеум уже не удастся сохранить, поскольку отверстие в фасции будет открыто. Дефект в фасции закрывают простыми одиночными швами, проведёнными через его верхний и нижний края. После зашивания фасции брюшную полость вновь заполняют углекислым газом и проверяют качество закрытия раны над пупком. Также проверяют ложе желчного пузыря, орошают диафрагмальную поверхность печени и подпечёночное пространство раствором антибиотика. После завершения ирригации аспирируют как можно большее количество жидкости. Если брюшная полость была загрязнена желчью или камнями, ирригацию продолжают до тех пор, пока не исчезнут все следы желчи в промывной жидкости. Во многих случаях камни, попавшие в брюшную полость, удаётся удалить отсосом или зажимом.
P.S. *Перед удалением желчного пузыря считаем целесообразным через отверстие латерального порта ввести силиконовую дренажную трубку диаметром 6 мм, которую следует ориентировать к области ложа желчного пузыря и культи пузырного протока. В течение ближайших суток дренаж обеспечит отток воспалительного экссудата, крови и желчи. Дренаж следует фиксировать к коже швом.
После окончания промывания выпускают газ из брюшной полости, прекращают инсуффляцию и удаляют троакары. Дефекты в фасции, созданные троакарами, закрывать не обязательно. Кожные раны следует закрывать подкожными рассасывающимися швами и стерильной повязкой.
Видео техники и этапов лапароскопической холецистэктомии
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ»
Консультация
Здравствуйте! меня зовут Людмила Александровна. Хочу Вам задать вопрос вот по какому поводу. В 2014 году мне была сделана операция по удалению желчного пузыря из- за образования камня. В 2017 году девятого ноября проходила УЗИ где хирург после всего направил на МСКТ брюшной полости. Были обнаружены металлические скобки. Я обратилась в Читинскую Академию здоровья из- за боли в районе печени где это было обнаружено. Нормально ли это?
+
Медицинская консультация
Гарантированный ответ в течение часа
По данному вопросу консультацию проводят практикующие врачи. Медицинское образование проверено администрацией сайта. Сервис несёт полную моральную и юридическую ответственность за качество консультаций. После удаления желчного пузыря обнаружены скобки. консультация врача на тему дается в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний. По возможности, будьте готовы ответить на дополнительные вопросы. В противном случае консультация будет дана на основе указанной в вопросе информации и иметь предположительный характер. Не занимайтесь самолечением, консультация врача онлайн не заменяет очный осмотр.
Ответы врачей
Здравствуйте, Людмила Александровна Янтули
При проведении холецистэктомии достаточно часто используются специальные металлические скобки (клипсы), которые накладываются на пузырный проток. Эти клипсы изготовлены, как правило, из тантала или титана. Если Вас беспокоит вопрос- можно ли было проводить МСКТ — да, наличие танталовых титановых скобок не является противопоказанием для данного метода обследования. Никакой опасности для Вас проведенное обследование не несет.
Отзыв
Клипсы или зажимы («скобки») в ходе операции по удалению любого органа накладываются на артерии и вены, питающие орган. При проведении холецисэктомии клипсы чуть большего размера (чем сосудистые) накладываются на пузырный проток.
В данном случае, в ходе проведения холецистэктомии (удаления желчного пузыря) были наложены зажимы на сосуды, вместо их ушивания.
Клипирование сосудов является современной техникой проведения хирургического вмешательства. Ведь, часто после хирургического ушивания сосудов и протока, шов не состоятельный — часто это главная причина кровотечений в послеоперационном периоде .
Зажимы изготовлены из инертного материала — специального титанового сплава. Он не вызывает дисбаланса микроэлементов в организме (инертный), не выявляются при металлодетекции (на вокзалах или в аэропортах). Наличие титановых зажимов на сосудах не является противопоказанием к проведению МРТ — они не нагреваются в магнитном поле.
В целом, зажимы никаким образом не могут причинить какой- либо вред организму. Дискомфорта они, также, не могут вызвать, при условии, что нет воспаления и/или увеличения в размерах печени.
Отзыв
При удалении желчного пузыря (лапароскопичесим методом) в современной медицине используются либо тенталовые либо титановые скрепки, которые накладываются на пузырный проток. Вы можете узнать этот факт у своего лечащего врача.
Если тенталовые либо титановые , то нет повода для беспокойства, так как данные материалы не должны влиять на организм и можно проводить МРТ (обязательно указывайте об этом врачу).
По поводу болей в печени — нужно искать другую причину и обследоваться.
При удалении желчного пузыря (холецистэктомии) часто используют клипсы (скобки). Их применяют для пережатия пузырного протока в ходе операции.
Скобки изготовляют чаще всего из титана. Данный сплав не оказывает негативного влияния на организм, поэтому не представляет опасности, находясь в брюшной полости.
Наличие металлических клипс не является противопоказанием для проведения МСКТ.
Дискомфорт в области печени связан скорее всего с воспалительным процессом или увеличением печени (растяжением капсулы печени).
Отзыв
В 2010 мне удалили желчный пузырь, титановая типа стоит. С момента удаления мне всё хуже. Алт 120, Аст 150, Ггт 200, хронический панкреатит, я не употребляю спиртного. Лежу в госпитале на обследовании, терапевт говорит печень разрушается, явных причин нет. У меня аллергия на металлы, может ли быть реакция на типсу? Я слышала, что это явление не такое уж и редкое, аллергия на титан. И можно ли её удалить, либо заменить на какую- то другую?
Ольга — 2019-04-17 11:22:37
Оставьте отзыв о нашем сервисе
Нам важно знать ваше мнение. Оставьте отзыв о нашем сервисе
Содержание отзыва:
1. Медицинское обследование «Два из трех не видели»
2. Время «Ч» или «На все про все две недели»
3. Реабилитационный период и дальнейший образ жизни
*****************************************************************************************************************************
1. Медицинское обследование «Два из трех не видели»
Первое УЗИ брюшной полости было сделано в больнице, в которую я попала по скорой помощи. Везли с подозрением на аппендицит, оказалось шел камешек из почки. Сказать, что была удивлена, ничего не сказать. «Родила» камешек за сутки, т.е. отделалась легким испугом.
На тот момент УЗИ не показало проблем в желчном пузыре, а скорей врачу лень было разглядывать. Не найдя у меня желчный, поинтересовавшись, не удаляла ли я его, выдала заключение — желчный пузырь сокращен.
декабрь 2014
Через 9 месяцев вспомнила, что не мешало бы проверить состояние почек. По результатам УЗИ брюшной полости, я оказалась «счастливой» обладательницей песка в обеих почках.
Тогда врачу также не удалось рассмотреть мой желчный. Правда, в отличие от первого доктора, она все же его нашла и в заключении указала — особенное строение желчного пузыря.
сентябрь 2015
Поскольку проблема в почках была обозначена, занялась ее решением. Накупив соответствующих почечных чаев и прочих препаратов, стала гонять песок из почек. И вот тут меня и начало гонять в туалет, чаще и чаще, а потом и вообще желчью. Приятного в этом было, конечно же, мало. Но посчитав, что это возможно побочное действие травок-муравок, содержащихся в чаях, смирилась и терпела…
Однако, в один прекрасный день, при ярком солнечном свете, подруга обратила внимание на мои глаза. Как ей показалось они были какие-то не такие. Обычно белки — белые, а тут с какой то желтизной.
Прочтенное в интернете, что это может быть, послужили катализатором сподвигшим на третье УЗИ. Да и походы в туалет желчью, стали напрягать.
В этот раз, врач мне обозначила проблемы сразу, едва глянув в экран монитора.
Русским языком заключение врача, звучало так — «желчный пузырь под завязку забит камнями и уже не работает, т.е. выключен.
ноябрь 2015
ноябрь 2015
Спасибо врачу, которая сумела подобрать нужные слова, что бы я не «забила на это болт, навроде само рассосется и т.д. и т.п.» и услышала ее. Тянуть время было нельзя, так как желчный забился камнями и отключился не в одну минуту, а в течение длительного времени — лет. Камни могут продавить желчный….
В общем из того, что мне красиво разъяснили, в голове четко отпечаталось, то, что я сижу на пороховой бочке, которая в любой момент может рвануть. Это влечет в лучшем случае полосную операцию, в худшем, если не успеют все сделать вовремя вплоть до летального исхода.
Ни тот, ни другой вариант разумеется не устраивал.
Через неделю записалась в больнице на плановую лапароскопию.
Ждала три месяца.
Перед госпитализацией сдала все необходимые анализы и отправилась в больницу…..
***************************************************************************************************************************
2. Время «Ч» или «На все про все две недели»
День первый — признаюсь, жутко боялась. В течение дня — анализы, беседы с врачом и анестезиологом, вечером — подготовительная процедура к ответственному дню. Полночи перед операцией, естественно не спала.
День второй — В операционную пришла своими ногами. Время проведенное там составило около 2,5 часов. Как оказалось, уже один из камушков забил проток и начинался воспалительный процесс. В общем, во время успели.
Пришла в себя, когда с каталки перекладывали на кровать. Из живота торчал дренаж, в виде силиконовой трубки и на конце мешочек, для отхода жидкости которая может образовываться в животе после операции.
Признаюсь, было больно (такое бывает не у всех), в связи с чем про себя ругалась нецензурными словами. Наверное это был отходняк от наркоза. По рассказам вновь заселенных во время моего отсутствия, соседок, ругань слышали в палате все. Это их повергло шок…»кого привезли?»
Горло болело тоже и сиплым голосом я разговаривала еще полдня (во время операции отключают легкие и в горло вставляют трубку).
Капельница и обезболивающее быстро привели меня в чувство.
В день после операции ничего нельзя было есть, только по чуть-чуть пить водичку. Хотя мне тогда хотелось «жрать». Простите но, тут никакого другого слова не придумаешь, чтобы назвать это состояние. Запах щи, разносившийся по палате во время обеда, казался божественным.
Вставать в день после операции не разрешали.
День третий — С утра уже встала на ноги и ходила. Поставили еще одну капельницу и кололи обезболивающие. Жуткое желание «жрать» прошло. Целый день кормили «баландой», тоже аналога заменить это слово не подберу. Это был типа суп, в виде жидкости в которой варили морковь и лук. Причем на обед и ужин приносили даже не разогретым. К вечеру подоспела подмога из дома. И легенький суп-пюре из тыквы с морковкой я потягивала с огромным удовольствием.
Дни четвертый — Достали дренаж из живота. В мешочек ничего не натекло, он был пустой. Процедура секундная и безболезненная, ну если только чуть-чуть неприятно. Когда «отцепили поводок» почувствовала себя человеком.
Кормили йогуртами, кашками, тефтелями. В общем далее было обычное диетическое питание.
День пятый — только наблюдение врача.
День шестой — снабдили рекомендациями, и отправили восвояси домой.
Свои драгоценности — естественно забрала.
От обезболивающих, находясь в больнице я не отказывалась. Не стала проверять будет больно или нет.
На животе у меня четыре «дырки» на пять швов. Запечатлеть их на тот момент желания не возникало.
Как происходит операция и что там делают, читала уже после, если кому интересно
В начале с помощью специального инструмента – иглы Вереша в брюшную полость вводят углекислый газ. Это необходимо для того, чтобы поднять брюшную стенку и создать внутри живота пространство для действий инструментами.
Давление в брюшной полости поддерживается инсуффлятором, прибором, который нагнетает СО2 в живот и поддерживает постоянное давление газа, обычно 12 мм рт ст. Затем вводят троакары – специальные трубки с клапанами, которые прокалывают брюшную стенку и обеспечивают возможность введения инструментов без потери газа. В околопупочную область вводят лапароскоп – оптическую трубку, к которой подсоединена видеокамера. Хирург, его ассистент и вся операционная бригада видит на специальных мониторах весь ход операции.
Лапароскоп обеспечивает 40 кратное увеличение, так что видимость органов и структур, особенностей операции при лапароскопической хирургии лучше, чем при открытых операциях. В остальные 3 троакара вводят инструменты для манипуляций: зажимы, которыми удерживают желчный пузырь, и специальный электрод, с помощью которого электрокоагуляцией выделяют желчный пузырь, пузырную артерию (питающую его кровью) и пузырный проток (соединяющий желчный пузырь с желчными протоками).
После выделения и четкой идентификации всех анатомических структур пузырную артерию и проток клиппируют (пережимают специальными титановыми защелками – клипсами). Клипсы являются надежным и безопасной заменой ниток, которыми данные структуры перевязывают при открытых операциях. После пересечения клиппированных структур желчный пузырь отделяют от печени, проверяют надежность остановки возможного кровотечения, промывают подпеченочное и надпеченочное пространства и удаляют желчных пузырь.
Желчный пузырь удаляют через место, где был введен троакар в верхней части живота, под мечевидным отростком, или, в некоторых случаях, через околопупочный разрез. В большинстве случаев разреза в 10-12 мм достаточно для удаления желчного пузыря, но в некоторых ситуациях величину разреза приходится расширять до 20-30 мм. Чаще всего камни раздрабливают на мелкие кусочки в просвете желчного пузыря, поэтому пациент при лапароскопической холецистэктомии не всегда может увидеть их после операции (в отличие от открытой методики).
Возможно завершение операции без дренирования брюшной полости, однако, во многих случаях хирурги оставляют в подпеченочном пространстве полихлорвиниловую или силиконовую трубку, выведенную через боковую часть брюшной стенки. Трубка (дренаж) служит для отвода жидкости, которая может накопиться в животе после операции в результате операционной травмы.
Швы были сняты на 7 день после операции в поликлинике по месту жительства.
А еще через неделю закрыли больничный и отправили на работу.
То есть на все про все две недели.
Конечно, каждый после операции восстанавливается по разному. Лично для меня этого времени было мало. Высидеть на работе целый день навряд ли бы смогла. Но поскольку, умудрилась подхватить во время походов в поликлинику вирус, больничное время продлилось еще на неделю. Оказалось в самый раз.
*****************************************************************************************************************************
3. Реабилитационный период и дальнейший образ жизни
Времени в больнице и после было предостаточно, что бы перелопатить интернет и определиться, как с этим теперь жить.
Для меня было откровением, что с удаление желчного пузыря не исключает образование новых камней, только уже в протоках. Что совсем не порадовало…
В общем, сделала определенные выводы, кое что, дабы не забывать распечатала и периодически перечитываю, для закрепления материала.
Желчный пузырь — не лишний орган.
Функция желчного пузыря в организме далеко немаловажна.
Ну что же делать, раз потеря этого органа уже свершившийся факт?
Теперь придерживаюсь определенных правил, которыми ранее пренебрегала, и буду продолжать им следовать всю жизнь, так как новый желчный никогда не вырастет.
Питание
Ассортимент допустимых продуктов такой, что голодным абсолютно не будешь.
Исходя из того, чем позволено питаться, как и в каком виде, скорее назову это правильным питанием, а не диетой.
Изначально, готовила для себя отдельно. Но через месяц посадила всю семью на свой рацион. Да и вообще здоровее будут. Кому не нравится, пусть готовят себе сами. Правда, никто и не возмущается. Особых отличий в питании нет.
Питаюсь теперь 5-6 раз в день небольшими порциями.
Перерыв между приемами пищи 3,5-4 часа. За 15 минут, перед едой — стакан воды.
Чтобы приучить организм к такому режиму, закачала в телефон напоминалку. За пару месяцев, выработался рефлекс, теперь и напоминаний не нужно.
Для случаев, когда питаться пора, а я не дома, в сумке был либо дежурный банан, либо по дороге покупала питьевой йогурт. Как говорится нечего желчи просто так без дела полоскаться.
Ссобойки на работу стали обязательны. Прикупила небольшие контейнеры по 200 грамм. На перекусы — сухари, чай, бананы, детские консервы и тому подобное.
В целом, при таком раскладе, я не бываю голодной. Постепенно ввожу в рацион продукты и смотрю на реакцию организма. Особо не рискую.
Конечно, были в этом периоде праздники, когда приходилось пригубить вина или съесть кусочек торта. Ничего страшного не происходило (да и таблетки фестала — всегда под рукой). Но это единичные случаи. И злоупотреблять нежелательными продуктами не собираюсь. Чуть отступила и обратно.
Минеральные воды
Теперь не просто так, захотела купила попила. А курсом как положено, который следует повторять 2-3 раза в год
рекомендуется принимать: в течение месяца 3-4 раза в день, за 30 минут до еды в теплом виде
Первый курс уже прошла. Брала Ессентуки-4. Хотя эта минеральная вода многим и не нравится, так как соленая и противная в теплом виде. Для меня она оказалась вполне подходящей.
Спорт
Пешие прогулки у меня были сразу после выписки из больницы. Ходила много.
Поскольку есть такой длительный запрет на нагрузки мышц живота, т.е. пресс не покачаешь, нашла альтернативу — бассейн. Стала ходить спустя месяц после операции.
Дабы сильно не нагружать свой организм нашла опять же в интернете вот такую легенькую гимнастику
Конечно, после физ.нагрузки увеличу, но пока что так. Моему тельцу и так досталось.
Тяжелое теперь не поднимаю и не ношу. И потому что нельзя и принципиально. Надо было через это пройти, что бы вспомнить, что девочка . Активно начала пользоваться магазинами с услугой доставка на дом. С большими авоськами, как вьючная лошадь — ЗАВЯЗАЛА.
****Про лекарства и травы — вдаваться не буду. С тем, что, когда принимать — только по рекомендации врача. Конечно, врач врачу рознь и не каждый подскажет. Поэтому в помощь интернет и язык. У медиков про все спрашивала-выспрашивала сама. И про препараты для профилактики образования камней и про прочие поддерживающие пищеварительную систему. В этом плане стала более аккуратной.****
*****************************************************************************************************************************
Если появилась такая проблема — решайте. Не сидите на пороховой бочке. «Авось пронесет» — бывает, но не у всех.
Не занимайтесь самолечением… знакомые говорили о препаратах, травках, которые выгоняют камни из желчного пузыря. Экспериментировать не стала. Позже прочитала, что делать этого при выключенном желчном нельзя.
Берегите себя и здоровья всем!!!