Клинико анатомическая классификация рака желудка

БОЛЕЗНИ
ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
БОЛЕЗНИ ЖЕЛУДКА
Среди заболеваний
желудка наибольшее значение имеют
хронический гастрит, язвенная болезнь
и рак.
Гастрит
Гастрит
— воспаление слизистой оболочки желудка.
По
течению гастрит может быть острым и
хроническим.
Острый гастрит
Развивается
вследствие раздражения слизистой
оболочки
алиментарными, токсическими, микробными
факторами.
В
зависимости от особенностей морфологических
изменений
выделяют следующие формы острого
гастрита:
а. Катаральный
(простой).
б. Фибринозный.
в. Гнойный
(флегмонозный).
г. Некротический
(коррозивный).
• Наиболее
часто встречающейся формой является
катаральный
гастрит (см. «Общий курс», тему 6
«Воспаление»).
Хронический
гастрит
• В
морфогенезе хронического гастрита
большую роль играют
нарушение регенерации и структурная
перестройка
слизистой оболочки.
Классификация
хронического гастрита.
1-
По
этиологии и особенностям патогенеза
выделяют
гастриты
А, В и С. Преобладает гастрит В, гастриты
А и С встречаются редко.
1)Гастрит
А —
аутоиммунный гастрит.
Аутоиммунное
заболевание, связанное с появлением
аутоантител к липопротеиду париетальных
клеток и внутреннему фактору, блокирующих
его связывание с витамином B12-Часто
сочетается с другими аутоиммунными
заболеваниями
(тиреоидит, Аддисонова болезнь).Проявляется
преимущественно у детей и стариков.Локализуется в
фундальном отделе.Характерны
резкое снижение секреции HCL
(ахлоргидрия),
гиперплазия G-клеток
и гастринемия.Сопровождается
развитием пернициозной анемии.
2) Гастрит
В —
неиммунный
гастрит.
Наиболее часто
встречаемая форма гастрита.Этиологию
связывают с Helicobacter
pylori,
который обнаруживают у 100 % больных.В
развитии также играют роль различные
эндогенные
и экзогенные факторы (интоксикации,
нарушение
ритма питания, злоупотребление
алкоголем).Локализуется
в антральном отделе, может распространяться
на весь желудок.
3)Гастрит
С
—
рефлюкс-гастрит.
Связан
с забросом содержимого двенадцатиперстной
кишки в желудок.Часто
возникает у людей, перенесших резекцию
желудка.Локализуется в
антральном отделе.Секреция
НС1 не нарушена и количество гастрина
не
изменено.
По
топографии процесса выделяют
антральный, фундальный
гастрит и пангастрит.В
зависимости от морфологической
картины выделяют
поверхностный
(неатрофический) и атрофический гастрит.
Для
каждой из этих форм характерна
лимфоплазмоцитарная
инфильтрация слизистой оболочки.В
зависимости от интенсивности клеточного
инфильтрата
различают легкий,
умеренный и
выраженный
гастрит.Гастрит
может быть активным и неактивным. Для
активной
фазы характерны полнокровие, отек
стромы, появление
в инфильтрате ПЯЛ и лейкопедез
(проникновение
ПЯЛ в эпителиальные клетки).
а.Поверхностный
гастрит.
Лимфоплазмоцитарный
инфильтрат располагается в поверхностных
отделах слизистой оболочки желудка
на уровне валиков.Прогноз
обычно благоприятный. В ряде случаев
может
переходить в атрофический гастрит.
б.Атрофический
гастрит.
Слизистая
оболочка истончена, количество желез
уменьшено.В
собственной пластинке диффузный
лимфоидно-плазмоцитарный
инфильтрат, выраженный склероз.
Характерна
структурная перестройка с появлением
фокусов кишечной и пилорической
метаплазии. В
первом случае вместо желудочных валиков
появляются
кишечные ворсинки, выстланные кишечным
эпителием с многочисленными бокаловидными
клетками. Во втором случае железы
напоминают
слизистые, или пилорические.Часто
возникают фокусы дисплазии. На фоне
тяжелой
дисплазии эпителия может развиться
рак желудка.
Язвенная болезнь
Язвенная
болезнь — хроническое заболевание,
морфологическим
субстратом которого является хроническая
рецидивирующая
язва желудка или двенадцатиперстной
кишки.
• Язвенную
болезнь необходимо дифференцировать
от симптоматических
язв, возникающих при других заболеваниях
и состояниях (стероидные, аспириновые,
токсические,
гипоксические язвы и пр.).
* Хронические
язвы при язвенной болезни могут
локализоваться
в теле желудка, пилороантральном отделе
и двенадцатиперстной
кишке.
Патогенезязвы
тела желудка и пилородуоденальных
язв различен.
1.
Патогенез
пилородуоденальных язв:
°
гипертонус блуждающего нерва с повышением
активности
кислотно-пептического фактора,
°
нарушение моторики желудка и
двенадцатиперстной кишки,
° повышение уровня
АКТГ и глюкокортикоидов,
°
значительное преобладание
кислотно-пептического фактора
агрессии над факторами защиты слизистой
оболочки.
2.
Патогенез
язвы
тела
желудка:
°
подавление функций гипоталамо-гипофизарной
системы, снижение тонуса блуждающего
нерва и активности
желудочной секреции,
° ослабление
факторов защиты слизистой оболочки.
Морфогенез
хронической
язвы. В
ходе формирования
хроническая язва проходит стадии эрозии
и острой
язвы.
а.Эрозия
—
это
поверхностный дефект, образующийся в
результате некроза слизистой оболочки.
б.Острая
язва —
более
глубокий дефект, захватывающий
не только слизистую оболочку, но и другие
оболочки
стенки желудка. Имеет неправильную
округло-овальную форму и мягкие края.
Дно
острых эрозий и язв окрашено в черный
цвет вследствие
накопления солянокислого гематина.
Морфология
хронической
язвы.
В желудке чаще
локализуется на малой кривизне, в
двенадцатиперстной кишке — в луковице
на задней стенке.Имеет
вид глубокого дефекта овальной или
округлой формы,
захватывающего слизистую и мышечную
оболочки.Края
язвы плотные, омозолелые. Проксимальный
край подрыт
и слизистая оболочка нависает над ним,
дистальный
— пологий, имеет вид террасы, ступени
которой
образованы слизистой оболочкой,
подслизистым и мышечным
слоями.
Микроскопическая
картина зависит
от стадии
язвенной болезни.
а. В
стадии ремиссии в
дне язвы видна рубцовая ткань, вытесняющая
мышечный слой, с единичными склерозированными
и облитерированными сосудами. Нередко
отмечается
эпителизация язвы.
б. В
стадии обострения в
дне язвы отчетливо различимы 4
слоя: фибринозно-гнойного экссудата,
фибриноидного
некроза, грануляционной и фиброзной
ткани, в которой
видны склерозированные сосуды. В стенках
некоторых
сосудов отмечается фибриноидный некроз.
Наличие
зоны некроза, отграниченной воспалительным
валом,
а также фибрнноидных
изменений
в стенках сосудов
свидетельствуют об обострении язвенного
процесса.
Осложнения
язвенной
болезни.
1. Язвенно-деструктивные:
о прободение
(перфорация) язвы,
о
пенетрация (в поджелудочную железу,
стенку толстой
кишки, печень и пр.),
о кровотечение.
2. Воспалительные:
о гастрит,
перигастрит,
° дуоденит,
перидуоденит.
3. Язвенно-рубцовые:
° стеноз входного
и выходного отверстий желудка,
о
стеноз и деформация луковицы
двенадцатиперстной кишки.
Малшнизация
язвы желудка (не
более чем в 1 %).Комбинированные
осложнения.
Рак желудка
В
течение многих лет являлся самой
распространенной злокачественной
опухолью, однако в последние два
десятилетия
во всем мире наблюдалась тенденция к
отчетливому
снижению заболеваемости и смертности
от него.Преобладает
в возрасте после 50 лет, чаще встречается
у
мужчин.
* В
возникновении играют роль эндогенно
образующиеся нитрозоамины
и экзогенно поступающие с пищей нитриты
(используют при изготовлении консервов);
обсуждается
возможная роль Helicobacter
pylori.
К
заболеваниям с повышенным риском
возникновения рака
желудка относят: аденому желудка
(аденоматозный полип),
хронический атрофический гастрит,
пернициозную анемию,
хроническую язву, культю желудка.
К
предраковым процессам в желудке в
настоящее время относят
только тяжелую
дисплазию эпителия.
Классификацияракажелудка.
1
В
зависимости от локализации выделяют
рак:
а.
Пилорического
отдела.
б.
Малой
кривизны с переходом на заднюю и переднюю
стенки желудка.
в. Кардиального
отдела.
г.
Большой
кривизны.
д. Дна
желудка.
В
пилорическом отделе и малой кривизне
локализуются
3/4
всех карцином желудка.Рак желудка может
быть субтотальным и тотальным.
а. Рак
с преимущественно экзофитным экспансивным
ростом:
° бляшковидный,
° полипозный,
° грибовидный
(фунгозный),
° изъязвленный
рак:
а) первично-язвенный,
б) блюдцеобразный
(рак-язва),
в) рак
из хронической язвы (язва-рак).
б. Рак
с преимущественно эндофитным
инфильтрирующим
ростом:
° инфильтративно-язвенный,
° диффузный.
в. Рак
с эндоэкзофитным (смешанным) ростом:
° переходные формы.
• С
клинической точки зрения важно выделить
ранний рак
желудка, прорастающий не глубже
подслизистого слоя,
т.е. поверхностный рак, при котором
5-летняя послеоперационная
выживаемость составляет практически
100 %.
3. Гистологические типы рака желудка (классификация воз).
а. Аденокарцинома:
° по
строению: тубулярная, сосочковая,
муцинозная (слизистый
рак),
° по
степени дифференцировки:
высокодифференцированная,
умеренно дифференцированная и
низкодифференцированная.
б. Недифференцированный
рак.
в. Плоскоклеточный
рак.
г. Железисто-плоскоклеточный
рак.
д. Неклассифицируемый
рак.
Аденокарцинома
как более дифференцированная форма
рака чаще встречается при преимущественно
экзофитном
росте опухоли.Недифференцированные
формы рака (часто со скиррозным
типом роста) преобладают при преимущественно
эндофитном росте, в частности при
диффузном раке.
Метастазирование
рака желудка.
Осуществляется
лимфогенным, гематогенным и имплантационным
путем.Первые
метастазы возникают в регионарных
лимфатических
узлах по малой и большой кривизне
желудка.Среди
отдаленных лимфогенных метастазов с
диагностической
точки зрения имеют значение ретроградные
метастазы:
а. В
оба яичника — крукенберговские метастазы.
б. В
параректальную клетчатку — шницлеровские
метастазы.
в. В
левый надключичный лимфатический узел
— вирховская
железа.
Имплантационные
метастазы приводят
к карциноматозу
брюшины, плевры, перикарда, диафрагмы.Гематогенные
метастазы чаще
возникают в печени, легких
и др.
Аппендицит;
-слепой
кишки, воспаление
червеобразного отростка
• Различают
две клинико-морфологические формы
аппендицита:
острый и хронический.
Острый аппендицит
• В
развитии имеют значение:
а. Обструкция
аппендикса (чаще каловыми массами) со
снижением резистентности слизистой
оболочки и инвазией микроорганизмов в
стенку отростка.
б. Необструктивный
аппендицит может возникать вторично
при генерализованных инфекционных
заболеваниях
(чаще вирусных).
Морфологические
формы острого
аппендицита.
1. Простой.
Сопровождается
расстройствами кровообращения, небольшими
кровоизлияниями, мелкими скоплениями
лейкоцитов
— первичный аффект.
2. Поверхностный.
Характерен очаг
гнойного воспаления в слизистой оболочке.
3. Деструктивный.
а. Флегмонозный:
°
отросток увеличен, серозная оболочка
тусклая, полнокровная,
покрыта фибринозным налетом; стенки
утолщены, из просвета выделяется гнойное
содержимое,
°
микроскопически выявляется диффузная
инфильтрация
полиморфно-ядерными лейкоцитами всей
толщи отростка.
б. Флегмонозно-язвенный:
°
диффузное гнойное воспаление с некрозом
и изъязвлением
слизистой оболочки.
в. Апостематозный:
° на
фоне диффузного гнойного воспаления
определяются
абсцессы.
г. Гангренозный:
°
возникает при тромбозе или тромбоэмболии
артерии
брыжеечки аппендикса (первичный
гангренозный
аппендицит) или при тромбозе ее в связи
с
развитием периаппендицита и гнойного
мезентериолита
(вторичный гангренозный аппендицит),
°
стенки отростка приобретают серо-черный
цвет, на серозной
оболочке фибринозно-гнойные наложения.
Осложнения
острого
аппендицита.
Возникают при деструктивных формах
аппендицита.
а. Перфорация:
° с развитием
разлитого гнойного перитонита,
° с
развитием периаппендикулярного абсцесса
с последующим
разрастанием фиброзной ткани и
уплотнением.
б.Эмпиема
отростка:
°
развивается при обструкции проксимальных
отделов
отростка.
в.
Пилефлебитичсские
абсцессы печени:
°
связаны с гнойным тромбофлебитом сосудов
брыжейки
и пилефлебитом (воспаление полой вены).
Хронический
аппендицит
Развивается после
перенесенного острого аппендицита,Характеризуется
склеротическими и атрофическими
процессами,
лимфогистиоцитарной инфильтрацией.
Воспалительные
заболевания кишечника
Болезнь Крона
•В
развитии играет роль наследственная
предрасположенность.
Болезнь
возникает преимущественно у молодых,
хотя может
встречаться в любом возрасте.Могут
поражаться любые отделы желудочно-кишечного
тракта, но наиболее характерная
локализация илеоцекальная
область (старое название болезни
«терминальный
илеит»)-Часто
сопровождается внекишечными проявлениями:
артритами,
склерозирующим холангитом, разнообразными
кожными проявлениями и пр.
Морфологическая
характеристика.
В
стенке кишки развивается хроническое
воспаление, захватывающее
все слои стенки.Более
чем в половине случаев образуются
неспецифические
гранулемы без некроза (напоминают
саркоидные),
выражен фиброз подслизистого слоя.Типично
скачкообразное поражение кишки:
пораженные
участки кишки чередуются с нормальными.Характерно
утолщение стенки пораженного сегмента
кишки
с сужением просвета.
• Глубокие
щелевидные поперечные и продольные
язвы; отек
подслизистого слоя сохранившихся
участков
кишки
с выбуханием покрывающей их слизистой
оболочки,
что придает ей вид булыжной мостовой.
Осложнения.
Диарея, синдром
мальабсорбции.
Кишечная
непроходимость (вследствие рубцового
сужения).Свищи
— межкишечные, кишечно-пузырные,
кишечно-влагалищные,
наружные и пр.
Примерно у 3 %
больных развивается рак кишки.
Неспецифический
язвенный колит
Этиология
неизвестна.Может иметь
семейный характер.Встречается в
любом возрасте, чаще молодом.
Часты
внекишечные проявления: артриты, ирит
и эписклерит,
склерозирующий холангит, заболевания
кожи.
Морфологическая
характеристика.
Изменения
ограничены толстой кишкой (в подавляющем
большинстве случаев); прямая кишка
вовлекается в
процесс у всех больных; может быть
поражена вся толстая
кишка.Воспаление
и изъязвления ограничены слизистой
оболочкой
и подслизистым слоем; характерны
крипт-абсцессы
(скопление полиморфно-ядерных лейкоцитов
в криптах кишки).Изъязвления
могут быть обширными с сохранением
лишь
небольших участков слизистой оболочки,
которые
образуют «псевдополипы».Макроскопически
слизистая оболочка кишки обычно красная
с гранулированной поверхностью.
Осложнения.
Токсический
мегаколон — состояние, при котором
отмечается
значительное расширение кишки.
Перфорация кишки.
У 5 — 10 % больных
развивается рак кишки.
Псевдомембранозный
колит
Вызывается
энтеротоксином, вырабатываемым
Clostridium
difficile
(обычный компонент кишечной микрофлоры).Возникает
(чаще всего) после лечения антибиотиками
широкого
спектра действия.
• Проявляется
выраженной интоксикацией, диареей.
Морфологическая
характеристика.
На
поверхности слизистой оболочки толстой
кишки появляются
ограниченные сероватые бляшки.Микроскопическая
картина: в
участках поражения
определяются слизисто-некротические
массы
(иногда с примесью фибрина), пронизанные
лейкоцитами,
прикрепленные к участкам повреждения
и
изъязвления слизистой оболочки.
Прилежащие участки
слизистой обычно выглядят нормальными.
• В
стенке кишки — выраженный отек.
Ишемический
колит
Развивается
преимущественно у пожилых людей.Связан
со склерозом сосудов стенки кишки,
возникающим при атеросклерозе, сахарном
диабете и других заболеваниях,
сопровождающихся артериосклерозом.
Морфологическая
характеристика.
• Сегментарный
характер поражения, чаще вовлекается
область
селезеночного изгиба ободочной кишки.
Макроскопическая
картина: изъязвления,
псевдополипы,
фиброз стенки.
Микроскопическая
картина: изъязвления
выполнены
грануляционной тканью, окружающей пучки
мышечной
пластинки и распространяющейся в
подслизистый слой.
Определяется большое количество
гемосидерина; в просвете
мелких сосудов —
гиалиновые
тромбы, могут встречаться
крипт-абсцессы. На поверхности экссудат
из фибрина и
полиморфно-ядерных лейкоцитов, в острую
фазу — некроз слизистой
оболочки.
В
исходевозникает
выраженный склероз собственной
пластинки слизистой оболочки.
Осложнения:
° кровотечение;
° перфорация,
перитонит.
ВОПРОСЫ
В результате
воздействия экзогенных
канцерогенов
возникает обычно рак желудка «кишечного»
типа. Развитие рака «диффузного» типа
в большей мере связана с индивидуальными
генетическими особенностями организма.
В развитии рака желудка велика роль
предраковых
состояний
(заболеваний, при которых риск
развития рака повышен) и предраковых
изменений (гистологической
«ненормальности» слизистой оболочки
желудка). К предраковым состояниям
желудка относят хронический
атрофический гастрит, пернициозную
анемию (при
ней постоянно развивается атрофический
гастрит), хроническую
язву желудка, аденомы (аденоматозные
полипы) желудка, культю желудка
(последствия резекции желудка и
гастроэнтеростомии), болезнь
Менетрие.
К предраковым изменениям слизистой
оболочки желудка относят кишечную
метаплазию и тяжелую дисплазию.
Морфогенез и
гистогенез
рака желудка выяснены недостаточно.
Безусловное значение для развития
опухоли имеет перестройка слизистой
оболочки желудка, наблюдаемая при
предраковых состояниях. Эта перестройка
сохраняется и при раке, что позволяет
говорить о так называемом фоне,
или профиле, ракового желудка.
Морфогенез
рака желудка находит определенное
объяснение в дисплазии и кишечной
метаплазии эпителия слизистой оболочки
желудка.
Дисплазией
эпителия
называют замещение части эпителиального
пласта пролиферирующими недифференцированными
клетками с различной степенью атипизма.
Различают несколько степеней дисплазий
слизистой оболочки желудка, при этом
тяжелая степень дисплазии близка
неинвазивному раку.
Кишечную
метаплазию
эпителия слизистой оболочки желудка
рассматривают как один из главных
факторов риска рака желудка, особенно
велико значение неполной кишечной
метаплазии с секрецией клетками
сульфомуцинов, которые способны
абсорбировать канцерогены-мутанты. В
очагах кишечной метаплазии появляются
диспластические изменения, изменяются
антигенные свойства клеток (появляется
раково-эмбриональный антиген), что
свидетельствует о снижении уровня
клеточной дифференцировки.
Таким образом, в
морфогенезе рака желудка важную роль
играет дисплазия
как неметаплазированного
(ямочного, шеечного), так и метаплазированного
эпителия
(кишечного типа). Вместе с тем нельзя
исключить возможность развития рака
желудка de
novo,
т. е. без предшествующих диспластических
и метапластических изменений.
Гистогенез
различных гистологических типов рака
желудка, вероятно, общий. Опухоль
возникает из единого источника—камбиальных
элементов и клеток-предшественников
в очагах дисплазии и вне их.
Классификация.
Клинико-анатомическая классификация
рака желудка учитывает локализацию
опухоли, характер ее роста, макроскопическую
форму рака и гистологический тип.
В зависимости от
локализации рака в том или ином отделе
желудка различают 6 его видов: пилорический
(50%), малой
кривизны тела с переходом на стенки
(27%), кардиальный
(15%), большой
кривизны
(3%), фундальный
(2%) и тотальный
(3%). Мультицентрический рак желудка
встречается редко. Как видно, в 3/4 случаев
рак локализуется в пилорическом отделе
и на малой кривизне желудка, что имеет
несомненное диагностическое значение.
В зависимости от
характера роста выделяют следующие
клинико-анатомические формы рака
желудка.
1.
Рак с
преимущественно экзофитным экспансивным
ростом: 1)
бляшковидный рак; 2) полипозный рак (в
том числе развившийся из аденоматозного
полипа желудка); 3) фунгозный (грибовидный)
рак; 4) изъязвленный рак (злокачественные
язвы); а) первично-язвенный рак желудка;
б) блюдцеобразный рак (рак-язва); в) рак
из хронической язвы (язва-рак).
2.
Рак с
преимущественно эндофитным инфильтрирующим
ростом: 1)
ин-фильтративно-язвенный рак; 2) диффузный
рак (с ограниченным или тотальным
поражением желудка).
3.
Рак с экзоэндофитным, смещанным,
характером роста:
переходные формы.
Руководствуясь
особенностями микроскопического
строения, различают следующие
гистологические типы рака желудка:
аденокарциному
(тубулярную, папиллярную, муцинозную),
недифференцированный
(солидный, скиррозный, перстневидно-клеточный),
плоскоклеточный,
железисто-плоскоклеточный
(аде-ноканкроид) и неклассифицируемый
рак.
Патологическая
анатомия.
Бляшковидный
рак (уплощенный,
поверхностный, стелящийся). Опухоли
находят чаще в пилорическом отделе, на
малой или большой кривизне в виде
небольшого, длиной 2—3 см, бляшковидного
утолщения слизистой оболочки. Подвижность
складок слизистой оболочки в этом
месте несколько ограничена, хотя опухоль
редко прорастает подслизистый слой.
Гистологически бляшковидный рак обычно
имеет строение аденокарциномы, реже —
недифференцированного рака.
Полипозный рак.
Он имеет вид узла с ворсинчатой
поверхностью диаметром 2—3 см, который
располагается на ножке. Ткань опухоли
серо-розоватая или серо-красная, богата
кровеносными сосудами. При микроскопическом
исследовании чаще обнаруживают
аденокарциному, иногда — недифференцированный
рак.
Фунгозньш
(грибовидный) рак.
Имеет вид узловатого, бугристого (реже
с гладкой поверхностью) образования,
сидящего на коротком широком основании.
На поверхности опухолевого узла нередко
встречаются эрозии, кровоизлияния или
фибринозно-гнойные наложения. Опухоль
мягкая, серо-розовая или серо-красная,
хорошо отграничена.
Изъязвленный
рак. Он
объединяет различные по генезу
злокачественные изъязвления желудка,
к которым относят первично-язвенный
рак, блюдцеобразный рак (рак-язва) и рак
из хронической язвы (язва-рак).
Первично-язвенный
рак желудка
мало изучен. Обнаруживают его редко. К
этой форме относятся экзофитный рак с
изъязвлением в самом начале его
развития (бляшковидный рак), образованием
острой, а затем хронической раковой
язвы, которую трудно отличить от
язвы-рака. При микроскопическом
исследовании чаще обнаруживается
недифференцированный рак. Блюдцеобразный
рак (рак-язва)
— одна из самых частых форм рака желудка.
Возникает при изъязвлении экзофитно
растущей опухоли (полипозный или
фунгозный рак) и представляет собой
округлое образование, достигающее
иногда больших размеров, с валикообразными
белесоватыми краями и изъязвлением в
центре. Дном язвы могут быть соседние
органы, в которые опухоль врастает.
Гистологически чаще представлен
аденокарциномой, реже — недифференцированным
раком. Язва-рак
развивается из хронической язвы желудка,
поэтому она встречается там, где обычно
локализуется хроническая язва, т. е. на
малой кривизне. Отличают язву-рак от
блюдцеобразного рака признаки хронической
язвы: обширное разрастание рубцовой
ткани, склероз и тромбоз сосудов,
разрушение мышечного слоя в рубцовом
дне язвы и утолщение слизистой оболочки
вокруг язвы. Эти признаки остаются при
малигнизации хронической язвы. Особое
значение придают тому факту, что при
блюдцеобразном раке мышечный слой
сохраняется, хотя он и бывает инфильтрирован
опухолевыми клетками, а при язве-раке
— разрушается рубцовой тканью. Опухоль
растет преимущественно экзофитно
в одном из краев язвы или вдоль всей ее
окружности. Чаще имеет гистологическое
строение аденокарциномы, реже —
недифференцированного рака.
Инфильтративно-язвенный
рак. Эту
форму характеризуют выраженная
канкрозная инфильтрация стенки и
изъязвление опухоли, которые во
временной последовательности могут
конкурировать:
в одних случаях
это позднее изъязвление массивных
эндофитных карцином, в других —
эндофитный рост опухоли из краев
злокачественной язвы. Поэтому морфология
инфильтративно-язвенного рака необычайно
разнообразна — это небольшие язвы
различной глубины с обширной инфильтрацией
стенки или огромные изъязвления с
бугристым дном и плоскими краями. При
гистологическом исследовании
обнаруживается как аденокарцднома,
так и недифференцированный рак.
Диффузный рак.
Опухоль растет эндофитно в слизистом,
подслизистом и мышечном слоях по ходу
соединительнотканных прослоек. Стенка
желудка при этом становится утолщенной,
плотной, белесоватой и неподвижной.
Слизистая оболочка утрачивает свой
обычный рельеф: поверхность ее неровная,
складки неравномерной толщины, нередко
с мелкими эрозиями. Поражение желудка
может быть ограниченным или тотальным.
По мере роста опухоли стенка желудка
иногда сморщивается, размеры его
уменьшаются, просвет суживается.
Диффузный рак обычно представлен
вариантами недифференцированной
карциномы.
Переходные формы
рака. Это
либо экзофитные карциномы, которые
приобрели на определенном этапе
развития выраженный инфильтрирующий
рост, либо эндофитный, но ограниченный
небольшой территорией рак с тенденцией
к интрагастральному росту, либо, наконец,
две (иногда и больше) раковые опухоли
разной клинико-анатомической формы в
одном и том же желудке.
Гистологические
типы рака желудка отражают структурные
и функциональные особенности опухоли.
Аденокарцинома,
которая встречается очень часто при
экзофитном росте опухоли, может быть
тубулярной,
папиллярной и муцинозной,
причем каждая из разновидностей
аденокарциномы— дифференцированной,
умеренно дифференцированной и
малодифференцированной.
Характерный для эндофитного роста
опухоли недифференцированный
рак.
представлен несколькими вариантами —
солидный,
скиррозный,
перстневидно-клеточный.
Редко встречаются плоскоклеточньш.
яселезисто-плоскоклеточный
(аденоканкроид) и неклассифицируемый
типы рака желудка.
Кроме Международной
гистологической классификации, рак
желудка подразделяют по характеру
строения на кишечный и диффузный типы.
Кишечный тип рака желудка представлен
железистым эпителием, сходным с
цилиндрическим эпителием кишечника
со слизистой секрецией. Диффузный тип
рака характеризуется диффузной
инфильтрацией стенки желудка мелкими
клетками, содержащими и не содержащими
слизь и формирующими кое-где железистые
структуры.
Метастазы
Лимфогенный путь
метастазирования играет основную роль
в распространении опухоли и клинически
наиболее важный. Особое значе ние имеют
метастазы в регионарные лимфатические
узлы, расположенные вдоль малой и
большой кривизны желудка. В отдаленных
лимфатических узлах метастазы появляются
как ортоградным (по току лимфы), так и
ретроградным (против тока лимфы) путем.
К ретроградным лимфогенным метастазам,
имеющим важное диагностическое значение
при раке желудка, относятся метастазы
в надключичные лимфатические узлы,
обычно левые («вирховские метастазы»,
или «вирховская железа»), в лимфатические
узлы параректальной клетчатки
(«шницлеровские метастазы»). Классическим
примером лимфогенных ретроградных
метастазов рака желудка является так
называемый крукенбергский
рак яичников.
Как правило, метастатическое поражение
касается обоих яичников, которые
резко увеличиваются, становятся
плотными, белесоватыми. Лимфогенные
метастазы появляются в легких, плевре,
брюшине.
Карциноматоз
брюшины —
частый спутник рака желудка; при этом
лимфогенное распространение рака по
брюшине дополняется имплантационным
путем.
Брюшина становится усеянной различной
величины опухолевыми узлами,
сливающимися в конгломераты, среди
которых замурованы петли кишечника.
Нередко при этом в брюшной полости
появляется серозно-или
фибринозно-геморрагический выпот (так
называемый канкрозный перитонит).
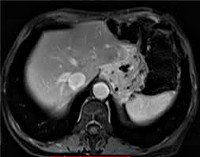
Гематогенные
метастазы, распространяясь по системе
воротной вены, поражают прежде всего
печень, где они обнаруживаются в 1/3—1/2
случаев рака желудка. Это единичные
или множественные узлы различной
величины, которые в ряде случаев почти
полностью вытесняют ткань печени. Такая
печень с множественными метастазами
рака достигает иногда огромных размеров
и массы 8—10 кг. Метастатические узлы
подвергаются некрозу и расплавлению,
являясь иногда источником кровотечения
в брюшную полость или перитонита.
Гематогенные метастазы встречаются в
легких, поджелудочной железе, костях,
почках, надпочечниках. В результате
гематогенного метастазирования рака
желудка возможен милиарный карциноматоз
легких и плевры.
Осложнения.
Выделяют две группы осложнений рака
желудка: первые связаны с вторичными
некротическими и воспалительными
изменениями опухоли, вторые — с
прорастанием рака желудка в соседние
органы и ткани и метастазами.
В результате
вторичных некротических изменений и
распада карциномы возникают перфорация
стенки, кровотечение, перитуморозное
(периульцерозное) воспаление,
вплоть до развития флегмоны
желудка.
Прорастание рака
желудкав ворота печени или головку
поджелудочной железы со сдавлением
или облитерацией желчных протоков и
воротной вены ведет к развитию желтухи,
портальной гипертензии, асцита.
Врастание опухоли в поперечную ободочную
кишку или’корень брыжейки тонкой кишки
ведет к ее сморщиранию, сопровождается
кишечной
непроходимостью.
При врастании кардиального рака в
пищевод нередко происходит сужение
его просвета. При пилорическом раке,
как и при язве желудка, также возможен
стеноз
привратника
с резким расширением желудка и
характерными клиническими проявлениями,
вплоть до «желудочной тетании».
Прорастание рака в диафрагму нередко
может сопровождаться обсеменением
плевры,
развитием геморрагического
или фибринозно-геморрагического
плеврита.
Прорыв опухоли через левый купол
диафрагмы приводит к эмпиеме
плееры.
Частым осложнением
рака желудка является истощение,
генез которого сложен и определяется
интоксикацией, пептическими нарушениями
и алиментарной недостаточностью.
Соседние файлы в предмете Патологическая анатомия
- #
- #
- #
- #