Классификация при раке желудка
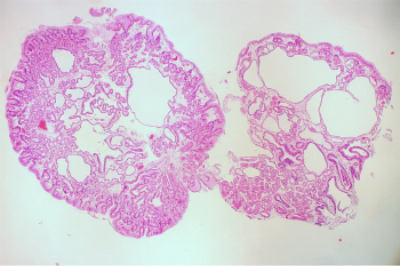

Рак желудка — это злокачественная опухоль, развивающаяся из эпителиальных клеток слизистой оболочки органа. Образуется в результате бесконтрольного деления клеток, ДНК которых подверглась мутации.
Аденокарцинома является одним из самых распространенных в современном мире онкологических заболеваний, наряду с раком легких, груди, кишечника и простаты. Несмотря на то, что имеется устойчивая тенденция к снижению заболеваемости, каждый год в мире регистрируется около 1 миллиона заболевших этим серьезным недугом.
В России злокачественные новообразования желудка находятся на втором месте в структуре онкологической смертности, уступая раку легких у мужчин и раку груди у женщин. Ежегодно регистрируют до 38 тысяч новых случаев заболевания.
Причины возникновения болезни у женщин и мужчин
Точная причина возникновения онкологических заболеваний не установлена. На сегодняшний день в научном мире за основу принята мутационная теория развития рака: в результате воздействия ряда внешних и внутренних факторов происходит генетический сбой в здоровой клетке, и образовавшаяся клетка‒мутант начинает бесконтрольно делиться.
В основе патологического процесса лежит несостоятельность иммунной системы, из-за чего измененные клетки не удаляются из организма и начинают усиленно размножаться, образуя опухоль.
Рак желудка, как и другие разновидности онкологической патологии, не относится к инфекционным заболеваниям, поэтому не представляет опасности для окружающих.
Факторы риска (предрасполагающие факторы):
- Генетическая предрасположенность (рак желудка в анамнезе у ближайших родственников)
- Фоновые (предопухолевые) патологии желудка (язвенная болезнь, полипоз, гипертрофический и ахилический гастрит)
- Нерациональное, нерегулярное и некачественное питание с преобладанием соленой, жирной, жареной, копченой, крахмалистой пищи и недостатком растительных, кисломолочных и цельнозерновых продуктов
- Неблагоприятная экологическая обстановка, некачественная питьевая вода с повышенным содержанием солей
- Радиоактивное излучение
- Производственная вредность, неблагоприятные условия труда
- Длительный стресс
- Курение, алкоголизм
- Бесконтрольный прием медикаментов
Все эти факторы, особенно при совокупном воздействии, увеличивают риск возникновения заболевания.
Группа риска по раку желудка
К особой группе риска относятся:
- лица с отягощенным наследственным анамнезом;
- пациенты с хроническими заболеваниями ЖКТ (гастрит, особенно атрофический; язвенная болезнь; аденоматозые полипы; кишечная метаплазия; пищевод Баретта).
Такие пациенты должны проходить регулярное гастроскопическое обследование с обязательной гистологией патологических участков (не реже 1 раза в год).
Мужчины больше, чем женщины, предрасположены к возникновению заболевания. Среди мужского населения болезнь встречается в 1,7 раза чаще. Достоверная причина этого не известна, но предполагается, что распространенность вредных привычек среди мужчин приводит к повышенному риску заболевания.
Наследственность как фактор риска
Наследственным путем передается не само заболевание, а предрасположенность к нему, связанная с определенными мутациями генов, которые повышают риск развития онкологического процесса.
Рак желудка, возникший в возрасте до 40 лет (диффузный рак), определенно связан с генетическими мутациями и имеет наследственный характер. Заболевание протекает агрессивно и быстро прогрессирует. Поэтому следует в обязательном порядке провести генетический анализ на заболевание у ближайших родственников.
В онкологии существует принцип: если у кого-то в семье был выявлен рак какой-либо локализации, то родственникам необходимо тщательно проверить этот орган на 10 лет раньше, чем был установлен диагноз заболевшего.
Возрастные особенности заболевания
Рак может развиться абсолютно в любом возрасте, включая детский, однако после 50‒55 лет риск возникновения злокачественных новообразований желудка значительно возрастает. Пик заболеваемости приходится на 65‒75 лет.
Классификация рака желудка по стадиям:
- Нулевая стадия (предрак) – опухоль еще не сформирована, но клетки уже подверглись мутации. Клинические проявления отсутствуют, поэтому обнаружение заболевания на данном этапе – это большая редкость.
- 1 стадия – опухоль формируется в слизистом или подслизистом слое, размеры ее небольшие ‒ до 2 см, возможно проникновение в 1‒2 лимфатических узла. Регионарные метастазы отсутствуют. На этой стадии болезнь выявляется крайне редко, так как симптомы практически отсутствуют или являются неспецифичными: слабость, быстрая утомляемость, диспепсические явления, которым больные не придают особого значения.
- 2 стадия – опухоль проникает в мышечную оболочку стенок желудка, поражает регионарные лимфатические узлы. Отдаленных метастазов нет. Симптоматика также слабо выражена и списывается на погрешность в питании: тошнота, рвота, тяжесть в желудке. Усиливается чувство недомогания и беспричинной слабости.
- 3 стадия – опухоль прорастает во все слои стенок желудка, поражает регионарные и отдаленные лимфоузлы. Больного беспокоят боли разной степени выраженности, учащаются приступы тошноты, появляется рвота с примесью крови или «кофейной гущей», наблюдается нарушение акта глотания (дисфагия), дегтеобразный стул (мелена). Усиливается слабость, больной интенсивно худеет, теряет аппетит.
- 4 стадия – опухоль интенсивно разрастается, раковые клетки распространяются по всему организму, поражаются лимфоузлы, наблюдаются множественные метастазы в отдаленных органах (легкие, печень, яичники, головной мозг). Симптомы становятся ярко выраженными. Боли усиливаются. Появляются желудочно-кишечные кровотечения, которые часто требуют неотложного хирургического вмешательства. Может развиться кишечная непроходимость. Нарастают симптомы интоксикации. Прогрессирует кахексия (истощение).
Читайте также: формы и виды рака желудка
Классификация TNM
Чаще всего для классификации заболевания применяется TNM система (опухоль‒узел‒метастаз).
Классификация описывает:
- Т ‒ величину и распространенность основной опухоли;
- N – степень поражения лимфатической системы;
- М ‒ наличие метастазов.
Т 1 ‒ опухоль растет в пределах слизистой оболочки и подслизистого слоя
Т 2 ‒ опухоль распространяется на мышечный и субсерозный слой
Т 3 ‒ прорастание в субсерозную (поверхностную) оболочку желудка, без инвазии в соседние структуры
Т 4 ‒ полное прорастание в оболочку стенки желудка и распространение на соседние структуры (селезенка, печень, диафрагма, поджелудочная железа, почка, забрюшинное пространство)
N 0 ‒ признаки поражения регионарных узлов отсутствуют
N 1 ‒ метастазы обнаруживаются в 1‒2 регионарных лимфатических узлах
N 2 ‒ метастазы в 3‒6 лимфатических узлах
N 3 ‒ метастазы более, чем в 7 лимфатических узлах
М 0 ‒ нет метастазов в отдаленных органах
М 1 ‒ определяются метастазы в отдаленных органах
Прогноз продолжительности жизни при раке желудка
Злокачественная опухоль развивается в течение долгого времени, никак себя не проявляя. От момента возникновения патологического процесса до появления первых симптомов, может пройти более 10 лет.
Успех в лечении достигается только в результате своевременной диагностики. Индивидуальная биология опухоли отличается в каждом конкретном случае, поэтому лишь начав лечение, можно сделать выводы о дальнейшей его эффективности.
Очень важно добиться контроля над болезнью. Даже при запущенных формах заболевания, применяя современные методики лечения, можно получить стойкую ремиссию, тем самым значительно продлить жизнь и улучшить ее качество.
Прогноз при заболевании серьезный и зависит от множества факторов. Существуют усредненные статистические данные по продолжительности жизни в зависимости от стадии заболевания:
- 1 стадия ‒ более 80% больных излечиваются, возвращаясь к нормальной жизни;
- 2 стадия ‒ длительная ремиссия достигается в 60‒70% случаев;
- 3 стадия ‒ пятилетняя выживаемость менее 40%;
- 4 стадия ‒ пятилетняя выживаемость менее 10%.
По мере своего роста опухоль проникает в лимфатический аппарат желудка и кровеносные сосуды, начинает распространяться в виде метастазов. На фазе метастатического процесса рак наиболее трудно поддается лечению.
Пятилетняя выживаемость достигается в 20‒50% случаев и зависит от распространенности процесса, чувствительности опухоли к проводимой терапии, возраста и общего состояния пациента.
Смерть наступает от сильнейшей раковой интоксикации, которая сопровождается крайним истощением организма (кахексией) и от осложнений (профузное желудочно-кишечное кровотечение, перитонит, инфекции).
Психологические аспекты заболевания
В последнее время большое внимание уделяется психологическим предпосылкам развития онкологических заболеваний (психосоматика). Согласно научным исследованиям, к повышенному риску заболевания приводят подавленные обиды, гнев, конфликты, неприязнь к себе и к миру, негативные эмоции, которые разрушают организм изнутри.
Большинство врачей сходятся во мнении, что необходимо лечить не только тело, но и душу. Психологический настрой и душевное состояние больного, оказывают огромное влияние на течение заболевания и его исход.
Поэтому пациенту со злокачественным новообразованием очень важна поддержка родственников и собственная вера в успешное избавление от болезни.
Рак желудка является одним из самых распространенных онкологических заболеваний человечества. Онкологический процесс охватывает слизистый слой стенок органа, а в последующем переходит в глубь органа. Образование метастаз при раке желудка наблюдают у 80% пациентов, по этой причине рак желудка отличается тяжелым течением и высокой смертностью.
Статистика заболеваемости
Рак желудка — опухоль злокачественного характера, которая развивается из эпителия слизистой оболочки желудка, после чего образование распространяется в глубь органа и вдоль его стенок. Является одной из самых распространенных онкоопухолей у человека и уступает лишь раку легких у мужчин и раку молочной железы у женщин. В России ежегодно диагностируется порядка 38 000 случаев онкологии этого органа и более 33 000 пациентов погибают от этого заболевания. Мужчины болеют в 3 раза чаще женщин. Возрастной рубеж 40-65 лет.

Классификация злокачественных опухолей желудка: виды, формы и типы
В основном новообразование локализуется:
- в пилорическом и антральном отделах, до 70% от всех случаев;
- в области малой кривизны порядка 15%;
- кардиальном отделе 10%;
- наименьшее количество опухолей образовывается на задней или передней стенке желудка, всего 2-5%.
Стоит отметить! Известная бактерия Helicobacter Pylori выявляется в 90% случаев, что дает предположение о ее причастии в перерождении нормальных клеток в раковые.
В клинической практике и при описании результатов научных исследований применяют следующие классификации рака желудка:
- Классификация МКБ-О
- Международная гистологическая классификация (ВОЗ 2010)
- Гистологическая классификация рака желудка по Lauren (1965)
- Макроскопическая классификация рака желудка R. Bormann
- Международная классификация по системе TNM
- Стадии рака желудка.
Классификация МКБ-О
- C16.0 Злокачественное новообразование желудка (ЗНО) кардии.
- C16.1 ЗНО дна желудка.
- C16.2 ЗНО тела желудка.
- C16.3 ЗНО преддверия привратника.
- C16.4 ЗНО привратника.
- C16.5 ЗНО малой кривизны желудка неуточнённой части.
- C16.8 ЗНО большой кривизны желудка неуточнённой части.
- C16.8 Поражение желудка, выходящее за пределы вышеуказанных областей.
- C16.9 ЗНО желудка неуточнённой локализации.
Международная гистологическая классификация (ВОЗ 2010):
- Папиллярная аденокарцинома.
- Тубулярная аденокарцинома:
- высокодифференцированная;
- умеренно дифференцированная.
- Низкодифференцированная аденокарцинома.
- Муцинозная аденокарцинома.
- Перстневидноклеточная аденокарцинома.
- Железистоплоскоклеточный рак.
- Плоскоклеточный рак.
- Карциносаркома.
- Хориокарцинома.
- Недифференцированный рак.
- Другие формы рака.
Гистологическая классификация рака желудка по Lauren
В 1965 году Р. Lauren предложил упрощённую классификацию, которая основана на биологической активности и гистеогенезе опухоли.
Выделил всего три типа:
- кишечный тип. Строение онкоопухоли сходно с раком кишечника, характерны отчетливые железистые структуры. которые состоят из высокодифференцированного цилиндрического эпителия с развитой щёточной каёмкой;
- диффузный тип рака. Распространённость 33%, главное отличие, имеет слабое сцепление между клетками, которые вследствие деления прорастают в соседние органы и стенки желудка. Характерен агрессивным течением и быстрым метастазированием, диагностируется поздно, чаще у женщин молодого возраста, имеет неблагоприятный прогноз в лечении.
- смешанный тип: совмещение кишечного и диффузного типов опухоли.
Макроскопическая классификация рака желудка R.Bormann
- Тип 0 – поверхностные плоские опухоли:
- 0 — 1 тип — выбухающий, характерен полиповидными образованиями, выступающими над поверхностью слизистой желудка, минимум на пол сантиметра с широким основанием, имеющим, не выраженную, короткую ножку и плоскую или втянутую верхушку;
- 0 — 2 тип — поверхностный. Характеризуется плоским, ригидным участком со сглаженными складками. В зависимости от того выступает над поверхностью опухоль или наоборот, имеет небольшое углубление до пяти миллиметров. Выделяют 3 подтипа: приподнятый, плоский, вдавленный или углубленный.
- 0 — 3 тип — подрытый или язвенный вид. Напоминает плоскую с большим углублением язву, более пяти миллиметров и имеет приподнятые края.
- Тип 1 — грибовидный или полиповидный тип. Выступает в полость желудка, имеет чёткое очертание, располагается на широком основании или тонкой ножке, характерен экзофитный рост. Для грибовидной формы злокачественного образования характерен медленный рост и позднее метастазирование. Преимущественная локализация в антральной части;
- Тип 2 — язвенный с чётко очерченными краями. Имеет блюдцеобразную форму с приподнятыми краями и углублением посередине. Как и в первом типе, характерен экзофитный рост, чёткие границы и позднее метастазирование. Располагается чаще степени в большой кривизне;
- Тип 3 — язвенно — инфильтративное образование. Не имеет чётких границ, имеет вид изъявлений. Характерен инфильтративный рост;
- Тип 4 — диффузно — инфильтративный (linitisplastica). Представляет собой смешанный тип, распространяется в подслизистой и слизистой оболочке желудка с мелкими изъявлениями или без них. На поздних стадиях образовывая диффузно-циркулярное утолщение.
- Тип 5 — неклассифицируемые опухоли.
Стоит отметить! На первый и второй тип припадает 40% всех раковых образований желудка, на третий и четвёртый, соответственно 60%.
Международная классификация по системе TNM
Первичная опухоль желудка обозначается знаком — Т:
- Тх — для оценки опухоли недостаточно данных;
- Т0 — первичная опухоль не определяется;
- Tis — преинвазивная карцинома;
- Т1 — опухоль проникает до подслизистого слоя стенки желудка;
- Т2 — проникает в мышечную пластину или субсерозный слой;
- Т2а — инфильтрация мышечной пластинки;
- Т2в — инфильтрация субсерозного слоя;
- Т3 — прорастает в серозную оболочку, не задевает соседние ткани;
- Т4 — новообразование распространилось на соседние органы и ткани.
Знаком N обозначаются лимфатические узлы и их поражение метастазами:
- Nх — данных для оценки регионарных лимфатических узлов недостаточно;
- N0 — признаков метастазирования не имеется;
- N1 — в 1- 6 лимфоузлах наблюдается наличие метастаз;
- N2 — опухоль метастазировала в 7-15 лимфоузлов;
- N3 — метастазы поразили более чем 15 лимфатических узлов.
Знаком М обозначают наличие отдалённых метастаз:
- Мх — данных для оценки недостаточно;
- М0 — метастазы не обнаружены;
- М1 — есть отдалённые метастазы.
Знаком G определяют степень злокачественности образования:
- Gх — оценка невозможна, в связи с недостающими данными;
- G1 — низкая степень злокачественности;
- G2 — средняя степень;
- G3 — высокий уровень злокачественности;
- G4 — недифференцированная опухоль.
Группировка по стадиям
| Стадия 0 | Tis | N0 | M0 |
| Стадия 1А | T1 | N0 | M0 |
| Стадия 1В | T2 | N0 | M0 |
| T1 | N1 | M0 | |
| Cтадия II А | T3 | N0 | M0 |
| T2 | N1 | M0 | |
| T1 | N2 | M0 | |
| Стадия IIВ | T4a | N0 | M0 |
| T3 | N1 | M0 | |
| T2 | N2 | M0 | |
| T1 | N3 | M0 | |
| Стадия IIIA | T4a | N1 | M0 |
| T3 | N2 | M0 | |
| T2 | N3 | M0 | |
| Стадия IIIB | T4b | N0, N1 | M0 |
| T4a | N2 | M0 | |
| T3 | N3 | M0 | |
| Стадия IIIC | T4b | N2, N3 | M0 |
| T4a | N3 | M0 | |
| Стадия IV | Любое T | Лобое N | M1 |
Стадии рака желудка
Ещё одним видом классификации является определение стадии распространения заболевания:
- 0 стадия — рак не распространяется за пределы слизистой оболочки и имеет все шансы на благоприятный исход лечения при своевременной диагностике;
- 1 стадия — опухоль поражает слизистый слой, проникая в подслизистый, возможно в мышечные слои стенок желудка. Допустимо поражение нескольких лимфатических узлов (не всегда). Пятилетняя выживаемость на 1 стадии составляет 80 % пациентов;
- 2 стадия — новообразование поражает мышечный, субсерозный, а иногда и серозный слой желудка, поражены регионарные лимфоузлы, до 15 штук. Прогноз на выздоровления существенно снижается и составляет не более 40%;
- 3 стадия — злокачественная опухоль проникает сквозь всю стенку желудка, поражает множество лимфоузлов. Прогноз неблагоприятный, выживаемость не более 20%;
- 4 стадия — последняя, самая запущенная форма. Опухоль заполняет собой желудок, поражает лимфоузлы, соседние ткани и метастазирует в отдалённые органы. Выживаемость не превышает 5%, лечение рака желудка носит паллиативный характер, то есть для поддержания жизнедеятельности пациента.
Стоит отметить! Классификация рака желудка играет значительную роль в сегодняшнем лечении онкологии. Правильное определение типа опухоли, существенно облегчает задачу врача в назначении необходимой, адекватной терапии, а соответственно повышает шансы больного на излечение.
Информативное видео
Будьте здоровы!
Автор: Иванов Александр Андреевич, врач общей практики (терапевт), медицинский обозреватель.
Злокачественные опухоли классифицируются по разным критериям: форме, гистологии, локализации, распространенности. Разделение рака на типы позволяет спланировать правильную тактику лечения опухоли и получить максимально высокие результаты.
Содержание:
- Виды рака желудка по типу роста опухоли
- Виды рака желудка по гистологическому типу
- Виды рака желудка по степени дифференцировки
- Виды рака желудка по локализации опухоли
- Гистологическая классификация рака желудка по Лорен
Виды рака желудка по типу роста опухоли
Классификация рака желудка в зависимости от роста опухоли позволяет подобрать наиболее эффективное лечение рака желудка за границей:
Экзофитный тип:
- полипозные опухоли;
- бляшковидные;
- изъязвленные (блюдцеобразный, первично-язвенный, рак, который развивается из хронической язвы);
- грибовидные.
 Бляшковидные образования имеют вид небольшого участка, у которого уплощены желудочные складки, при этом участок немного выступает в просвет желудка. По гистологическому признаку такой рак относится к недифференцированному или аденокарценоме желудка, поражающей слизистую оболочку либо подслизистую основу. Такая патология считается ранней, лечение рака за рубежом на данной стадии будет иметь хороший прогноз.
Бляшковидные образования имеют вид небольшого участка, у которого уплощены желудочные складки, при этом участок немного выступает в просвет желудка. По гистологическому признаку такой рак относится к недифференцированному или аденокарценоме желудка, поражающей слизистую оболочку либо подслизистую основу. Такая патология считается ранней, лечение рака за рубежом на данной стадии будет иметь хороший прогноз.
Грибовидные и полиповидные образования относятся к редким патологиям. Их диагностируют примерно в 3% от общего числа выявленных карцином желудка. Такие опухоли обычно красного цвета, дольчатые, возвышаются над поверхностью, имеют четкие границы. Размер образования может быть разным. Полипозный рак — это образование в виде полипа, имеющего тонкую ножку. Грибовидный рак — это опухоль в виде соцветия цветной капусты с широким основанием. Поверхность таких образований может быть покрыта эрозиями, участками с кровоизлияниями и скоплениями фибрина. Гистологическое строение полиповидного рака — папиллярная аденокарцинома, грибовидного — недифференцированный рак.
Первично-язвенные опухоли изъязвляются с момента появления. Язвы имеют вид бляшковидного очага с язвами и эрозиями. По гистологическому признаку такой рак относится к недифференцированному типу.
Блюдцеподобный рак диагностируется примерно в 30% случаев, имеет вид распавшегося образования экзофитного типа (язва с широким основанием и четкими границами). Гистологическое строение — аденокарцинома.
Рак, который образуется из хронической язвы, когда происходит процесс перерождения доброкачественного образования в злокачественное. По внешнему виду хроническая язва похожа на кратер с плотными краями. Процессу перерождения в рак подвергается один из краев язвы, при этом начинает образовываться экзофитная масса серого цвета, не имеющая границ.
Клиники Израиля точно диагностируют виды рака желудка и разрабатывают лечебную тактику в соответствии с результатами обследования.
Эндофитный тип:
- диффузные образования;
- инфильтративно-язвенные;
- переходный рак.
Диффузный рак встречается в 12-15% случаев (скирр желудка, микропрепарат — опухоль поражает всю стенку желудка в глубину с преобладанием стромы над паренхомой). При эндофитном развитии рака стенки желудка равномерно утолщаются, уплотняются и деформируются. Слои желудка поражаются плотными фиброзными тяжами, поверхность слизистой оболочки покрывается небольшими изъязвленными участками. Диффузный рак развивается по типу скиррозного рака желудка с небольшим количеством опухолевых клеток. По гистологическому типу — недифференцированная карцинома или слизистый рак желудка.
В 50% случаев диагностируется инфильтартивно-язвенный рак, которому свойственно сильное прорастание желудочной стенки опухолью, а также появление эрозий и язв разных размеров и глубины на слизистой. Ткани слизистой, окружающие опухоль, атрофируются и инфильтруются. Желудочная стенка утолщается. Известны случаи, когда образование развивалось до огромных размеров и распространялось на несколько желудочных отделов. Нередко происходит поражение соседних органов. Если больной вовремя не обращается за медицинской помощью, то опухоль метастазирует в отдаленные органы, при этом пациент нуждается в лечении в зависимости от локализации метастатического очага, это может быть, к примеру, лечение рака легких за границей.
Около 10% случаев рака желудка является смешанным или переходным (экзо-эндофитный рак).
Виды рака желудка по гистологическому типу
Выделяют следующие типы рака желудка по гистологическому признаку:
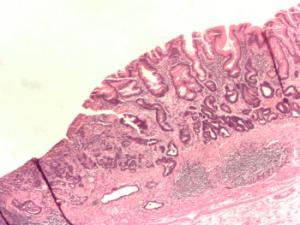 1. Аденокарцинома (встречается в 96% случаев):
1. Аденокарцинома (встречается в 96% случаев):
- тубулярная — тубулярные структуры, которые локализуются в фиброзной строме, в просветах желез образуется слизь, на фоне чего формируются кистозные образования;
- папиллярная (сосочковая) — формируются ворсинки с фиброзной основой;
- муцинозная (слизистый рак) — опухоль содержит внеклеточный муцин в большом количестве (опухоль более чем на 50% состоит из муцина); для клеток характерно беспорядочное расположение, либо они формируют цепочки, окруженные слизистым скоплениями.
В структуру аденокарциномы входят эпителиальные железистые клетки, которые патологически изменяются под влиянием определенных факторов. Опухоль развивается долго, в течение 15-20-ти лет. Метастазирует примерно в 85% случаев и чаще развивается у мужской половины населения. Если аденокарцинома запущена, то удалить ее хирургическим путем не представляется возможным из-за злокачественного поражения органов, тканей, лимфатических узлов, расположенных по соседству с желудком.
2. Недифференцированный рак. Данная форма рака считается наиболее сложной по клинической картине и распространению. Клетки опухоли невозможно дифференцировать. Уже на ранней стадии развития опухоль достигает внушительного размера и может полностью перекрывать просвет желудка. Локализуется в проксимальной области либо полностью поражает желудок. Новообразование развивается в эпителиальных тканях и деформирует ткани, придавая им рыхлую и пористую структуру. Примерно в 75% диагностированных случаев опухоли рецедивируют в виде вторичного рака. Чаще всего происходят метастатические поражения печени, системы кровообращения и лимфосистемы.
3. Плоскоклеточный рак. В структуру опухоли входят клеточные эпителиальные слои, похожие на железистые ткани. Данный тип рака классифицируется на инвазивный (поражаются глубинные слои желудка) и поверхностный (поражаются верхние слои слизистой оболочки). Образования большие, вызывают системное поражение сосудов метастазами.
4. Железисто-плоскоклеточный рак. Опухоль с фрагментами аденокарциномы и типичного плоскоклеточного рака. Характеризуется стремительным развитием и формированием удаленных метастазов. Требует сложного и длительного лечения.
5. Неклассифицируемый рак. Эпителиальные опухоли, которые формируются из плоского многослойного эпителия.
Виды рака желудка по степени дифференцировки
Классификация рака желудка в зависимости от степени дифференцировки:
- высокодифференцированный — в структуру опухолей высокой дифференцировки входят регулярные железистые структуры по типу неопухолевых желез желудка;
- умеренно дифференцированный — характеризуется промежуточным строением между высоко- и низкодифференцированными образованиями;
- низкодифференцированный — отдельные клетки такого рака невозможно распознать.
Виды рака желудка по локализации опухоли
Раковая опухоль может поражать:
- малую кривизну тела с переходом на переднюю и заднюю стенки;
- большую кривизну;
- пилорический отдел;
- кардиальный отдел;
- дно желудка.
Наиболее распространенной локализацией опухоли является малая кривизна, задняя стенка, дистальная треть желудка.
Гистологическая классификация рака желудка по Лорен
Упрощенная классификация желудочного рака Lauren была предложена в 1965 году. В ее основу заложен гистеогенез и биологическая активность опухоли:
-
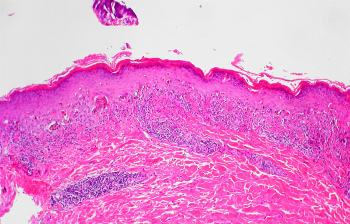 Кишечный тип. По строению опухоль похожа на рак кишечника, состоит из четких железистых структур, включающих высокодифференцированный цилиндрический эпителий с развитыми микроскопическими ворсинками.
Кишечный тип. По строению опухоль похожа на рак кишечника, состоит из четких железистых структур, включающих высокодифференцированный цилиндрический эпителий с развитыми микроскопическими ворсинками. - Диффузный вид. Диагностируется примерно в 30% случаев. Характеризуется слабым клеточным сцеплением. По этой причине клетки после деления начинают прорастать в желудочные стенки и соседние органы. Для диффузного рака свойственно агрессивное течение и быстрое метастазирование. При отдаленных поражениях костной системы требуется срочное лечение рака костей за границей. Данный вид рака чаще диагностируется у женщин в репродуктивном возрасте. При его распространении до поздней стадии возможно метастатическое поражение молочной железы, когда в срочном порядке необходимо проводить лечение рака груди за границей. Прогнозы при запущенном диффузном раке неблагоприятные, но обращение к заграничным специалистам позволит пройти максимально результативное лечение.
- Смешанный тип. Сочетает в себе характеристики диффузного и кишечного рака.
Каждый тип опухоли имеет свои особенности развития, диагностики и лечения. Врачи за границей учитывают все факторы, которые могут повлиять на исход противораковой терапии, и планируют индивидуальное лечение для каждого пациента.


