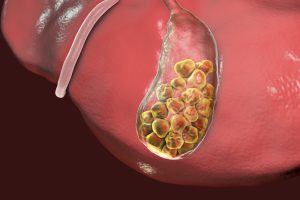
Камни желчного пузыря патологическая анатомия


Патанатомия желчно-каменной болезни
По внешнему виду, форме и цвету камни делятся на следующие 4 группы:
- преимущественно одиночные крупные — яйцевидной формы, круглые или цилиндрические;
- поверхность их гладкая или неровная, напоминающая малину;
- маленькие множественные камни различной формы: круглые, плоские, фасеточные, иногда двояковогнутые или двояковыпуклые, с гладкой поверхностью и зернистые, иногда в виде тутовой ягоды;
- фасетки образуются от давления соприкасающихся поверхностей в тот период, когда консистенция камня еще мягкая;
- по цвету камни бывают темно-бурого цвета;
- камни темного, почти черного цвета, встречающиеся главным образом во внутрипеченочных желчных путях и желчном пузыре;
- так называемый желчный песок, имеющий бледно-желтый цвет, представляющий собой нормальную стадию формирования камней.
Большие камни весят до 50 г. По консистенции камни бывают как очень твердыми (холестериновые и известковые), так и легко расслаивающимися, с большим количеством органического вещества и пигмента. Желчные камни могут состоять из одного холестерина, смеси холестерина и билирубиновой извести, углекислого кальция. Большая часть камней содержит от 64 до 98% холестерина.
Изменения в желчевыводящей системе при желчнокаменной болезни обусловлены воспалением. Большое количество камней в желчном пузыре ведет к атрофии слизистой оболочки и склерозу глубжележащих слоев.
Отмечены следующие изменения в мышечном слое желчного пузыря:
- простая гипертрофия;
- балочное строение желчного пузыря;
- гипотонический желчный пузырь с атрофией мышечного слоя.
К патологоанатомическим изменениям при желчно-каменной болезни относят так называемый земляничный желчный пузырь, или холестероз желчного пузыря. Слизистая желчного пузыря в этих случаях усеяна желто-бурыми очажками холестериновых отложений, образующихся вследствие всасывания жиров слизистой оболочкой желчного пузыря. При исследовании ткани при холестерозе обнаруживаются скопления жировых бляшек.
Смотрите также
- Диагностика и дифдиагностика. Осложнение желчно-каменной болезни
- Диагностика и дифдиагностика. Осложнение желчно-каменной болезни Диагностика и дифдиагностика желчно-каменной болезни Желчно-каменную болезнь необходимо отличать от дискинезии желчных путей, холецистита без наличия камней, острого гепатита, цирроза печени, рака и эхинококкоза печени, других…
- Клиническая картина желчно-каменной болезни
- Клиническая картина желчно-каменной болезни В центре клинической картины желчно-каменной болезни как самое яркое ее проявление находится острый приступ желчной (печеночной) колики, потрясающий своей внезапностью, драматичный по тяжести страданий и грозный по возможным осложнениям. Наиболее…
- Желчно-каменная болезнь
- Желчно-каменная болезнь Определение Желчно-каменной болезни Желчнокаменная болезнь — заболевание, связанное с нарушением обмена веществ. Оно характеризуется образованием желчных камней в печеночных желчных протоках (внутрипеченочный холелитиаз), в общем желчном протоке (холедохолитиаз) или в…
- Лечение желчно-каменной болезни
- Лечение желчно-каменной болезни Лечебно-профилактические мероприятия в стадии обострения желчно-каменной болезни включают общий гигиенический режим, рациональное питание, предупреждение ожирения и нарушений функции желудочно-кишечного тракта, устранение застоя желчи. Возможна медикаментозная…
- Холецистит. Этиология
- Холецистит. Этиология Холецистит — воспаление желчного пузыря. Различают острые и хронические холециститы. Этиология Основными причинами воспаления желчного пузыря являются бактериальная инфекция и застой желчи. Среди бактерий встречаются кишечная палочка, стафилококки, стрептококки и другие. В…
воспаление,
образование камней, опухоли.
Холецистит-острым
и хроническим.
При остром
катаральное, фибринозное или гнойное
воспаление.
осложняется
прободением стенки пузыря и желчным
перитонитом, в случае закрытия пузырного
протока и скопления гноя в полости —
эмпиемой пузыря, гнойным холангитом и
холангиолитом, перихолециститом с
образованием спаек.
Хронический как
следствие острого, происходят атрофия
слизистой оболочки, гистиолимфоцитарная
инфильтрация, склероз, нередко петрификация
стенки пузыря.К
амни желчного
пузыря являются причиной желчнокаменной
болезни, калькулезного холецистита.
Возможно прободение камнем стенки
пузыря с развитием желчного перитонита.
В тех случаях, когда камень из желчного
пузыря спускается в печеночный или
общий желчный проток и закрывает его
просвет, развиваетсяподпеченочная
желтуха.
Рак желчного пузыря
нередко развивается на фоне калькулезного
процесса. Локализуется он в области
шейки или дна желчного пузыря и имеет
обычно строение аденокарциномы.
117. Патологическая анатомия болезней поджелудочной железы.
Наиболее
часто в поджелудочной железе возникают
воспалительные и опухолевые процессы.
Панкреатит,
воспаление
поджелудочной железы, имеет острое или
хроническое течение.
Острый
панкреатит развивается
при нарушении оттока панкреатического
сока (дискинезия протоков), проникновении
желчи в выводной проток железы
(билиопанкреатический рефлюкс), отравлении
алкоголем, алиментарных нарушениях
(переедание) и др. Изменения железы
сводятся к отеку, появлению бело-желтых
участков некроза (жировые некрозы),
кровоизлияний, фокусов нагноения, ложных
кист, секвестров. При преобладании
геморрагических изменений, которые
становятся диффузными, говорят о
геморрагическом
панкреатите, гнойного
воспаления — об остром
гнойном панкреатите, некротических
изменений — опанкреонекрозе.
Хронический
панкреатит может
быть следствием рецидивов острого
панкреатита. Причиной его являются
также инфекции и интоксикации, нарушения
обмена веществ, неполноценное питание,
болезни печени, желчного пузыря, желудка,
двенадцатиперстной кишки. При хроническом
панкреатите преобладают не
деструктивно-воспалительные, а
склеротические и атрофические процессы
в сочетании с регенерацией ацинозных
клеток и образованием регенераторных
аденом. Склеротические
изменения ведут
к нарушению проходимости протоков,
образованию кист. Рубцовая деформация
железы сочетается с обызвествлением
ее
ткани. Железа уменьшается, приобретает
хрящевую плотность. При хроническом
панкреатите возможны проявления
сахарного диабета.
Рак
поджелудочной железы. Он
может развиться в любом ее отделе
(головка, тело, хвост), но чаще обнаруживается
в головке, где имеет вид плотного
серо-белого узла. Узел сдавливает, а
затем и прорастает протоки поджелудочной
железы и общий желчный проток, что
вызывает расстройства функции как
поджелудочной железы (панкреатит), так
и печени (холангит, желтуха). Опухоли
тела и хвоста поджелудочной железы
нередко достигают значительных размеров,
так как длительное время не вызывают
серьезных расстройств деятельности
железы и печени.
Рак
поджелудочной железы развивается из
эпителия протоков (аденокарцинома)
или
из
ацинусов паренхимы(ацинарный
или
альвеолярный
рак). Первые
метастазы обнаруживаются
в лимфатических узлах, расположенных
непосредственно около головки
поджелудочной железы; гематогенные
метастазы возникают в печени и других
органах.
Смерть наступает
от истощения, метастазов рака или
присоединившейся пневмонии.
Соседние файлы в папке К экзамену
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Патологическая анатомия
Конспект лекций. Минск: Международный государственный экологический университет имени А. Д. Сахарова, 2009.
3.8. Образование камней
Камни или конкременты
(от лат. concrementum — сросток), представляют собой плотные
образования, образующиеся из состава секрета или экскрета и свободно лежащие в
полостных органах или выводных протоках желез.
Причины камнеобразования разнообразны и определяются как общими, так и
местными факторами.
К общим факторам относятся:
—нарушения
обмена веществ (мочекислого,
жирового (холестерин), углеводного, минерального), которые могут быть
обусловлены:
а)
характером питания (в Европе в
связи с большим потреблением мяса и жира желчнокаменная болезнь встречается
чаще, чем в Азии (Япония, Китай, Вьетнам);
б) географическим фактором (пример — Донецкий и другие регионы
Украины), обусловливающим наличие в воде солей жесткости;
в) отравления этиленгликолем (щавелевокислые микролиты, сферолиты
в почках);
г) наследственными факторами.
Хорошо известна, например, связь желчнокаменной
болезни с общим ожирением и атеросклерозом, мочекаменной болезни — с
подагрой, оксалурией и т. д.
Местные факторы:
—нарушение
процессов секреции и резорбции в органе (сгущение секрета), застой секрета
сопровождается увеличением концентрации плотных масс;
—воспалительные процессы (слущенные клетки, лейкоциты, слизь, бактерии могут
стать органической основой камня; при воспалении возможен сдвиг рН в щелочную
сторону).
Непосредственный механизм образования камня
складывается из двух процессов: образования органической матрицы и кристаллизации
солей, причем каждый из этих процессов в определенных ситуациях
может быть первичным.
Нарушения секреции, как и застой
секрета, ведут к увеличению концентрации веществ, из которых
строятся камни, и осаждению их из раствора, чему способствует усиление
реабсорбции и сгущение секрета. При воспалении в секрете
появляются белковые вещества, что создает органическую (коллоидную) матрицу, в
которую откладываются соли (кристаллоидный компонент). Впоследствии камень и
воспаление нередко становятся дополняющими друг друга факторами, определяющими
прогрессирование камнеобразования.
Локализация камней. Наиболее часто камни образуются в желчных и мочевых путях,
являясь причиной развития желчнокаменной и мочекаменной болезней.
Они встречаются также в других полостях и протоках: в выводных протоках
поджелудочной железы и слюнных желез, в бронхах и бронхоэктазах (бронхиальные камни)
, в криптах миндалин, на зубах, в кишечнике.
Химический состав камней. Желчные камни могут быть холестериновыми,
пигментными, известковыми или холестеривово-пигментно-известковыми (сложные,
или комбинированные, камни). Мочевые камни могут состоять из мочевой
кислоты и ее солей (ураты), фосфата кальция (фосфаты), оксалата кальция
(оксалаты), цистина и ксантина. Бронхиальные камни состоят обычно из
инкрустированной известью слизи.
Цвет камней
определяется их химическим составом: белый (фосфаты), желтый (ураты),
темно-коричневый или темно-зеленый (пигментные).
Величина камней
различна. Встречаются огромные камни и микролиты. Они могут быть одиночными и
множественными.
Форма камня
нередко повторяет полость, которую он заполняет: круглые или овальные камни
находятся в мочевом и желчном пузырях, отростчатые — в лоханках и чашечках
почек (коралловидные камни), цилиндрические — в протоках желез. Нередко они
имеют граненые, притертые друг к другу поверхности (фасетированные камни). Поверхность
камней бывает не только гладкой, но и “шероховатой” (оксалаты, например,
напоминают тутовую ягоду), что травмирует слизистую оболочку, вызывает ее
воспаление. На распиле камни имеют в одних случаях радиарное строение
(кристаллоидные), в других — слоистое (коллоидные), в третьих —
слоисто-радиарное (коллоидно-кристаллоидные).
Значение и осложнения образования камней. Камни могут не иметь клинических проявлений и
обнаруживаться случайно при патологоанатомическом вскрытии. Однако, они могут
повлечь и очень серьезные последствия. Нарушая выведение секрета, они ведут к
тяжелым осложнениям общего (например, желтуха при
закупорке общего желчного протока) или местного (например, гидронефроз
при обтурации мочеточника) характера.
В результате давления камней на ткань может возникнуть
ее омертвение — пролежень (почечные лоханки, мочеточники, желчный пузырь
и желчные протоки, червеобразный отросток), что может сопровождаться развитием
перфорации, спаек, свищей. Камни часто бывают причиной воспаления полостных
органов (пиелит, цистит, холецистит) и протоков (холангит, холангиолит), так
как травмируют ткань, создают ворота инфекции, вызывают застой секрета или
экскрета и составляют основу мочекаменной и желчнокаменной болезни.
При травматизации камнями слизистой оболочки возможно
развитие кровотечения (например, гематурии — появления крови в моче) и/или
рефлекторного спазма гладкомышечной оболочки, что лежит в основе приступов
острых болей — желчной или почечной колики.
Истинным портальным циррозом является первичный билиарный цирроз, в основе которого лежат негнойный деструктивный (некротический) холангит и холангиолит. Эпителий мелких желчных протоков некротизирован, стенка их и соединительная ткань, окружающая протоки, инфильтрированы лимфоцитами, плазматическими клетками и макрофагами. Нередко отмечается образование саркоидоподобных гранулем из лимфоцитов, эпителиоидных и гигантских клеток. Такие гранулемы появляются не только в местах деструкции желчных протоков, но и в лимфатических узлах ворот печени, в сальнике. В ответ на деструкцию происходят пролиферация и рубцевание желчных протоков, инфильтрация и склероз перипортальных полей, гибель гепатоцитов на периферии долек, образование септ и ложных долек, т. е. появляются изменения, характерные для портального цирроза. Печень при первичном билиарном циррозе увеличена, плотна, на разрезе серо-зеленая, поверхность ее гладкая или мелкозернистая.
Помимо первичного, выделяют вторичный билиарный цирроз, который связан с обструкцией внепеченочных желчных путей (камень, опухоль), что ведет к холестазу (холестатический цирроз), либо с инфекцией желчных путей и разви-тием бактериального, обычно гнойного, холангита и холангиолита (холангиолитический цирроз). Однако это деление в значительной мере условно, так как к холестазу, как правило, присоединяется холангит, а холангит и холангиолит ведут к холестазу. Для вторичного билиарного цирроза характерны расширение и разрывы желчных капилляров, «озера желчи», явления холангита и перихолангита, развитие соединительной ткани в перипортальных полях и внутри долек с рассечением последних и формированием псевдодолек (цирроз портального типа). Печень при этом увеличена, плотна, зеленого цвета, на разрезе с расширенными, переполненными желчью протоками.
Смешанный цирроз обладает признаками как постнекротического, так и портального цирроза. Формирование смешанного цирроза связано в одних случаях с присоединением массивных некрозов печени (чаще дисциркуляторного генеза) к изменениям, свойственным портальному циррозу, в других – с наслоением мезенхимально-клеточной реакции на очагово-некротические изменения, характерные для постнекротического цирроза, что ведет к образованию септ и «дроблению» долек.
При циррозе печени весьма характерны внепеченочные изменения: желтуха и геморрагический синдром как проявление гепатоцеллюлярной недостаточности, холестаза и холемии, склероз (иногда атеросклероз) воротной вены как следствие портальной гипертензии, расширение и истончение портокавальных анастомозов (вены пищевода, желудка, геморроидальные, передней стенки живота), асцит. Селезенка в результате гиперплазии ретикулоэндотелия и склероза увеличена, плотная (спленомегалия, см. рис. 220). В почках при развитии гепаторенального синдрома на фоне цирроза печени находят проявления острой недостаточности (некроз эпителия канальцев). В ряде случаев обнаруживаются так называемый печеночный гломерулосклероз (точнее иммунокомплексный гломерулонефрит), который может иметь определенное значение в патогенезе цирроза, и известковые метастазы. В головном мозге развиваются дистрофические изменения паренхиматозных клеток.
Клинико-функциональная характеристика цирроза печени учи-тывает:
1. степень печеночно-клеточной недостаточности (холемия и холалемия, гипоальбумини гипоиротромбинемия, наличие вазопаралитической субстанции, гипоонкия, гипотония, геморрагии, печеночная кома);
2. степень портальной гипертензии (асцит, пищеводно-желудочные кровотечения);
3. активность процесса (активный, умеренно активный и неактивный);
4. характер течения (прогрессирующее, стабильное, регрессирующее).
Учитывая выраженность печеночно-клеточной недостаточности и портальной гипертензии, говорят о компенсированном и дскомпенсированном циррозе печени. Об активности цирроза судят по данным гистологического и гистоферментохимического исследования печеночной ткани (биоптат печени), клиническим признакам, показателям биохимического исследования. Активация цирроза печени обычно ведет к его декомпенсации.
Осложнения.
К осложнениям цирроза печени относятся
1. печеночная кома
2. кровотечения из расширенных вен пищевода или желудка
3. переход асцита в перитонит (асцит-перитонит)
4. тромбоз воротной вены
5. развитие рака.
Многие из этих осложнений становятся причиной смерти больных.
Рак печени
Рак печени – сравнительно редкая опухоль. Он обычно развивается на фо-не цирроза печени, который считают предраковым состоянием; среди предраковых изменений печени наибольшее значение имеет дисплазия гепатоцитов. В Азии и Африке – регионах Земного шара с высокой частотой рака печени – рак развивается часто в неизмененной печени; регионами с низкой частотой рака печени считаются Европа и Северная Америка, где рак развивается обычно в цирротической печени.
Морфологическая классификация рака печени предусматри-вает макроскопическую форму, характер и особенности роста опухоли, гисто-генез, гистологические типы.
Патологическая анатомия.
Среди макроскопических форм рака печени различают: узловой рак – опухоль представлена одним или несколькими узлами; массивный рак – опухоль занимает массивную часть печени и диффуз-ный рак – вся печень занята многочисленными сливающимися опухолевыми узлами. К особым формам относят маленький и педункулярный рак.
Печень при раке резко увеличена (иногда в 10 раз и более), масса ее может составлять несколько килограммов. При узловатом раке она бугристая, умеренно плотная, при диффузном раке – нередко каменистой плотности.
Характер роста опухоли может быть экспансивным, инфильтрирующим и смешанным (экспаисивно-инфильтративным). К особенностям роста рака печени относят рост по ходу синусоидов и замещающий рост.
В зависимости от особенностей гистогенеза рак печени делят на:
1. печеночно-клеточный (гепатоцеллюлярный);
2. из эпителия желчных прото-ков (холангиоцеллюлярный);
3. смешанный (гепатохолангиоцеллюлярный);
4. гепатобластому.
Среди гистологических типов рака печени различают трабекулярный, тубулярный, ацинозный, солидный, светлоклеточный. Каждый из гистоло-гических типов может иметь различную степень дифференцирования.
Метастазирует рак печени как лимфогенно (околопортальные лимфатические узлы, брюшина), так игематогенно (легкие, кости). Метастазы, как и основной узел гепатоцеллюлярного рака, иногда зеленого цвета, что связано с сохранившейся способностью раковых клеток к секреции желчи.
Осложнениями и причиной смерти наиболее часто являются гепатаргия, кровотечение в брюшную полость из распадающихся узлов опухоли, кахексия.
Болезни желчного пузыря
В желчном пузыре наблюдаются воспаление, образование камней, опухоли.
Холецистит, или воспаление желчного пузыря, возникает от различных причин. Он может быть острым и хроническим.
При остром холецистите развивается катаральное, фибринозное или гнойное (флегмонозное) воспаление. Острый холецистит осложняется прободением стенки пузыря и желчным перитонитом, в случае закрытия пузырного протока и скопления гноя в полости – эмпиемой пузыря, гнойным холангитом и холангиолитом, перихолециститом с образованием спаек.
Хронический холецистит развивается как следствие острого, происходят атрофия слизистой оболочки, гистиолимфоцитарная инфильтрация, склероз, нередко петрификация стенки пузыря.
Камни желчного пузыря являются причиной желчнокаменной болезни, калькулезного холецистита (рис. 223). Возможно прободение камнем стенки пузыря с развитием желчного перитонита. В тех случаях, когда камень из желч-ного пузыря спускается в печеночный или общий желчный проток и закрывает его просвет, развивается подпеченочная желтуха. В ряде случаев камень желч-ного пузыря не вызывает ни воспаления, ни приступов желчной колики и обнаруживается случайно на вскрытии.