Камни в желчном пузыре удаление в 31 больнице
 Желчные камни носят в себе очень многие женщины. Всегда ли в этом случае нужно удалять желчный пузырь? Есть ли альтернатива операции?
Желчные камни носят в себе очень многие женщины. Всегда ли в этом случае нужно удалять желчный пузырь? Есть ли альтернатива операции?
Рассказывает заведующий кафедрой госпитальной хирургии РГМУ, хирург 31-ой ГКБ г. Москвы доктор медицинских наук, профессорСергей Георгиевич Шаповальянц.
— Нужно ли удалять желчный пузырь, если в нем образовался всего один маленький камешек? Стоит ли жертвовать целым органом?
— Это вопрос задают многие пациенты, ведь мало кому хочется сразу идти на радикальные меры. Они полагают, что мелкие желчные камни не представляют никакой опасности и за ними можно просто наблюдать. И иногда такая тактика действительно применяется. Однако надо признать ее весьма и весьма опасной. Ведь даже мелкие камни могут вызывать серьезные осложнения. Если крупные образования способны приводить к пролежням, прорывам желчного пузыря, то мелкие камешки коварны по-своему. Они могут мигрировать и проникать в желчные протоки. Блуждая по ним, камни доходят до уровня впадения в 12-перстную кишку и там застревают. Из-за нарушения оттока желчи пигмент билирубин начинает накапливаться в крови, и возникает механическая желтуха. Кроме того, может быстро развиться тяжелый приступ острого панкреатита. В этом случае уже не до размышлений — необходима скорая помощь врача.
Все пациенты должны знать и то, что если в желчном пузыре появился камень, он никогда окончательно не рассосется. Наличие даже самых мелких камней говорит о том, что работа желчного пузыря нарушена, желчь начинает выпадать в осадок. И если эта тенденция появилась, она будет развиваться.
— Но ведь существует методика растворения камней с помощью медикаментов. Почему бы не попробовать ее, прежде чем идти к хирургу?
— Действительно, есть препараты, с помощью которых можно попытаться повлиять на некоторые желчные камни. Но не полностью их растворить – такого не бывает, а лишь несколько уменьшить их размер. Осуществить это можно лишь при строгом сочетании размеров камня, его химического состава, сократительной функции желчного пузыря и переносимости препаратов.
Для растворения камней применяются желчные кислоты. В качестве лекарств используются две из них — хенодезоксихолевая и урсодезоксихолевая кислота. Эти препараты выпускаются многими фирмами под разными названиями. Одни из наиболее известных – Хенофальк и Урсофальк. С помощью этих средств можно воздействовать исключительно на холестериновые камни. Если же в камнях много кальция или билирубина, то применение желчных кислот бесполезно. Эти вещества они никогда не растворяют.
Желчные камни должны иметь диаметр не более 2 см. Более крупные образования, конечно, можно попытаться уменьшить. Однако на это уйдет очень много времени, до нескольких лет, ведь в среднем камни уменьшаются на 1 мм в месяц.
Кроме того, растворять камни можно только при сохраненной функции желчного пузыря, когда он продолжает нормально сокращаться и выводить желчь. А при острых воспалительных заболеваниях желчного пузыря и желчных протоков, при болезнях печени, язвенных заболеваниях желудка и кишечника делать это противопоказано и бессмысленно.
Стоит сказать и о том, что прием желчных кислот очень часто сопровождается нежелательными реакциями, в частности, расстройством стула. Но несмотря на это, пациент должен регулярно и долго, по крайней мере несколько месяцев, принимать эти препараты. Стоит только прекратить лечение – и камни вырастают вновь. Так что медикаментозный метод имеет очень ограниченную эффективность.
-А что вы скажете о методе дробления желчных камней? Дробят же камни в почках?
— Аналогии между дроблением почечных и желчных камней на самом деле проводят часто. Одно время камни в желчном пузыре дробили путем дистанционной литотрипсии. Причем этот метод был весьма популярным. Во время сеанса литотрипсии на камень снаружи тела направляли множественные ударные волны. В результате такого воздействия камень дробился на фрагменты. Затем мелкие осколки самостоятельно покидали организм через желчные протоки и кишечник. В то же время крупные фрагменты, которые не могли пройти через проток, оставались в желчном пузыре.
Но это еще полбеды. Образовавшиеся в результате дробления осколки нередко застревали в желчных протоках, закупоривали их и нарушали весь процесс выделения желчи.
Есть и еще один важный момент. До литотрипсии камни бывают, как правило, ровными, гладкими, адаптированными к форме желчного пузыря. И человек часто их не чувствует. Стоит вам его раздробить, превратить в массу мелких, но острых осколков, как появляются желчные колики, желтуха, воспаляется поджелудочная железа. Положение пациента может сильно ухудшиться. Так что этот метод можно признать просто опасным, и многие зарубежные и отечественные клиники от него отказываются.
— Ясно, все консервативные методы большого успеха не приносят. Но если уж решаться на операцию, почему необходимо удалять целый орган? Можно ли убрать только камни, а желчный пузырь оставить?
— Увы, и этот способ сегодня признан неэффективным, хотя кое-где его еще практикуют. Существует мнение, что некоторым пациентам, особенно молодым, не стоит удалять желчный пузырь. Все-таки он выполняет в организме определенные важные функции.
Сторонники такого подхода проводят операцию, во время которой делают небольшой надрез в желчном пузыре. Через него достают желчные камни, затем пузырь зашивают, и спустя двое-трое суток довольный пациент возвращается домой. Без камней, и желчный пузырь на месте.
Однако далеко не все так просто. Примерно через 2-3 месяца после такой операции желчнокаменная болезнь поднимает голову вновь. Возвращаются те же симптомы и осложнения, что были у человека до вмешательства. Процент рецидива через разные промежутки времени достигает почти 100%. Это связано с тем, что одной из предпосылок образования камней в желчном пузыре служит его плохая сократимость. Такой пузырь называют застойным. Другим поводом являются врожденные особенности структуры желчи. Когда желчь при любом питании, даже чисто вегетарианском, концентрируется и выпадает в осадок. В этом случае удаление одних лишь камней просто-напросто лишено смысла. Окончательно решить проблему можно только путем полного устранения желчного пузыря.
— Всегда ли для этого нужна полостная операция?
— Разумеется, нет. В крупных клиниках и больницах удаление желчного пузыря проводят путем лапароскопии. Операция осуществляется через три или четыре прокола в брюшной стенке. Внутрь вводится оптическая система. Осматривается брюшная полость и специальными инструментами удаляется желчный пузырь.
Как правило, на этом все неприятности пациента заканчиваются. После небольшого периода адаптации он может навсегда забыть о желчнокаменной болезни. Причем отсутствие желчного пузыря останется для него практически незаметным. Ведь на самом деле его «биологическая потеря» произошла гораздо раньше – еще на этапе образования камней. Уже тогда желчный пузырь перестал нормально функционировать, и за выполнение его работы взялись другие части желчевыделительной системы.
— Честно говоря, мне известны случаи, когда после такой операции людям становилось не лучше, а даже хуже… Что вы об этом скажете?
— Вы правы, существует такое понятие, как постхолецистэктомический синдром. Он подразумевает как раз то ухудшение самочувствия, о котором вы говорите. Чаще всего это случается, если операция сделана на уже запущенной стадии болезни. Когда в воспалительный процесс вовлечены соседние органы. В этой ситуации можно сказать только одно – не доводите до крайностей. Делайте операцию в плановом порядке, а не когда «грянет гром».
Но есть и другая причина плохого состояния. И это достаточно серьезная проблема, имеющая глубокие корни. Дело в том, что операция удаления желчного пузыря стала считаться технически простой для врачей и достаточно легко переносимой для пациентов. По этим причинам на нее без особых раздумий идут очень многие. Хотя в действительности не всегда стоит это делать.
Круг пройденных обследований пациента при этом нередко ограничивается одним УЗИ брюшной полости. Причем по его результатам у человека может и не быть камней как таковых, но обнаружены «сгустки» или «взвеси». Правда, пациент предъявляет некоторые жалобы, похожие на симптомы желчнокаменной болезни. Они-то и берутся за основу решения.
Пациента быстро оперируют, а операция не приносит избавления. Встает вопрос: а действительно ли желчный пузырь был причиной плохого самочувствия? Ведь те же симптомы могут возникать из-за других проблем, в частности, из-за дискинезии 12-перстной кишки. И если в такой ситуации удалить желчный пузырь – своеобразный буфер, смягчающий неприятные проявления, — то имеющиеся проблемы тут же обострятся. Появится болевой синдром, всплывет весь комплекс симптомов.
— Что же делать в такой ситуации?
— Как ни печально – открывать новую историю болезни. А вообще, чтобы избежать такого развития событий, перед операцией нужно проходить тщательное обследование не только желчного пузыря, но и всех расположенных рядом органов. Нужно внимательно оценить состояние желчных протоков, поджелудочной железы, 12-перстной кишки, правой почки, желудка. Не все медицинские учреждения оснащены для этого необходимым оборудованием. Поэтому лучше обращаться в крупные клиники и центры.
При подозрении на наличие камней в настоящее время с успехом используется эндоскопическая ультрасонография желчных протоков. Ведь если там тоже есть камешки, то сначала нужно устранить именно их, а уже потом браться за желчный пузырь. Во избежание тех самых осложнений.
Обследовать печень и поджелудочную железу поможет компьютерная томография. Многие необходимые подробности расскажет биохимический анализ крови. Конечно, эти исследования нужны не всем. Но если есть какие-то сомнения, игнорировать их нельзя.
Так что относитесь к себе повнимательнее. Идите на радикальные меры обдуманно, и доверившись своему врачу.
Имейте в виду! Предпосылками к возникновению желчнокаменной болезни являются:
1. Избыточный вес;
2. Малоподвижный образ жизни;
3. Беременность.
Жёлчнокаменная болезнь (также желчнокаменная, жёлчно-каменная и желчно-каменная) (ЖКБ) — это образование камней (конкрементов) в жёлчном пузыре, жёлчных протоках. Камни в жёлчном пузыре приводят к развитию холецистита. При неосложнённом течении заболевания применяются консервативные методы терапии. Если при помощи РХПГ с ЭПСТ не получается извлечь конкремент из жёлчного протока, то показано оперативное лечение.
Калькулезный холецистит – один из вариантов развития желчнокаменной болезни, которая в свою очередь происходит из-за застоя желчи – жидкости, регулирующей пищеварение. Камни, образующиеся из желчи, могут быть твердыми и мягкими, как глина, размером с песчинку или величиной до нескольких сантиметров в диаметре. Численность их колеблется от считанных единиц до десятков и даже сотен. Однако ни размер, ни количество этих нежелательных «драгоценностей» не играют большой роли — к опасным последствиям может привести даже единичный мелкий камешек.
Показаниями к проведению диагностической процедуры являются: Горечь во рту, обложенный язык.
Главный симптом заболевания: боль в правом подреберье, отдающая под лопатку. Если через час-другой она не проходит, лучше вызвать скорую. Поставить диагноз поможет УЗИ. Опасности заболеть холициститом более подвержены светловолосые женщины. В англоязычных странах известен принцип пяти «F» , ведь все пять факторов риска ЖКБ и холецистита по-английски начинаются именно с этой буквы: — female (женщина), — fat (полная), — fair-haired (светловолосая), — forty (не моложе 40), — fertile (рожавшая).
Каждый из этих признаков имеет свое научное объяснение. У женщин и мужчин — свои особенности распределения холестерина: у сильного пола жировые бляшки обычно забивают сосуды, а у дам холестерин чаще переходит в желчь и образует камни. Роковую роль играют и женские половые гормоны эстрогены. Они снижают скорость прохождения холестерина через желчный пузырь. Ну, и, наконец, застой желчи регулярно происходит во все периоды, когда гормональный уровень женщины резко меняется (менструация, беременность, прием оральных контрацептивов, климакс). Но если критические дни длятся максимум неделю, то во время беременности отток желчи нарушается в течении всех 9 месяцев. Образованию камней могут также способствовать с одной стороны злоупотребление жирной пищей, с другой стороны — низкокалорийные диеты.
К сожалению, нет ни одного консервативного или малоинвазивного способа уничтожения камней. И медикаментозное лечение препаратами желчных кислот, и введение в желчный пузырь (через прокол) специальных химических веществ, и дробление камней ультразвуком (литотрипсия) приводят лишь к временному улучшению. Все это не устраняет главную причину образования камней, и потому через определенный срок они появляются снова. Поэтому основной метод лечения холецистита на сегодня — это операция по удалению всего желчного пузыря (холецистэктомия).
Хотя образования в желчном пузыре могут какое-то время и не беспокоить своего хозяина (в медицине такое явление поэтично называют «молчащими камнями»). Но, увы, гораздо чаще их движение приводит к воспалению стенки желчного пузыря (холециститу). Если к воспалению добавляются микробы — возникает острый холецистит, который требует оперативного лечения. Не избежать операции и в том случае, если камень закупоривает желчный проток. При этом возникают желтуха, озноб, боли. Камни могут преградить отток секрета из поджелудочной железы, отчего происходит смертельно опасный недуг — острый панкреатит. Удаление полного камней и по существу уже бесполезного желчного пузыря – холецистэктомия – сегодня проводится максимально щадящим способом, с помощью лапароскопии, всего через 3-4 прокола на теле. Через считанные часы после операции больной уже может встать, а спустя 2 дня отправляется домой
Противопоказаниями к проведению холецистэктомии являются:
- Недавно перенесённый или имеющийся к моменту исследования воспалительный процесс половых органов.
- Общие инфекционные заболевания в стадии обострения (грипп, пневмония, пиелонефрит, тромбофлебит).
- Тяжелое состояние больного при заболевании сердечно-сосудистой системы, печени, почек.
Признаюсь честно, давать оценку операции сложно. Ведь если разобраться, любая операция это не очень хорошо. Но что делать, когда других вариантов нет. В случае, если у вас в желчном пузыре образовались камни, выход один — удаление органа.
Как я узнала, что у меня образовался камень в желчном пузыре.
После второй беременности я стала иногда ощущать дискомфорт в правом боку. Причем, она была в разных местах, что не давалр понять, где конкретно болит. Но, в большинстве своем, это не сильно напрягало. В какой-то момент я решилась сходить на УЗИ, где и узнала, что в моем желчном появился камень, размером 0,7мм.
Моя жизнь с камнем в желчном.
Я не рискнула сразу его удалять. Решила делать один раз в пол года УЗИ и наблюдать, ростет камень или нет. Колик не было.
Однако, картина все же стала постепенно меняться. Камень рос и вымахал до размера 1,2 см. Это за 2 года!!! В начале 2017 я стала уже реально страдать от его присутствия. После еды правый бок гудел, побаливал. Спасалась Но-шпой. Летом прямо накануне вылета на море случился небольшой приступ. Сильно рвало желчью, горел огнем желудок. И что самое страшное, тоже самое со мной случилось и на море. Причем, я не ела ничего вреднего и не пила алкоголь.
Куда идти, если Вы все же решились удалить желчный.
Наиболее простой способ или как это сделала я, пойти в поликлинику к хирургу. Там Вам дадут направление на консультацию в больницу. В Москве пациент может выбрать любую больницу, где будет оперироваться. Мой хирург посоветовала Первую Градскую на Ленинском проспекте.
Этапы подготовки к операции.
1. Консультация с врачом об операции. Получение листка с необходимыми анализами. В моем случае это было так:
Вам говорят до какого числа надо привести результаты.
2. Сдача всех анализов. На это уйдет в среднем 2 недели.
3.Получив все анализы в назначенный день приезжаете снова в больницу к врачу и показываете их. После чего Вам дают направление на госпитализацию.
4. Сама госпитализация.
Сразу хочу сказать, что данная операция сейчас поставлена на поток. Выписывают на следующий день!!!!! Конечно же, если нет никаких осложнений. Чаще всего их не бывает!!!
Поэтому, много вещей брать с собой не нужно: халат, пижаму, полотенце, мыло, компрессионные чулки, туалетную бумагу и звбную пасту. Можно прихватить пару бутылок воды. Еда Вам на вряд ли понадобится.
Час ИКС или сама операция.
Об о всех тонкостях я Вам на вряд ли расскажу. Это вопросы к хирургам, что и как они делают. Но, сама операция идет обычно около часа — полтора.
Вам делают общий наркоз и Вы засыпаете. Ничего страшного нет!!! Вы ничего не почувствуете.
Живот надувают газом, хирург работает только тарокарами. Обычно делают 3-4 надреза, через них доктор вырезает желчный пузырь.
Тонкости аннестезии при лапароскопии.
Во время такой операции Вы не сможете самостоятельно дышать. В горло вставляют специальную трубку и за вас дышит специальный аппарат. После операции, первое время вы будете немного хрипеть, будет болеть горло. Но эти неприятные симптомы уйдут за 1 — 2 дня.
Последствия операции и результаты.
Уверенна, всем хочется увидеть картинки. Что же такое будет с моим животом после операции. Любуйтесь:
Более травматичный шрам на пупке. Остальные выглядят не страшно:
Обрабатывать проколы можно йодом или зеленкой. Первые несколько дней конечно тяжело. Но, надо обязательно ходить, не лениться и не лежать пластом на кровате!!!
Что из меня вытащили:
Камень был один, но большой:
Он прирос к шейке желчного пузыря и мешал нормальному выводу желчи. Опасное место, правильно сделала что удалила.
Стоит ли идти на операцию?
Стоит и в обязательном порядке. Камни не рассосутся!!! Если случится колика, то вы на всю жизнь ее запомните. Поэтому, как говорится с глаз долой и с сердца вон. Без желчного пузыря живет много людей. И они абсолютно необреченны!!! Удачи Вам!!! Удаляйте и не бойтесь!!
íå äåëàþò, òàê êàê êàìíè òàì âñ¸ ðàâíî âûðàñòàþò íà ìåñòå ïðîêîëîâ.
Òîëüêî ïîëíîå óäàëåíèå.
Êàê ñêàçàëà õèðóðã: Íå äàé áîã òåáå áûòü â òîì ñîñòîÿíèè, êîãäà êàìíè óáèðàåì, à ïóçûðü — íå òðîãàåì.
Ýòî çíà÷èò, ÷òî òîëüêî ïðè êðàéíåé ñòåïåíè ñëàáîñòè îðãàíèçìà íå òðîãàþò ñàì ïóçûðü ,÷òîáû íå äåëàòü ñòðåññ îðãàíèçìó.
Íó, íå çíàþ, ó ìåíÿ õîðîøåìó çíàêîìîìó ïàðó ëåò íàçàä óáèðàëè êàìíè èç æåë÷íîãî, ïðè ýòîì «êðàéíåé ñòåïåíè ñëàáîñòè îðãàíèçìà» ó íåãî íå íàáëþäàëîñü è íå íàáëþäàåòñÿ, òüôó-òüôó.
ãîâîðþ ïðî ñåáÿ è áðàòà. Îáùàëñÿ ñ òðåìÿ õèðóðãàìè ðàçíûõ êëèíèê: òîëüêî óäàëåíèå. Óòðîì óäàëèëè — âå÷åðîì õîäèë ïî ïàëàòå.
À ãäå óäàëÿëè, íå ïîäñêàæåòå?
Ñòðàííî êàê-òî. Ïîëåçíûé æå îðãàí! Çà÷åì óäàëÿòü?
Ñëîâà õèðóðãîâ: Åñëè ó òåáÿ òàì êàìíè áîëüøå ãîäà, òî æåë÷íûé óæå íå ðàáîòàåò.
À. Åùå æåíå â ìàðòå óäàëèëè. Òîæå â Áðÿíñêå, íî äðóãîé êëèíèêå.
Ñêàæèòå ÷òî âàøà çíàêîìàÿ â èòîãå ñäåëàëà ñ æåë÷íûì? Òîæå ñòîëêíóëàñü ñ ýòîé ïðîáëåìîé, îáíàðóæèëè îäèí êàìåíü â æåë÷íîì. Íå õî÷åòñÿ ïðîùàòüñÿ ñ îðãàíîì..
Ìîæåò áûòü âû ïóòàåòå ñ óäàëåíèåì êàìíåé èç îáùåãî æåë÷íîãî ïðîòîêà ñ óäàëåíèåì èç æåë÷íîãî ïóçûðÿ? Ïðè âûõîäå êàìíåé èç æåë÷íîãî ïóçûðÿ è ïîïàäàíèè èõ â õîëåäîõ (è åãî çàêóïîðêå), â áîëüøèíñòâå ñëó÷àåâ ìîæíî óäàëèòü èõ ýíäîñêîïè÷åñêè (êàê ýãäñ). Íî óäÿëÿþòñÿ òîëüêî êàìíè èç õîëåäîõà, à ïóçûðå êàìíè îñòàþòñÿ, è âîîáùå íå äàé áîã ñòîëêíóòüñÿ ñ òàêîé ñèòóàöèåé, îíà êàê ðàç òàêè âïîëíå îïàñíà äëÿ æèçíè.  áóäóùåì ïîñëå äàííîé ìàíèïóëÿöèè ïðè õîðîøåì ñòå÷åíèè îáñòîÿòåëüñòâ î÷åíü ðåêîìåíäóåòñÿ óäàëÿòü æåë÷íûé.
À êàìíè èç æåë÷íîãî ïóçûðÿ, íå òðîãàÿ ñàì ïóçûðü ìîæíî óäàëèòü òîëüêî äðîáëåíèåì, íî ýòî òîæå ïàëêà î äâóõ êîíöàõ. Ïî äðóãîìó óäàëèòü íåëüçÿ, íèêàê è íèãäå. Âàñ äåçèíôîðìèðîâàëè.
È âû òóò ó âñåõ ñïðàøèâàåòå êòî ãäå óäàëÿë — ýòî áåñïîëåçíî. Ëàïàðàñêîïè÷åñêàÿ õîëåöèñòýêòîìèÿ îäíà èç ñàìûõ ðàñïðîñòðàíåííûõ îïåðàöèé, áîëüøèíñòâî õèðóðãîâ äåëàëè åå ñîòíè ðàç. Ñòîèò èñêàòü êîíêðåòíîå ìåñòî òîëüêî â òîì ñëó÷àå, åñëè åñòü êàêèå ëèáî èçâåñòíûå ïîòåíöèàëüíûå ñëîæíîñòè (íàïðèìåð, íåñêîëüêî ðàíåå ïåðåíåñåííûõ îïåðàöèé-íàëè÷èå ñïàå÷íîãî ïðîöåññà), íó èëè óæ ëè÷íî äëÿ ñâîåãî óñïîêîåíèÿ. À êàêèå ëèáî îñëîæíåíèÿ è íåóäà÷è áûâàþò ó ëþáûõ, äàæå ñàìûõ îïûòíûõ õèðóðãîâ. Ýòî íå êàêàÿ òî áîëüøàÿ ñëîæíàÿ îïåðàöèÿ, êîòîðóþ âûïîëíÿþò åäèíèöû.
Ïðè ìíå ðàç äåëàëè… ïðè ïàíêðåîíåêðîçå, êîãäà âîîáùå íè÷åãî òðîíóòü áûëî íåëüçÿ.
Ëþáîé êàïðèç çà Âàøè äåíüãè âûïîëíÿò â ðÿäå ÷àñòíûõ êëèíèê, íî îïåðàöèÿ ýòà ïîäîáíà ðàçðåçàíèþ ÿçûêà èëè ïðèøèâàíèþ ðîãîâ.
Áåñïîëåçíàÿ è äàæå âðåäíàÿ.
Ïî÷åìó áåñïîëåçíàÿ è äàæå âðåäíàÿ?
Ïóçûðü ñ êàìíÿìè — ïîñëå óáèðàíèÿ êàìíåé áóäåò áîëåòü ïî-ïðåæíåìó è ñ íîâîé ñèëîé âûðàáàòûâàòü êàìíè. Áîëåå ìåëêèå, êîòîðûå ïîéäóò â æåë÷íûé ïðîòîê è çàñòðÿíóò òàì.
Óäàëÿþò âìåñòå ñ æåë÷íûì. Ìíå óäàëèëè 4 ãîäà íàçàä, ÷óâñòâóþ ñåáÿ îòëè÷íî, åäèíñòâåííûé ìèíóñ íàäî æðàòü áîëåå ìåíåå ïî ðàñïîðÿäêó.
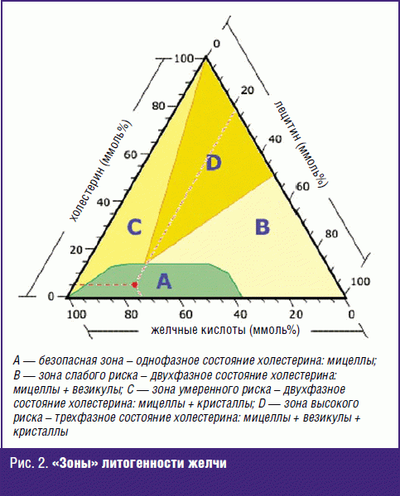
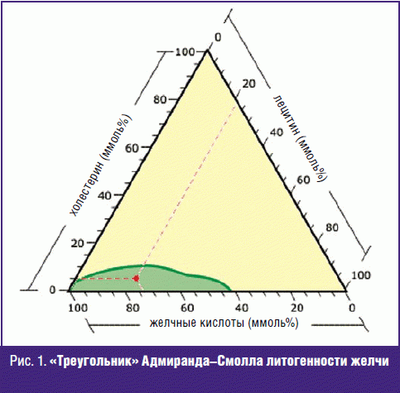
@KusMo, ñîâåò îò õèðóðãà. Óáèðàòü êàìíè , íå óáèðàÿ æåë÷íîãî ïóçûðÿ — ïóñòàÿ òðàòà ñèë. ×åðåç 2-4 ãîäà — ðåöèäèâ.  ãðóçóíèè è ïðî÷èõ ÷óðêåñòàíàõ â ñîâåòñêèå âðåìåíà òàê äåëàëè è ïîäñàæèâàëè áîëüíîãî íà êîíâååð — êàæäûå 3-4 ãîäà ïîâòîð. Ïëþñ ñòåíêó ïóçûðÿ çàøèâàþò êåòãóòîì (ñåé÷àñ — âèêðèëîì), íà òîé ÷àñòè íèòêè, êîòîðàÿ âíóòðè ïóçûðÿ î÷åíü õîðîøî îáðàçóåòñÿ êàìóøåê. Îò÷åãî öóíàðåôû è ïðî÷èå íîñîðîãè åõàëè â öåíòðàëüíóþ Ðîññèþ, ÷òîáû äîáðûé ðóññêèé õèðóðã çà áóòûëêó êîíüÿêà íîðìàëüíî ïðîîïåðèðîâàë èõ. (ãóãëèòü — » êîîðäèíàòû Àäìèðàíäà Ñìîëëà » , » ñòåïåíü ëèòîãåííîñòè æåë÷è «). Åñëè ñîâñåì ïðîñòî — òî æåë÷ü ýòî õîëåñòåðèí (æèðîðàñòâîðèì, â âîäå íåðàñòâîðèì), ëåöèòèí (ýìóëüãàòîð — ðàñòâîðÿåò æèðîðàñòâîðèìûå â-âà â âîäå), æåë÷íûå êèñëîòû (õðåíîâî ðàñòâîðèìû â âîäå, îãðàíè÷åííî â æèðàõ) è âîäà. Åñëè ÷åãî-òî ìíîãî èëè ìàëî — òî îáðàçóåòñÿ êàìåíü, èëè õîëåñòåðèíîâûé, èëè ïèãìåíòíûé (èç æåë÷íûõ êèñëîò), èëè ñìåøàííûé (õèðóðãîâ ýòî ìàëî èíòåðåñóåò — åñòü êàìåíü — íàäî ðåçàòü). Áåçîïàñíàÿ çîíà — çåëåíàÿ.
Åäèíñòâåííûé ñëó÷àé, êîãäà êàìåíü ìîæåò ñàì îáðàçîâàòüñÿ è ñàì ðàññîñàòüñÿ — âî âðåìÿ áåðåìåííîñòè è ïîñëå ðîäîâ (ãäå-òî ñïóñòÿ ãîä).
Âñå ñðåäñòâà äëÿ íåîïåðàöèîííîãî ëå÷åíèÿ ÆÊÁ — ôóôëîìèöèíû.
Õîëåöèñòýêòîìèÿ ëó÷øå èç ìèíè äîñòóïà —
âîò çäåñü îò 49 ñëàéäà
https://ppt-online.org/137854
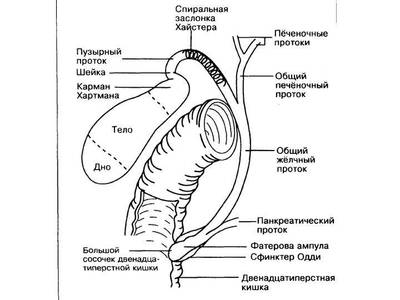
Åñëè âêðàòöå — òî äëÿ òîãî, ÷òîáû íå óåáàòü ïå÷åíî÷íûé æåë÷íûé ïðîòîê (àêòóàëüíî ó ïîëíûõ — íóòðÿíîãî ñàëà ìíîãî, ñ äëèòåëüíûì òå÷åíèåì ÆÊÁ — ñïàéêè, àòèïè÷íàÿ àíàòîìèÿ — òðåóãîëüíèê Êàëî íåòèïè÷íûé — ãóãëèòü » àíîìàëèè ðàçâèòèÿ æåë÷åâûâîäÿùèõ ïóòåé «) íàäî âûïîëíÿòü õîëåöèñòýêòîìèþ îò äíà. Íî ïðè ýòîì , êîãäà æåë÷íûé ïóçûðü âçÿò çàæèìîì, åñòü øàíñ èç-çà ïîâûøåíèÿ äàâëåíèÿ ïðîòîëêíóòü ìåëêèé êàìåíü â îáùèé æåë÷íûé (îò÷åãî ìåõàíè÷åñêàÿ æåëòóõà) èëè äî ôàòåðîâà ñîñî÷êà àêà áîëüøîé ñîñî÷åê 12ïåðñòíîé êèøêè, îò÷åãî ïàíêðåàòèò/ïàíêðåîíåêîç (åñëè çåâíóë).
À èäòè îò øåéêè ÷ðåâàòî òåì, ÷òî â æèðàõ ñåêàíåøü íå òî … (ãóãëèòü » ÿòðîãåííîå ïîâðåæäåíèå õîëåäîõà «)
È òóò èç ìèíè-äîñòóïà ïîÿâëÿåòñÿ õîëåöèñòýêòîìèÿ îò äíà ñ ïðåäâàðèòåëüíîé äåêîìïðåññèåé.
Åñëè âêðàòöå — òî èç ìèíè-äîñòóïà (5 ñì, 1 ðàçðåç) îáíàæàåòñÿ äíî ïóçûðÿ, òîëñòîé èãëîé , ïîäêëþ÷åííîé ê àñïèðàòîðó, óäàëÿåòñÿ æèäêàÿ æåë÷ü, ïîòîì íà äíî íàêëàäûâàåòñÿ êèñåòíûé øîâ, ïîòîì ïðîñâåò ïóçûðÿ âñêðûâàåòñÿ, óäàëÿåòñÿ ãóñòàÿ æåë÷ü («çàìàçêà»), óäàëÿþòñÿ êàìóøêè, ïîääàâëèâàåì ïå÷åíü, èç ïóçûðíîãî ïðîòîêà âèäèì æèäêóþ æåë÷ü — çíà÷èò, íåò êàìíåé â ïóçûðíîì ïðîòîêå, çàâÿçûâàåì êèñåò è ïðîäîëæàåì õîëåöèñýêòîìèþ îò äíà.
Íó è êîãäà óáðàëè ïóçûðü, òî îñòàëèñü ò.í. õîäû Ëþøêà — æåë÷íûå ïðîòîêè, èäóùèå íàïðÿìóþ îò ïðàâîé äîëè â ïóçûðü . Êàê íå êîàãóëèðóé ëîæå æåë÷íîãî ïóçûðÿ, èç íèõ áóäåò ïîäòåêàòü æåë÷ü, îò÷åãî ïîñëå îïåðàöèèè áóäåò áèëîìà (ñêîïëåíèå êðîâè è æåë÷è âíå ïå÷åíè, àíàëîã ñèíÿêà). Æåë÷ü — åäó÷àÿ è äåëàåò áðþøèíå áîëüíî, îò÷åãî ÆÊÒ ïóãàåòñÿ è íå ðàáîòàåò. Ëîæå ÆÏ íàäî çàòîìïîíèðîâàòü — îáû÷íî ïðÿäü áîëüøîãî ñàëüíèêà. Ïðè ýíäîõèðóðãèè — ïðîñòî óêëàäûâàåì, à ïðè ìèíè — äîñòóïå åùå è ïîäøèâàåì ïðÿì ê ïå÷åíè, îò÷åãî áèëîìà êðàéíå íåáîëüøàÿ /âîîáùå íåò. Ýòî õîðîøî ñêàçûâàåòñÿ íà çàïóñêå ÆÊÒ ïîñëå îïåðàöèè ( ãóãëèòü » ïîñëåîïåðàöèîííûé ïàðåç êèøå÷íèêà «).


Ñïàñèáî, âíÿòíî è ïîëåçíî!
1- ïðè äèåòå è ïîääåðæàíèè ïðèåìà õèìèè, õîëåñòåðèíîâûõ êàìíåé íå áóäåò, à èõ 80%
2- ñåé÷àñ óæå ýòè îïåðàöèè ëàïðîñêîïè÷åñêè äåëàþò ñ ëàçåðîì, ïîòîìó êåòãóò íå àðãóìåíò .
À ÷åì âàøåé çíàêîìîé òàê äîðîã áîëüíîé æåë÷íûé ïóçûðü? Îáúåì åãî îêîëî 100 ìë ïëþñ-ìèíóñ, â ñóòêè âûðàáàòûâàåòñÿ äî 2 ë æåë÷è, âû æå íå äóìàåòå, ÷òî îíà âñÿ ÷åðåç íåãî òàê ïðÿì è ïðîõîäèò, ÷òî îí íàñòîëüêî æèçíåííî âàæåí? Äà è êðîìå òîãî, ÷òî âàì âûøå óæå êîëëåãè íàïèñàëè, êàìíåíîñèòåëüñòâî, äàæå áåññèìïòîìíîå, ñóòü ðèñê õðîíè÷åñêîãî ïàíêðåàòèòà.
Äåëàþò. íå ïî îìñ, íî äåëàþò. Òîëüêî áîëüøîé âîïðîñ à íàäî ëè. È òî÷íî íå íàäî, åñëè óæå ïîøëè èçìåíåíèÿ ñòåíêè æåë÷íîãî.
@KusMo, ïðîäîëæèì. Êîñìåòè÷åñêèé ýôôåêò îò ìèíè-äîñòóïà — ÎÊ, ïðàêòè÷åñêè êàê îò ýíäîõèðóðãèè.
Ò.ê. ÆÏ áîëüøå íåò, òî ìîæåò íàñòóïàòü ò.í. ïîñòõîëåöèñòýêòîìè÷åñêèé ñèíäðîì. Åñëè âêðàòöå — ðàíüøå â ÆÏ æåë÷ü ñêàïëèâàëàñü, ïîåë æèðíîãî — îíà âûäåëÿåòñ. Òî ñåé÷àñ — êàê âûðàáîòàëàñü, òàê ñðàçó â 12-ïåðñòíóþ êèøêó ïîïàëà. À åñëè ñúåë ìíîãî æèðíîãî — æåë÷è íå õâàòèëî, æèð íå ïåðåâàðèâàåòñÿ, îò÷åãî äèàðåÿ, ðâîòà. Ïðîôèëàêòèêà — æèðíîãî ñíà÷àëà åñòü ïîìàëó, çàòåì, êàê ïðèâûê — ìàëûìè ïîðöèÿìè, ñ ïåðåðûâàìè 40-60 ìèíóò, ìîæíî ïðèíèìàòü âìåñòå ñ æèðíûì ïðåïàðàòû æåë÷íûõ êèñëîò (Õîëîãîí/ Àëëîõîë/ Õîëåíçèì è òä) . Íó èëè ïðîñòî íå îáæèðàòüñÿ.
À âîò ñ äðóãèì ïðèäåòñÿ äî êîíöà æèçíè æèòü.
Íåò ÆÏ — åøü áîëüøå êëåò÷àòêè.
 æåë÷è åùå åñòü
https://ru.wikipedia.org/wiki/Áèëèðóáèí
 íîðìå â òîëñòóþ êèøêó îí íå ïîïàäàåò, íî áåç ÆÏ æåë÷ü òå÷åò, à ïèùè íåò, îò÷åãî â òîëñòîé êèøêå åãî áàêòåðèè íà÷èíàþò ëîìàòü äî
https://ru.wikipedia.org/wiki/Ïèððîë
Ïèððîë çà ñ÷åò NH ãðóïïû ìîæåò ïðèñîåäèíèòüñÿ ê ÄÍÊ, ïîâðåäèâ å¸. Ïîýòîìó ìåòîäèêà ïðîôèëàêòèêè — êóøàåì ñîðáåíò (êëåò÷àòêó), ÷òîáû áèëèðóáèí íà íåé ñîðáèðîâàëñÿ è âñàñûâàëñÿ îáðàòíî â òîíêîì êèøå÷íèêå.
Ò.å. õëåá — òîëüêî ÷åðíûé, áîëüøå ôðóêòîâ, îâîùåé.
È ïîìíèòü, ÷òî ó âàñ íà 20% áîëüøå øàíñîâ íà ðàê òîëñòîãî êèøå÷íèêà …
Ò.å. ñìîòðåòü çà êðîâüþ â êàëå, ðàç â 3-5 ëåò — ÔÊÑ íó è èçáåãàòü çàïîðîâ …
Êîììåíòàðèé óäàëåí. Ïðè÷èíà: äàííûé àêêàóíò áûë óäàë¸í
Ýìì. Óäàëÿþò, êàæåòñÿ. Ìíå, ïðàâäà, èç-çà åãî íåáîëüøîãî ðàçìåðà ïðåäëîæèëè ïðèíèìàòü ïðåïàðàò äëÿ ðàçæèæåíèÿ. Íî ñêàçàëè, ÷òî îïåðàöèþ òîæå äåëàþò. Ìîæåò çà 4 ãîäà ÷òî ïîìåíÿëîñü…
ÿ òðè ãîäà íàäåÿëñÿ ðàñòâîðèòü — íå ïðîêàòèëî. Âðà÷ ñåðü¸çíî ïðåäóïðåæäàë, ÷òî ðèñêóþ: êàìåíü ìîæåò ðàçâàëèòüñÿ íà íåñêîëüêî è çàêðûòü ïðîòîêè — áóäåò àäñêàÿ áîëü.
Ïîòîì óäàëèë ïëàíîâî. Æèâó áåç æåë÷íîãî óæå 7 ëåò, áðàò — áîëüøå 15.
Îãðîìíîå ñïàñèáî çà èíôîðìàöèþ!
Äà ìîåé ïîêîéíîé áàáóøêå è íûíåøíåé òåòå óäàëÿëè, ïðè÷åì â ãîðîäå, äàæå íå Ìñê. Ýòî ïîðàññïðîñèòü íóæíî, ãäå ó Âàñ äåëàþò.
Óäàëåíèå êàìíåé äåëàþò âî ìíîãèõ êëèíèêàõ ïî âñåé Ðîññèè!
Ìîåìó äåäó ïðîâîäèë îïåðàöèþ ïî óäàëåíèþ àäåíîìû ïðîñòàòû, óäàëèâ çàîäíî êàìåíü.
Ìîåé áàáóøêå óäàëÿëè êàìåíü èç æåë÷íîãî ïóçûðÿ ëåò 40 íàçàä.
Ìîåé ò¸òå íå òàê äàâíî óäàëÿëè ñ ïî÷êè. Ñåé÷àñ íîâûå òåõíîëîãèè, íåáîëüøèå êàìíè óäàëÿþò äîâîëüíî áûñòðî óëüòðàçâóêîì, ñïåðâà äðîáÿò èì Íåáîëüøîé êàìåíü íà ìíîæåñòâî ìåëêèõ, ñ ïîñëåäóþùèì (íåìíîãî áîëåçíåííûì) áûñòðûì óäàëåíèåì!
Îñòàëüíûì ïðîâîäèëè îïåðàöèþ, ò.ê. áûëè áîëüøèå êàìíè, íî êàæäàÿ óñïåøíî çàêàí÷èâàëàñü.
Óëüòðàçâóêîì çà ïàðó-òðîéêó ÷àñîâ ìîæíî èäòè äîìîé. Íî èíîãäà äëÿ ïîëíîãî óäàëåíèÿ êàìíåé òðåáóåòñÿ íåñêîëüêî ñåàíñîâ (óëüòðàçâóêîì).
Âû ñîáðàëè âñå êàìíè â îäíó êó÷ó. À îíè ðàçíûå, è îðãàíû ðàçíûå, è ïîäõîäû ðàçíûå.
Ñàðàòîâ. À ãäå ò¸òå óäàëÿëè — ìîæåòå ïîæàëóéñòà óçíàòü?
Àâòîð âû áû ïðî÷èòàëè ñíà÷àëà ñóòü çàáîëåâàíèÿ ÆÊÁ è ñàìè âñå ïîíÿëè ïî÷åìó êîíêðåìåíòû íå óäàëÿþò .
Ìàòåðè äðîáèëè óëüòðàçâóêîì, ïîòîì îíè äîëæíû áûëè âûâîäèòüñÿ åñòåñòâåííûì ïóòåì, íî â èòîãå âñå ðàâíî óäàëèëè æåë÷íûé. Îïåðàöèé ïî óäàëåíèþ êàìíåé èç æåë÷íîãî íåò, ïî êðàéíåé ìåðå, òàê åé ãîâîðèëè ëåò 5-6 íàçàä.
Ó íåå â èòîãå áûëà ïîëîñòíàÿ ïëàíîâàÿ îïåðàöèÿ, ê êîòîðîé ãîòîâèëè îêîëî ãîäà, äóìàþ, åñëè áû áûëî âîçìîæíî óäàëèòü òîëüêî êàìíè, òî ñäåëàëè áû ýòî
Äà, óäàëÿþò âìåñòå ñ æåë÷íûì.
òàêîé âîïðîñ ê çíàþùèì ëþäÿì. â ÿíâàðå ìíå ñäåëàëè îïåðàöèþ ËÕÝ (êîíâåðñèÿ) ,õîëèöèñòýêòîìèÿ èç ìèíè äîñòóïà, â àâãóñòå ÿ ïîïàë â áîëüíè÷êó ñ áîëÿìè â ïðàâîì ïîäðåáüå è ìåõàíè÷åñêîé æåëòóõîé, ïðè óçè âûÿñíèëîñü ÷òî æåë÷íûé ïóçûðü íà ìåñòå è êàìíè â íåì âñå åùå ïðèñóòñòâóþò. Âîçìîæíî ëè òàêîå ÷òî ìíå óäàëèëè ÷àñòü êàìíåé, íî æåë÷íûé îñòàâèëè íà ìåñòå èëè ýòî áðåä è ìåíÿ ïðîñòî ðàçðåçàëè à ïîòîì çàøèëè è ñêàçàëè ÷òî âñå ãîòîâî? È åñëè âòîðîé âàðèàíò òî êàê ìíå ïîñòóïèòü ëîæèòüñÿ íà ïîâòîðíóþ îïåðàöèþ è ñóäèòüñÿ ñ áîëüíèöåé â êîòîðîé ìåíÿ ðåçàëè â 1é ðàç?
Íà ÓÇÈ ìîæåò áûòü áîëüøàÿ êóëüòÿ ïóçûðíîãî ïðîòîêà ñ êàìíÿìè, òàêîå èíîãäà ñëó÷àåòñÿ, â òîì ÷èñëå, åñëè íà ïåðâîé îïåðàöèè áûëè òåõíè÷åñêèå òðóäíîñòè (ò.å. ïóçûðü ïðèøëîñü óäàëèòü ïî÷òè âåñü, íî îñòàâèòü ïîáîëüøå â ìåñòå ñîåäèíåíèÿ ñ îáùèì ïðîòîêîì, êîòîðîå áûëî îïàñíî è/èëè î÷åíü ñëîæíî âûäåëèòü). Îáñóäèòå ýòî ñ ëå÷àùèì âðà÷îì, ó íåãî/íåå èíôîðìàöèè î âàøåé ñèòóàöèè çàâåäîìî áîëüøå, ÷åì ó çíàþùèõ ëþäåé. ×òî ñ ýòîé èíôîðìàöèåé äåëàòü — ðåøàòü âàì.
Ìîæíî âûðåçàòü êàìíè èç æåë÷íîãî. Åñòü êëèíèêè. È äàæå â Ðîññèè òàê äåëàëè. Íî ýòî íå ïåðñïåêòèâíî, ïîýòîìó îòêàçàëèñü îò òàêîé ïðàêòèêè. Æåë÷íîêàìåííàÿ áîëåçíü íå óõîäèò. Æåë÷íûé ïóçûðü è åñòü òîò ïðîâîöèðóþùèé îðãàí, ãäå ñîçäàþòñÿ íîâûå êàìíè. Åñòü õîðîøèé ñàéò Æåë÷íåò.ðó. Òàì ïîäð?



