Камни в желчном пузыре можно ли курить

03/08/2010
Желчнокаменная болезнь (камни в желчном пузыре) — заболевание, при котором образуются камни в желчном пузыре. При этом заболевании камни могут образовываться не только в желчном пузыре, но и печеночных и желчных протоках. Раньше считалось, что желчнокаменной болезнью чаще всего страдают женщины с излишней массой тела, но в настоящее время выявлено, что этой болезнью заболевают мужчины и женщины. Кроме того желчнокаменная болезнь сильно помолодела — в настоящее время этим заболеванием страдают довольно молодые люди и даже дети.
Откуда берутся камни в желчном пузыре? Каковы причины их образования? Основными причинами, как всегда, являются — неправильное питание, малоподвижный образ жизни, вредные привычки и наследственный фактор. Здесь главным фактором является холестерин, который, как известно, жизненно необходим организму, но при определенных условиях может стать злейшим врагом нашему здоровью. Дело в том, что желчь состоит из холестерина и желчных кислот. Холестерин должен растворяться в желчных кислотах и выводиться с желчью из желчного пузыря в кишечник (двенадцатиперстную кишку). Однако при дисбалансе холестерина и желчных кислот, когда холестерин в избытке (или при недостатке желчных кислот), из лишнего холестерина образуются и растут камни в желчном пузыре.
 Часто желчнокаменная болезнь протекает бессимптомно. К симптомам же относятся: горечь во рту, давящие боли в правом подреберье и в эпигастральной области (особенно после еды). При нарушениях диеты, при тряске (например, в автобусе), при эмоциональном напряжении возможна закупорка камнем желчевыводящих путей и пузырного протока. В таких случаях появляются резкие боли в правом подреберье (могут отдавать в правую лопатку и надплечье), рвота, возможны повышение температуры тела и непроходимость кишечника рефлекторного характера. Приступы боли могут длиться от нескольких минут до нескольких часов. Если приступ долго не проходит и повышается температура, то это может быть признаком появления инфекции в желчном пузыре. Это очень опасно. Инфекция может спровоцировать острый холецистит, а он может иметь очень серьезные осложнения — вплоть до гангрены желчного пузыря. Поэтому при возникновении вышеописанных симптомов, даже если они не очень болезненны и чем-то отличаются от описанных, нужно немедленно обратиться к врачу.
Часто желчнокаменная болезнь протекает бессимптомно. К симптомам же относятся: горечь во рту, давящие боли в правом подреберье и в эпигастральной области (особенно после еды). При нарушениях диеты, при тряске (например, в автобусе), при эмоциональном напряжении возможна закупорка камнем желчевыводящих путей и пузырного протока. В таких случаях появляются резкие боли в правом подреберье (могут отдавать в правую лопатку и надплечье), рвота, возможны повышение температуры тела и непроходимость кишечника рефлекторного характера. Приступы боли могут длиться от нескольких минут до нескольких часов. Если приступ долго не проходит и повышается температура, то это может быть признаком появления инфекции в желчном пузыре. Это очень опасно. Инфекция может спровоцировать острый холецистит, а он может иметь очень серьезные осложнения — вплоть до гангрены желчного пузыря. Поэтому при возникновении вышеописанных симптомов, даже если они не очень болезненны и чем-то отличаются от описанных, нужно немедленно обратиться к врачу.
Желчнокаменная болезнь — довольно опасное заболевание. Курение и алкоголь вполне способны спровоцировать закупорку камнем желчевыводящих путей и пузырного протока. Кроме того, зная как курение действует на уровень холестерина в крови и на баланс плохого и хорошего холестерина, можно с уверенность сказать, что курение принимает значительное участие в образовании камней в желчном пузыре. Поэтому лучше всего бросить курить и приучить себя к необходимому здоровому образу жизни.
Следует отметить еще один момент, касающийся, в основном женщин. Есть мнение (врачей изучающих это заболевание), что при жестоких диетах уровень холестерина может сильно подниматься. Этот холестерин берется из накопленной жировой ткани. Так вот, при неправильных жестоких диетах, особенно у курящих женщин, могут образовываться камни в желчном пузыре.
Åñëè áû êòî-òî äåðíóë ìåíÿ çà ðóêàâ è ðàññêàçàë î æåë÷åêàìåííîé áîëåçíè (ÆÊÁ) ðàíüøå, î òîì, ÷òî îíà ìîæåò êîñíóòüñÿ ìåíÿ, ÿ áûë áû î÷åíü åìó áëàãîäàðåí. Óäåëèòå ïÿòü ìèíóò âðåìåíè íà ÷òåíèå, õîòÿ áû áåãëî, à ïîòîì óòîïèòå â ìèíóñàõ, åñëè ïîñ÷èòàåòå èíôîðìàöèþ áåñïîëåçíîé.
Åñòü òàêàÿ íåïðèÿòíàÿ øòóêà êàìíè â æåë÷íîì ïóçûðå. Çàèìåòü êàê äâà ïàëüöà îá àñôàëüò ËÞÁÎÌÓ óæå â âîçðàñòå 25 ëåò è äàæå ðàíüøå. Ìû æèòåëè áîëüøèõ ãîðîäîâ, ñëèøêîì ìíîãî ïîòðåáëÿåì åäû ñëîæíîé äëÿ îðãàíèçìà. ×åì âûøå óðîâåíü äîõîäà íàñåëåíèÿ òåì ÷àùå è ðàíüøå âîçíèêàåò ÆÊÁ ó íàñåëåíèÿ. Óìåðåííîñòü êëþ÷ ê çäîðîâüþ. Êàê íè ñòðàííî.
Ñîáñòâåííî ñóòü.
Êîãäà êîñíóëîñü ìåíÿ, ìíîãî èñêàë â èíòåðíåòå, õîäèë ê âðà÷àì. Èíôîðìàöèÿ íàéäåíà, òîëüêî îáùåãî õàðàêòåðà. Âðà÷àì, â ãîñ. áîëüíèöàõ, ôèîëåòîâî. Âîçèòüñÿ ñ âàìè íèêòî íå áóäåò. Î÷åíü ìíîãîå î ÆÊÁ ÿ óçíàë íà ñîáñòâåííîì, êðàéíå áîëåçíåííîì îïûòå. Íàäåþñü, áóäåò ïîëåçíî.
Èòàê êðàòêî î ïàöèåíòå, ò.å îáî ìíå. 36 ëåò. Íå êóðþ, íå ïüþ, ôèçè÷åñêè çäîðîâ è íå èìåþ ïðîáëåì ñ ëèøíèì âåñîì, åäîé íå çëîóïîòðåáëÿþ è âñå ðàâíî ïîëó÷èë ÆÊÁ.
Êàê æå òàê âûøëî?
Ñàìûé ãëàâíûé ôàêòîð — áîëüøèå ïåðåðûâû ìåæäó ïðèåìàìè ïèùè, à ïîòîì ñðàçó áîëüøàÿ ïîðöèÿ. Ò.å êðóòèøüñÿ, ðàáîòàåøü, ïîåñòü íåêîãäà, ïîòîì åøü, íî íå ðåãóëÿðíî è íå ïî ãðàôèêó. À æåë÷ü ñêàïëèâàåòñÿ â ïóçûðå âñå âðåìÿ, áåç ïåðåðûâà. Âû åå íå òðàòèòå, çàòåì âàì äîñòàòî÷íî ñäåëàòü òàê, ÷òîáû ïóçûðü ñæàëñÿ.
Ñòðåññ, ëåäÿíîé íàïèòîê, íåïðàâèëüíàÿ ïîñàäêà çà ñòîëîì âî âðåìÿ ðàáîòû, ñóòóëîñòü, ñèëüíàÿ ôèçè÷åñêàÿ íàãðóçêà, íàïðèìåð êà÷àíèå ïðåññà. Ñïàçì æåë÷íîãî ïóçûðÿ — ïîøåë ïðîöåññ îáðàçîâàíèÿ ñãóñòêîâ æåë÷è, èç êîòîðûõ ïîòîì ìîãóò ïîëó÷èòüñÿ ìÿãêèå èëè òâåðäûå êàìíè. Ìÿãêèå ìîæíî ðàñòâîðèòü, ðàçäðîáèòü è âûëå÷èòü. Òâåðäûå, òîëüêî ïîêà îíè ìàëåíüêèå. Èíà÷å îïåðàöèÿ ïî óäàëåíèþ ïóçûðÿ.
Âòîðîé ôàêòîð, ñîáñòâåííî åäà. Ïî ñóòè, ëþáàÿ âêóñíàÿ åäà áîëüøèìè ïîðöèÿìè, íàãðóçêà äëÿ æåë÷íîãî ïóçûðÿ.
Êàê óçíàòü?
Òâåðäûå êàìíè âèäíû íà óçè, îíî ñòîèò ìåíüøå 1000 ð. äàæå â ÷àñòíîé êëèíèêå. Ìÿãêèå, ñëîæíåå, íóæíî ãëîòàòü çîíä, ýòî íåïðèÿòíî. Ìåäèöèíñêèé îñìîòð ñòàíäàðòíîãî òèïà (ïðè ïðèåìå â ãîñ. ó÷ðåæäåíèå íà ðàáîòó íàïðèìåð) íå âûÿâèò ó âàñ ýòó ïðîáëåìó ÆÊÁ. Ïîýòîìó êàê ÒÎ ó àâòîìîáèëÿ, íàäî ïðîñòî çàåõàòü è ñäåëàòü.
Êàê ðàñïîçíàòü ñèìïòîìû?
Ïî÷òè íèêàê. Îãëÿäûâàÿñü íàçàä, ÿ âñïîìèíàþ, ÷òî áûëè ñèãíàëû îðãàíèçìà î òîì, ÷òî íå âñå â ïîðÿäêå ñî ìíîé. Ýõ, åñëè á ÿ çíàë.
1. Óìåíüøàåòñÿ êîëè÷åñòâî åäû, êîòîðóþ âû ëåãêî ñúåäàëè ðàíüøå.
2. Ïîÿâëÿåòñÿ îòðûæêà ïîñëå åäû.
3. Îùóùåíèå, ÷òî âû ñëèøêîì äîëãî ïåðåâàðèâàåòå åäó, õîòÿ îáåä ïðîøåë óæå äàâíî è ïîðà áû óæèíàòü.
Ñîáñòâåííî âñå. Êàê âèäèòå, î÷åíü òðóäíî ñâÿçàòü ýòî íàïðÿìóþ ñ ÆÊÁ.
Ìîé ïðèìåð.
Ó ìåíÿ íåîæèäàííî ñëó÷èëñÿ ïðèñòóï ïàíêðåàòèòà. Ïðèñòóï âûãëÿäèò êàê òóïàÿ íîþùàÿ áîëü â ïðàâîé ÷àñòè æèâîòà, îòäàþùàÿ â ñïèíó. Äëèëñÿ ÷àñîâ 9, ïîêà ÿ íå ñäàëñÿ è íå ïîíÿë, ÷òî âñå ñåðüåçíî è âûçâàë ñêîðóþ. Ñòàíäàðòíûå îáåçáîëèâàþùèå íå ïîìîãàþò, íîøïà, èáóêëèí, ñïàçìàëãîí è äð. Äàæå îáåçáîëèâàþùèé óêîë âðà÷à ñêîðîé.
Ñóòêè ïîä êàïåëüíèöåé è îòíîøåíèå ê òåáå âðà÷åé, ñëîâíî òû àëêàø è òóïî ïåðåïèë. Îòïóñòèëè áåç ðåêîìåíäàöèé, ðàçâå ÷òî, çàãëÿíèòå ìîë ê òåðàïåâòó. ß ïîøåë ñðàçó íà óçè
.. ïîñëå âòîðîãî ïðèñòóïà:-), êîòîðûé ñëó÷èëñÿ ÷åðåç íåäåëþ. Îêàçàëîñü, ÷òî áûëî óæå ïîçäíî, ìîé ïóçûðü áûë âûêëþ÷åí, óæå êàêîå-òî âðåìÿ è áûë ïîëíîñòüþ çàáèò êàìíÿìè.
 ñèëó æèçíåííûõ îáñòîÿòåëüñòâ, ÿ íå ìîãó ïðÿìî ñåé÷àñ ëå÷ü íà îïåðàöèþ. Íóæíî ïðîäåðæàòüñÿ åùå 3 ìåñÿöà.  èòîãå ÿ óæå ñåé÷àñ ïðèäåðæèâàþñü æåñòêèõ ïðàâèë, êîòîðûå äîëæåí áóäó âûïîëíÿòü è ïîñëå îïåðàöèè. À òàêæå ìîé îïûò äîñòàòî÷íî èíòåðåñåí, èáî â ìîåì ñîñòîÿíèè ëþäè ñðàçó æå äåëàþò îïåðàöèþ.
Êàê ÿ æèâó.
Ïî ïîâîäó äèåò, ïèñàòü ñþäà íå áóäó, ñëèøêîì ìíîãî òåêñòà, äèåòà ¹ 5 ïî çàïðîñó â ãóãëå. Íî ñ îãîâîðêàìè. Òàì òîëüêî îáùèå ðåêîìåíäàöèè, âîçìîæíî ïðîùå èäòè ñðàçó ê äèåòîëîãó. Îò ñåáÿ âîò ÷òî ñêàæó.
— Æåëòîê ÿéöà íåëüçÿ, äàæå îäèí.
— Èç õëåáà ìîæíî òîëüêî ÷åðñòâûé èëè â âèäå ñóõàðåé, íî î÷åíü ìàëî. ß åì ëàâàø, ìîæíî ñ âàðåíüåì, ìåäîì, âàðåíîé ñãóùåíêîé.
— Ñëàäêîå òåïåðü íàäî ñèëüíî îãðàíè÷èâàòü.
Ìîæíî êîôå, íàòóðàëüíûé, íî íå ÷àñòî, îäèí ðàç â äåíü, íî ëó÷øå â äâà.
Õëåá íåëüçÿ, äàæå åñëè äåëàòü áåç æåëòêà, íî ñ ñîäîé, äàæå åñëè äàòü ïîäñîõíóòü è åñòü íà âòîðîé äåíü. Áóäåò áîëüíî, íå ñèëüíî íî íåïðèÿòíî. Êóøàéòå ëàâàø èëè õëåá èç ïîñòíîãî òåñòà — ìóêà+âîäà. Çàáóäüòå î ñâåæåì, âêóñíîì õëåáå.
Íåëüçÿ ñîñèñêè. Ñïåöèè â íèõ ÷åðåç ïàðó äíåé óïîòðåáëåíèÿ ïðèâîäÿò ê òóïîé áîëè â áîêó. Æèòü ìîæíî, íî íåïðèÿòíî. Âàðåíîå ìÿñî ìîæíî, íî áåç ñïåöèé è íå î÷åíü ñîëåíîå.
Ìîëîêî ìîæíî, ìàñëî ðàñòèòåëüíîå è ñëèâî÷íîå òîæå, íî íåìíîãî. Êåôèð òîæå ìîæíî.
Îñòàëüíîå ñîãëàñíî äèåòå íîìåð 5, ñ ïîïðàâêîé íà ñâîè âêóñû.
Ïîòåðÿ àâòîíîìíîñòè è ôèçè÷åñêîé àêòèâíîñòè.
1. Òåïåðü âû íå ìîæåòå áûòü ôèçè÷åñêè àêòèâíûì. Íèêàêîãî ñïîðòà. Ïåøèå ïðîãóëêè è áîëüøå íè÷åãî. Äàæå òÿæåëûå ñóìêè èç ìàãàçèíà íåëüçÿ. Ðàáîòàòü â íàêëîí íåëüçÿ, áûñòðî ïðèñåäàòü è èçëèøíå íàïðÿãàòü æèâîò. Âñå ïðîâåðåíî íà ñåáå, áîëåçíåííî.
Âñå ýòî, ïîêà íå ñäåëàíà îïåðàöèÿ!
2. Òåïåðü âàøà àâòîíîìíîñòü ïðèìåðíî 3-4 ÷àñà.(ÿ åì êàæäûå 3) Ïîòîì âû îáÿçàíû êóøàòü. Áåç ïóçûðÿ, æåë÷ü ïîñòîÿííî ïîñòóïàåò â êèøå÷íèê, åå ìàëî è îíà ïîýòîìó íèçêîé êîíöåíòðàöèè. Âû ÎÁßÇÀÍÛ åñòü, èíà÷å çàèìååòå åùå áîëüøå ïðîáëåì ïî çäîðîâüþ.
Âû íå ñìîæåòå ïåðåâàðèòü îáû÷íóþ ïîðöèþ åäû. Ïîýòîìó íàäî äåëèòü. Áåðåòå ñâîé îáåä, ñ ïîïðàâêîé íà ñâîé âåñ è ðîñò è äåëèòå åãî ïîïîëàì. ß ñðåäíåãî ðîñòà, íå òîëñòûé. Ìîãó êóøàòü 100-150 ãðàìì åäû çà ðàç. Âðà÷è ïèøóò 200 ãðàìì íà îäèí ïðèåì ïèùè. Íà êðàéíå áîëåçíåííîì îïûòå, ÿ óçíàë ÷òî ìîÿ íîðìà íå áîëüøå 150.
Êóäà áû ÿ íå ñîáèðàëñÿ, òåïåðü ÿ èìåþ ñ ñîáîé ïåðåêóñ. Ïëîòíûå ôðóêòû, êðîìå ÿáëîê è àïåëüñèíîâ. Ñóõîôðóêòû. Íåêòàðèí, ïåðñèêè, áàíàíû è òàê äàëåå. Ñóõàðèêè íà õóäîé êîíåö. ß ïðèäóìàë çàâîðà÷èâàòü â ëàâàø âàðåíóþ êàðòîøêó èëè ðèñ. Ïîëó÷àåòñÿ ýñòåòè÷íîãî âèäà ïèðîæîê, êîòîðûé ìîæíî êóøàòü äàæå íà õîäó. Íà÷èíêè ìîæíî è äðóãèå, ñîãëàñíî äèåòå íîìåð 5.
ÂÀÆÍÎ. Íå çàïèâàéòå åäó ñðàçó. Ìîæíî ïîïèòü ÷åðåç 30-40 ìèíóò ïîñëå åäû.
À åùå âíåçàïíî îêàçàëîñü, ÷òî âû òåïåðü íå ìîæåòå íàéòè åäó â îáùåïèòå. Åå ïðàêòè÷åñêè íåò. Âñå òî, ÷òî âàì ìîæíî, íå ÿâëÿåòñÿ ôàñò-ôóäîì. Ýòî ïå÷àëüíî, íóæíî ïëàíèðîâàòü ñâîé ìàðøðóò, ÷òîáû èìåòü âîçìîæíîñòü âîâðåìÿ è ïðàâèëüíî êóøàòü.
ÂÀÆÍÎ. Æóéòå òùàòåëüíî, î÷åíü òùàòåëüíî è êóøàéòå ìåäëåííî.
×òî áóäåò åñëè íå ñîáëþäàòü ðåæèì?
Ýôôåêò êóìóëÿòèâíûé. Ñðàçó æå âû íå óçíàåòå, ÷òî ñêóøàëè íå òî èëè íå òàê.
— Íåñîáëþäåíèå ðåæèìà ïèòàíèÿ àóêíåòñÿ ïðèìåðíî íà ñëåäóþùèé äåíü.  âèäå ïðèñòóïà, êîòîðûé âðà÷è íàçûâàþò ïðèñòóïîì îñòðîãî ïàíêðåàòèòà ñ ïîõîæèìè ñèìïòîìàìè. Òåðïèìî è íå ñðàçó ÿñíî, ÷òî ýòî íå ïðîñòî áåñïîêîéñòâî, à ïîâîä åõàòü â áîëüíè÷êó. Îáû÷íî ÷åðåç 6 ÷àñîâ íå ïðîøëî, çíà÷èò çâîíèòå â ñêîðóþ.
— Íåñîáëþäåíèå ïîðöèé, ïåðååäàíèå, ïðèìåðíî ÷åðåç íåäåëþ è âûãëÿäèò òàê. Æåëóäîê çàïîëíåí íåïåðåâàðåííîé åäîé, ðàñòåò êîíöåíòðàöèÿ ãàçîâ âíóòðè íåãî è â ÆÊÒ.
Âíåçàïíî, ó âàñ ïîÿâëÿåòñÿ èñïàðèíà è ïðèõîäèò áîëü. Áîëü òàêàÿ ñëîâíî âàñ íàêà÷èâàþò íàñîñîì è äàâëåíèå ðàñïèðàåò âàñ èçíóòðè âî âñå ñòîðîíû. Áîëèò âåñü æèâîò ïî êðóãó è ïðàâûé áîê, à òàêæå îòäàåò â ñïèíó. Ðóêè íåìåþò è èõ ñâîäèò ñëîâíî âû èõ îòëåæàëè è ïî íèì âîçîáíîâèëñÿ êðîâîòîê. Òðÿñåò âñå òåëî, áóäòî âàñ áüåò òîêîì. Òðóäíî ãîâîðèòü. Îäíîâðåìåííî î÷åíü è î÷åíü áîëüíî, äûõàíèå ñòàíîâèòñÿ ïðåðûâèñòûì è ÷àñòûì. Ïîÿâëÿåòñÿ îòðûæêà âîçäóõîì, è æåëàíèå ñõîäèòü ïî áîëüøîìó. Ðâîòû íåò.
Ñäåëàòü íè÷åãî íåëüçÿ. Îáåçáîëèâàþùèõ ñíèìàþùèõ ýòè ñèìïòîìû íåò. Ðàçâå, ÷òî íàðêîòè÷åñêîãî ñâîéñòâà. ×òîáû îáëåã÷èòü áîëü, íóæíî ïûòàòüñÿ âûäàâèòü èç ñåáÿ âîçäóõ â âèäå îòðûæêè. Ïðèìèòå ñèäÿ÷åå ïîëîæåíèå, ãëàâíîå íå ëåæàòü, îñîáåííî íà ñïèíå. Ìàññèðóéòå æèâîò è äûøèòå ðòîì. Ñòàíåò ïîëåã÷å.
Èíîãäà ïðîõîäèò çà ÷àñ, èíîãäà òåðïåòü ïðèõîäèòüñÿ âñþ íî÷ü. ß îáû÷íî óñïåâàþ âûïèòü äâå òàáëåòêè íîøïû+îäíó òàáëåòêó ñïàçìàëãîíà. Ïîñëå íóæíî òåðïåòü ÷àñ, ïîêà ïîäåéñòâóåò. Íî åñëè íå ñòðàâèòü âîçäóõ, íå ïîìîãóò è òàáëåòêè.
×òî ñåé÷àñ.
ß î÷åíü ïîõóäåë è ðàçìÿê ôèçè÷åñêè. Î÷åíü òîñêëèâî ëåòîì. Çàïàõ æàðåííîãî ìÿñà, øàøëûêà, ñâåæàÿ âûïå÷êà, òîðòû, ìîðîæåííîå, ïåëüìåíè è î÷åíü ìíîãèå âêóñíûå øòóêè ìíå íåëüçÿ.
Áëèæå ê çèìå ìíå ñäåëàþò îïåðàöèþ. Åñëè áóäåò èíòåðåñíî ðàññêàæó, êàê ýòî áûëî. Ïîñëå îïåðàöèè, ïðèìåðíî ÷åðåç ãîä ñòðîãîé äèåòû è ðåæèìà ïèòàíèÿ, ñóùåñòâóåò íåïëîõàÿ âåðîÿòíîñòü, ÷òî îðãàíèçì ïîäñòðîèòñÿ ïîä íîâûå óñëîâèÿ, æåë÷íûå ïðîòîêè ñòàíóò òîëùå, èìèòèðóÿ îòñóòñòâóþùèé ïóçûðü è ÿ ñìîãó õîòÿ áû èíîãäà, íåìíîãî åñòü òî, ÷òî òàê âêóñíî. Ýòà íàäåæäà íå äàåò ðàçìÿêíóòü.
Åñëè ïîäóìàòü, ÿ ñåé÷àñ î÷åíü ïðàâèëüíî ïèòàþñü, ýòî ñêàçàëîñü ïîëîæèòåëüíî íà îáùåì ñîñòîÿíèè çäîðîâüÿ. Íàïðèìåð, èñ÷åçëè ãîëîâíûå áîëè íà ïåðåìåíó ïîãîäû, óëó÷øèëñÿ öâåò ëèöà è îáùèé òîíóñ îðãàíèçìà.
Íî ëó÷øå íå äîïóñêàòü ÆÊÁ. Íå õîòèòå æèòü êàê ÿ? Ñäåëàéòå ïðèìèòèâíîå ÓÇÈ, à ëó÷øå íàñòîÿùèé ìåä. îñìîòð, õîòÿ áû ðàç â ãîä èëè äâà.
Ï.Ñ.
Êòî-òî ðàññêàæåò óäèâèòåëüíûå èñòîðèè î òîì, êàê ÷åëîâåê ñðàçó ïîñëå îïåðàöèè åñò è òî è ýòî è âîîáùå ïëåâàë íà äèåòó.  àìåðèêàíñêîé áîëüíèöå ìîë ñðàçó ïîñëå îïåðàöèè áîëüíîé âðó÷èëè ÷èïñû è êîëó. Íå èíà÷å, ÷òîáû âåðíóëàñü ñíîâà, òîëüêî óæå ñ âîðîõîì íîâûõ, äîðîãîñòîÿùèõ áîëåçíåé.
Âñå ëþäè ðàçíûå, à ãëàâíîå ñàìî ïîíÿòèå «ïîëíîöåííàÿ æèçíü» äëÿ ìíîãèõ ðàçíîå. Êîìó òî 60 ëåò æèçíè ýòî äîôèãà. Íå ìíå èõ ñóäèòü.
Íî åñëè â âàøèõ èíòåðåñàõ çäîðîâàÿ æèçíü è àêòèâíàÿ ñòàðîñòü, òî ïîìíèòå — ïðèðîäîé íå ïðåäóñìîòðåíî íîðìàëüíîå ôóíêöèîíèðîâàíèå ÷åëîâêà áåç æåë÷íîãî ïóçûðÿ. Ýòî íå àïïåíäèöèò âûðåçàòü. Îäíà ìîÿ çíàêîìàÿ ñðàçó ïîñëå îïåðàöèè íà÷àëà ÷àñòî åñòü ñëàäêîå è ñäîáó, ñåé÷àñ èìååò ñàõàðíûé äèàáåò â íàãðóçêó ê âûðåçàííîìó æåë÷íîìó ïóçûðþ.
Ñïàñèáî çà âíèìàíèå. Çäîðîâüÿ Âàì!

Решающую роль в формировании камней играет нарушение обменных процессов. При сбое в метаболизме в желчном пузыре накапливается избыточное количество холестерина и билирубина. В нормальном состоянии они должны покидать организм через кишечник. Желчь начинает сгущаться. И именно в результате этого процесса возникают камни. Они остаются в желчном пузыре, если их размер превышает 0,5 см. Нужно не забывать, что дополнительно у пациентов присутствует риск закупоривания просвета желчных ходов.
Полезные советы по изменению питания: какие продукты приводят к появлению камней в желчном пузыре
Чтобы снизить риск развития камней, нужно пересмотреть свой рацион. От некоторых продуктов нужно будет навсегда избавиться для нормальной работы организма и хорошего самочувствия.
К развитию камней приводят:
- Фаст-фуд. Уличная еда, хоть и вкусная, необычайно вредная. Ее нужно максимально исключить из своего рациона. Негативное влияние уличной еды связано с большим количеством жиров и легких углеводов в составе. Нельзя забывать, что фаст-фуд дополнительно может привести к появлению сахарного диабета, гипертонии и, конечно же, ожирения. Такая еда имеет низкую пищевую ценность. Она не несет никакой пользы для человеческого организма.
- Свинина. Такое мясо не нужно исключать полностью, но нужно сократить его количество в рационе. Свинина содержит в себе огромное количество холестерина. При злоупотреблении этим мясом возникает изжога, «нарастают» лишние килограммы, а неприятным бонусом становится желчнокаменная болезнь.

- Субпродукты. Их тоже нужно сократить. Интересно знать, что печень и иные субпродукты содержат в разы больше холестерина, чем любые другие мясные продукты. Их регулярное употребление в чрезмерном количестве приводит не только к камням, но и различным сердечно-сосудистым недугам.
- Яйца. Они безопасны для человека только в умеренном количестве. Если вы не можете отказаться от яиц, то нужно сократить их ежедневное количество в рационе до 1 штуки. Основное количество холестерина присутствует именно в желтке.
- Продукты с маргарином в составе. Это еще один источник холестерина. Лучше полностью заменить маргарин на сливочное масло. К сожалению, сливочное масло тоже не радует качеством, поэтому его нужно употреблять умеренно.
Все эти продукты нужно максимально свести к минимуму. Это в разы снизит вероятность появления камней в желчном.
Какие продукты защитят от появления камней
Есть и продукты, которые наоборот настоятельно рекомендуются к употреблению. Они также помогаю снизить вероятность развития камней в желчном пузыре. Эти продукты являются своеобразными защитниками и помогают восстановить обменные процессы.

Для снижения риска желчекаменной болезни включите в рационе:
- Куркуму. Это прекрасное профилактическое средство, препятствующее образованию камней. Пряность улучшает усвоение жиров. Дополнительно разрушаются именно те компоненты, которые участвуют в образовании камней. Максимальная суточная доза куркумы – 1 столовая ложка.
- Фрукты и овощи. Они уменьшают воспалительные процессы и нейтрализуют токсические компоненты. Именно свежие фрукты и овощи эффективно очищают желчный пузырь.
- Полезные жиры. Они содержатся в оливковом масле и жирных сортах рыбы. Полезные жиры уменьшают количество вредных липидов, что также снижает риск камнеообразования.
- Кофе. Этот прекрасный напиток, который является профилактическим средством от желчнокаменной болезни. Главное – употреблять его дозировано. Злоупотреблять кофейными напитками нельзя, чтобы не навредить сердечно-сосудистой системе.
Для профилактики камней нельзя пропускать приемы пищи. В ином случае возникает застой желчи. Также важно периодически делать перекусы. Рацион должен быть сбалансированным и содержать все необходимые питательные вещества.
Не трудно избежать формирования камней в желчном пузыре. Главное – ответственно подходить к составлению собственного рациона.
Оценка статьи:
Загрузка…
Многих пациентов беспокоит вопрос, нужно ли удалять камни в желчном пузыре, если диагностирована желчнокаменная болезнь. Конкременты (камни) образуются в желчном пузыре (холецистолитиаз), и в желчных протоках (холедохолитиаз). Фактически являясь инородными телами, камни вызывают воспалительные процессы в желчном пузыре (калькулезный холецистит), что проявляется болями в правом боку, желтухой и повышением температуры.
 Женщины страдают желчнокаменной болезнью в 2 раза чаще мужчин, что связано с изменениями гормонального фона у женского пола в климактерический период и во время беременности. Также быстрому образованию конкрементов способствует неправильное питание при различных диетах.
Женщины страдают желчнокаменной болезнью в 2 раза чаще мужчин, что связано с изменениями гормонального фона у женского пола в климактерический период и во время беременности. Также быстрому образованию конкрементов способствует неправильное питание при различных диетах.
Причины болезни
Желчнокаменная болезнь (код по МКБ 10 – 80.0-80.2) входит в число сложных заболеваний с различными вариантами происхождения. Существует несколько предпосылок для возникновения желчнокаменной болезни, а также факторов риска.
Изменение химического состава желчи
Нарушение обменных процессов является одной из причин, сопровождаемых повышением уровня холестерина в желчи и крови. В результате образуется билиарный сладж, имеющий вязкую консистенцию. Если в ближайшее время холестерин приходит в норму, то сладжевая субстанция постепенно рассасывается, но продолжительное повышение холестерина в желчи провоцирует образование камней.

Как выглядят камни в желчном пузыре
Кроме холестерина, в формировании камней участвуют известковые и кальциевые соли, а также билирубин. Последний является продуктом распада эритроцитов – красных кровяных телец. Как правило, билирубин составляет ядро конкремента, а холестерин и соли образуют его оболочку. Нужно ли удалять камни в желчном пузыре, зависит от их размера, количества и степени воспаления органа.
 В составе камней может присутствовать и одно вещество, но такие ситуации встречаются достаточно редко.
В составе камней может присутствовать и одно вещество, но такие ситуации встречаются достаточно редко.
Застой желчи
Причины образования камней в желчном пузыре часто связаны с затруднением оттока желчи и ее последующим застоем. Если же застой желчи возникает в совокупности с изменением ее состава, то риск развития заболевания возрастает многократно. К застою желчи способны привести следующие патологии:
- перегиб желчного пузыря;
- опухоли и воспаления в области органа;
- сужение желчевыводящих каналов;
- увеличение лимфатических узлов;
- патологии сфинктера Одди.
Факторы риска
К повышению холестерина в желчи и другим нарушениям обменных процессов способны привести следующие предпосылки.
- Ожирение. Несбалансированное питание и связанный с этим излишний вес выступают катализаторами повышения холестерина во всем организме, а в частности и в желчном пузыре. Нередко спутниками желчнокаменной болезни являются атеросклероз и сахарный диабет.
- Беременность. Если во время вынашивания плода повышается уровень прогестерона, то происходит концентрирование желчи в совокупности с ее застоем.
- Эстрогеносодержащие препараты. Назначаются при раке простаты и для контрацепции, имеют побочный эффект в виде повышения в желчи уровня холестерина.
Заболевание имеет также наследственную предрасположенность, которая прослеживается примерно в четверти случаев.
Симптоматика
Очень часто желчнокаменная болезнь протекает бессимптомно, и пациент даже не подозревает о наличии недуга. Важно знать, какие боли при камнях в желчном пузыре связаны с закупоркой желчного пузыря конкрементами. В этой ситуации развивается желчная колика, то есть острые боли справа под ребрами, отдающие в ключицу, лопатку и правую руку. При полном перекрытии желчевыводящих путей, глазные склеры и кожа приобретают желтоватый оттенок. Если болезнь сопровождается воспалением, то клиническую картину дополнят следующие признаки:
-
 головная боль;
головная боль; - головокружение;
- тошнота и рвота;
- недомогание;
- температура до 39 градусов;
- снижение аппетита.
Как правило, колики носят приступообразный характер, а симптомы воспаления постоянны.
Осложнения желчнокаменной болезни
Помимо воспалительных процессов, камни в желчном пузыре вызывают следующие последствия:
- холангит (воспаление протоков);
- острый панкреатит;
- перфорация, или прободение желчного пузыря.
 При развитии осложнений пациенту необходима срочная госпитализация.
При развитии осложнений пациенту необходима срочная госпитализация.
Диагностика
Физикальное обследование направлено на выявление характерных для желчнокаменной болезни синдромов, также проводится визуальный анализ кожи и склер глаз на наличие желтизны. Проводится пальпация живота с целью определить степень напряжения мышц. Далее у пациента берется кровь для общего и биохимического анализа. Изменение состава крови может свидетельствовать как о наличии заболевания, так и о факторах, которые приводят к желчнокаменной болезни (уровень билирубина, холестерина).
Окончательно прояснить картину заболевания позволяет УЗИ брюшной полости – самый информативный в этом случае вид исследований. С его помощью получают информацию не только о наличии и величине камней, но и о возможных деформациях и воспалениях стенок желчного пузыря. Для получения дополнительных сведений, при диагностике используют КТ и МРТ желчевыводящих путей.
Лечение ЖКБ
Если заболевание протекает без осложнений, диаметр конкрементов не превышает одного сантиметра, а сократительная деятельность желчного пузыря не нарушается, то применяется медикаментозная терапия. В первую очередь, для этого назначаются препараты для растворения желчных камней и их последующего выведения:
- урсольфак;
- урсосан;
- урсохол;
- хенофальк;
- домперидон.
Из трав рекомендуется зеленый чай, расторопша пятнистая и артишок. Если заболевание сопровождается коликами, то применяются спазмолитики:
- платифилин;
- дротаверин;
- галидор;
- дицетел.
Дистанционное разрушение
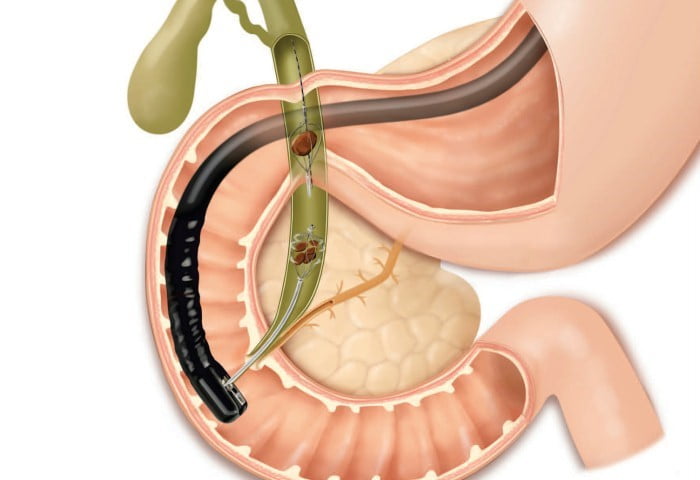
Хорошей альтернативой медикаментозной терапии является ударно-волновая литотрипсия. Ее применяют в том случае, если размер конкрементов не превышает 2 сантиметров, при этом в органе не нарушена функциональность гладкой мускулатуры. Существует три основных вида литотрипсии.
- Электрогидравлическая.
- Пьезоэлектрическая.
- Электромагнитная.
Метод отличается эффективностью, но при этом способен привести к нежелательным последствиям (временному обострению холецистита и панкреатита).
Холецистэктомия
Нужно ли удалять желчный пузырь с камнями, решается в зависимости от нескольких факторов. Основными показаниями к проведению операции являются следующие.
- Камни в желчном пузыре более 1 сантиметра.
- Существует опасность закупорки желчевыводящих путей.
- Образование полипов.
- Обострение холецистита.
- Холецистолитиаз с бессимптомным течением.
Операция по удалению желчного пузыря носит названия «холецистэктомия» и может проводиться как традиционным, так и лапароскопическим, более щадящим методом. Холецистэктомия решает проблему, но пациент в будущем обязан соблюдать соответствующую диету. Кроме того, существуют противопоказания к операции. Холецистэктомию нельзя проводить в следующих случаях:
- разлитой перитонит;
- механическая желтуха;
- раковые опухоли;
- беременность в III триместре;
- заболевания сердца.
Также нежелательно проведение операции, если у пациента установлен кардиостимулятор.
Диета
При наличии камней, пациенту необходимо придерживаться определенных правил питания.
Что можно есть при камнях в желчном пузыре
Несмотря на ограничения, питание при желчнокаменной болезни можно сделать достаточно разнообразным:
- хлеб с отрубями, а также из ржаной муки, макароны;
- нежирное мясо и рыба;
- все молочнокислые продукты;
- фрукты;
- ягоды с термообработкой;
- сухое печенье, крекеры;
- все неострые овощи;
- сыр;
- рисовая, овсяная, манная и гречневая каши;
- молочные сосиски;
- чай с молоком, компот.
Полезны морепродукты, а также орехи, семечки, сладкие яблоки, настой шиповника.
Что нельзя при камнях в желчном пузыре
- свежий хлеб, сдобная выпечка;
- жирное мясо и рыба;
- острые овощи, белокочанная капуста;
- консервированные и копченые продукты;
- колбасы;
- сало;
- желток яйца;
- перловая каша;
- грыбы;
- ягоды в свежем виде;
- шоколад;
- алкоголь;
- кофе.
Желательно применять принцип дробного питания. Температура пищи предпочтительна в пределах от 12 до 65 градусов. По этой причине не стоит употреблять мороженое. В целом, приведенная диета подходит и в послеоперационный период, если желчный пузырь пришлось удалить.
Профилактика и прогноз
В качестве профилактики рекомендуется проходить регулярное медицинские обследование. Особенно это актуально для тех, кто страдает сахарным диабетом, ожирением, имеет заболевания печени, старше 45 лет, и у кого есть наследственная предрасположенность. Если диагностирована ЖКБ, то главной задачей пациента является соблюдать диету. В таком случае вероятность обострений заболевания значительно снижается. Соблюдение диеты важно и после проведения холецистэктомии.