Как зондироваться без желчного пузыря
Одной из самых частых операций в мире названа холецистэктомия. Но после удаления желчного пузыря облегчение наступает не для всех пациентов. Более 40 % начинает жаловаться на боли и диспепсию. Чаще всего это признаки функционального расстройства билиарной системы в процессе адаптации пищеварительного тракта. Но встречаются и серьезные осложнения, которые важно устранить на начальной стадии.
Показания для удаления желчного пузыря
Основанием для резекции органа становятся исключительные ситуации, когда желчный пузырь (ЖП) становится источником тяжелых заболеваний. Нарушение важных функций приводит к патологическим процессам, вылечить которые невозможно. Речь идет о метаболических и обменных нарушениях, которые вызывают необратимые изменения, а также о дисфункции органа, когда желчный пузырь становится всего лишь помехой в цепочке пищеварения.
Холецистэктомия проводится в срочном и плановом порядке. Экстренными считаются случаи диагностирования состояний, которые угрожают жизни человека:
- острый холецистит;
- тотальная закупорка желчевыводящего протока;
- эмпиема и гангрена желчного пузыря;
- разрыв стенок (перфорация) органа;
- наличие свищей.
Запланированное удаление проводят с тщательной подготовкой, заранее исключая различные осложнения. Если операция по неотложным показаниям – полостная с большим швом на животе и длительным периодом восстановления, то плановая операция позволяет применять оптимальные методики. Предпочтение отдают малоинвазивной лапароскопии – однопортовой (SILS) или традиционной с 3-4 проколами.
Показаниями к лапароскопической холецистэктомии становятся:
- желчнокаменная болезнь;
- хронический холецистит;
- полипы в желчном пузыре;
- полная дисфункция органа – «отключенный» пузырь;
- механическая желтуха;
- выраженная деформация желчного пузыря – сильные перегибы, полный перекрут;
- аномалии развития – удвоение, многокамерность, недоразвитие органа.
А вот такое серьезное заболевание, как рак желчного пузыря, удаляют классическим открытым способом. Дело в том, что специфика эндоскопической манипуляции не всегда позволяет провести качественное удаление пораженных лимфоузлов.
Проведение холецистэктомии
В гастроэнтерологии применяют 4 вида операции – 2 из них можно отнести к полостному вмешательству, а 2 других являются малотравматичными лапароскопическими методиками. Чтобы выполнить резекцию органа через открытый доступ, на животе делают большой разрез – 15-20 см. Иногда возможно уменьшить трепанационное окно до 4-6 см. Это называется мини-доступом. Во время операции человек находится под общим наркозом, длительность хирургического вмешательства может доходить до 6 часов.
Эндоскопический способ более щадящий. Для удаления достаточно 3-4 прокола по 1,5 см. Через них вводят лапароскоп и манипуляторы (инструменты), которыми хирург выполняет внутрибрюшные манипуляции. Но врач действует не «вслепую», все движения – запланированные и контролируемые.
Эндоскоп снабжен подсветкой и видеокамерами, которые передают изображение на экран монитора. Чтобы было пространство для выполнения «маневров», в брюшную полость нагнетают теплый углекислый газ. После иссечения органа и наложения внутренних швов, троакары быстро вынимают, а разрезы зашивают и заклеивают стерильными послеоперационными повязками.
Организм после удаления
Несмотря на утверждение, что без желчного пузыря можно жить полноценной жизнью, он является важным звеном в пищеварении. Орган выполняет несколько функций:
- накапливает и концентрирует желчь;
- порционно выбрасывает секрет при продвижении пищи в 12-перстную кишку;
- защищает гепатоциты (клетки печени), слизистую желудка и кишечника от токсичного действия желчных кислот.
После удаления желчного пузыря часть эти функции берут на себя другие органы пищеварения, но чтобы пищеварительная система адаптировалась к новым условиям, нужно время и соблюдение режима питания и диеты.
Холецистэктомия не влияет на пассаж (образование) желчи. В привычном объеме (около 2 л) ее продолжает вырабатывать печень, но после операции секрет не задерживается, а свободно стекает в дуоденальное пространство. Попадая в пустой кишечник, едкий секрет вызывает раздражение слизистой, а также диарею или запоры.
Сократительную функцию желчного пузыря после холецистэктомии начинают выполнять желчевыводящие пути и запирающая система (сфинктеры). В этом случае важно, чтобы функциональность клапанов и стенок желчных протоков была на хорошем уровне. Иначе появляются признаки нарушения пищеварения, подобная реакция наблюдается и при несоблюдении правил питания после удаления ЖП.
Что беспокоит в первые дни после операции
В большинстве случаев удаление желчного пузыря проводят под общей анестезией, поэтому первые ощущения связаны с выходом из наркоза. У больного появляется:
- сильная жажда;
- выраженная сухость во рту;
- зуд кожных покровов;
- тошнота, иногда появляется рвота;
- затуманенное сознание;
- неприятное чувство слабости во всем теле;
- небольшое повышение температуры;
- возможны слуховые галлюцинации.
После полостной холецистэктомии – болезненность и зуд в области шва. Лапароскопия может вызвать небольшой дискомфорт в зоне инфекции. Независимо от способа удаления, в первое время диспепсические расстройства неизбежны. Но их можно свести к минимуму, если придерживаться врачебных рекомендаций.
Ранние и поздние послеоперационные осложнения
Последствия после удаления желчного пузыря можно разделить на 3 группы:
- возникшие во время хирургического вмешательства;
- осложнения, проявившиеся в первые недели после операции;
- постепенно развивающиеся последствия удаления желчного пузыря.
Осложнения, которые появились в ходе операции, называются ятрогенными. Они случаются по ошибке или халатности медицинских работников. Это может быть:
- внутреннее кровотечение при повреждении крупных кровеносных сосудов;
- прокол стенки 12-перстной кишки;
- инфицирование раневой послеоперационной поверхности.
Ранние послеоперационные последствия развиваются быстро. Характерные симптомы появляются в первые недели после операции по удалению желчного пузыря:
- приступы болей в животе;
- воспаление слизистой 12-перстной кишки (дуоденит);
- язва желудка, гастрит;
- холангит – воспаление желчевыводящих протоков;
- гастродуоденальный рефлюкс;
- билиарнозависимый панкреатит;
- постхолецистэктомический синдром при дисфункции сфинктера Одди;
- энтероколит – воспалительные процессы во всех отделах кишечника;
- механическая желтуха.
Вентральную грыжу относят к двум категориям – как к ранним, так и поздним осложнениям. Патологическое выпячивание в области шва образоваться в любое время. Последствия удаления ЖП наблюдаются даже спустя несколько лет после операции:
- желчные камни могут образоваться и после удаления пузыря с локализацией в желчных протоках;
- спаечный процесс.
Образование рубцов сопровождается просветом желчевыводящих путей, что неизбежно приводит к застойным явлениям и развитию желтухи. В тяжелых случаях – перфорация стенки с последующим развитием желчного перитонита.
Способы устранения самых распространенных последствий
| Симптом | Причины появления | Методы избавления |
| Задержка дефекации | Запор – частый симптом после удаления ЖП. Чаще всего он обусловлен снижением перистальтики, но иногда это признак развивающегося воспаления | Необходимо пить больше чистой воды, добавить в рацион дополнительные источники клетчатки (отруби), а также не забывать регулярно выполнять физические упражнения. При хронических запорах может потребоваться врачебная консультация |
| Боль в эпигастрии | Болевой синдром сопровождает раздражение слизистой желудка при попадании едкого секрета в полость желудка из двенадцатиперстной кишки | При появлении болезненности нужно обязательно обратиться к гастроэнтерологу, который поможет правильно скорректировать питание или назначит медикаментозное лечение |
| Горечь во рту | Ощущение горького привкуса во рту сигнализирует о функциональных расстройствах и развитии гастродуоденального рефлюкса, при котором часть желчи попадает в желудок, а из него в пищевод | Неприятный симптом устраняется постепенно после нормализации моторики кишечника, при регулярном приеме пищи и соблюдении лечебной диеты. Иногда требуется прием спазмолитических средств |
| Диарея | Расстройство кишечника связано с участием в процессе пищеварения неконцентрированной желчи. Без желчного пузыря секрет попадает в кишечник в «первозданном» виде, что приводит к раздражению и развитию дисбактериоза | Нормализация работы кишечника происходит постепенно по мере адаптации пищеварительного тракта «работать» в условиях отсутствия желчного пузыря |
| Боли в правом боку | Болевые ощущения могут быть вызваны функциональными расстройствами билиарной системы. Но оставлять симптом без внимания нельзя, иногда боли вызывает воспаление или опухолевые процессы | Заглушать боль обезболивающими лекарствами неправильно и опасно. Симптоматическое лечение не сможет устранить причину. Определить, почему болит в правом подреберье, сможет только врач, поэтому квалифицированная диагностика обязательна |
| Повышение температуры | Гипертермия в первые дни считается нормальным явлением. Но если температура держится более 6 дней – пора «бить тревогу». Возможно развитие воспалительного процесса | При повышении температуры принимают жаропонижающие средства, назначенные медицинским специалистом. В случае воспаления или инфицирования назначают специальное лечение |
| Изменение цвета мочи и кала | Темная моча и светлый кал указывают на нарушение работы печени или препятствие в протоке, нарушающее отток желчи | Появление таких синдромов становится поводом для дополнительного обследования, чтобы выявить причину и вовремя устранить проблему |
Постхолецистэктомический синдром
Комплекс симптомов, включающий боли и диспепсические явления, вызванный холецистэктомией, получил название постхолецистэктомический синдром. Он проявляется:
- умеренными болями в правом подреберье ноющего характера;
- отрыжкой, изжогой;
- вздутием живота, повышенным газообразованием;
- горечью во рту;
- нарушением дефекации;
- слабостью, ухудшением самочувствия.
Непосредственной причиной осложнения является неудовлетворительная работа сфинктеров и желчных протоков. Развитию синдрома способствует поздняя операция, недостаточная диагностика (наличие воспаления, камней в желчевыводящих путях и других патологических процессов), повреждения во время операции, удлинение желчного протока.
При развитии постхолецистэктомического синдрома больной остается под наблюдением врача еще долгое время. Чтобы избавиться от неприятной симптоматики, следует соблюдать рекомендации медицинского специалиста, которые составляются в индивидуальном порядке.
Корректировка стиля жизни после операции
Если удален желчный пузырь, придется пересмотреть свои пищевые привычки, организовать режим питания, отказаться от вредных привычек и тяжелых физических нагрузок. Основная задача реабилитации – адаптация организма к новым анатомическим особенностям билиарной системы после удаления желчного пузыря.
Длительность восстановительного периода зависит от самодисциплины человека и способа проведенной операции. После лапароскопической операции прооперированный возвращается к привычному образу жизни уже через 7-10 дней, лапаротомия требует более длительный реабилитационный период – до 3 месяцев.
Продукты и питание
Лечебный рацион и правильный режим питания – залог хорошего самочувствия после удаления органа. Регулярное поступление легкой пищи снизит нагрузку на билиарный тракт и облегчает перестройку процесса пищеварения. Если принимать пищу в одно и то же время, процесс желчеобразования и выведения секрета подстроится под новый ритм.
После удаления желчного пузыря гастроэнтерологи рекомендуют придерживаться диеты № 5. Ее основу составляет дробное питание, ограничение жира, увеличение суточного количества белка. В отношении приготовления блюд действуют строгие правила:
- пища должна быть отварная, запеченная в духовом шкафу, приготовлена на пару;
- в процессе готовки соль добавлять нельзя, можно подсаливать готовые блюда, но не более 10 г в сутки;
- жарить, коптить, солить продукты не разрешается;
- растительное масло термической обработке не подвергают, необходимое количество добавляют в еду – заправляют салаты, гарниры;
- первые блюда готовят на воде, бульоны из мяса, рыбы, грибов запрещены;
- овощи и фрукты сырыми употреблять нежелательно, большое количество необработанной клетчатки вызывает запор.
Еду и напитки нужно употреблять в теплом виде, холодная пища вызывает спазм желчевыводящих путей и сфинктеров. Пить нужно много, не менее 1,5 л в день, а кушать 5-6 раз с перерывом в 3-4 часа. Продукты для диетического стола подбирают из рекомендуемого списка:
- обезжиренные кисломолочные продукты – йогурт, бифидок, кефир, простокваша, твердый пресный сыр, творог;
- диетическое мясо курицы, индейки, можно молодую говядину;
- рыба с жирностью менее 4 % – путассу, минтай, карп, разрешены морепродукты;
- рисовая, гречневая, овсяная крупа;
- сухой хлеб, несдобное печенье, бублики, несладкие сухарики;
- сладкие фрукты – яблоки, груши, бананы, хурму;
- овощи без эфирных масел – цветная капуста, брокколи, огурцы, помидоры, кабачки, морковь, картофель;
- из сладостей можно мармелад, зефир, пастилу, фруктовое желе.
Пить разрешено отвар шиповника, ромашки лечебной, некрепкий зеленый чай, компот, кисель. От сахара необходимо воздержаться, его можно заменить небольшим количеством меда. Под запретом жирные, копченые, консервированные, соленые продукты, нельзя есть свежую сдобную выпечку, кондитерские изделия с кремом. Из напитков запрещен алкоголь, сладкая газированная вода, черный кофе, какао, горячий шоколад.
Медикаментозная терапия
Для устранения синдромов последствий после операции и в качестве «помощи» пищеварительной системе, гастроэнтерологи назначают:
- спазмолитические препараты для расслабления гладкой мускулатуры и уменьшения боли;
- жаропонижающие – при повышенной температуре тела;
- желчегонные препараты, если стоит вопрос, как выводить желчь;
- ферменты для улучшения пищеварения;
- гепатопротекторы для улучшения функциональности печени;
- витаминные комплексы.
Все препараты и их дозировки подбирает врач, самолечение после холецистэктомии недопустимо.
Гимнастика
Физическая активность важна для полного выздоровления, но упражнения должны быть простыми, а нагрузка – дозированной. Комплекс упражнений подбирает врач, начинать заниматься спортом самостоятельно неосмотрительно, это чревато тяжелыми последствиями. По мере восстановления лечебные движения усложняются, а длительность занятий увеличивается.
Основу гимнастического комплекса составляют подъемы рук, ног, а вот резкие наклоны и повороты после удаления желчного пузыря могут быть опасны. Разрешается поднимать по лестнице, больше гулять пешком, но недолго, до легкой усталости. К привычным тренировкам после лапароскопической операции по удалению желчного пузыря, можно приступить через 1,5-2 месяца.
Жизнь после операции
По отзывам большинства людей, перенесших холецистэктомию, чувствуют себя намного лучше, чем до операции. Качество жизни без желчного пузыря существенно не меняется, если соблюдать диету, режим питания, периодически проходить обследование у врача. После холецистэктомии желательно не переутомляться, исключить дефицит сна и стрессы.
Можно ли пить алкоголь
Запрет на алкогольные напитки – один из самых строгих для людей после удаления желчного пузыря. Ослабленный организм, лишившийся одного из важных органов, нуждается в щадящем питании, чтобы не нагружать ЖКТ. Алкоголь представляет особую опасность для билиарной системы, поэтому пить его даже в малых дозах категорически запрещено.
Дают ли инвалидность
Холецистэктомия не влечет потерю трудоспособности, поэтому отсутствие желчного пузыря не дает право на получение инвалидности. Как правило, после операции человек быстро возвращается к трудовой деятельности, независимо от возраста и половой принадлежности. Мужчины и женщины продолжают жить полноценной жизнью, а ограничения распространяются только в отношении ежедневного рациона. Присвоение инвалидности возможно, если после операции развилось тяжелое осложнение.
Повторная операция
К сожалению, после холецистэктомии состояние больного может осложниться заболеваниями, которые можно вылечить только хирургическим путем. В числе опасных последствий – камни в желчных протоках. Некоторые больные игнорируют болезнь и отказываются от повторной операции, чем подвергают опасности не только здоровье, но и свою жизнь. Образование конкрементов в протоке чревато закупоркой, перфорацией стенки и излиянием желчи в полость живота.
Подведение итогов
Почувствовав себя хорошо после удаления желчного пузыря, многие позволяют себе вернуться к прежним привычкам, даже не подозревая, к каким последствиям это может привести. Считать, что операция решает проблему образования камней или изменения состава желчи, ошибочно. Поэтому каждому человеку после холецистэктомии необходимо:
- наблюдение у гастроэнтеролога с посещением врача каждые полгода;
- осторожность в отношении физических нагрузок;
- регулярное УЗИ;
- отказ от сигарет и алкоголя.
Иногда для хорошего самочувствия требуется медикаментозная поддержка, но только по назначению врача.
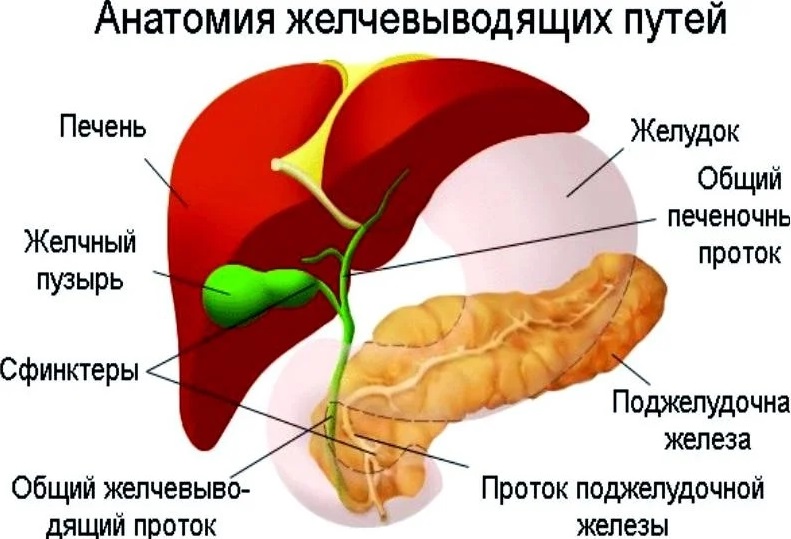
Печень и желчный пузырь — органы, обеспечивающие полноценное функционирование всего организма человека. При их патологии проводится метод зондирования желчного пузыря для выявления проблемы заболевания.
Что такое зондирование
Представляет собой эффективный способ исследования органа изнутри. Методика заключается в использовании специального зонда, который забирает необходимое количество желчи. Она в дальнейшем исследуется для выявления диагноза.
Зондирование может проводиться и по другой причине, например, если произошел застой желчи в пузыре. Но для этого есть еще способы.
Главная цель зондирования – диагностика, с ее помощью можно выявить патологию на начальной стадии. Это поможет раньше начать лечение и сохранить желчный без удаления. Проводится только по показаниям врача.
Фазы зондирования
Процедура занимает продолжительное время. Это связано с тем, что она состоит из определенных этапов:
- Выделение жидкости из пузыря до применения медикаментов. Она состоит не только из желчи, к ней добавляются желудочный и кишечные соки. Смеси не должно быть больше 40-45 мл. Фаза длится на протяжении 20 минут.
- Желчь перестает поступать из-за спазма за счет применения лекарственных средств. Продолжительность этапа — 5 минут.
- Выход жидкости из общих протоков. Она приобретает желтый цвет. Эта фаза занимает 3 минуты.
- Проходит спазм желчного и непосредственно из него выделяется жидкость, густая, с темным коричневым цветом. Отличается высокой концентрацией, в ней содержатся кислоты и холестерин. Длительность этапа — 20 минут.
- Желчь из пузыря постепенно перестает поступать, вместо нее начинает выделяться печеночная жидкость желтого цвета. Ее собирают на исследование. Фаза длится на протяжении 30 минут, делаются перерывы на 10 минут.
Образцы отправляются на анализ. Ферменты отражают найденное заболевание желчного. Важно проследить изменение параметров, так как они могут разниться при патологии и нормальном состоянии.
В каких случаях показано дуоденальное зондирование
Патология желчного и печени выражается в проявлении определенных симптомов. На их основе врач назначает проведение зондирования. К ним относятся:
- боль в правом боку;
- сыпь;
- желтуха;
- температура;
- изжога;
- тошнота и рвота;
- горький вкус в ротовой полости;
- проблемы с пищеварением.
Для диагностирования причины назначается анализ желчи при помощи зонда. Эти симптомы могут появляться в результате следующих заболеваний:
- холецистит;
- желчнокаменная болезнь;
- застой желчи;
- дискинезия;
- гельминтоз;
- холангит;
- закупорка протоков;
- гастродуоденит;
- воспалительные процессы в желчном, печени, желудке;
- панкреатит.
Для постановки точного диагноза врач назначает зондирование. Также оно может проводиться для лечения патологий.
Через зонд вводятся медикаменты. К тому же используя его, можно выводить излишки застойной желчи в путях.
Как делается зондирование
Во время проведения дуоденального исследования используется стерильный медицинский зонд из резины. Наконечник — олива, он выполнен из пластмассы или металла, предназначается для сбора жидкости из желчного пузыря (ЖП). Для лучшего выделения используются препараты, активирующие работу органа. Перед началом зондирования инструмент обрабатывается, больной очищает ротовую полость с помощью раствора антисептика.
Замеряется длина зонда — больной встает, отмечают расстояние:
- от резцов до уха,
- от уха до нижней точки пищевода,
- далее до пупка.
Отметку чаще всего делают медицинским пластырем. Манипуляция проводится сидя, в этом положении пациент проглатывает зонд. Дышать нужно ровно и глубоко носом, а не ртом. Для прохождения инструмента внутрь больному нужно делать глотательные движения. Трубку вводят очень быстро. После этого пациент перемещается в лежачее положение на правый бок, под который врач кладет грелку. Зонд должен достигнуть двенадцатиперстной кишки.
Начинается отбор желчи. Он проводится поэтапно: при помощи шприца и без него. Если выходит мутное содержимое, инструмент достиг не пузыря, а желудка. В исследовании несколько фаз, позволяющих собрать желчь с разным составом:
- В первую пробирку поступает жидкость без примесей сразу из ЖП и поджелудочной.
- Во вторую емкость собирают только желчь.
- В третью набирают из печени. Во время процедуры оценивается скорость и количество вещества.
После завершения исследования больной ополаскивает рот водой, затем его переводят в отделение, где он будет отдыхать некоторое время. Периодически проверяют давление и пульс.
Для проведения зондирования не надо ложиться в больницу. Его можно провести в поликлинике, оно занимает нескольких часов. Через полчаса уже можно принимать легкую пищу. Собранный материал подвергается тщательному анализу. Патологией являются:
- изменение цвета, прозрачности и количество желчи;
- большое количество слизи, холестерина и лейкоцитов.
На основании обследования в комплексе с анализами врач дает заключение и ставит диагноз.
Подготовка к зондированию
К дуоденальному исследованию ЖП следует тщательно подготовиться, чтобы провести его успешно без осложнений. При нахождении в стационаре процесс упрощается, так как пациенту помогут медицинские сотрудники. Перед посещением поликлиники всю подготовку придется осуществлять под контролем и с рекомендациями врача. Они заключаются в следующих этапах:
- Проверка на наличие противопоказаний к проведению исследования. Важно сдать все анализы крови и мочи, УЗИ желчного и печени, ЭКГ.
- Отказ от газообразующей, жирной, острой, сладкой пищи, которая способствуют сильному выделению желчи. Меню должно состоять из диетических блюд.
- Накануне принятие пищи должно быть не позже 18 часов.
- Нельзя принимать лекарства за 5 дней до зондирования (слабительные, спазмолитики, желчегонные).
Знания, как подготовиться к зондированию, помогут провести исследование без осложнений и минимизировать неприятные ощущения.
Особенности подготовки в день проведения зондирования
Исследование проводится натощак, курить тоже не допускается. При сильной жажде можно выпить немного воды, но не позднее чем за 2 часа до начала процедуры. В условиях поликлиники необходимо взять с собой 2 полотенца. Одно потребуется положить на грелку, в первое время она может быть горячей, второе – чтобы привести себя в порядок в процессе или после процедуры. В медицинском кабинете врач подробно объясняет, как правильно дышать, глотать во время проведения исследования.
Диета перед зондированием
За неделю до манипуляции в меню вносятся коррективы. Очень важно, чтобы питание и диета перед зондированием были соблюдены. В нем не должно быть продуктов, которые способствуют более активному выделению желчи из пузыря. Из меню исключаются жирное, острое, жареное, копченое, сладости, алкоголь, кофе, чай.
За несколько дней до зондирования желчного исключаются дополнительные продукты. К ним относятся:
- сливочное масло;
- черный хлеб;
- бобовые;
- молочные продукты;
- фрукты;
- овощи, особенно картофель и капуста.
Перед сном рекомендуется выпить сладкий и некрепкий чай, но это противопоказано больным с диабетом.
Пример диеты перед зондированием
За день до процедуры нужно отказаться от продуктов, которые усилят газообразование. Меню может выглядеть следующим образом:
- Завтрак (в 8 часов): каша, вареное яйцо, чай.
- Обед (в 13 часов): куриный бульон, рыба, рис.
- Ужин (в 18 часов): кефир или чай.
В примерном рационе можно заменить виды каш и мясных блюд, главное, не включать в него запрещенные блюда.
Фракционное зондирование
Практически ничем не отличается от дуоденального зондирования, а является лишь его разновидностью. Отличие — получение 5 фракций вместо 3. Этот вид исследования более точный и дает больше информации о состоянии органа.
Состоит из следующих этапов:
- Желчь из протоков печени. Выделяется в среднем 30 мл. Продолжительный отток указывает на повышенную секрецию. Через полчаса вводят магнезию, пережимая специальным зажимом.
- Жидкость начинает выделяться через 5 минут после начала действия раствора и снятия зажима. Если нет желчи, это свидетельствует о патологии ЖП — закупорке протоков.
- По истечении 2 минут происходит выход остаточной желтой жидкости из протоков.
- На этом этапе рассматривается желчь из пузыря.
- Жидкость исходит из печени.
Фракции одинаково исследуются, но предпочтение лучше отдать фракционному исследованию, оно полнее отразит причину заболевания органа.
Проведение тюбажа
Это очищение желчного пузыря, проводится для более эффективного лечения заболевания и очищения протоков. Назначается при следующих заболеваниях:
- дуоденит;
- панкреатит;
- холецистит без желчнокаменной болезни;
- исследование ЖП для выявления диагноза.
Инструмент вставляют в двенадцатиперстную кишку и 3 раза выводят желчь. После этого в нее с помощью зонда медленно вводят теплую минеральную воду или специальный физраствор. Эта жидкость промывает кишку. Процедура состоит из нескольких курсов и проводится в медицинских учреждениях.
Слепой тюбаж — это разновидность исследования. Используются средства, которые помогают выводить желчь и сокращать мышцы пузыря. Это могут быть как специальные препараты, так упражнения и грелки. Слепой тюбаж печени и ЖП можно осуществлять у себя дома.
У исследования есть не только показания, но и противопоказания к применению. Его нельзя выполнять при:
- острой форме холецистита;
- воспалении желудочно-кишечного тракта;
- патологии бронхов;
- раковых опухолях желудка и пищевода;
- язвах двенадцатиперстной кишки, пищевода и желудка;
- заболеваниях сосудов;
- варикозе.
При этих патологиях тюбаж осуществлять нельзя. Он может усугубить течение болезни и вызвать обострение.
Противопоказания к выполнению дуоденального зондирования
Существует ряд заболеваний, при которых процедура противопоказана. К ним относятся:
- острая форма холецистита;
- язва и гастрит;
- бронхиальная астма;
- предрасположенность к кровотечениям из кишечника;
- рак желудка;
- бронхит;
- сердечная недостаточность;
- повышенное давление.
Зондирование не следует проводить беременным, детям до 3 лет. Можно навредить их здоровью. При посещении врача следует предупредить его о наличии заболеваний.
Проведение процедуры в домашних условиях
Слепой тюбаж проводится дома. Он относится к эффективным методам лечения органов человека. Для него не требуется специальное оборудование, но перед процедурой следует проконсультироваться с врачом. Он подберет наиболее эффективную методику, основываясь на данных анализов и состоянии пациента.
Этот вид зондирования очищает желчный без использования зонда. Процедура проводится с утра, перед принятием жидкости и пищи. Слепой тюбаж состоит из следующих этапов:
- больной ложится на правый бок, согнув колени;
- пьет средство желчегонного действия;
- под правый бок кладется теплая грелка для выведения желчи.
Вся процедура занимает около 2 часов. Ее следует повторять 1 раз в неделю на протяжении 3 месяцев.
Существуют разные способы проведения тюбажа:
- Грелка и минеральная вода без газа, он может помешать лечению. Чтобы его выпустить, нужно оставить бутылку в открытом виде. Для тюбажа хорошо подойдут Боржоми, Смирновская, Ессентуки-17. Вода лучше действует в подогретом виде. Пить по стакану каждые 20 минут. Под бок нужно положить теплую грелку. Температура на протяжении всей процедуры не должна меняться. В таком положении пациент проводит 2 часа. Повторить через несколько дней.
- Магнезия и минеральная вода. Чайная ложка препарата разводится в стакане воды. Смесь нужно выпить, а потом полежать на боку с грелкой полчаса. Повторить через 2 дня.
Процедуру можно проводить с помощью других средств – оливкового масла или рыльцев кукурузы. После проведенного тюбажа нужно есть диетическую пищу, богатую витаминами, пить много чистой воды или отваров трав.
Можно сочетать сразу несколько разновидностей тюбажа. Зондирование должно быть не чаще 1 раза в месяц, а слепой тюбаж можно проводить несколько раз в неделю.
Результаты
Иногда при проведении процедуры желчь не выделяется. Это связано с проблемами у больного с желудком. При выделении обильного количество слизи определяется воспалительный процесс слизистой в области желудка. В этом случае зондирование проводится повторно после лечения органа. После удачного проведения зондирования органа исследуется полученная жидкость из ЖП. Проверяется ее количество, цвет и структура. Если орган не реагирует на магнезию, это означает, что у пациента дискинезия. Когда желчь густая, однородная и тягучая, а взятые пробы прозрачные, то пациент здоров.
Темная, непрозрачная и не совсем однородная желчь оповещает врачей о том, что у больного патология, связанная с ЖП или желудком. При обнаружении в исследуемом материале песка диагностируется желчнокаменная болезнь. О проблеме со здоровьем оповещают найденные в организмы кислоты. Лейкоциты подтверждают наличие воспаления в желчном. Если дополнительно присутствует обильная слизь, оно развивается в соседних протоках.
С помощью дуоденального исследования можно обнаружить конкременты, паразитов, бактерии в пузыре. Зондирование помогает их выявить и начать лечение.
Питание после проведения процедуры
По окончанию зондирования (через 20-40 минут) можно выпить некрепкий чай с сахаром и принимать пищу. Она должна быть диетической и легкой. На протяжении дня процедуры и следующего нельзя употреблять, жирные, жареные, острые блюда. Предпочтение следует отдать вареной и тушеной пище. Вся еда должна легко усваиваться, не нагружать желудок. Лучше придерживаться диеты, которую пациент соблюдал до дня зондирования. Организм должен восстановиться после процедуры.
Ограничивать себя в еде для потери веса нельзя — это еще больше ослабит состояние. Стоит продолжать избегать продуктов, способствующих газообразованию и активному выделению желчи из пузыря.
Отзывы
Наталья М., 35 лет:
На протяжении нескольких месяцев у меня сильно болел правый бок. Никто не мог выявить причину. Поэтому несколько недель назад я решилась сделать зондирование желчного. Хотя я знала принцип проведения процедуры и врач подробно меня проинструктировал, все равно она оказалась очень неприятной. Зато была обнаружена причина боли и сейчас я успешно лечусь.
Ольга К., 43 года:
Процедуру с зондом никогда не делала, но начала активно проводить слепой тюбаж. Решила сначала использовать минеральную воду и грелку. Эффект меня приятно удивил. Ушла тяжесть из желудка. Теперь хочу попробовать использовать воду вместе с магнезией.
Анатолий С., 55 лет:
Врач назначил зондирование для очищения желчных протоков. Делал несколько раз. Эффект есть, но процедура не из приятных. К ней сложно привыкнуть, но если правильно действовать во время нее, то переносится терпимо. Главное — глубоко дышать, тогда не будет тошноты.
Профилактика и восстановление после процедуры
Пациенты обращаются к врачам при боли в правом боку, тошноте и других неприятных симптомах. Все они свидетельствуют о наличии патологий. Чтобы их больше не возникало, после пройденного лечения надо вести здоровый образ жизни: заниматься спортом, правильно питаться, вовремя ложиться спать и не нервничать. Это укрепит здоровье и поможет человеку чувствовать себя намного лучше.
Непосредственно после проведенного исследования пациент может чувствовать себя плохо. Возможны диарея, тошнота и низкое давление. Поэтому сразу после процедуры нужно отдохнуть в течение часа. На следующий день самочувствие улучшится.
В течение недели нельзя заниматься спортивными нагрузками и питаться тяжелой пищей, курить и принимать алкоголь. Это может ухудшить самочувствие. Если человек плохо себя чувствует всю неделю, следует обратиться к врачу.
Зондирование желчного пузыря – эффективная процедура для диагностирования и лечения патологий органов ЖКТ. После выявления заболевания назначается лечение, пациент начинает чувствовать себя намного лучше. Очищение организма можно проводить в домашних условиях, делая слепой тюбаж.