Как жить без желчного пузыря без алкоголя

Когда врачи настаивают на холецистэктомии, многие пациенты задаются вопросом, как сложится их жизнь без желчного пузыря. Чаще всего подобная мера может быть необходима только в тех ситуациях, когда другие методы лечения патологий желчного пузыря неэффективны и в противном случае последствия могут оказаться весьма плачевными. На сегодняшний день это самая распространенная операция, проводимая на органы брюшной полости.

Роль желчного пузыря в жизни человека и его патологии
Желчный пузырь (ЖП) играет роль своеобразного хранилища желчи, вырабатываемой печенью для обеспечения процессов пищеварения. Желчь скапливается в желчном органе, становится более концентрированной и выбрасывается в 12-перстную кишку в случае поступления частично переваренной пищи в кишечник, где продолжается переработка и расщепление еды на полезные микроэлементы, витамины и жиры, попадающие в кровь для дальнейшей подпитки организма человека.
В случае возникновения определенных заболеваний ЖП требуется радикальное решение вопроса, а именно, удаление данного органа.
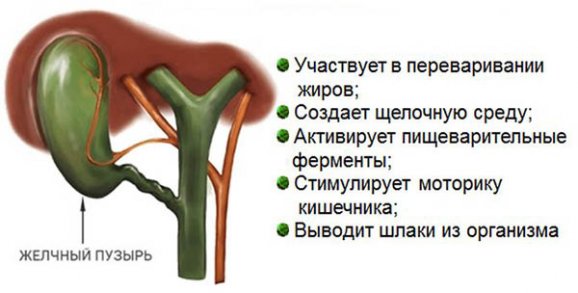
Основные недуги, требующие удаления желчного органа:
- Желчнокаменная болезнь — образование каменных отложений в желчных протоках и пузыре. Иногда камни достигают таких размеров, что обычным консервативным способом или путем дробления вывести их невозможно. Встречаются случаи, когда раздробленные частицы конкрементов настолько велики, что застревают в желчных протоках или заостренные фракции повреждают слизистую стенку органа.
- Стеаторея — неперевариваемость жиров из-за недостаточности желчного сока. Основной симптом патологии — жирные каловые массы, которые очень трудно смыть с унитаза. При этом в организм не попадают необходимые жиры, кислоты и витамины, что провоцирует болезни кишечника.
- Рефлюкс-гастрит — выброс содержимого дуоденальной кишки (пища, щелочные смеси) в желудок из-за дисфункций сфинктеров эпигастрия и кишечника. При этом происходит воспалительное поражение слизистой оболочки органа пищеварения. Тяжелые формы недуга приводят к патологическим изменениям в печени и желчном пузыре.
- Гастроэзофагеальное рефлюксное поражение желудка, когда происходит многократный заброс непереваренных пищевых остатков из желудка в пищевод, поражая его нижние отделы.
- Хронический бескаменный холецистит — воспалительный патогенез слизистого эпителия пузыря без образования желчекаменных отложений. Недуг может быть вызван болезнетворными бактериями и паразитами, аллергическим раздражением, снижением выхода желчного секрета из печени и др.
Что происходит в организме после удаления желчного пузыря
Как показывает медицинская статистика, без желчного пузыря жить вполне возможно. Нередки случаи, когда человек после операции имеет полноценную жизнь при условии соблюдения принципов правильного питания и отказа от вредных продуктов и алкоголя. И все же определенные перемены в организме происходят.
Имеется 3 вида основных трансформаций:
- Изменение микрофлоры кишечника из-за недостаточной концентрации поступающей из печени желчи. Увеличивается количество видов бактерий, обитающих в кишечной системе.
- Повышается внутриполостное давление на печеночные протоки.
- Желчь не скапливается, как прежде, в пузыре и вытекает из организма, попадая непосредственно из печени в кишечник.
Из-за того, что желчный сок больше не собирается в необходимых объемах в хранилище, а непрерывно стекает в 12-перстную кишку, в случае употребления жирных блюд наблюдается нехватка желчи. В результате процесс усваивания пищи замедляется и ухудшается, вызывая нарушение стула, чрезмерное газообразование, признаки несварения и тошноты. В итоге человек испытывает дефицит многих веществ: необходимых жирных кислот, витаминов А, Е, D и К, различных антиоксидантов (ликопенов, лютеинов и каротиноидов), содержащихся в овощах.
Если вырабатываемая печенью желчь слишком едкая, то возникает вероятность повреждения слизистых стенок кишечника, что провоцирует образование раковых опухолей. Поэтому после удаления ЖП главной задачей врачей является назначение корректирующего лечения, нормализующего химический состав желчного сока.
Что может беспокоить человека в первые послеоперационные дни
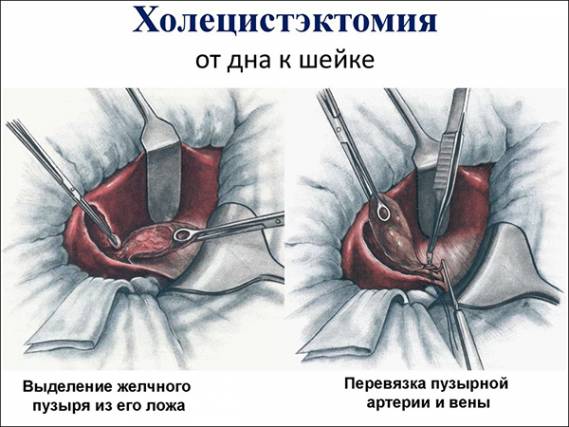
Процесс реабилитации больного зависит от того, каким методом была проведена холецистэктомия. При лапароскопическом удалении пациент приходит в себя в течение 10–14 дней. При удалении пузыря консервативным методом организм будет восстанавливаться 6–8 недель.
Основные симптомы, беспокоящие в этот период:
- Тянущие боли на месте операции, которые снимаются приемом обезболивающих средств.
- Тошнота, как последствие действия анестезии или других лекарств, которая быстро проходит.
- Болевые ощущения в области живота, отдающие в плечи, в случае введения в брюшную полость газа при лапароскопии. Исчезают через несколько дней.
- Из-за нехватки желчи происходит накопление газов в животе и жидкий стул. Симптомы могут сохраняться несколько недель. Требуется диета для облегчения нагрузки на печень.
- Утомляемость, смена настроения и раздражение из-за бессилия.
Эти проявления проходят по мере восстановления человека и не имеют влияния на жизненные функции.
Специальная диета
Диетотерапия — одно из важнейших условий для быстрого восстановления больного и его дальнейшей жизнедеятельности. Уже на 2 день после операции разрешаются нежирные бульоны, некрепкий чай и минеральная вода. На 3 день в меню добавляются свежие соки, фруктовые пюре, супы и кефир. В дальнейшем еду можно разнообразить, избегая жирных продуктов.
Для восстановления деятельности желчевыводящих путей назначается диета №5, предусматривающая ограничение потребления жиров и увеличение количества белка и углеводов.
Во избежание кишечных расстройств рекомендуется дробное питание небольшими порциями. Рацион должен состоять из постных сортов мяса птицы или рыбы, обезжиренной молочной продукции, злаковых (риса, овсянки, манной крупы), пареных овощей (морковка, цветная капуста, томаты), свежих фруктов. Еда должна содержать большое количество клетчатки, обеспечивающей нормальную работу кишечника. Блюда должны быть вареными или приготовленными на пару.

Не рекомендуется злоупотреблять крепким кофе и сладостями, однако нужно обязательно выпивать до 1,5 л жидкости в день.
В большинстве случаев уже через 4–5 недель человек возвращается к привычному образу питания, но некоторые пациенты вынуждены соблюдать диету на протяжении месяцев или лет.
Гимнастика и физическая активность
Для того чтобы желчь не застаивалась в печени, разрешены прогулки пешком на свежем воздухе, через несколько месяцев можно заняться плаванием. Приветствуется легкая гимнастика по утрам, спокойная ходьба на лыжах зимой. Нужно избегать тяжелых нагрузок, воздействующих на брюшные мышцы, чтобы избежать образования грыж. Люди с лишним весом должны надевать специальные бандажи.
Нельзя поднимать тяжести (не более 5–7 кг). На работу можно выйти через 7–10 дней после операции, если она не сопровождается физическими нагрузками. Занятия сексом можно возобновить через 2 недели после операции.

Народные методы
Для укрепления и очищения печени от токсинов и шлаков, улучшения процесса выработки здоровой желчи эффективны отвары лекарственных трав — корня щавеля, куркумы, расторопши, зеленый чай. Однако все средства народной медицины могут иметь побочные последствия, поэтому должны употребляться по назначению врача.
Возможные нежелательные последствия после удаления
Осложнения при отсутствии ЖП условно делятся на ранние и поздние. К первым относятся те, которые возникли после операции. Среди них:
- занесенные во время вмешательства или обработки ран инфекции, сопровождающиеся болезненными ощущениями, отечностью и покраснением места операции, гнойные воспаления швов;
- кровотечение, возникшее по различным причинам (плохая свертываемость, повреждение кровеносных сосудов и др.);
- просачивание желчного секрета в брюшную полость, вызывающее боли в области живота, жар и отечность;
- нарушение целостности стенок кишечника и сосудов;
- закупорка крупных глубоких вен.
Осложнения, возникающие на более поздних сроках, получили название постхолецистэктомический синдром (ПХЭС) и характеризуются следующими признаками:
- приступы тошноты и рвоты, особенно после употребления жирной пищи;
- изжога из-за рефлюксной патологии желудка, когда непереваренная пища и желудочный сок забрасываются в пищевод или вследствие развития рефлюкс-гастрита — заброса желчи из 12-перстной кишки в желудок;
- усиленное газообразование и жидкий стул;
- боли в правом боку;
- кожа и слизистые приобретают желтоватый оттенок;
- жар;
- повышенная утомляемость;
- зуд кожных покровов;
- образование каменных отложений в желчных путях, которые возникают при застое желчи и могут вызвать закупорку протоков;
- воспалительные процессы в желчевыводящих каналах — холангит;
- поражения печени (гепатит) или панкреатит, возникающие из-за нарушенного оттока желчного секрета.

Поздние последствия могут возникать в зависимости от проявления в 5–40% послеоперационных случаев.
Беременность без желчного пузыря
В ряде случаев проблемы заключаются не только в том, как жить без желчного пузыря, но и как выносить ребенка при отсутствии этого органа. Прямого отношения к зачатию и рождению здорового ребенка холецистэктомия не имеет. Однако в то время, как будущие мамы ждут рождения малыша, могут возникать следующие признаки, вызванные желчным застоем, — зуд кожных покровов, увеличение кислотности. Для снятия симптомов назначают антиоксиданты, витаминные комплексы и противоаллергические препараты.
Кроме того, увеличивается вероятность образования конкрементов в желчных протоках во время беременности или даже спустя некоторое время после родов, что обусловлено нарушением режима питания и снижением иммунитета будущей мамы. Важно помнить, что удаленный желчный пузырь не может быть противопоказанием для рождения ребенка, но такие пациентки должны находиться под усиленным контролем. Необходимо принять все меры для предупреждения развития желтухи у матери и малыша.
Возможно ли употребление алкоголя?
В начальном периоде после операции прием горячительных напитков противопоказан, т. к. спиртное нельзя совмещать с некоторыми лекарственными препаратами. Не рекомендуется употреблять алкоголь до полного восстановления организма и перехода на обычное питание.
В здоровом организме печень поглощает этиловый спирт, перерабатывает и выделяет его в желчный секрет. Эти продукты, как правило, нейтрализуются в желчном пузыре. При отсутствии ЖП продукты переработки спирта и большое количество желчи поступают сразу в кишечник, вызывая его раздражение, тошноту, рвоту, горький привкус во рту, нарушение стула.

Кроме того, алкоголь может спровоцировать повторное образование камней в желчных протоках, панкреатит, цирроз печени. В большинстве случаев у многих больных после удаления желчного органа развивается алкогольная непереносимость.
Достоинства и недостатки холецистэктомии
Исходя из всего вышеизложенного можно сказать, что отсутствие желчного пузыря имеет присущие себе плюсы и минусы. Само по себе удаление данного органа рекомендуется только в крайних случаях, при опасных патологиях и наличии угрозы жизни больного. Большинство пациентов возвращаются к нормальной полноценной жизни, но в редких случаях развиваются различные осложнения, ограничивающие качество жизнедеятельности.
Положительные стороны операции:
- Рациональное питание позволяет улучшить образ жизни за счет оздоровления ЖКТ и всего организма в целом — улучшается цвет лица, появляется ощущение легкости.
- Отказ от жирной пищи, диетическое питание помогают сбросить лишние килограммы, улучшая внешнюю привлекательность человека, облегчая работу внутренних органов.
- Удаление ЖП позволяет избежать многих нежелательных последствий, включая разрыв органа и летальный исход.
- Операция не влияет на функции воспроизводства, либидо и потенцию, на продолжительность жизни.
- Можно жить без опасения возникновения желчнокаменной болезни, не беспокоят боли в правом боку, признаки диспепсии и прочие нежелательные состояния.
- Возможность возврата к полноценной жизни.
Минусы жизни без желчного органа:
- Диетотерапия на начальных этапах требует определенных усилий — соблюдения почасового режима приема пищи, отбора специальных продуктов, отдельного приготовления еды для больного.
- Нарушается заложенный природой механизм переваривания пищи.
- Если человек живет без ЖП, в некоторых случаях долгое время наблюдается изжога, тошнота, горький привкус во рту.
- Не производится накопление желчи и улучшение ее состава.
- Неконтролируемый выброс и постоянное течение желчного вещества в дуоденальную кишку, наличие вероятности ее раздражения излишне «агрессивной» желчью.
- Нарушение кишечного баланса, расстройство моторики кишечника (то запоры, то диарея), длительное и дискомфортное приспособление к новому образу жизни и питанию.
- Риск возникновения осложнений.
Таким образом, без желчного пузыря жить можно, но при соблюдении правильного питания, ограничения употребления спиртного и выполнения всех врачебных предписаний.
Кто,что пил и какие последствия

Василий, пил водку. пол литра через полтора месяца после болезни. чувствую себя прекрасно.
употреблять начал через пол года — пьётся всё как обычно
Мартини не пошло — начал болеть бок, а вот самогон и водка отлично пошли, болей не было.
Врач тоже сказал, что все 40 и больше градусов без проблем можно пить. После операции прошло 1,5 месяца.
Шампанское не пошло,а так все норм.Пиво не пью и всякие коктели
А я совсем не употребляю никакое спиртное уже как 8 месяцев. У меня ещё и поджелудочная пострадала,в больницу попала уже с болями и мех. желтухой-глаза жёлтые.Это мне врачи диагноз ставили не тот.Говорили,что желудок типа шалит,омез прописывали.А когда уже под лопаткой правой заболело,то они меня на прогревание послали. А хирурги потом спрашивали-Что я так затянула…с болезнью. И камни и желчный убрали.Так что пробовать спиртное как-то страшновато,да и без него в принципе хорошо живётся. И веселиться можно так же. 

А кто-нибудь пиво пробовал?Знаю, нельзя. Но может можно как-то максимально безопасно его выпить? Если безалкогольное и ферментами заесть, может?))
Инна,
Алкоголя может там и нет, но все остальные составляющие есть. + Пиво является желчегонным. Ну и холодное нельзя, а кому ж хочется теплое пиво пить. А вообще я не сторонник всех этих диет по полгода, пробуйте по чуть чуть. Организм сам скажет что можно, а что нельзя. От стакана думаю ничего страшного не случится.
Павел, не представляю, что может заставить меня выпить больше стакана за раз, с моими то габаритами.))
Инна,
вчера выпила 0,5л. живого пива, боялась…но всё нормально.
Elena,
5 с половиной месяцев.
У меня 6 тоже думаю попробовать
Прошло 3-4мес,пробовала безалкогольное-пошло хорошо,три глотка,ну после уже через месяц где то попробовала безалкогольное,крепкие спертные не люблю,только по значимым праздникам,а так для расслабления 0,5 пива могу себе позволить с чем то вкусным,чипсы принглс боялась,но очень их люблю,в итоге нет ничего на них,по чуть чуть позволяю и редко,знаете я вообще рано перебираться начала с диеты на пищу с пасировкой например в масле овощей,стараюсь всякую жирную пищу не есть и острую,а так все чуть чуть)селедку даже ела,свинину не ем,колбасу ооооочень редко! Она и без отсутствия желчи вредная…сосиски молочные на костре попробовала,вкуснятина,последствия впринцыпе никаких,надеюсь что все обойдеться…
Я через месяц начала всё пробывать и пиво и водочки было все отлично но как только после водки захотелось выпить бутылочку пива страдаю уже неделю боль везде опять на таблетках виновата сама конечно!!!
Пиво полстакана и водка в рюмке. Коньяк не переношу.
а вино кто нибудь пил? Пробовал?
Людмила, да, сухое и красное и белое отлично идёт.
Света, а через сколько после операции? Мне делали 16 ноября. Готовлюсь к новому году
Людмила, ну в идеале от полуторамесяцев и дольше. Но я попробовала алкоголь через 25 дней, все хорошо)
Попробуйте провести эксперимент заранее, чтобы не портить себе нг
Íå òàê äàâíî ïîïàë ïîä ñêàëüïåëü è ëèøèëñÿ æåë÷íîãî. Ýòî íå õîðîøî è íå ïëîõî, ýòî ôàêò. Ðàç òàê óæ âûøëî, íóæíî êàê òî ñ ýòèì æèòü. Âðà÷è ïîäðåçàëè, äåíüãè âçÿëè è ÷åðåç òðè äíÿ îòïðàâèëè òóäà îòêóäà ïðèøåë. Ñîâåòîâàëè äèåòó ïÿòóþ è íå áîëåòü, à äî âñåãî îñòàëüíîãî ïðèøëîñü äîõîäèòü ñàìîìó. Ìîæåò îò òîãî ÷òî âðà÷è òàêèå, à ìîæåò îò òîãî ÷òî ñàì äóðàê, ÿ íå â êóðñå ðåáÿòà.
Íî ðàçãîâîð íå îá ýòîì, ñóòü â òîì ÷òî èíôîðìàöèÿ êîòîðàÿ ìíå ïîïàäàëàñü íå îñîáî îòêðûâàëà ïåðåäî ìíîþ çàâåñó òàéíû â âîïðîñå — êàê æèòü äàëüøå. Ìíîãèå íà ôîðóìàõ ïîñòèëè ïîñòû àëÿ -«æðó,ñðó,ïüþ, êàê ðàíüøå âñå â íîðìå», à ó ìåíÿ êàê òî íå â íîðìå. Äèñêîìôîðò, áîëè, ïðîáëåìû ñî ñòóëîì. Íà÷àë øòóäèðîâàòü ñåòü, áëàãî åùå â äåòñòâå óìíûå ëþäè ïîêàçàëè êàê ïîëüçîâàòüñÿ ãóãëîì. Äîøåë ñàì êî ìíîãîìó, ìíîãî ÷åãî ïîìîãëî âåðíóòñÿ ê íîðìàëüíîìó îáðàçó æèçíè.
Íèæå áóäåò ìíîãî áóêàâ, âñå âçÿòî èç ëè÷íîãî îïûòà, ðàçîáüþ èõ ïî ïóíêòàì:
1. Î÷åíü ñèëüíûå çàïîðû ïîñëå îïåðàöèè. Áîðîëñÿ òàêèìè ñïîñîáàìè:
à) Æèäêîñòü íàøå âñå. Áîëüøå âîäû. Íå ïðîñòî âîäû èç ïîä êðàíà, ïîäîéäåò ëþáàÿ ôèëüòðîâàííàÿ âîäà. Íî íå çëîóïîòðåáëÿéòå ÷àÿìè ( íà ðàííèõ ñòàäèÿõ) è êèïÿ÷åííîé âîäîé. Êàê ìèíèìó 2 ëèòðà íà ïðîòÿæåíèè äíÿ. èìåííî íà ïðîòÿæåíèè äíÿ à íå äâà ëèòðà çà îäèí çàõîä. Õîðîøî çàïèâàòü ïèùó ñâåæèì ñîêîì èç ÿáëîê è ñâåêëû. Òàê ìîæíî ìèêñîâàòü ñâåêëó ñ ìîðêîâüþ.
á) äîìàøíèé éîãóðò ñäåëàííûé ñâîèìè ðóêàìè èëè ðóêàìè áëèçêèõ ëþäåé — ýòî ëó÷øåå ëåêàðñòâî äëÿ êèøå÷íèêà êîòîðûé â ïàíèêå ïûòàåòñÿ ïîíÿòü êàê åìó íàëàäèòü ìèêðîôëîðó ïîñëå ïîòåðè æåë÷íîãî. Áðàë çàêâàñêè ( íå áóäó ðåêëàìèðîâàòü ) â àïòåêàõ, áðàë ðàçíûõ òèïîâ — ôèòíåñ, ñèìáèîòèê è ò.ä. Êèïÿòèë ìîëîêî ( ðàçíîå, êàê äîìàøíåå ( íî åãî íå ñòîèò íà ðàííèõ ñòàäèÿõ òàê êàê îíî æèðíîå) òàê è ìàãàçèíñêîå)) îõëàæäàë äî 42 ãðàäóñîâ, ðàñòâîðÿë â íåì ñîäåðæèìîå ïàêåòèêà êóïëåííîãî â àïòåêå è çàëèâàë âñå òåðìîñ. Ìîé Âàì ñîâåò òåðìîñ äîëæåí áûòü 3õ ëèòðîâûì, ìîëîêà äîëæíî áûòü 2.5ëèòðà è âûäåðæèâàòü âñå íóæíî ìàêñèìóì 7 ÷àñîâ. Íó ëè÷íî ó ìåíÿ òàê, åñëè éîãóðò íåäîäåðæàòü îí áóäåò æèäêèé, ïåðåäåðæàòü îí ïåðåêèñíåò è ñòàíåò îáû÷íûì êåôèðîì. Éîãóðò êóøàåì ïîñòîÿííî è ñî âñåì. Ñàëàòèêè çàïðàâëÿåì ñèì ÷óäíûì ïðîäóêòîì, ïîëèâàåì èì êàøêè — ÿ î÷åíü ïîëþáèë àðòåê, è ïðîñòî âûïèâàåì ãðàìì ïî ñòî ñóòðà ïîä îâñÿíêó è âå÷åðîì ïåðåä ñíîì.
â) ïî íà÷àëó îðãàíèçì íå âîñïðèíèìàë íèêàêîé æèðíîé ïèùè. Íî êàê ÿ çàìåòèë ïîçæå èìåííî îòñóòñòâèå ñåãî ïðîäóêòà è ïîâëèÿëî íà ïåðèñòàëüòèêó êàðäèíàëüíî. Êàê òîëüêî íà÷àë ââîäèòü ñëèâî÷íîå ìàñëî â êàøêè âñå íà÷àëî ìåíÿòüñÿ è íàëàæèâàòüñÿ. Íî íå ñòîèò çëîóïîòðåáëÿòü. íàøà æåë÷ü ñåé÷àñ î÷åíü ïàññèâíà è íå ñïîñîáíà ïðåâðàùàòü æèðû â ïîëåçíûå äëÿ îðãàíèçìà êîìïîíåíòû.
ã) äðîáíîå ïèòàíèå çàëîã õîðîøåãî ñàìî÷óâñòâèÿ è êàê ñëåäñòâèå ïðåêðàñíîãî íàñòðîåíèÿ. Êóøàéòå íå áîëüøå 200 ãðàìì çà îäèí ïðèåì ïèùè. Áåç ó÷åòà æèäêîñòè. Ò.å. åñëè Âû ñêóøàëè 150 ãðàìì êàøêè è ÿáëîêî, ëåãêî ìîæíî çàïèòü ýòî âñå îòâàðîì ëåãêèì îòâàðîì øèïîâíèêà èëè âêóñíûì éîãóðòîì ñ îâñÿíêîé è áàíàíîì.
ä) âîëåé ñóäüáû âåäó ïàññèâíûé îáðàç æèçíè, ìíîãî ñèæó ÷òî ÷ðåâàòî âëèÿåò íà ïåðèñòàëüòèêó. Âàì íàñòîÿòåëüíî ðåêîìåíäóþ áîëüøå õîäèòü, ïëàâàòü è ò.ä. Íî íå ñòîèò ïåðåóñåðäñòâîâàòü âåäü ìû ãîâîðèì ïðî ïîñò îïåðàöèîííûé ïåðèîä.
2. Ñëîæíî áûëî ïîäîáðàòü ïèùó êîòîðàÿ ïîäõîäèò.
Äèåòà 5 ýòî õîðîøî, íî ÿ òàê ïîíèìàþ ó âñåõ íàñ åñòü åùå è ïîïóòíûå áîëåçíè ÆÊÒ êîòîðûå ïðÿì òàêè âîñïðÿíóëè ïîñëå îïåðàöèè. ß íà ïðîòÿæåíèè æèçíè ñòðàäàë îò ãàñòðèòà, ïàíêðåàòèòà, ÄÆÂÏ. Ýòî âñå íà÷àëî ïðÿì òàêè áóéñòâîâàòü â ïåðâûå íåäåëè ïîñëå îïåðàöèè. Äîêòîðà â ìîåé ðîäíîé áîëüíèöå ïîñîâåòîâàëè ïðèíèìàòü ìåçèì è åñëè ñèëüíî áîáî íîøïó ( íàâåðíî èìåííî ïîýòîìó íà÷àë èñêàòü è èçó÷àòü èíôîðìàöèþ î ñâîåé áîëåçíè ñàì, ëå÷èòñÿ â íàøèõ áîëüíèöàõ — ñåáÿ íå æàëåòü) Ïîñëå ïðèåìà ôåðìåíòîâ ñèòóàöèÿ îñîáî íå ìåíÿëàñü, íà÷èíàëñÿ óæàñíûé ìåòåîðèçì è æåëàíèå êóøàòü ïðîïàäàëî íà îòðåç. Âîò ê ÷åìó ÿ ïðèøåë â ïîñëåäñòâèè ïðîá è îøèáîê íà ñòåçå ïðè¸ìà ïèøè ïîñëå îïåðàöèè:
à) åñëè óæ î÷åíü ïëîõî êóøàòü òîëüêî êåôèð è ëåãêèé òâîðîã.
á) åñëè õîòèòå ââåñòè ÷òî òî íîâîå — êóøàéòå ýòî íà òîùàê è ïðèñòàëüíî ñëåäèòå çà ðåàêöèåé îðãàíèçìà, îí Âàì ñàì âñå ñêàæåò. Íå çàøëî — ïîäóìàéòå ÷òî íå òàê. Ñêàæåì ïîïðîáîâàëè Âû ïþðåøêó ñ ìàñëèöåì. À êèøêà íîåò è óð÷èò, ñîîáùàÿ Âàì ÷òî íå çàøëà êàòîøå÷êà. Ïîïðîáóéòå çàâòðà êàðòîøêó íà éîãóðòå — îïÿòü íå çàøëà, çíà÷èò êðîõìàë êèøå÷íèêó ïîêà íå ïî íðàâó, ïîêà îòëîæèòå èäåþ êóøàòü êàðòîôåëü.
ã) ìåíüøå òàáëåòîê è õèìèè, ìåíüøå ñïåöèé è ïðèïðàâ. Ìèíèìèçèðîâàòü ñîëü è îñîáåííî ñàõàð. Èñêëþ÷èòü ñäîáó è ìèíèìèçèðîâàòü ãàäêèé õëåá èç ìàãàçèíà. Êóøàéòå äîìàøíèé õëåá, õîðîøî çàõîäèò ëàâàø.
ä) àëêîãîëü ïîêà òàáó. Ïîçæå ìîæíî ïîáàëîâàòü ñåáÿ âèíîì, åùå ïîçæå êàêèì òî äîñòîéíûì ïèâîì.
3. Ñàìîå ñëîæíî äëÿ ìåíÿ ëè÷íî áûëî âåðíóòñÿ ê ðàáîòå ñ íîâûì ðàñïîðÿäêîì äíÿ è ðåæèìîì ïèòàíèÿ. Ñóòü ðàáîòû ñîñòîèò â ïîñòîÿííûõ ïåðåìåùåíèÿõ ïî îòêðûòîìó âîçäóõó è âûïîëíåíèå íåêèõ çàäà÷ íà ïðîì. îáúåêòàõ ðîäèíû. Êóøàòü íåãäå, ãðåòü ïèùó ñëîæíî è ò.ä. Íî èç âñåõ ñèòóàöèé åñòü âûõîä — çäîðîâüå ïðåâûøå âñåãî.
à) ïîêóïàåì êàê ìèíèìóì äâà òåðìîñà. Îäèí ïîä ïèòüå, âòîðîé ïîä æèäêóþ ïèùó. Êàøè è îâîùè ìîæíî íîñèòü â êîíòåéíåðàõ.
á) îáçàâîäèìñÿ íàðÿäíîé ñóìêîé äëÿ íàøèõ ïîæèòêîâ ( à èõ áóäåò ìíîãî). Ïîñòîÿííî òàñêàåì ñ ñîáîé ïà÷êó ïå÷åíåê òèïà «ìàðèÿ» åñòü î÷åíü ìàëî äîñòîéíûõ ÒÌ, íî ÿ äóìàþ âû íàéäåòå ÷òî òî ãîäíîå. Ïå÷åíüêè íóæíû äëÿ ïåðåêóñà â ×Ñ. Ïîñëå ðàáîòû äðóçüÿ çàïðèãëàøàëè íà ïèêíèê, âðåìÿ â ïóòè äî ìåñòà íàçíà÷åíèÿ ÷àñ, à êóøàòü ïîðà óæå è ñåé÷àñ — íàñ ñïàñóò ïå÷åíüêè =)
Íà ýòîì ïîêà âñå. Áóäüòå çäðàâû, äîáðà Âàì.



