Как функционирует печень и желчный пузырь

Печень и желчный пузырь являются отделом пищеварительной системы человека и выполняют ряд жизненно важных функций. При поражении одного из органов нарушаются процессы ферментативной обработки пищи, формируются различные патологии, существенно снижающие качество жизни пациента.
Анатомия
Желчный пузырь представляет собой небольшой мешочек, состоящий из эпителия, гладкомышечных клеток и соединительной ткани. Та желчь, которая не тратится в процессе пищеварения, накапливается в данном органе, а далее по мере необходимости выбрасывается в полость двенадцатиперстной кишки.

Печень является самой крупной железой, ее масса достигает полутора килограммов. Расположена в области правого подреберья. Состоит из двух долей, отделенных друг от друга крупной соединительнотканной связкой. Обладает несколькими поверхностями: диафрагмальная (гладкая, ровная), висцеральная (бугристая). Именно со стороны последней видны ворота органа, состоящие из артерии, воротной вены, общего печеночного протока, и желчный пузырь, залегающий в одноименной ямке.
Сверху железа покрыта фиброзной оболочкой, к которой идут все нервные окончания. При активном воспалении, увеличении органа в размерах эта капсула растягивается, пациент ощущает острую, ноющую или тянущую боль.
Гистологически ткань печени состоит из клеток — гепатоцитов. Они объединяются в своеобразные группы или пластинки — дольки. Через микроскоп можно увидеть своеобразный рисунок: в центре располагается центральная вена, от нее в виде тяжей или балок располагаются гепатоциты, а между ними проходят кровеносные и желчные капилляры.
Мелкие сосуды, отвечающие за течение секрета (желчи), по своему ходу объединяются и образуют более крупные внутрипеченочные протоки: правый и левый. Далее формируется общий печеночный проток. Соединяясь с пузырным протоком, общий проток выходит в двенадцатиперстную кишку.
Знания анатомии при диагностике и лечении патологий печени, желчного пузыря необходимы, так как все проводимые операции базируются именно на этих сведениях. Любая ошибка в ходе хирургического вмешательства может стоить жизни пациенту.
Функции органов
Печень представляет собой некую химическую лабораторию, отвечающую за многие биохимические процессы в организме. Ее основными функциями являются:
- Синтез. В клетках органа происходит синтез и накопление желчи, необходимой для расщепления жиров и активации некоторых ферментов в полости двенадцатиперстной кишки. Кроме того здесь же образуются некоторые гормоны, холестерин, гликоген, фосфолипиды и прочие соединения.
- Обезвреживание. Орган принимает активное участие при очищении организма от токсических метаболитов, избытка половых гормонов, некоторых витаминов, микроэлементов, лекарственных средств и ядов, поступивших извне.
- Накопление и выработка. При недостаточном питании или заболеваниях, выматывающих организм, железа выделяет в кровеносное русло сложные углеводы с целью дальнейшего расщепления и образования энергии, железо, медь, кобальт, аскорбиновую кислоту, кальцитонин и другие биологически активные вещества.
- Кроветворение. При росте, развитии плода и пока несформированном красном костном мозге печень выполняет кроветворную функцию, то есть пополняет кровь эритроцитами, тромбоцитами, лейкоцитами.
- Терморегуляция. Гепатоциты играют некоторую роль в химической терморегуляции. Они контролируют баланс между анаболизмом и катаболизмом, регулируют объем полученной и затраченной энергии в процессе жизнедеятельности человека.

Желчный пузырь необходим организму лишь для накопления выделяемого секрета. По этой причине операция по резекции, удалению данного органа не имеет особых осложнений и не приводит к инвалидизации пациента.
Классификация патологий
Согласно международной классификации болезней десятого пересмотра (МКБ 10) патологии печени зашифрованы под номерами К70-К77, желчного пузыря и желчевыводящих путей — К80-К83. Делятся они на следующие рубрики:
| Печень | Желчный пузырь |
| Алкогольная болезнь (К70) | Холелитиаз (К80) |
| Токсическое поражение (К71) | Холецистит (К81) |
| Функциональная недостаточность (К72) | Другие патологии (холангит, свищ и прочие) (К82, К83) |
| Соединительнотканные изменения (цирроз и фиброз) (К74) | Патологии, не классифицированные в иных рубриках (К 87) |
| Гепатит (К73) | |
| Иные виды воспалительного процесса (К75) | |
| Другие патологии (инфаркт, пелиоз и т.д.) (К76) |
О некоторых заболеваниях стоит поговорить подробнее, так как их распространенность в течение нескольких десятков лет увеличилась, а возраст пациентов, страдающих от них, снизился на десять — двадцать лет.
Желтухи
Желтуха – синдром, обусловленный увеличением концентрации прямого или непрямого билирубина в крови, что сопровождается окрашиванием слизистых оболочек и кожных покровов в желтый оттенок. Бывает трех типов:
- гемолитическая (надпеченочная);
- паренхиматозная (печеночная);
- механическая (подпеченочная).
Причиной развития надпеченочной желтухи является активный распад эритроцитов на фоне возникновения наследственных нарушений, резус – конфликта между мамой и новорожденным ребенком, развития малярии, синдрома системной воспалительной реакции. Клиническая картина включает увеличение размеров селезенки и печени, окрашивание кожных покровов в лимонно-желтый цвет, общее недомогание. Моча, кал приобретают более темный насыщенный оттенок. При малярии симптоматика дополняется лихорадкой, чрезмерным потоотделением, ознобом.
Паренхиматозная желтуха говорит о структурных изменениях железы. Является следствием таких заболеваний, как гепатит, цирроз, лептоспироз, рак, гепатоз, инфекционный мононуклеоз. Пациент приобретает оранжево-желтый цвет слизистых оболочек и кожных покровов, клиника включает боль в правом подреберье, увеличение селезенки, появление сосудистых звездочек на теле, асцит, расширение вен пищевода и передней брюшной стенки.

Механическая желтуха обусловлена закупоркой протоков конкрементами или новообразованием. Причиной развития могут стать метаболические расстройства в организме, застойные явления в желчном пузыре. Симптомы без присоединения воспаления отсутствуют. При холецистите на фоне ЖКБ пациент жалуется на острую боль в правом подреберье, тошноту, возможна рвота желчью. Клиника дополняется подъемом температуры, ухудшением общего состояния организма. Цвет кожных покровов — зеленовато – желтый.
Любое из описанных состояний требует экстренной госпитализации и квалифицированной медицинской помощи.
Дискинезия желчных путей
Дискинезия желчных путей представляет собой нарушение сократимости гладкомышечного слоя желчных протоков и пузыря, изменение работы сфинктера Одди, приводящее к снижению выведения секрета в просвет двенадцатиперстной кишки. Согласно статистике чаще подвержены патологии лица женского пола в возрасте от двадцати до пятидесяти лет. Мужчины болеют в несколько раз реже. Бывает двух форм: гипокинетическая и гиперкинетическая.

Причиной дискинезии могут стать:
- неправильное, несбалансированное питание, повышенное потребление жирной, острой пищи;
- сопутствующие патологии органов желудочно-кишечного тракта преимущественно воспалительного течения (гастродуоденит, эрозивный гастрит, панкреатит и так далее);
- гормональный дисбаланс (тиреотоксикоз, повышенная выработка адреналина);
- расстройство функциональной активности нервной системы на фоне стрессов;
- аллергическая реакция.
Заболевание имеет хроническое течение, при обострении симптоматика включает отрыжку, тошноту, рвоту желчью или желудочным содержимым, специфический горький привкус во рту, метеоризм, снижение аппетита. Отмечается болевой синдром тупого, распирающего характера, расстройство стула. Редко появляется желтушность кожных покровов, увеличение печени, селезенки.
Среди осложнений дискинезии наиболее вероятен холецистит, холангит, хронический панкреатит и атопический дерматит.
Холангит
Холангит — воспаление желчных протоков. Возникает чаще всего у людей пожилого или среднего возраста, то есть в пятьдесят – шестьдесят лет. В зависимости от структурных изменений тканей делится на несколько типов:
- катаральный;
- гнойный;
- некротический;
- фибринозный или дифтеритический.
Причиной патологии обычно становится бактериальная инфекция, а именно стафилококки, стрептококки, кишечная или синегнойная палочка, микобактерии. Иногда в качестве этиологического фактора может выступать аутоиммунный процесс, когда организм против собственных здоровых клеток вырабатывает антитела. В таком случае сопутствующими заболеваниями холангита может стать системная красная волчанка, васкулит, ревматоидный артрит.

Первое время у пациента можно обнаружить так называемую триаду Шарко: лихорадку, болевой синдром и желтушность кожных покровов. Воспаление протекает остро, больной жалуется на общую слабость, недомогание, головные боли, снижение аппетита, то есть типичные признаки интоксикации организма. Кроме того, возможно появление зуда, усиливающегося в ночное время, результатом становятся расчесы в виде обычных царапин или неглубоких ран, покрытых корочкой.
При тяжелом течении отличительной особенностью становится пентада Рейнолдса: лихорадка, боль в правом подреберье, желтуха, нарушение сознания и токсический шок, о котором говорит снижение артериального давления.
Осложнениями холангита могут стать цирроз, абсцесс, острая или хроническая функциональная недостаточность, синдром системной воспалительной реакции (сепсис).
Паразитарные инвазии
По мере роста популярности всеядного сыроедения увеличивается частота возникновения патологий, вызванных паразитами: круглыми или плоскими червями, простейшими. Печень и желчевыводящие пути являются излюбленным местом таких организмов, как сосальщик, аскарида, двуустка, амебы.

Яйца червей, цисты простейших попадают в желудочно-кишечный тракт фекально-оральным путем. Большее их количество находится в воде, на травинках у озера, плохо термически обработанном мясе и рыбе. Человек в цикле развития паразитов является чаще всего окончательным хозяином.
Расстройства работы пищеварительного при активном росте и развитии червей обусловлены выделением токсических продуктов их жизнедеятельности и потреблением запасов питательных веществ макроорганизма, то есть человека.
Симптомы изначально выражены слабо, возможно ощущение слабости, недомогания, но не более того. Со временем формируется клиническая картина, включающая зуд кожных покровов, расстройство стула, снижение аппетита, потерю массы тела, подъем температуры.
Иногда прием противогельминтных средств не оказывает должного лечения и требуется хирургическое вмешательство.
Гепатит
Одной из самых тяжелых патологий органов пищеварительной системы является гепатит — воспаление клеток печени. Именно она без должного лечения способна перерастать в циррозы, функциональную недостаточность органов и заканчиваться летальным исходом.
Причинами подобного состояния становятся вирусы (А, В, С, D), аутоиммунные расстройства, алкоголизм, как внешний токсический фактор. Способствует развитию заболевания слабый иммунитет, неправильное питание и пожилой возраст.
Инфекция попадает в организм несколькими способами: парентерально, то есть через кровь, при половом контакте, вертикально через плаценту от матери к ребенку, контактно-бытовым путем. Воспаление появляется не сразу, инкубационный период составляет от двух недель до двух — трех месяцев, все зависит от вида и штамма возбудителя.
Признаками поражения печеночных клеток становится тупая, ноющая или острая боль в правом подреберье, подъем температуры до субфебрильных цифр, слабость, повышенная утомляемость организма при привычных физических или умственных нагрузках. Далее появляется зуд, тошнота, на последних стадиях видно желтушность слизистых оболочек и кожных покров.
Воспаление железы способно охватывать дополнительно желчный пузырь и протоки, в таком случае формируется смешанная патология — гепатохолангит.
На видео подробно рассказано про виды гепатита, возможные варианты заражения и меры предосторожности.
Все описанные выше заболевания должны в обязательном порядке подвергаться своевременной диагностике и лечению, в противном случае пациент может лишиться не только желчного пузыря, но и части печени, остаться до конца жизни глубоко больным человеком с множественными ограничениями.
Пищеварительная система человека включает множество органов, строение и слаженная работа которых обеспечивают поступление в организм незаменимых и ценных питательных веществ и микроэлементов. Все ее составляющие объединяет общее кровоснабжение и иннервация, с помощью чего достигается синхронность работы. Этапы пищеварения так или иначе распределены между отдельными участками и органами системы, каждый из которых выполняет определенные функции. Такая иерархия обеспечивает органичное взаимоотношение и слаженную работу.
Анатомия желчного пузыря и желчевыводящих путей
Желчный пузырь – это полый орган объемом 50-60 мл. Он находится под печенью, соприкасаясь с ее нижней поверхностью, фиксируется там с помощью листка брюшины. Выделяют несколько частей органа: дно, тело и шейку, плавно продолжающуюся пузырным протоком. Гистологически строение стенки представляет собой три слоя: внешний, или серозный, мышечный и слизистый.
Строение желчевыводящих путей человека напоминает собой дерево, где каждая ветка – это определенная часть протока. По канальцам желчь от гепатоцитов (синтезирующих клеток) собирается в протоки, которые далее сливаются, соответственно двум долям печени, в правый и левый печеночные протоки. Желчный пузырь заканчивается сфинктером, от которого начинается пузырный проток; он сливается с общим печеночным, так формируется холедох.
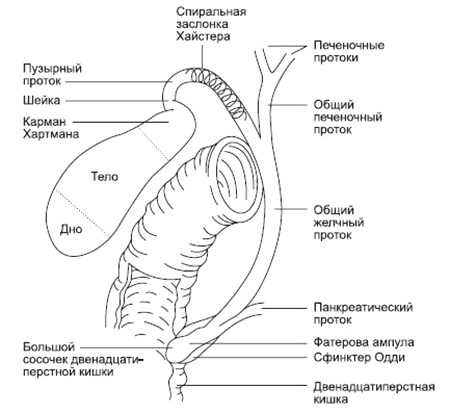
Холедох имеет длину 5-7 сантиметров, шириной он максимально достигает 8 миллиметров. Основная его часть проходит внутри головки поджелудочной железы, что часто служит причиной ее реактивного воспаления на фоне холецистита. Холедох заканчивается сфинктером Одди, строение которого идентично всем остальным сфинктерам, расположенным вокруг места открытия протока внутри Фатерова сосочка. Он является главным регулятором поступления желчи в пищеварительный тракт, своевременно сокращаясь или расслабляясь при потребности.
Регуляция процесса желчевыделения
Между приемами еды в организме у человека желчный пузырь расслаблен и накопляет секрет, а сфинктер Одди сокращен, он не пропускает желчь в кишечник. Таким образом, давление выше сфинктера повышается и свежая желчь, которая спускается из печени, попадает не в холедох, а желчный пузырь путем обратного тока (благодаря тому, что все протоки соединены, о чем говорилось выше).
После приема пищи в организме срабатывает множество рефлексов, суть которых – сигнализировать пищеварительной системе о том, что поступила еда. Среди них и билиарные, то есть направленные на желчевыводящую систему. Они заставляют сфинктер Одди расслабляться, открывая путь для оттока желчи, а желчный пузырь сокращаться, стимулируя ее активное продвижение к кишечнику. Но кроме нервной иннервации существует еще гормональная регуляция активными веществами, главное из них – холецистокинин.
Желчь и ее функции
Для того чтобы определить и понять функции желчного пузыря, сначала стоит разобраться с тем, что же такое желчь. Желчь, как секрет, является результатом работы печени. Строение печени сложное, оно обуславливает ее многочисленные функции, поскольку это один из важнейших органов у человека, однако на пищеварение направлена только одна: выработка желчи, которой за сутки выделяется примерно 1-1,5 литра.
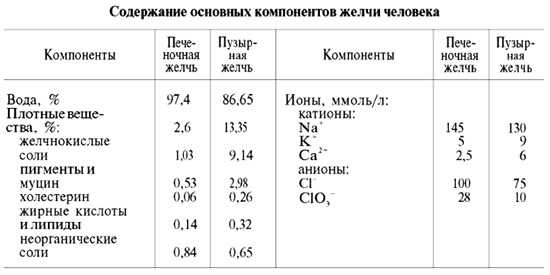
Желчь состоит из солей желчных кислот (в особенности таурохолевой и гликохолевой), которые и определяют ее функции, а также желчных пигментов (билирубина), холестерина, фосфолипидов, слизи, незначительного количества ионов натрия, калия, антител. Такой состав обусловлен наличием главной функции: расщепление жиров. Основную роль при этом играют желчные кислоты, которые взаимодействуют с жирами и приводят к расщеплению его капель на мелкие элементы – мицеллы (эмульгирование). Это нужно для того, чтобы фермент поджелудочной железы – липаза – могла качественно подействовать на все молекулы липидов и преобразовать их в низкомолекулярные продукты, способные всасываться через стенку кишечника.
Зачем еще нужна желчь? Ее роль в организме человека не ограничивается только эмульгацией жиров. Она создает условия для активации важных ферментов, нужных для пищеварения: липазы, трипсина, амилазы. Желчь имеет бактерицидное действие (что полезно при инфекционных поражениях тонкой кишки), стимулирует моторную функцию кишечника, поддерживает нормальный состав микрофлоры благодаря стабилизации pH, создает условия для всасывания жирорастворимых витаминов (A, E, D, K).
Функции желчного пузыря
Главные функции желчного пузыря в организме:
- накопление;
- концентрация;
- продвижение желчи по путям оттока.
Как известно, желчь в пищеварительный тракт поступает порционно, по требованию. Для того чтобы при потребности выделить достаточное количество желчи, нужно ее накопить, что делает желчный пузырь. В норме объем желчного пузыря у человека около 50 мл, хотя при патологических состояниях он может содержать до 200 мл.
Роль концентрации желчи в организме не может быть преувеличена. Во время сгущения обратно в кровь всасываются вода и электролиты (натрий, калий), при том, что активные вещества (например, желчные кислоты) остаются. Зачем же концентрировать ее? Причина проста: так желчь становится в десятки раз активней, благодаря чему те же функции с такой же эффективностью выполняются значительно меньшими ее объемами.
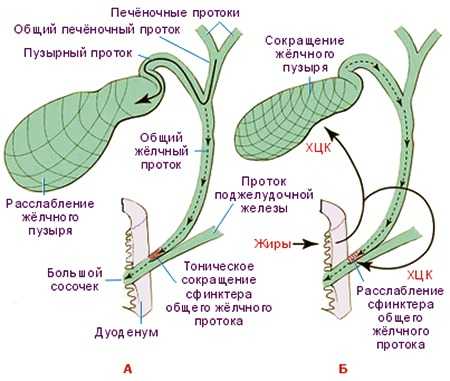
Механизм наполнения (А) и опорожнения (Б) желчного пузыря
Для активного продвижения желчи по билиарному тракту нужно создать разницу ее концентрации в начале пути и возле точки выхода, с чем успешно справляется желчный пузырь. С помощью сокращения мышечных волокон, находящихся в среднем слое стенки пузыря, желчь с силой выталкивается в протоки, откуда продвигается вниз к сфинктеру Одди, а он в это время расслабляется, благодаря чему желчь свободно вытекает в полость двенадцатиперстной кишки.
Нарушение работы желчного пузыря
Работа желчного пузыря может нарушаться, тогда возникает дисфункция выделения желчи в кишечник. Это приводит к таким последствиям:
- Ухудшается процесс пищеварения, особенно переваривания жиров. Больные жалуются на запоры, поскольку отсутствует стимулирующее действие желчных кислот на моторику кишечника. Может изменяться состав микрофлоры кишечника, что приводит к вздутиям, больные жалуются на ощущение горечи во рту.
-
 Желчь, которая медленно продвигается из-за дисфункции работы пузыря, застаивается и концентрируется. В конечном итоге это приводит к сгущению, камнеобразованию и воспалению стенок органа. Возникает холецистит (острый или хронический), что проявляется болями в правом подреберье, тошнотой или рвотой, ухудшением аппетита и общего самочувствия, при закупорке желчевыводящих путей возникает пожелтение кожи.
Желчь, которая медленно продвигается из-за дисфункции работы пузыря, застаивается и концентрируется. В конечном итоге это приводит к сгущению, камнеобразованию и воспалению стенок органа. Возникает холецистит (острый или хронический), что проявляется болями в правом подреберье, тошнотой или рвотой, ухудшением аппетита и общего самочувствия, при закупорке желчевыводящих путей возникает пожелтение кожи.
Привести к дисфункциям работы пузыря зачастую может неправильное питание: нерегулярное, большими порциями, с избыточным количеством жиров. Но иногда причиной является врожденная патология органа или желчевыводящих путей, например, неправильное строение, перегибы или перетяжки холедоха.
Таким образом, желчный пузырь является важной частью пищеварительной системы человека. Его строение и расположение направлены на выполнение главной функции: обеспечение процесса пищеварения желчью. Он нужен не только для механического влияния на движение желчи по билиарному тракту, за что отвечает его мышечный слой, но и для концентрирования секрета и его длительного сохранения.



