Эндоскопия на желчном пузыре
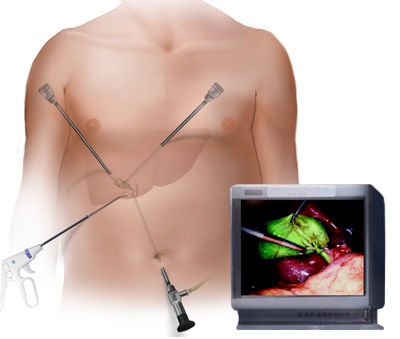
Эндоскопическая ретроградная холангио-панкреография (или сокращённо ЭРХПГ) является одним из самых эффективных неинвазивных методов диагностики и лечения желчных и панкреатических протоков.
С какой целью необходимо выполнять эндоскопию?
ЭРХПГ нужна для дифференциальной диагностики проходимости желчевыводящих путей, а также протоков поджелудочной железы. Эндоскопия применяется при сужении протоков, опухолях, камнях, лечении заболеваний поджелудочной железы и жёлчного пузыря (кист, опухолей, полип и т.п.), а также при скрытых кровотечениях, анемии, болезни Крона и так далее.
Эндоскопия желчных путей и поджелудочной железы позволяет обнаружить изменения в желчных путях и протоках поджелудочной железы, найти пораженное место, взять биопсию и провести срочную операцию.
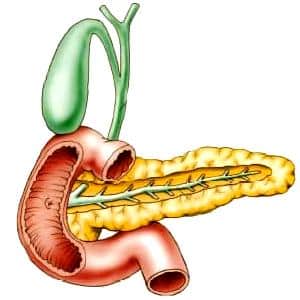
поджелудочная железа
Эндоскопия желчных путей и поджелудочной железы: как проходит процедура?
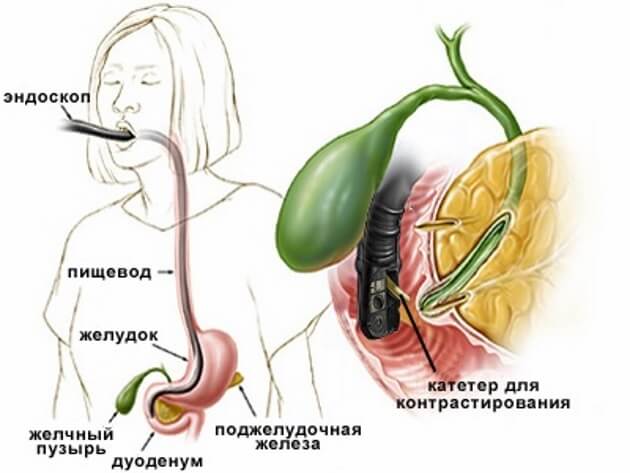
Для проведения эндоскопии необходим специальный оптический прибор, называющийся дуоденофиброскоп. Гибкий зонд со встроенной оптической системой вводится перорально в большой сосочек двенадцатиперстной кишки. С использованием оптического фиброскопа в пластмассовую трубку вводят контрастное вещество, позволяющее окрасить пути желчного пузыря и крупные протоки поджелудочной железы, с целью лучшего их обнаружения. Во время эндоскопии могут одновременно провести мини инвазивную операцию пораженных участков, если в этом есть острая необходимость. Обычно такая операция применяется при перекрытиях желчевыводящих путей, внутренних кровоизлияниях и т.д.
Эндоскопия позволяет извлекать образцы ткани с целью обнаружить причину блокировки, определить микрофлору желкудка, а также развеять или подтвердить подозрения на наличие опухолей. Полученную ткань используют для цитологических и прочих исследований. С использованием специальных инструментов могут быть извлечены камни из жёлчных путей.
Эндоскопия желчных путей и поджелудочной железы эффективна в борьбе со:
- стенозом;
- сужением желчных протоков (используется стент, открывающий желчные пути, дренирующий желчь и поддерживающий проходимость жёлчных протоков);
- полипами (они удаляются);
- инородными телами (полностью извлекаются).
Также при процедуре вводятся различные медикаменты, останавливается внутреннее кровоизлияние при помощи клипирования и т.п.
Наркоз во время эндоскопии
При эндоскопии специалисты применяют кратковременную анестезию, которая быстро выводится из организма пациента. Она расслабляет, вызывает небольшую сонливость.
Контрастное вещество вводят перед эндоскопией внутривенно. Пациенту необходимо лечь на левый бок, через его рот вводится эндоскоп, и проводится обследование. Исследование проводится в стационарных условиях. Эндоскопия полностью безболезненна и комфортна. Возможно першение в горле, но оно пройдёт в течение получаса.
При ЭРХПГ используют специальный аэрозоль, обезболивающий полость рта и глотку, снимающий дискомфортные ощущения и улучшающий дыхание во время установки эндоскопа. Врач направляет оптический прибор (который размером с небольшой кусочек сахара) через рот и глотку в пищевод, желудок и дуоденальный сосочек, просвечивая двенадцатиперстную кишку. Всю информацию о состоянии желчных протоков и протока поджелудочной железы специалист получает из экрана монитора, транслирующего изображение протоков пациента. По результатам исследования врач сможет поставить точный диагноз и назначить лечение, которое, как показывает практика, в 95% случаев проходит успешно.
Эндоскопические исследования также могут провести, пока пациент спит. В таком случае внутривенно вводят снотворный препарат. Процесс контролирует анестезиолог.
В некоторых случаях во время инвазивных операций могут использовать общий наркоз.
Спустя полчаса после проведения ЭРХПГ пациенты возвращаются к нормальной жизни.
Как подготовиться к процедуре?
Чтобы пациенту провели эндоскопию, он не должен принимать никакую пищу за 6-8 часов до её начала. Только с позволения врача можно выпить немного воды. Когда до эндоскопии остаётся 3 часа, воду пить уже нельзя. При больном сердце, диабете и прочих хронических заболеваниях пациент обязан предупредить об этом врача.
При процедуре могут понадобиться:
1. Результаты анализов крови и функции её свертывания.
2. При наличии результатов компьютерной томографии или сканирования УЗИ пациент должен взять их с собой на процедуру (снимки или CD).
3. При высоком кровяном давлении и приёме сопутствующих лекарств пациент обязан сообщить эту информацию врачу-эндоскописту.
4. При наличии аллергии на лекарства нужно также донести эту информацию до специалиста.
5. Если у пациента диабет, ему ни в коем случае нельзя делать инъекцию инсулина утром перед проведением эндоскопии. Инсулин необходимо будет взять с собой. Также рекомендуется принести еду, которая понадобится после процедуры.
6. В случае приёма антикоагулянтов (аспирин, Plavix в их числе) либо препаратов для разжижения крови (к примеру, варфарин) необходимо навестить гастроэнтеролога, чтобы узнать, можно ли остановить приём медикаментов за неделю до проведения эндоскопии.
7. За 8 часов до процедуры пациент обязан не принимать ничего в пищу.
8. Беременным эндоскопия проводится в исключительных случаях: при повреждениях протоков поджелудочной железы, внутренних кровоизлияниях, диареях и других заболеваниях.
Что происходит после процедуры?
После проведения эндоскопии пациент остаётся в палате в течение получаса-часа. За ним наблюдают специалисты до тех пор, пока лекарство не прекратит действовать.
Запрещено пить воду и употреблять в пищу горячее в течение часа с момента обследования. После 60 минут пациенты вновь возвращаются к привычному режиму питания.
Также запрещается садиться за руль в течение 8 часов после процедуры. Это объясняется сонливость пациента и рассеянности его внимания ввиду приёма препаратов для обезболивания.
Если у пациента наблюдается повышенная температура, лихорадка, проблемы с глотанием, боли в области груди или живота, ему немедленно следует обратиться к своему лечащему врачу. Перед выпиской из больницы врач вручает пациенту результаты процедуры, а также направление для последующего лечения и исследования.
Какие осложнения могут возникнуть?
Осложнения при эндоскопии редки: они происходят примерно в 4% всех случаев и, как правило, требуют лечения. В случае если пациент должным образом не подготовлен к процедуре, он может столкнуться с:
- кровоизлиянием (которое прекращается само собой в большинстве случаев);
- прободением пищевода или кишечника (в редчайших случаях);
- травмами слизистой оболочки;
- признаками интоксикации и аллергии во время наркоза;
- воспалением поджелудочной железы (острым панкреатитом) из-за введения контрастного вещества (осложнение быстро устраняется введением временного протеза для протока);
- нарушением стенок полого органа во время взятия биопсии.
Как показывает практика, нарушения возможны из-за несоблюдения показаний и противопоказаний к проведению эндоскопии. В случае если пациент переносит осложнения, ему тут же назначают дополнительные исследования и оказывают своевременную помощь в лечении.
ЭРХПГ — эндоскопическая ретроградная холангио-панкреатография — самый эффективный неинвазивный метод диагностики и лечения желчных и панкреатических протоков.
Зачем выполняется эндоскопия?
Эндоскопическая ретроградная холангиопанкреатография проводится для дифференциальной диагностики проходимости желчевыводящих путей и протоков поджелудочной железы (сужение протоков, опухоли, камни и др.). При лечении заболеваний желчного пузыря и поджелудочной железы (киста, опухоль, полипы и др.) и при скрытых кровотечениях, анемии, болезни Крона и др.
Эндоскопическое обследование позволяет выявить изменения в желчных путях и протоках поджелудочной железы, указать точно место поражения, взять биопсию или срочно прооперировать.
Как выполняется эндоскопия?
Эндоскопическое обследование выполняется с помощью оптического прибора — дуоденофиброскопа. Гибкий зонд, снабженный оптической системой, вводится через рот пациента в большой сосочек двенадцатиперстной кишки. С помощью оптического фиброскопа в специальную пластмассовую трубочку вводится контрастное вещество, помогающее «увидеть» пути желчного пузыря и крупные протоки поджелудочной железы. Во время такого точного исследования, при необходимости, одновременно проводится эндоскопическая мини инвазивная операция пораженных участков. Это важно в ситуациях перекрытия желчевыводящих путей в общем устье желчных протоков, внутренних кровотечениях и др.
При эндоскопии желчных путей и протоков поджелудочной железы можно извлечь образцы ткани для выяснения причины блокировки и определения микрофлоры желудка или при подозрении на опухолевый процесс. Ткань используется для цитологических и других исследований. Специальными инструментами извлекаются камни из желчных путей.
- Наличие стеноза
- При сужении протока желчных протоков, устанавливается стент для открытия желчных путей, дренирования желчи и поддержки проходимости желчных протоков.
- Удаляются полипы
- Удаляются инородные тела
- Вводятся лекарственные препараты
- Останавливается внутреннее кровотечение методом клипирования и т.д.
Как используется анестезия во время процедуры?
Эндоскопическое обследование выполняется с использованием средств краткосрочного действия, которые быстро выводятся из организма. Они вызывают легкое расслабление и сонливость.
Инъекция контрастного вещества вводится непосредственно перед эндоскопией внутривенно. Пациента просят лечь на левый бок, через рот вводится трубка эндоскопа и начинается обследование. Исследование проводится в условиях стационара. Процедура эндоскопии безболезненна и комфортна. Першение в горле проходит через 30 минут.
При эндоскопии желчных путей и протоков поджелудочной железы используется местное обезболивание специальным аэрозолем для обезболивания рта и глотки, снятия дискомфорта и улучшения дыхания при установке оптического прибора. Врач направляет эндоскоп (в диаметре эндоскоп, как маленький кусочек сахара) через рот и глотку – в пищевод, желудок, в дуоденальный сосочек — просвет двенадцатиперстной кишки. На экране монитора видно реальное состояние желчных протоков и протока поджелудочной железы: кисты, камни, воспаление, сужение, рубцовые стенозы или новообразование. На основании исследования врач-эндоскопист ставит точный диагноз. По показаниям проводится успешное лечение (95% успеха).
Эндоскопические исследования могут проводиться во время сна пациента. Внутривенно вводится снотворный препарат под наблюдение врача-анестезиолога.
При инвазивной операции (в определенных случаях) может использоваться общий наркоз.
Через 30 минут после эндоскопии желчных путей и протоков поджелудочной железы пациенты возвращаются к нормальной жизни.
Как подготовиться к эндоскопии?
Эндоскопия желчных путей и протоков поджелудочной железы проводится на пустой желудок (натощак). Последний прием пищи должен быть за 6-8 часов до начала обследования. Только врач может разрешить пить воду! За 3 часа до эндоскопии воду не разрешается пить! Если у вас больное сердце, диабет или другие хронические заболевания, обязательно сообщите об этом врачу!
Подготовка к эндоскопии включает:
- Результаты анализов крови и функции свертывания крови (PT, PTT)
- Если у Вас есть результаты компьютерной томографии или УЗИ-сканирования, Вы должны принести их с собой на эндоскопию. Пожалуйста, возьмите с собой снимки или диск.
- Если у Вас высокое кровяное давление или сердечные заболевания, и Вы регулярно принимаете лекарства, обязательно сообщите об этом врачу-эндоскописту.
- Если у Вас имеется аллергия на лекарства, то обязательно сообщите об этом врачу.
- Для диабетиков: Не вводить инсулин утром перед эндоскопией! Возьмите инсулин с собой. Возьмите с собой также еду. Она пригодится после эндоскопии.
- Если Вы принимаете антикоагулянты (в том числе аспирин, Plavix) или препараты для разжижения крови (например, препарат варфарин), обратитесь к гастроэнтерологу. Узнайте, можно ли Вам прекратить лечение за неделю до эндоскопии?
- За 8 часов до эндоскопии нельзя ничего есть.
- Беременным эндоскопическое обследование проводится по показаниям в неотложных случаях: повреждение протоков поджелудочной железы, внутреннее кровотечение, диарея и др.
Что происходит после эндоскопии?
После эндоскопии пациент остаётся в палате от 30 минут – до 1 часа, под наблюдением специалистов, пока лекарства прекратят своё действие.
- Нельзя пить воду и применять горячую пищу в течение 60 минут после обследования. После эндоскопии пациенты возвращаются к обычному режиму питания.
- Нельзя водить машину минимум 8 часов после эндоскопии из-за сонливого состояния и рассеянности внимания. Не садитесь за руль!
- При повышении температуры, лихорадке, расстройстве глотания, боли в груди или животе немедленно обратитесь к лечащему врачу или в приёмный покой больницы!
Перед выпиской врач вручит Вам результаты эндоскопии и направление для дальнейшего лечения или наблюдения.
Осложнения при эндоскопии
Осложнения при эндоскопии происходят крайне редко. Приблизительно в 4 % случаев. Как правило, осложнения не требуют специального лечения. Если пациент плохо подготовлен к эндоскопии, то проявляются такие виды осложнений:
- Кровотечение (часто самостоятельно прекращается)
- Прободение пищевода или кишечника (очень редко)
- Травмируется слизистая оболочка
- Признаки интоксикации и аллергии при анестезии (сердцебиение, нарушение дыхания и др.)
- В связи с введением контрастного вещества воспаляется поджелудочная железа (острый панкреатит). Это осложнение устраняется путем введения временного протеза для протока поджелудочной железы.
- Нарушение стенок полого органа при взятии биопсии (особенно у очень пожилых пациентов)
Осложнения происходят, как правило, из-за нарушений соблюдения показаний и противопоказаний к эндоскопии, газы в брюшной полости, нарушение эластичности тканей, аллергия. Пациентам, перенесшим осложнение, назначаются дополнительные исследования, оказывается необходимая помощь в лечении.
Удалить желчный пузырь при помощи эндоскопии, в нынешнее время довольно часто применяется в медицине. Результаты довольно хорошие. Осуществление операции происходит при помощи эндоскопа. Эндоскоп – это медицинский прибор, при помощи которого возможно рассмотреть разнообразные органы на разной глубине. При помощи эндоскопа великолепно просматриваются все детали, что позволяет безопасно проводить операцию.
Если недуг существует довольно долго, и лечение не назначается, начинает образовываться воспаление в поджелудочной железе, происходит нарушение нормальной работы двенадцатиперстной кишки и иных отделов кишечника. Более того, могут начать прогрессировать иные осложнения в виде:
— холецистит гнойный;
— желтуха.
Кроме такой патологии, как камни в желчных пузырях, могут встречаться и иные недуги, например – полипы. Если возникло данное заболевание, то необходимо незамедлительно прибегнуть к хирургическому вмешательству, при котором произойдет удаление органа. Если своевременно не вырезать желчный пузырь, это может привести к образованию раковых клеток. В медицине, полип — является предраковым недугом, согласно исследованиям, то 35% полипов перерастают в злокачественные образования.
Процедура эндоскопии
Если у пациента обнаружены достаточно большие размеры камней в желчном пузыре, происходит назначение эндоскопического удаления. Операция открытая, желчный пузырь удаляется через сделанный разрез от правого подреберья до пупа. Как правило, размер разреза составляется от 15 до 30 сантиметров. Существуют определенные недостатки в проведении данного вида удаления.
— Высокий уровень инвалидности.
— Пациенту необходимо делать общий наркоз.
-Возникает вероятность образования кровотечения внутри либо возможность инфицирования. Если происходит экстренное вмешательство, возникает вероятность смерти.
Подготовка к эндоскопическому удалению. Послеоперационный период
В день, когда назначена операция, необходимо выполнить ряд мероприятий.
— Подготовить место, где будет происходить хирургическое вмешательство.
— Категорически запрещено употреблять еду и воду за 4 часа до назначенной операции, это поможет избежать рвоты в процессе операции.
Время операции зависит от многочисленных факторов, насколько серьезное заболевание. Как правило, время проведения от 1 до 2 часов. После того, как осуществлено вмешательство, пациента переводят в палату, медики постоянно следят за состоянием больного.
После проведения эндоскопического удаления органа, больной находится под очень тщательным наблюдением. Для того, чтобы положительный результат ускорился и выздоровление соответственно, пациенту назначают необходимые препараты, какие устраняют болевые ощущения. Также медики назначают необходимые медикаменты, какие снимают воспалительные процессы. Все препараты вводятся больному через вену.
Каждый день, больного осматривают и делают перевязки квалифицированные специалисты. По истечению 2 дней, пациенту назначают прохождение ультразвукового обследования, места, где была сделана операция. По истечению недели, если все идет благополучно, происходит снятие швов. Возникновение последствий, происходит достаточно редко. Лечение при помощи народной медицин в данной ситуации просто неприемлемо, так как никакие травы, отвары, настои не смогут помочь.
Холецистит — это воспаление стенок желчного пузыря.
Холецистит может быть острым и хроническим. Хронический холецистит может протекать с обострениями, во время которых он не отличим от острого холецистита.
Основные признаки острого холецистита:
- боли в правом подреберье и в эпигастрии, боли из правого подреберья могут отдавать в правое плечо или лопатку, интенсивность и продолжительность болей может различаться
- тошнота
- рвота
- желтуха
- слабость и потливость
Провоцировать приступ острого холецистита может прием обильной острой и жареной пищи.
Желчнокаменная болезнь или ЖКБ — заболевание при котором в желчном пузыре или желчных протоках образуются камни или конкременты.
ЖКБ может протекать бессимптомно и даже при наличии большого количества камней пациент может не предъявлять никаких жалоб. Наличие заболевания в таких случаях устанавливают случайно при УЗ исследовании.
Иногда ЖКБ проявляется периодическими острыми болями в правом подреберье, неприятным горьким вкусом во рту по утрам, тошнотой, желтухой.
Полипоз желчного пузыря — заболевание при котором на стенке желчного пузыря образуются полипы. Такие полипы могут быть множественными и бывают различных размеров.
Все полипы желчного пузыря требуют удаления желчного пузыря или проведения холецистэктомии.
Холецистэктомия — операция удаления желчного пузыря.
Сегодня такую операцию проводят почти во всех случаях эндоскопически.
Эндоскопическая холецистэктомия выполняется через проколы брюшной стенки. Наиболее распространенной является методика, при которой выполняется четыре прокола передней брюшной стенки. Через эти проколы в брюшную полость вводятся инструменты, содержащие сложную оптическую систему. В брюшную полость для осмотра вводится стерильный углекислый газ, после чего органы брюшной полости хорошо видны на экране. Удаленный желчный пузырь извлекается из брюшной полости через прокол в области пупка, который нередко требует расширения.
Показаниями к эндоскопической холецистэктомии являются:
- хронический холецистит
- острый холецистит
- полипы желчного пузыря
- холестероз желчного пузыря

Преимущества эндоскопической холецистэктомии по сравнению с открытой операцией:
- менее выраженный болевой синдром (как правило только в первые сутки)
- сроки пребывания больного в стационаре и восстановления трудоспособности значительно сокращаются
- отсутствие послеоперационных грыж высокая степень косметичности (рубцы после проколов через несколько месяцев практически незаметны).
Эндоскопическая Холецистэктомия у нас:
Предоперационное обследование.
Предоперационное обследование проводится в амбулаторных условиях в соответствии с имеющимся планом. Его Вы можете пройти как в условиях поликлиники по месту Вашего жительства, так и в стационарных условиях диагностического отделения клиники.
Предоперационная подготовка и операция.
В нашем стационаре операции по поводу калькулезного холецистита, как правило, проводятся на следующие сутки Вашей госпитализации. Ваша операция может быть выполнена под эндотрахеальным наркозом, так с применением перидуральной анестезии.
После госпитализации в стационар Вам будет предложено:
- Вы переоденетесь в больничную одежду и будете размещены в палате хирургического отделения
- подписать бланк информированного согласия на выполнение операции, проведение обезболивания и манипуляций, которые могут потребоваться в процессе Вашего лечения
- Вас осмотрит оперирующий хирург, лечащий врач, Вам будет измерено артериальное давление, пульс и температура, при наличии показаний проведено дополнительное обследование
- Ваш лечащий врач объяснит Вам, какой тип оперативного вмешательства будет использован (естественно с учетом Вашего мнения)
- Ваш анестезиолог объяснит Вам, какой тип обезболивания является наиболее оптимальным для выполнения Вашей операции
В день операции Вам будет необходимо:
- подготовить зону оперативного вмешательства (переднюю брюшную стенку)
- одеть госпитальный противоэмболический трикотаж с целью профилактики тромбоэмболических осложнений
- не пить и не принимать пищу в течение нескольких часов до оперативного вмешательства, чтобы предотвратить рвоту во время операции
Продолжительность Вашей операции в зависимости от ее сложности может составить от 1 до 2 часов. После окончания оперативного вмешательства Вы будете переведены в палату хирургического отделения под наблюдение лечащего врача.
Послеоперационный период.
В послеоперационном периоде Вы будете находиться под тщательным наблюдением оперирующего хирурга, лечащего врача и постовых медицинских сестер. Для достижения наиболее благоприятного течения послеоперационного периода Вам будут проводиться:
- обезболивание и профилактика воспалительных раневых осложнений (антибиотикопрофилактика)
- инфузионная терапия (внутривенное введение препаратов)
- ежедневный осмотр лечащего врача и оперирующего хирурга
- перевязки контрольное ультразвуковое исследование зоны операции (на 2-3 сутки)
- снятие кожных швов с послеоперационной раны (на 7 сутки после операции — амбулаторно)
День выписки из стационара (при отсутствии осложнений — 5 сутки) будет согласован с Вами оперирующим хирургом и лечащим врачом заблаговременно. В день выписки Вы вместе с оперирующим хирургом согласуете план Ваших реабилитационных мероприятий.
- ЗАПИСАТЬСЯ НА ПРИЁМ



