Изменения в желчном пузыре у ребенка
Деформация желчного пузыря у ребенка выявляется после рождения или в подростковом возрасте. Заболевание характеризуется нарушениями выделения желчи и диспепсическими симптомами: тошнота, боль, рвота и др. При своевременном выявлении болезни прогноз благоприятный. Комплексный подход к лечению, основанный на применении лекарственных средств и соблюдении диеты, позволяет устранить проявления патологии.
Основные причины
Деформация желчного пузыря у ребенка: симптомы и лечение
К причинам деформации желчного пузыря в детском возрасте относят несколько факторов. Как правило, все случаи патологии могут иметь наследственный или приобретенный характер. Это влияет на клинические проявления и подходы к терапии. Врожденные аномалии возникают в период беременности. В их возникновении большую роль имеют негативные воздействия на организм матери и плод: вредные привычки, прием лекарственных препаратов, воздействие лучевой энергии и др.
Приобретенные факторы, встречающиеся у детей, следующие:
- избыточная масса тела, в том числе ожирение. Увеличение количества жировой клетчатки вокруг органов приводит к изменению положения желчного пузыря, что может осложниться его деформацией;
- тяжелые или длительные физические нагрузки. Если ребенок занимается в спортивной секции, то подъем тяжестей может стать причиной опущения органов в брюшной полости;
- аномалии расположения желчного пузыря, которые на фоне дискинезии желчевыводящих путей или болезней печени приводят к деформации органа.
Установление конкретных причин развития заболевания необходимо для подбора лечебных мероприятий. Ребенка с симптомами патологии осматривают педиатр и врачи смежных специальностей, что позволяет уточнить диагноз и своевременно начать лечение.
Классификация патологии
У 25-30% детей встречаются аномалии строения желчного пузыря. Выделяют несколько видов изменений органа по клинической классификации:
- изменение взаимоотношения стенок в результате воспалительных изменений;
- перегиб в области шейки органа;
- вращение дна желчного пузыря относительно тела;
- при врожденной форме заболевания часто выявляется s-образная деформация;
- сужение тела органа.
На характер клинических проявлений влияет степень выраженности деформации. Если орган изменен не сильно, то болезнь протекает скрыто — у ребенка отсутствуют симптомы патологии или они появляются на фоне погрешностей в диете. При выраженных изменениях в строении органа клинические признаки наблюдаются постоянно.
Клинические проявления
Причины деформации и симптомы тесно связаны
Проявления деформации желчного пузыря в детском возрасте отличаются у каждого пациента. Связано это с тем, что выраженность патологических изменений у больных отличается. К основным симптомам патологии относят:
- боль в правом подреберье, имеющая характер острого приступа. Подобный гипертонически-гиперкинетический тип болезни встречается наиболее часто. При гипотонически-гипокинетическом типе болевые ощущения выражены слабо и встречаются постоянно;
- тошнота и рвота, усиливающиеся после приема жирной пищи. Если они возникают чаще, чем 2 раза в час, то могут свидетельствовать о развитии негативных последствий болезни;
- нарушения стула в виде запора. Это связано с недостатком поступления желчи в тонкий кишечник и нарушением процессов пищеварения;
- изжога, появляющаяся в результате гастро-эзофагального рефлюкса. Ребенок ощущает неприятные ощущения за грудиной, которые усиливаются после трапезы. При этом отмечается чувство горечи в ротовой полости;
- метеоризм, развивающийся при попадании щелочного содержимого двенадцатиперстной кишки в желудок;
- общая слабость и повышенная потливость, связанные с нарушением пищеварения и недостаточным всасыванием питательных веществ из продуктов питания.
Степень тяжести заболевания у пациентов отличается. Как правило, дети долгое время могут скрывать неприятные ощущения и не жаловаться родителям. Обращение в больницу часто связано с острой болью в правом подреберье, которая приводит к изменению поведения ребенка.
Негативные последствия
Желчный пузырь — важный для пищеварения орган, выделяющий желчь в двенадцатиперстную кишку. Если его строение нарушено в результате деформации, то это может привести к осложнениям различной степени тяжести. Наиболее тяжелыми из них являются следующие:
- перегиб органа, сопровождающийся нарушением кровообращения и некрозом. В этом случае стенка желчного пузыря разрывается и его содержимое попадает в брюшную полость, вызывая перитонит;
- нарушение оттока желчи приводит к ее сгущению и создает предпосылку для развития желчнокаменной болезни.
Для предупреждения негативных последствий деформации органа родителям следует обращаться за медицинской помощью при первом появлении симптомов. Самолечение и использование народных методов недопустимо.
Диагностика
Врожденные аномалии и приобретенные состояния выявляются на УЗИ
Диагностика заболевания проводится врачом-педиатром или гастроэнтерологом. Специалист проводит обследование по следующему алгоритму:
- Сбор жалоб и давности их наличия. Врач беседует с ребенком и родителями. У последних узнает информацию о питании, физических нагрузках и перенесенных ранее заболеваниях.
- При внешнем осмотре оценивается мягкость и безболезненность живота. Проводится пальпация края печени. Он должен быть эластичным и безболезнен
- В биохимическом анализе крови возможно повышение билирубина и печеночных ферментов: АсАТ, АлАТ и щелочной фосфатазы. В клиническом анализе у небольшого количества больных выявляется увеличение количества лейкоцитов.
- Ультразвуковое исследование желчного пузыря — «золотой стандарт» диагностики. Во время исследования, врач получает возможность установить размер органа и выявить наличие в нем дефектов: деформацию стенок, наличие стеноза, перегиб и др. УЗИ рекомендуется проводить натощак.
- В тяжелых диагностических случаях может проводиться исследование протоков желчного пузыря с помощью эндоскопических методов. При этом могут быть удалены камни и другие патологические образования, создающие застой желчи.
- При наличии сопутствующих болезней внутренних органов проводятся консультации со смежными врачами и дополнительные исследования.
Интерпретировать результаты обследования должен только врач. Неправильная постановка диагноза и попытки самолечения способствуют прогрессированию патологии и развитию осложнений.
Подходы к терапии
Основная цель лечения — устранить боль и нормализовать отток желчи из желчного пузыря. Этого можно достичь с помощью лекарственных препаратов. Наиболее часто используют медикаменты следующих групп:
- спазмолитические средства, расслабляющие гладкую мускулатуру желчного пузыря и обеспечивающие нормальное течение желчи из органа. Спазмолитики используются в виде таблеток, а также инъекций, что зависит от клинической картины патологии;
- желчегонные препараты на основе урсодезоксихолевой кислоты. Они обеспечивают нормализацию оттока желчи, а также защищают клетки печени от повреждения;
- пробиотики, содержащие живые микроорганизмы, и эубиотики, способствующие росту нормальной микрофлоры толстого кишечника показаны детям с деформациями желчного пузыря. Препараты улучшают процесс пищеварения и прогноз для ребенка;
- витамины и минеральные комплексы;
- если первичное поражение желчного пузыря связано с бактериальной инфекцией, то больному подбирают антибиотики широкого спектра действия.
При выраженной деформации желчного пузыря эффективность консервативного лечения ограничена. В этом случае ребенку может быть выполнено хирургическое вмешательство, направленное на устранение перегиба или скручивания органа. Частота операций у больных — не более 5%.
Лекарственные препараты назначаются только врачом. Они имеют противопоказания, связанные с возрастом и сопутствующими болезнями, что необходимо учитывать при их применении.
Изменения питания
Лечение заболевания всегда включает диетотерапию. Специалисты отмечают, что правильное питание позволяет снизить выраженность проявлений патологии и уменьшить частоту их возникновения. В связи с этим,детям и их родителям рекомендуют соблюдать следующие принципы:
- дробный прием пищи небольшими порциями 5-6 раз за день. При этом 4 трапезы основные, а две являются перекусами;
- из питания исключаются жареные, копченые, острые и жирные блюда, а также бобовые культуры и пряности. Аналогичное ограничение распространяется на фастфуд и полуфабрикаты;
- среди напитков следует ограничить какао, черный чай и кофе;
- кондитерские изделия, содержащие большое количество углеводов — конфеты, варенье, шоколад и др., также исключаются из ежедневного питания.
В рационе увеличивают количество нежирных сортов мяса и рыбы. Их можно готовить на пару вместе с овощами. Положительный эффект наблюдается при употреблении некислых овощей, растительных масел с полиненасыщенными жирными кислотами, овощей и кисломолочных продуктов небольшой жирности.
Родителям важно помнить, что вне острого периода болезни, когда симптомы исчезают, следует продолжать придерживаться правильного питания. Ребенку не следует покупать сладости, посещать рестораны быстрого питания и пр. Это может привести к обострению заболевания и стать причиной развития осложнений.
Прогноз при деформации желчного пузыря у детей благоприятный. Заболевание при своевременном выявлении хорошо поддается терапии и не сопровождается рецидивами при соблюдении диеты. В тех случаях, когда обращение за медицинской помощью откладывалось, лекарственные средства имеют низкую эффективность. Проведение хирургического вмешательства позволяет устранить изменения в желчном пузыре и нормализовать отток желчи и процесс пищеварения.
Также интересно почитать: у ребенка под глазами синяки
Деформация жёлчного пузыря у ребёнка – отклонение, встречающееся у четверти несовершеннолетних. Чаще всего изменения в строении органа связаны с быстрым ростом детей. К моменту взросления жёлчный выправляется. Но встречаются и другие причины. В частности, орган может искривиться при поднятии ребёнком тяжестей. Как проводятся диагностика патологии и её терапия? Каковы последствия деформации жёлчного пузыря?
Причины деформации жёлчного у детей
Жёлчный пузырь состоит из тела, шейки и дна. Орган может деформироваться. Составные части пузыря изменяют своё расположение относительно друг друга.
Врачи выделяют несколько причин, по которым происходит развитие деформации жёлчного пузыря:
- У новорождённого к подобным изменениям часто приводят пагубные факторы, влияющие на организм матери в период вынашивания малыша. Пищеварительная система закладывается в первые две недели беременности. Именно тогда велик риск возникновения деформации жёлчного пузыря плода. К пагубным факторам врачи относят инфекционные заболевания, употребление алкогольных напитков, курение как в активном, так и в пассивном видах. Также к патологии нередко приводит приём беременной некоторых медикаментозных препаратов.
- К деформации жёлчного пузыря приводят и приобретённые факторы. Чаще всего патология становится следствием перенесённых воспалений самого органа или его протоков. Инфекции желудочно-кишечного тракта тоже приводят к деформациям.
Воспалительные процессы и инфекции препятствуют оттоку жёлчи. Переполняя пузырь, она «заставляет» его видоизменяться.
Список приобретённых причин деформации не ограничивается воспалительными процессами. Сюда включается и ослабление диафрагмы, и чрезмерные физические нагрузки, и новообразования доброкачественного и злокачественного характеров. Кроме этого, к аномалии приводит переедание.
Почему причины, перечисленные выше, приводят к деформации жёлчного пузыря ребёнка – вопрос не до конца изученный. Нередки случаи, когда ни один из указанных факторов не оказывает влияния на орган.
Виды деформации жёлчного пузыря у детей
Аномалия жёлчного пузыря ребёнка ─ распространённое явление, встречается у 25% детей и подростков.
Для лучшего диагностирования и лечения специалисты разработали классификацию заболевания.
Деформация жёлчного пузыря у детей подразделяется на несколько типов:
- перегиб между телом и дном органа;
- при воспалении жёлчного пузыря деформируются его стенки;
- деформация шейки органа вплоть до полного перекручивания вокруг своей оси;
- s-образная деформация, обычно является врождённой и не имеет выраженной симптоматики;
- тело жёлчного пузыря деформировано у 15% населения.
Деформация тела жёлчного тоже не угрожает здоровью ребёнка. К неопасным аномалиям относят и лабильную. Она характеризуется своеобразным перетеканием, просматривается то в одной то в другой частях пузыря.
Лабильная деформация зачастую является следствием чрезмерных физических нагрузок. После отдыха орган возвращает свою форму, если её изменения были незначительными.
Признаки деформации жёлчного у ребёнка
У каждой патологии имеется своя симптоматика. Зная признаки можно вовремя вмешаться и избежать серьёзных последствий для здоровья. Это важно и когда речь идёт о жёлчном пузыре, который деформирован. Обязательно выявляют эхопризнаки деформации у ребёнка. К ним относятся выявленные на ультразвуковом исследовании.
При диагностировании аномалии большую роль играет ультразвуковое исследование. Обследование считается наиболее информативным и безопасным для пациента. При проведении УЗИ врач определяет месторасположение органов, их размер и форму. Очертания пузыря должны быть чёткими, округлыми или грушеобразными. При этом дно органа в нормальном состоянии немного выступает за край печени, «выглядывая» из-под правого подреберья. Отклонения от описанной нормы считаются патологическими.
К прочим симптомам патологии относятся:
- Боли в области правого подреберья. Ощущения носят сильный приступообразный характер при гипертонически-гиперкинетическом течении болезни. Если она носит гипотоническо-гипокинетический характер, дискомфорт слабо выражен.
- Тошнота и рвота. Второй симптом проявляется редко.
- Слабость во всем теле.
- Чувство ломоты в мышцах и суставах.
- При серьёзных изменениях наблюдается повышение температуры тела.
- Ощущения тяжести в желудке.
- Привкус горечи в ротовой полости.
Также к признакам деформации жёлчного пузыря врачи относят повышение уровня билирубина в крови пациента.
Примерно в 30% случаев никаких симптомов не наблюдается. Так, если изменения формы органа произошли из-за чрезмерных физических нагрузок, признаков болезни ребёнок не ощущает. Жёлчный пузырь со временем сам принимает нормальную «конфигурацию».
Последствия деформации жёлчного у ребёнка
У взрослых и у малышей жёлчный пузырь играет важную роль в системе пищеварения.
Деформированный орган у ребёнка часто влияет на состояние его здоровья:
- малыша мучают тошнота, рвота, диарея и боли в области живота и правого подреберья;
- из-за перегиба в ряде случаев происходит нарушение кровоснабжения органа, что ведёт к отмиранию стенок жёлчного с последующими его разрывом и воспаление брюшной полости;
- деформация может приводить к развитию жёлчнокаменной болезни, поскольку перекрученные ткани перекрывают просвет протоков и жёлчь застаивается, сгущается в пузыре.
При появлении у ребёнка характерных симптомов необходимо обратиться к врачу для проведения обследования.
В ряде случаев изменение, кроме дискомфорта, не приносят неприятностей для здоровья. Но если патология серьёзная и нарушает движение жёлчи или кровоснабжение органа, последствия осложнят дальнейшую жизнь маленького пациента.
Лечение деформации жёлчного у детей
Главные цели врачей – нормализация течения жёлчи и снятие болевых симптомов.
Достичь положительных результатов, в большинстве случаев, можно применяя медикаментозные средства:
- Лечебная методика подразумевает приём спазмолитиков. Они нужны, поскольку деформация жёлчного пузыря у ребёнка часто доставляет ему боль. Лечение спазмолитиками снимает её. Выбор средства должен осуществлять врач. Не все препараты спазмолитики безопасны для маленьких пациентов.
- Жёлчегонные фармакологические средства. Помогают выводить излишки печёночного секрета из пузыря. Как и спазмолитики, жёлчегонные имеют противопоказания.
- Для нормализации работы желудочно-кишечного тракта назначаются пробиотики. Это бактериальные препараты.
- В обязательном порядке прописывается комплекс витаминов. Также назначаются иммуностимулирующие препараты.
- Если аномалия сопровождается или вызвана инфекционными заболеваниями, пациенту прописывают противовирусные средства. При тяжёлом состоянии назначаются антибиотики.
В серьёзных ситуациях необходима помощь хирургов. Впрочем, оперируют детей с деформацией жёлчного пузыря лишь в 3% случаев.
Для исправления ситуации, кроме медикаментозных препаратов, применяют лечебную гимнастику и строгую диету. В первом случае рекомендуется выполнять комплекс упражнений. Все действия должны быть плавными, нельзя допускать усиленных физических нагрузок.
Важно соблюдать диету, которая поможет избежать проблем с работой желудочно-кишечного тракта и не допустит избыточной нагрузки на печень, жёлчный пузырь.
Пациенту рекомендуют:
- отказаться от жирной, копчёной, солёной и острой пищи;
- есть меньше картофеля, ведь овощ насыщен вредным при деформации жёлчного азотом;
- обогатить рацион фруктами и овощами;
- пить побольше соков, только свежевыжатых;
- отдавать предпочтение тушёным или отварным блюдам, желательно только из овощей;
- мясные продукты берут нежирные, готовить на пару или варят;
- от мучных продуктов следует отказаться, оставив в меню немного хлеба из ржаной муки или из цельных злаков.
Питаться необходимо порционно. За сутки приём пищи осуществляется 5─6 раз в небольшом количестве. Запивать еду чаем или кофе нельзя. Также рекомендуется употреблять как можно меньше сладкого.
Диета и приём медикаментозных препаратов помогают справиться с деформацией жёлчного пузыря у детей в большинстве случаев.
Для повышения иммунитета и уменьшения симптомов применяются и народные рецепты. Но в этом случае необходимо быть осторожными. Любое средство используется только после согласования с лечащим врачом. Только в этом случае положительный результат не заставит себя ждать.
Деформационные изменения билиарной системы в раннем возрасте диагностируются у 8 из 100 юных пациентов. Одно из них – перегиб желчного пузыря у ребенка. Чаще всего это следствие неправильного эмбрионального развития, а также повышенной нагрузки на незрелый орган после рождения. Диагностируют заболевание с помощью УЗИ, лечение зависит от степени деформирования. Незначительные изменения не вызывают опасения врачей, выраженные формы требуют специфической терапии.
Что это такое
Изогнутый желчный пузырь относится к разряду патологий. В норме его форма имеет плавные очертания. У грудничка до 7 месяцев она напоминает веретено, к 2 годам приобретает привычное грушеподобное очертание. Желчный пузырь является накопителем желчи. У детей ее состав имеет отличия. Она содержит много воды, муцина, пигментов, мало холестерина и желчных кислот. Благоприятной особенностью желчи ребенка является большая концентрация таурохолевой кислоты. Она усиливает бактерицидные свойства и стимулирует продуцирование панкреатических ферментов.
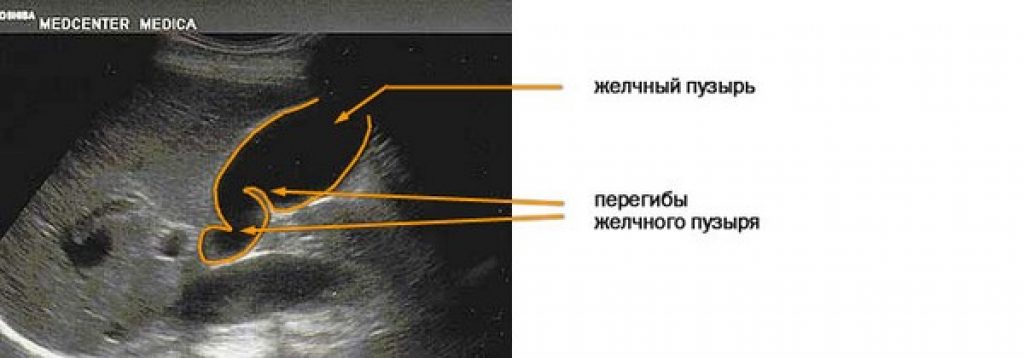
Желчный пузырь делят на шейку, тело и дно. Резкое изменение формы может локализоваться в любой части органа, но независимо от расположения, приводит к функциональным расстройствам:
- ухудшению оттока желчи, что провоцирует застой желчи;
- задержке расщепления жиров;
- нарушению пищеварения;
- замедлению обменных процессов;
- появлению болевого синдрома.
При отсутствии лечения в полости органа появляется билиарный сладж с последующим формированием конкрементов (камней).
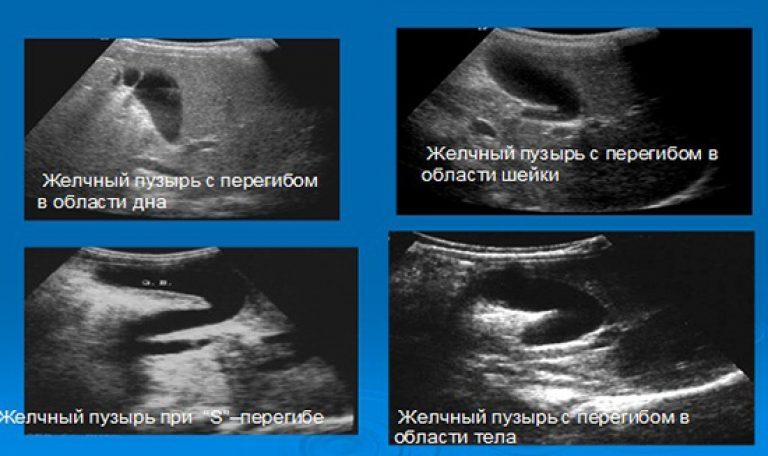
Виды перегибов
Педиатры классифицируют заболевание по разным признакам. Если перегиб желчного диагностируют у новорожденного ребенка, говорят о врожденном загибе. Это фиксированное (стойкое) нарушение, которое остается с человеком на всю жизнь. Под влиянием провоцирующих факторов форма пузыря может измениться у здорового малыша. Такой перегиб называется функциональным и не относится к патологии в детском возрасте.
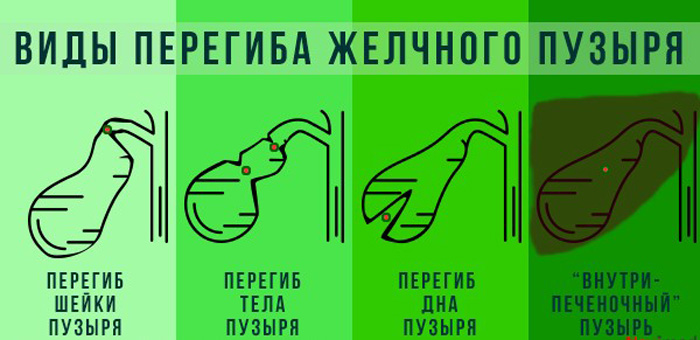
Приобретенный загиб является лабильным. Это значит, что при смене положения тела он может менять локализацию с перемещением в другую часть органа (шейку или дно). При резком движении может возникнуть перекрут, но у детей такая разновидность бывает редко.
В большинстве случаев деформация сопровождается перегибом желчевыводящих протоков. Они принимают изогнутую форму, чем создают дополнительное препятствие для выхода желчи. При деформационном изменении пузырь принимает причудливые очертания:
- U-образный – напоминает бумеранг;
- в виде «фригийского колпака»;
- изогнутой формы, как «хвост бубликом»;
- в форме «песочных часов».
Такие конфигурации встречаются при единичном загибе в области шейки или дна. Деформация может поражать две анатомические области желчного пузыря, тогда перегиб называется двойным. Орган становится похож на букву «S» или напоминает спираль. Более 2 загибов встречается очень редко.
Причины развития
Точное определение этиологического фактора важно для назначения правильного лечения. Причины появления перегиба желчного пузыря у ребенка специалисты делят на 2 группы:
- факторы, которые спровоцировали фиксированную (врожденную) аномалию;
- причины приобретенной патологии.
Дефекты развития наблюдаются в первом триместре беременности – на 5 неделе развития эмбриона. В этот значимый период происходит формирование печени, протоков и 12-перстной кишки. Пузырь образуется тяжами железистых клеток брюшной части эмбриона из общего с печенью дивертикула. Именно в это время негативные факторы могут повлиять на развитие органа, что приводит к его неправильному росту.
Причинами врожденного перегиба могут стать:
- генетический сбой;
- инфекционные заболевания, перенесенные беременной женщиной;
- прием токсичных лекарственных средств;
- наличие вредных привычек (табакокурение, пристрастие к алкогольным напиткам).
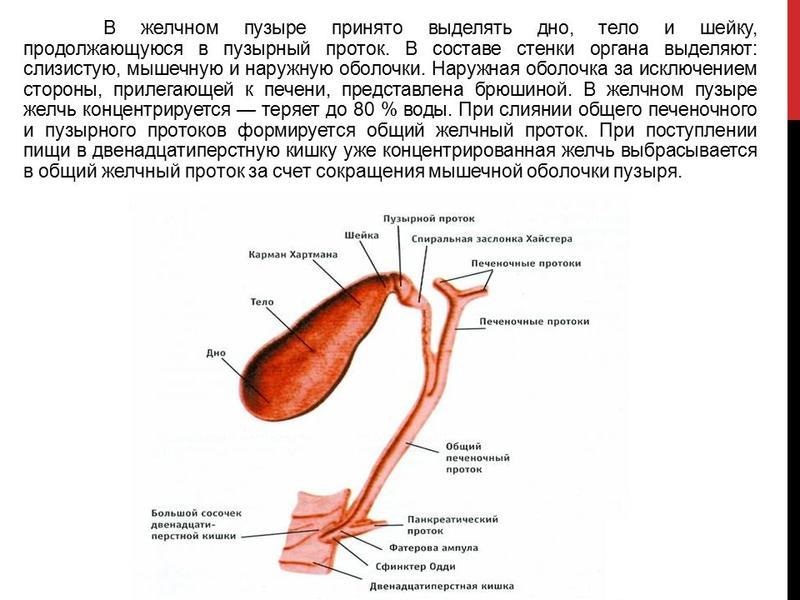
Деформация может появиться в период быстрого роста, тогда загиб желчного пузыря у ребенка является функциональным нарушением. Это временное явление, которое вызывается перегрузкой незрелой печени. Часто функциональный перегиб желчного пузыря может диагностироваться у грудного ребенка, начиная с 4–5 месяцев. В это время вводится первый прикорм, адаптация к которому после грудного вскармливания сопровождается изменением формы органа.
Приобретенные виды загнутой деформации появляются у детей постарше под влиянием следующих причин:
- длительная гиподинамия;
- патологическое или физиологическое увеличение правой почки и печени;
- неправильное питание провоцирует ожирение, когда смещаются органы и оказывают давление на желчный;
- тяжелые физические нагрузки;
- аномальная подвижность органа.
Загиб желчного пузыря может вызвать быстрая потеря веса, воспалительное поражение гепатобилиарной системы.
Клиническая картина
Симптомы деформации желчного пузыря у ребенка зависят от выраженности деформации и возраста малыша. Незначительные изменения протекают бессимптомно. У таких больных заболевание выявляется случайно, во время планового УЗИ или обследования по поводу другой патологии.
При значительном изменении очертаний желчного пузыря грудничок часто капризничает, плачет во время кормления. К 2–3 годам отмечают появление следующих симптомов:
- боль под правым ребром;
- тошнота после еды;
- зуд кожи;
- рвота, жидкий стул.

При лабильном загибе желчного пузыря у ребенка признаки диспепсии ощущаются после употребления пищи. Дети школьного возраста, организм которых испытывает большие нагрузки в школе, жалуются на тяжесть в правой половине живота, метеоризм, тошноту по утрам. При перекруте возникает боль в правом подреберье. Сильный загиб приводит к перекрытию протоков и возникновению механической желтухи, о чем свидетельствует появление следующих симптомов:
- пожелтение кожи и склер;
- светлый, почти белый кал;
- темная моча.
Данная клиническая картина может быть характерна для различных патологий билиарной системы, поэтому распознать загиб сможет только врач, не стоит полагаться на информацию сомнительных сайтов, статьи с комментариями на форумах.
Возможные осложнения
Последствия перегиба желчного пузыря у ребенка могут появиться при значительной деформации и отсутствии квалифицированной помощи специалиста:
- увеличение размеров печени;
- появление физиологической желтухи;
- дисфункция гепатоцитов (печеночных клеток);
- развитие патологий ЖКТ.
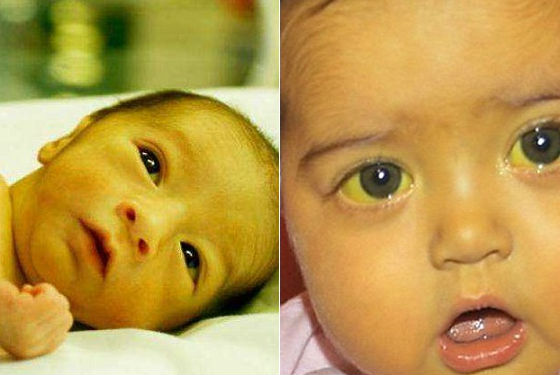
Дети с загибом желчного пузыря могут отставать от сверстников в развитии. Застойные явления в юном возрасте приводят к неполному расщеплению липидных соединений и нарушению окисления глюкозы, что провоцирует развитие серьезных последствий:
- сахарного диабета;
- значительного увеличения массы тела;
- авитаминоза;
- ухудшению зрения;
- атрофии мышечной ткани;
- снижение эластичности стенок сосудов.
Постепенно начинается камнеобразование и развитие желчнокаменной болезни у детей. Переполнение желчного приводит к растяжению и нарушению структуры стенок, что означает возможность его разрыва и развития перитонита.
Диагностика
Перегиб желчного пузыря определяется при проведении планового УЗИ. У новорожденного ребенка его делают в 1 месяц, грудничку в 1 год. Обследование затрагивает не только печень и желчный пузырь, но и все органы брюшной полости. Это необходимо для дифференциации болезни и исключения других патологий ЖКТ. УЗИ позволяет поставить диагноз, определить степень деформации и локализацию патологического изменения.
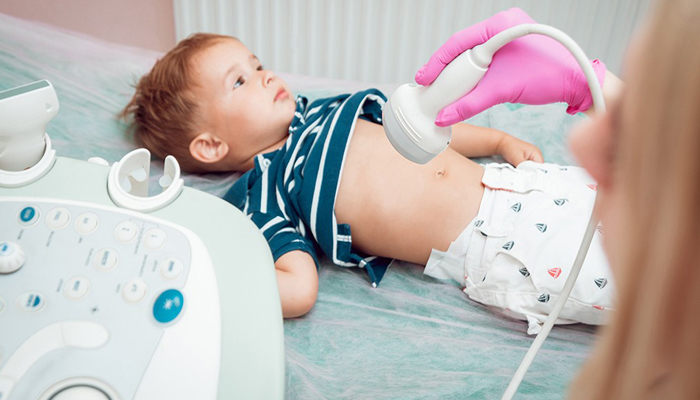
Ультразвуковое исследование проводят поэтапно:
- Процедура назначается на голодный желудок. Малыша обследуют на правом боку, на левом, в положении на спине. Это необходимо, чтобы посмотреть изменение структуры с разных сторон, динамичность органа.
- Если диагноз «перегиб желчного пузыря» подтверждается, ребенка кормят желчегонным завтраком. Взрослым дают куриный желток, но у детей большой риск аллергической реакции. Поэтому малышу можно съесть жирной сметаны.
- Через 15 минут после стимуляции желчеотделения, пациент повторно проходит УЗИ. Если загиб остался на прежнем месте, значит, перегиб фиксированный. При лабильной форме может измениться локализация деформации, а функциональная патология – исчезнуть.
Наличие застоя желчного секрета можно предположить по расшифровке биохимии крови, по увеличенному значению показателей холестерина.
Лечение
Незначительно загнутый желчный пузырь не вызывает функциональных нарушений билиарной системы. Это состояние приравнивается к проявлению физиологической нормы и не требует лечения. Такие дети находятся под постоянным наблюдением, пока не «перерастут» функциональную проблему.

Врожденный перегиб невозможно вылечить. Поэтому терапия проводится с целью борьбы с застоем желчи, а также предупреждения развития опасных осложнений. При сильно изогнутой форме, двойном перекруте, в случае невозможности коррекции общего состояния, применяют радикальные меры – удаление желчного пузыря.
Если у ребенка загиб желчного пузыря становится причиной нарушения функционирования билиарной системы, выбирают эффективную схему лечения. Для этого малыша детально обследуют для выявления сопутствующего заболевания. Нередко перегиб желчного пузыря сочетается с дискинезией желчных протоков. Это значит, что лечить нужно и основное заболевание.
Медикаментозная терапия
Лечебные мероприятия с назначением лекарственных средств направлены на устранение и предупреждение задержки желчи в пузыре, обеспечения ее своевременной эвакуации, улучшения общего самочувствия, повышения иммунитета.
При перегибе желчного, детям назначают следующие лекарства:
| Фармакологическая группа | Действие на организм | Препараты |
| Спазмолитики | Снимают спазмы, устраняют болезненные ощущения. Применяются при болевом приступе, при выраженной загнутой форме желчного. | Папаверин, Но-Шпа |
| Желчегонные | Усиливают отток желчи, улучшают работу органов ЖКТ, восстанавливают правильную форму желчного пузыря при функциональных нарушениях. | Для детей до 5 лет – Фламин, Холафлукс, школьникам – Холензим, Одестон, Барберин, травяные чаи |
| Антибиотики | Используются для лечения загиба желчного пузыря у ребенка при инфицировании желчи для ликвидации воспалительного процесса. | Амоксициллин |
| Средства, нормализующие микрофлору кишечника | Назначаются в комплексе с антибиотиками для предупреждения дисбактериоза, а также для устранения диареи, восстановления иммунной защиты организма. | Аципол, Линекс, Бифидумбактерин, Нормобакт |
| Седативные | Успокаивающие средства начинают использовать при тяжелом течении болезни. В комплексе со спазмолитиками они помогают уменьшить выраженность болевого синдрома при двойной и других формах изгиба. | Чай из сбора трав |
В дополнение к основному лечению педиатры рекомендуют давать детям поливитаминные препараты. Грудничку до года – Мульти-табс бэби в каплях, его можно пить и новорожденным, с первых дней жизни. После года – Пиковит, Мульти-табс Малыш.
Лечить детей медикаментами нужно только по назначению врача, самолечение может значительно усугубить ситуацию и представляет угрозу для жизни.
Лечебная гимнастика
При незначительном изгибе, перекручивании желчного пузыря, педиатр подбирает комплекс упражнений. Легкая физическая нагрузка поможет:
- снять напряжение мышечной ткани;
- улучшить сократительную функцию пузыря и желчевыводящих путей;
- повысить качество обменных реакций и пищеварения.
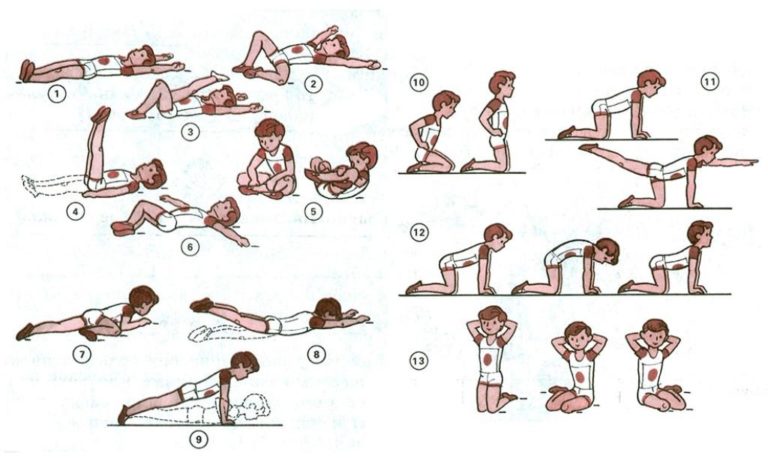
Врач назначает кратность и длительность применения комплекса ЛФК, обучает родителей правильному выполнению лечебных движений. Для улучшения оттока желчи выполняют следующие упражнения:
- В течение 2 минут ходить, высоко поднимая колени.
- В положении стоя, 4 минуты выполнять повороты туловища в разные стороны, держа руки на поясе.
- Не меняя исходного положения, сделать неглубокие приседания. Длительность – 1 минута.
- Ребенку предлагают лечь на спину, сделать вдох, медленно поднять руки вверх, при выдохе – опустить вниз.
Маленькие дети делают лечебную гимнастику под присмотром взрослых. При появлении болевых ощущений, головокружения, мелькания «мушек» перед глазами, выполнение упражнения прекратить и сообщить об этом лечащему врачу.
Диетотерапия
При перегибе желчного пузыря у ребенка в лечение включают коррекцию питания. Соблюдение диеты разгружает билиарную систему, улучшает пищеварение, предупреждает опасные последствия. Диета строится на соблюдении правил и норм здорового питания:
- дробный прием пищи – 6–7 раз в день через каждые 2–3 часа;
- легкий ужин за 1,5 часа до сна;
- рацион – сбалансированный, пища – легкоусвояемая;
- перед подачей на стол еду необходимо разогревать до теплого состояния;
- предпочтение отдается пище, приготовленной путем варки, на пару;
- исключаются жирные, острые, соленые блюда.

Продукты не должны вызывать брожение и тяжесть в животе. Детей кормят хорошо разваренными кашами, нежирным мясом, рыбой, супами на овощном бульоне. В рацион включают кисломолочные продукты, компоты, кисели, свежие овощи и фрукты. Под строгим запретом сладкая газированная вода, чипсы, острые сухарики, сдоба, торты, фастфуд.
Прогноз
Перегиб желчн?


