Исследование функционального состояния желчного пузыря
При
дискинезиях желчевыводящих путей,
холецистите (вне обострения), желчнокаменной
болезни в межприступный период общее
состояние больного чаще всего сохраняется
удовлетворительным. При остром
холецистите, обострении хронического
холецистита, длительном приступе
печеночной колики при желчнокаменной
болезни состояние пациента может быть
средней тяжести или тяжелым.
Положение
больного при ДЖВП и холецистите вне
обострения, как правило, активное.
Вынужденное положение больного
наблюдается при приступе печеночной
колики (желчнокаменная болезнь,
калькулезный холецистит). Больные
беспокойны, мечутся в постели, пытаясь
(безрезультатно) принять положение, при
котором боли менее ощутимы.
Внешний
вид больного в большинстве случаев не
изменен. Астеническая конституция и
связанная с ней дисплазия соединительной
ткани часто является причиной наличия
у данных пациентов деформаций желчного
пузыря по типу «песочных часов»,
наличия в желчном пузыре перетяжек,
мембран, перегибов, дивертикулов, что
ведет к формированию дискинезии
желчевыводящих путей, а в дальнейшем и
к органической патологии — холецистит,
желчнокаменная болезнь; гиперстеническая
конституция часто наблюдается у лиц
страдающих желчнокаменной болезнью,
преимущественно женщин, а также у лиц
с дискинезией желчевыводящих путей по
гипокинетическому типу.[1]
Кожные
покровы имеют обычную окраску при ДЖВП
и хроническом холецистите вне обострения,
а также при желчнокаменной болезни в
межприступный период. В период приступа
печеночной колики у больных может
появиться субиктеричность склер, а при
развитии механической желтухи кожные
покровы приобретают зелено-желтый цвет.
Отложение холестерина при нарушении
холестеринового обмена у больных
желчнокаменной болезнью, калькулезном
холецистите сопровождается появлением
ксантом и ксантелазм на коже.
При
проведении перкуссии живота необходимо
обратить внимание на размеры печени по
Курлову, которые у больных ДЖВП,
желчнокаменной болезнью, холециститом
вне обострения, не изменены (по правой
срединно-ключичной линии — 9 см, по
передней срединной линии — 8 см, по левой
реберной дуге — 7 см). Увеличение размеров
печени может быть после печеночной
колики у больного желчнокаменной
болезнью, в период обострения холецистита.
С помощью очень тихой перкуссии можно
определить размеры желчного пузыря при
его значительном увеличении (дистензия
желчного пузыря при его гипокинезии,
желчнокаменной болезни).
При
обострении холецистита могут быть
выявлены характерные симптомы:
—
симптом Захарьина — резкая боль при
поколачивании пальцем или надавливании
в области проекции желчного пузыря;
—
симптом Василенко — резкая боль при
поколачивании пальцем в области желчного
пузыря на высоте вдоха;
—
симптом Образцова-Мерфи — резкая боль
при введении кисти руки в область правого
подреберья на высоте вдоха;
—
симптом Ортнера — боль при поколачивании
ребром кисти по правой реберной дуге.
Поверхностная
пальпация живота выявляет:
—
сильную локальную болезненность в зоне
проекции желчного пузыря при остром
холецистите, желчной колике;
—
легкую, умеренную болезненность в точке
желчного пузыря при хроническом
холецистите, желчнокаменной болезни в
период ремиссии, при ДЖВП.
Пальпаторно
желчный пузырь бывает обычно доступен
при его увеличении (ДЖВП по гипокинетическому
типу с дистензией желчного пузыря,
желчнокаменная болезнь).[2]
Для
обследования больных с заболеваниями
билиарного тракта применяются следующие
лабораторные и инструментальные методы
исследования:
—
клинический анализ крови;
—
биохимическое исследование крови;
—
фракционное хроматическое дуоденальное
зондирование;
—
микроскопическое исследование желчи;
—
биохимическое исследование желчи;
—
рентгенологические и радиологические
исследования;
—
ультразвуковое исследование
гепатопанкреатодуоденальной зоны;
—
эндоскопическое исследование и др.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
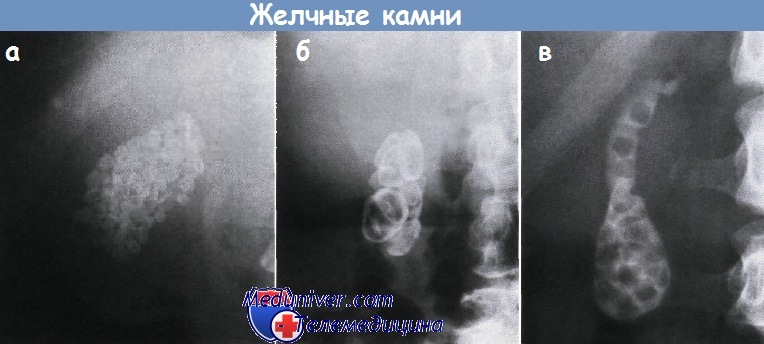
Исследование желчного пузыря. Холецистография и холангиографияДля диагностики заболеваний желчного пузыря и желчных протоков наряду с биохимическими исследованиями функции печени и исследованием дуоденального содержимого, подробно описанными в курсе внутренних болезней, широко используются рентгенологические исследования. К ним относятся: обзорная рентгенография, холецистографня, холеграфия и холангиография. При обзорной рентгенографии в желчном пузыре могут быть найдены теин рентгеноконтрастиых конкрементов, обызвествление его стенок, встречающееся, правда, нечасто. Одновременно могут быть выявлены и заболевания смежных органов, протекающие под видом холецистита (камни почек к мочеточников, калькулезный панкреатит, деформирующий спондилоартроз и др.). Методы холе цистографии и холеграфии основаны на способности клеток печени выделять с желчью йодсодержащие вещества, которые, попадая в желчные пуги, позволяют получить их изображение на рентгенограммах. Холецистография осуществляется после приема внутрь 3—3,5 г билитраста или 4—6 г понаносвой кислоты (холевид). Всасываясь в кншечинке, контрастное вещество с током крови попадает в печень, где почти 70% его постепенно выделяется с желчью. Накапливаясь в желчном пузыре, оно концентрируется, достигая максимума спустя 14—16 ч. При этом па рентгенограмме становится видным желчный пузырь. Конкременты в нем определяются в виде округлых или овальных дефектов на фоне тени пузыря (рис. 125). После желчегонного завтрака (2 желтка) изучают двигательную функцию желчного пузыря. В норме через 30— 40 мин он опорожняется наполовину. Если желчный пузырь сокращается на 2/3 и более, это свидетельствует о его гиперкинетическом состоянии. Сокращение на 7з и менее говорит о нарушении его моторной функции. Отсутствие контрастирования желчного пузыря может наблюдаться при закупорке пузырного протока камнем («исключенный» желчный пузырь) или слабой конценграцнонной способности его слизистой оболочки. Отрицательный результат исследования может быть обусловлен также нарушением всасывания контраста слизистой оболочкой кишечника либо отсутствием поглощения его клетками печени (гепатит, желтуха, цирроз), в результате чего контраст полностью выводится почками. При холеграфии контрастное вещество (билигност, билиграфии) вводят внутривенно. Почти 90% его поглощается печенью и выводится с желчью, быстро создавая высокую концентрацию препарата в желчных протоках. При этом они становятся хорошо видны на рентгенограммах в отличие от холецнетографни, при которой протоки контурируются слабо. Холеграфию чаще используют при «отключенном» желчном пузыре, а также у больных, перенесших холецнстэкто-мню. Преимуществом данного метода является также независимость от состояния кишечника и функции желчного пузыря. Отрицательные результаты наблюдаются лишь при диффузном поражении паренхимы в печени, когда нарушается выделительная функция гепатоцитов, в частности при концентрации билирубина в крови выше 17 мкмоль/л (1 мг%). Для лучшего изображения желчных протоков в последнее время широко применяют инфузионную холеграфию. при которой контрастное вещество вводят внутривенно капелмю (40—50 капель в минуту) в 200 мл 5% раствора глюкозы. В отдельных случаях ее сочетают с пероральной холецистографией. При холангиографии рентгеноконтрастное вещество вводят непосредственно в желчные протоки. Это может быть достигнуто путем чрескожиой пункции внутрипеченочных протоков, введения контрастного вещества через существующий наружный желчный свищ либо во время оперативного вмешательства. Чрескожная чреспеченочная холангиография применяется обычно у больных обтурационной желтухой для выявления вызнавшей се причины (опухоль протоков, конкремент, опухоль головки поджелудочной железы), а также уровня окклюзии. Успешная пункция внутрипеченочных желчных протоков может быть осуществлена только при значительном расширении их, возникшем вследствие высокой желчной гипертензии на почве обтурации желчных протоков. В связи с опасностью подтекания желчи и крови из пункционного отверстия в свободную брюшную полость и возникновения перитонита исследование выполняют непосредственно перед оперативным вмешательством. Менее опасна и более целесообразна в этих случаях лапароскопическая холангиография, при которой пункцию производят под контролем глаза и, кроме того, осуществляют герметизацию пункционного отверстия путем пломбировки канала клеем. В случае обнаружения неоперабельной опухоли данный метод позволяет избежать ненужного оперативного вмешательства.
Фистулохолангиографию выполняют путем введения контрастного вещества (кардиотраст, трийотраст) через наружный желчный свищ или через дренаж, оставленный в гепатикохоледохе после oпeрации на желчных путях. Это исследование позволяет определить состояние желчных протоков, установить наличие в них конкрементов, рубцовых стриктур и других изменений. Операционная холангиография осуществляется во время хирургического вмешательства. Контрастное вещество с помощью специальных игл, металлических или полиэтиленовых канюль в зависимости от условий вводят в желчный пузырь, пузырный проток или его культю, непосредственно в гепатикохоледох или внутрнпеченочные протоки. Снимки делают с помощью передвижного рентгеновского аппарата. Для этого под больного предварительно подкладывают специальный ящик-туннель, позволяющий быстро менять кассеты с пленкой. Являясь ценным диагностическим методом исследования состояния желчных путей, операционная холангиография в настоящее время должна выполняться при всех операциях, предпринимаемых по поводу патологии последних. Более усовершенствованным методом контрастного исследования желчных путей во время операции является рентгенотелевизионная холангиоскопия с помощью электронно-оптического усилители или преобразователя (ЭОП). Основным преимуществом его является возможность наблюдения на экране телевизора всех фаз прохождения контрастного вещества по желчным протокам, что позволяет более точно определить патологические изменения, например мелкие конкременты, которые по мере поступления контрастного вещества заливаются им и становятся невидимыми на обычных рентгенограммах. Кроме того, при этом методе можно исследовать функциональное состояние желчных протоков, в частности сфинктера Одди, что очень важно при решении вопросов хирургической тактики. Доза рентгеновского облучения больного и персонала, находящегося в операционной, при использовании ЭОП значительно ниже. Во время операции на желчных путях хирургу нередко приходится сталкиваться с целым рядом вопросов, для решения которых приходится прибегать и к другим исследованиям желчных протоков. Зондирование пластмассовыми зондами разного диаметра (2—5 мм) используют для определения стриктуры фатерова сосочка. В норме сосочек легко пропускает зонд диаметром 3 мм. Применение металлических зондов опасно из-за возможности повреждения стенок протока и двенадцатиперстной кишки. Для диагностики конкрементов применяют просвечивание протоков холодным светом — метод трансиллюминации. При этом конкременты определяются в виде разной величины темных точек на красном фоне, иногда перемещающихся. Для этой же цели служат специальные металлические зонды, соединенные с аппаратом «Фон-1». При соприкосновении конца зонда с камнем раздастся звуковой сигнал. С помощью эластического зонда с надувной манжеткой на конце (типа зонда Фогарти) производят не только ревизию протоков с целью установления конкрементов, но и их извлечение. Холедохоскопию — осмотр желчных протоков из их просвета — осуществляют с помощью специальных эндоскопических аппаратов — холедохоскопов и фиброхоледохоскопов. Это исследование позволяет оценить состояние слизистой оболочки, увидеть и удалить под контролем зрения самые мелкие конкременты и «замазку», оценить состояние устья большого дуоденального сосочка. Однако сложность данного метода, необходимость в дорогостоящей аппаратуре и специальном опыте ограничивают его применение. Холангиоманометрия и дебитеметрия (измерение давления в желчных протоках и количества жидкости, протекающей в них в единицу времени под постоянным давлением) дают возможность судить о проходимости желчевыводящего тракта и функциональной способности желчных протоков. К сожалению, на показатели этих методов существенное влияние оказывает операционная травма. особенно манипуляции в области фатерова сосочка, а также различные медикаменты, применяемые для подготовки к операции и во время проведения наркоза (морфин, фснтаннл и др.). Кроме того, эти исследования занимают значительное время. В связи с этим в последние годы их почти не применяют. — Также рекомендуем «Лечение холецистита. Операции при холецистите» Оглавление темы «Болезни печени и желчного пузыря»: |
Методы диагностики желчного пузыря – длительная, поэтапная, последовательная и постепенно усложняющаяся система исследований, позволяющая получить данные о состоянии и работе ЖП. В клинической медицине есть множество способов, разработанных для диагностики заболеваний и определения функциональности внутренних органов.
Сложность накопления информации о гепатобилиарной системе, где часть составляющих расположена в труднодоступных местах, привела к необходимости разработки инвазивных или сложных методов. Органы ГБС тесно взаимосвязаны, поэтому проводятся и параллельные и комплексные исследования. Изучение функциональности гепатобилиарного тракта, в котором пузырь является необходимой и неотъемлемой составляющей – непростой процесс, требующий специальных методик.
Простые и сложные способы исследования
Методы диагностики желчного пузыря – собирательный термин для обозначения комплексного процесса, к которому прибегают для получения всесторонней и объективной информации. Внешняя малозначимость естественного резервуара для накопления и хранения желчи, вырабатываемой печенью, а также проводимые ранее частые операции по его удалению не означают, что к здоровью пузыря нужно относиться безответственно.
- Желчный пузырь – мешковидный орган, который способен менять свою дислокацию или очертания под влиянием негативных факторов. Его негативное состояние означает, что все остальные части системы тоже могут подвергнуться трансформациям, повлиять на общий процесс переваривания пищи.
- Расположение пузыря в труднодоступном месте усложняет процесс обследования, а количество вероятных заболеваний вынуждает к поискам прогрессивных методик, способных дать необходимую информацию без внешних инвазий.
- Профилактический мониторинг состояния ЖП – простая мера, которая избавляет от развития воспалительных процессов, сохраняет в нормальном состоянии способность переваривания пищи, расщепления сложных компонентов.
- Гораздо легче найти, как проверить желчный пузырь с помощью простых и недорогих тестов, чем исследовать потом комплексную проблему. Ведь даже незначительные его отклонения могут вызвать сложную цепочку трансформаций в состоянии других органов гепатобилиарного тракта и пищеварения. Такое состояние пузыря, как острый холецистит, лидирует в списке обращений за неотложной хирургической помощью.
- Весьма условно диагностика желчного пузыря включает простые и сложные, основные и дополнительные методы исследования. Важную роль играет в этом процессе дифференциация от других болезней ГБС и ЖКТ, протекающих со сходными симптомами и дислокацией болевых ощущений в области пузыря.
- Многое зависит от профессионального опыта терапевта, направляющего пациента при первичном обследовании к профильному специалисту. Немало зависит и от мастерства гастроэнтеролога, способного сделать правильные предположения о локализации проблемы, провести физикальный осмотр с помощью разработанных методов, составления анамнеза и изучения симптоматики.
Профилактическая диагностика желчного пузыря – необходимый процесс в определенном возрасте или состоянии. Ее предпринимают при заболеваниях органов пищеварения и нарушениях гормонального фона, сбоях обменных процессов, патологиях эндокринной системы, иммунных нарушениях и инфекционных заболеваниях.
Это непременная часть диагностики при болезнях поджелудочной и печени, неотложных состояниях с характерной симптоматикой, требующих немедленной оперативной помощи. Основания для нее – субъективные ощущения, клинический осмотр и история болезни, возраст и пол – все, что дает основания заподозрить патологические изменения в области пузыря и вызывает негативные симптомы.
Принципы назначения исследований
Диагностика желчного пузыря начинается с фискального осмотра, во время которого гастроэнтеролог оценивает внешний вид больного, анализирует характер его жалоб, составляет анамнез. Значение имеют наследственные патологии и хронические заболевания, приобретенные пациентом в жизненном процессе. Пол и возраст – немаловажные факторы, ведь у патологий ЖП есть свои превалирующие предпосылки – чаще страдают женщины определенного возраста или состояния, для которого характерны расстройства гормонального фона. У мужчин необходимость исследования часто продиктована хроническими воспалениями поджелудочной и печени, иногда проецирующих изменения качественного состава желчи, гиперинтенсивность или нарушение ее нормальной выработки.
В физикальный осмотр входят перкуссия и пальпация органа, его аускультация. При умении пользоваться этими классическими методами гастроэнтеролог может получить значительный объем информации. Но это только базовый уровень знаний, на основании которого принимается решение о назначении дальнейших исследований. Достоверная диагностика желчного пузыря проходит поэтапно и включает в себя следующие группы проводимых проб, анализов и аппаратных методов изучения полого органа:
- Лабораторные – общие анализы крови, мочи и выделений (возможность определения присутствия воспаления, нарушения функциональности выделительной системы, обменных процессов), биохимический анализ крови, печеночные пробы (триада диагностических исследований, дающая объективную картину деятельности ГБС), анализ состава желчного секрета (патологические изменения могут подсказать наличие предпосылок для формирования конкрементов). Если есть основания для подозрений о присутствии инфекции или паразитарной инвазии, может быть назначен иммуноферментный метод или ПЦР, для определения действующего в организме патогенного агента. Список анализов для поверки печени и желчного пузыря достаточно обширный.
- Аппаратные – неинвазивные или малоинвазивные методы исследования состояния непарного органа. Основные – УЗИ, МРТ и КТ, дуоденальное зондирование желчного пузыря и холецистография. Более сложные и дорогостоящие – пероральную, внутривенную и инфузионную холеграфию, лапароскопическую холецистохолангиографию, эндоскопическую ретроградную холецистопанкреатографию, гепатобилицинтиграфию – назначают по мере необходимости.
- На значительных стадиях развития болезни может появиться надобность в обследованиях близкорасположенных внутренних органов для определения степени их повреждения от патологической деятельности ЖП. Таких методов много, и назначение зависит от полученных ранее результатов, динамики протекания болезни и нарастания негативных симптомов.
- Дифференциальная диагностика может проводиться в экстренном порядке, при обращении в абдоминальную хирургию с неотложными состояниями. Или осуществляться развернуто, если нужно отличить заболевания со схожей симптоматикой для определения дальнейшей терапевтической тактики.
Методы диагностики заболеваний полого органа могут отличаться набором проводимых исследований, повторяться для мониторинга состояния или задействоваться однократно. Весь комплекс определяется только по конкретной клинической картине и предпринимается для качественного лечения. А оно возможно только при полной информированности лечащего врача обо всех индивидуальных особенностях развития и протекания болезни.
Время, когда желчный пузырь удаляли по первому подозрению, давно ушло. Современные диагностические методы в большинстве случаев позволяют сохранить желчный и обеспечить пациенту нормальную жизнедеятельность. И даже при необходимости хирургического вмешательства его назначают планово и используют прогрессивные малоинвазивные операции без значительных повреждений с коротким восстановительным периодом.
Лабораторные анализы
Давно установившаяся практика предполагает первоначальные обязательные исследования биологического материала, малоинформативные в отдельных областях терапии и хирургии, но дающие представление о состоянии организма пациента и наличии в организме патологических изменений. Это – первый сигнал, полученный в виде показателей, о необходимости врачебного вмешательства.
- ОАК (общий анализ крови) может браться из пальца и из вены. Иногда это проводится параллельно, чтобы сравнить показатели содержимого капиллярных и венозных сосудов. В них имеют значение СОЭ (скорость оседания эритроцитов) и лейкоцитарный уровень, указывающие на наличие воспаления, но не на повод к его развитию. Забор биоматериала осуществляет лаборант или медсестра, расшифровку анализа проводит лечащий врач.
- Биохимия крови – более информативное исследование, в ходе которого можно получить данные о работе печени – главном соседе желчного пузыря. От благосостояния во многом зависит и деятельность естественного резервуара для сбора продуцируемой желчи. При болезнях ЖП важное значение имеет присутствие билирубина, холестерина и уровень печеночных трансаминаз. Данные могут свидетельствовать о холестазе, воспалении, разрушении гепатоцитов и нарушении синтеза желчного секрета, сбоях желчеоттока или закупорке ходов для ее выведения в пищеварительную систему.
- Печеночная проба состоит из диагностической триады – коагулограммы, показателей уровня свертываемости крови, общего анализа мочи для обнаружения белка и БАК. Пациент без медицинского образования не сможет провести самостоятельную расшифровку показателей печеночных проб – для этого нужны специальные знания, умение делать выводы из референсных значений и присутствующих в анализе больного, а также практический опыт. Например, повышение показателей аспартатаминотрансферазы (АСТ) и аланинаминотрансферазы (АЛТ) означает воспалительный процесс в пузыре или нарушение деятельности паренхимы печени. В данном случае основания для выводов находят в результатах, полученных другими методами диагностики желчного пузыря.
- Анализ кала и мочи позволяет выделить факт нарушения билирубинового обмена и воспалительные процессы. Каловые массы микроскопируют, чтобы определить наличие кровотечений в пищеварительной системе или подтвердить присутствие паразитарной инвазии.
- Анализ желчного секрета производится с помощью забора дуоденального содержимого. В нем же присутствуют секреты печени и поджелудочной, желудочный сок и частицы содержимого 12-ти перстной кишки. Подвергаться исследованию может любой из компонентов, если в этом есть необходимость.
Для изучения желчи у врача-лаборанта есть ограниченный промежуток времени, потому что в ней присутствуют фракции, быстро растворяющиеся под действием агрессивных желудочных ферментов. Отсюда и необходимость использования нескольких методов. Анализ желчи – важная и информативная часть лабораторных методов диагностики протоков и самого желчного пузыря, дающая представление о его работе в физиологическом или патологическом состоянии.
Специфическая диагностика
Золотым стандартом считается обследование с помощью ультразвука. УЗИ выполняется быстро, без каких-либо возрастных ограничений, стоит недорого, но несет большой объем информации. Диагностика ультразвуком определяет камни ЖП, размеры и дислокацию органа, его функциональность и отклонения от нормальных размеров, тонус стенок. Неточность возможна только в интерпретации или из-за недостаточного технического оснащения, но на современном этапе – это только гипотетическая возможность, потому что методика отработанная и совсем несложная.
Остальные назначения происходят в случаях, когда остается неясность в этиологии или механизме сбоя:
- холецистография с применением рентгеновской установки и контрастного вещества, применяется редко, для визуализации органа и оценки функциональности (камни выявляются только некоторые, определенного состава);
- динамическая сцинтиграфия – ведение радионуклида внутривенно, с его последующим мониторингом рентгеновскими снимками (изучается и печень, и желчный пузырь, и его протоки);
- пероральная холецистохолангиография основана на том же принципе, только контрастное вещество принимается через рот, нельзя применять при желтушности;
- инфузионная холецистохолангиография – контрастное вещество вводится в смеси с глюкозой, посредством капельницы, дает очень четкое отображение желчного и протоков;
- лапароскопическая ХЦХА проводится с помощью троакара и катетера, но это инвазивная методика, после которой катетер приходится оставлять для обеспечения декомпрессии, и к ней прибегают только в крайних случаях;
- ЭРПХГ – эндоскопическая панкреатохолангиография – диагностика желчных протоков и прилегающих областей, используемый и для проведения лечебных мероприятий.
Есть и другие диагностические манипуляции – например, интраоперационные (манометрия и холангиография), позволяющие, во время проведения операции получить представление о состоянии желчного пузыря, его тонуса, степени проходимости желчных протоков, интенсивность желчеоттока. Может использоваться зондирование специальными инструментами. Фистулохолангиография осуществляется, если у больного есть сформированные свищи желчного пузыря.
Аппаратные методы
Компьютерная и магнитно-резонансная томография ранее считались вспомогательными при осуществлении диагностики желчного пузыря, их использовали только при необходимости подтвердить результаты ультразвукового обследования. Однако возможности, предоставляемые этими относительно новыми технологиями, заставили пересмотреть отношение к МРТ и КТ.
Сейчас томография применяется как средство экспресс-диагностики перед оперативными вмешательствами. МРТ и КТ помогают в реальном времени увидеть на экране размеры, габариты и дислокацию органа. Определить плотность содержимого ЖП и ареал распространения воспалительного процесса, наличие новообразований и непроходимости протоков, обнаружить дисплазии или деструктивные изменения тканей.


