Институт печени и желчного пузыря

Необязательно родиться с аномалией печени, желчного пузыря или желчных протоков: иногда серьезные заболевания развиваются после тяжелых травм живота, перенесенных заболеваний. И с врожденными, и с приобретенными заболеваниями печени и желчных протоков справляются врачи-гепатологи и хирурги.
Официально Центр гепатобилиарной патологии на базе Филатовской детской клинической больницы существует с 2016 года, однако опыт специалистов Центра насчитывает десятилетия, а на их счету – несколько тысяч спасенных жизней.
Что такое гепатобилиарная система организма?
Гепатобилиарная система – это сложный, многоуровневый механизм, без которого невозможны процессы пищеварения и выведения из организма продуктов жизнедеятельности. В систему входят желчный пузырь, печень и желчные протоки, а также внутрипеченочные желчевыводящие пути, которые находятся в паренхиме печени.
Основная задача гепатобилиарной системы – выработка и перемещение в организме желчи. Если в системе что-то нарушено, происходит выраженное изменение обменных процессов, детоксикация организма, изменение иммунного ответа и антимикробной защиты (то есть, организм становится особенно уязвим).
Детям с врожденными или острыми заболеваниями гепатобилиарной системы необходима специализированная помощь врачей узкой квалификации. В этой связи, 30.05.2016 года был выпущен приказ №448 «Об организации Центра лечения аномалий развития и заболеваний гепатобилиарной системы у детей».
Несколько слов о центре
Центр организован в 2016 году на базе детской городской клинической больницы им. Н.Ф. Филатова. Его основная миссия – предоставить специализированную помощь детям с пороками развития и заболеваниями системы печени и желчевыводящей системы.
Курирует Центр главный внештатный специалист детский хирург Департамента здравоохранения города Москвы, заведующий отделением торакальной хирургии, профессор Александр Юрьевич Разумовский.
У нас получают помощь как в условиях стационара, так и амбулаторно. Работа центра организована таким образом, чтобы после первичной консультации пациент мог по необходимости либо наблюдаться у педиатра с должной квалификацией, либо получить хирургическую помощь.
Кроме того, Центр выполняет и научно-практическую деятельность по разработке и внедрению в практику новых диагностических, лечебных и восстановительных технологий. Здесь ведется работа над новыми эффективными методами помощи детям с заболеваниями гепатобилиарной системы.
Сколько детей получают здесь помощь? Насколько распространены заболевания гепатобилиарной системы?
В год мы оперируем в среднем 300-350 пациентов; ежегодно наблюдается у нас от 500 до 1000 человек. Заболевания гепатобилиарной системы встречаются значительно реже, чем, например, паховая грыжа, но они представляют серьезную опасность для жизни маленьких пациентов, а кроме того, далеко не всегда эти заболевания бывают врожденными.
Детям с врожденной аномалией гепатобилиарной системы диагноз зачастую ставится еще внутриутробно, тогда и родители, и акушеры-гинекологи, и неонатологи сразу готовы к тому, что ребенка после рождения нужно будет направить к нам на консультацию, а возможно и наблюдать у нас в течение долгого времени.
Но заболевания гепатобилиарной системы могут быть и приобретенными. Например, иногда неумелое использование пупочного катетера в младенчестве может стать причиной развития у ребенка патологии со стороны воротной вены. Или же, причиной заболевания печени и желчевыводящих протоков может быть травма, ушиб, который пришелся в область чревного сплетения (например, в ДТП).
Хотя в приоритете у нас всегда московские пациенты, наша деятельность давно вышла за рамки города: к нам на операции направляют детей и из других регионов страны.
Почему дети с заболеваниями печени наблюдаются именно здесь?
Комплексное наблюдение. В нашем центре гепатологи и хирурги работают в одной команде: это позволяет, с одной стороны, в случае необходимости быстро провести операцию, с другой – наблюдать и поддерживать пациента и до, и после.
Совместная работа разных специалистов помогает нам быстро диагностировать такое заболевание, как атрезия желчевыводящих путей, сохранить собственную печень детям, для которых раньше единственным выходом была трансплантация.
Квалификация хирургов. Уровень квалификации стационаров оценивается в числе прочего по умению справляться с внештатными ситуациями. А по нашему профилю такие ситуации очень вероятны. Наши хирурги имеют навык быстрого принятия решения и поиска наиболее эффективного решения.
Патологии, связанные с портальной гипертензией, оперируют в нескольких московских и российских клиниках, однако порядка 20-30% пациентов приходится оперировать повторно – это связано с тем, что операции на органах гепатобилиарной системы требуют особого опыта. Специалисты нашего Центра обладают достаточным опытом, чтобы избежать повторной ситуации.
Оборудование. При необходимости мы подключаем к работе отделение ангиографии при Филатовской больнице. Использование современного рентгенохирургического оборудования позволяет исправлять очень тонкие и сложные патологии, например – эндоваскулярно проводить операции по закрытию аранциева протока.
Как попасть в Центр?
Обратите внимание, что заболевания гепатобилиарной системы – не из тех, что вы можете предположить сами. Поэтому к нам на консультацию может направить ребенка только врач-педиатр или хирург. Решение о необходимости наблюдаться у нас также принимает только врач-специалист после комплексного осмотра пациента.
Наши пациенты – это дети от рождения и до 18 лет с пороками развития и заболеваниями печени и желчевыводящей системы. Они попадают к нам по одному из трех сценариев:
1. В срочном порядке.
Если ситуация экстренная, госпитализация больных осуществляется:
бригадами Станций скорой и неотложной медицинской помощи им. А. С. Пучкова Департамента здравоохранения Москвы по направлению отдела госпитализации неотложной помощи;
при вашем самостоятельном обращении в приемное отделение стационара Филатовоской больницы (при наличии показаний).
посредством перевода больного из другого медицинского учреждения. Чаще всего, если пациент получил травму печени или других органов гепатобилиарной системы.
Единственное условие приема пациента в экстренном порядке – наличие полиса ОМС и соответствующих показаний.
2. В плановом порядке.
Вы получаете направление по форме 057/у из любой медицинской организации, от любого врача, который установил, что вам показана консультация в нашем центре.
Записаться на консультацию к специалистам Центра можно:
в регистратуре Центра;
по телефону 8 (977) 692-52-77.
В назначенное время вы приходите на консультацию врача-специалиста нашего консультативно-диагностического центра. По итогам консультации, принимается решение о дальнейших действиях: плане лечения, госпитализации и др.
Срок ожидания плановой госпитализации может составить от нескольких дней до двух-трех месяцев, в зависимости от загрузки Центра. Однако, если ситуация безотлагательная, Вам окажут помощь как можно скорее.
По каким показаниям ребенка могут направить в Центр?
Врожденные и приобретенные заболеваниями печени и желчевыводящей системы, требующие диагностики, составления алгоритма лечения, а также подлежащие хирургическому лечению;
Синдром портальной гипертензии;
Синдром холестаза, включая пороки развития желчевыводящих путей, желчнокаменную болезнь, обменные заболевания печени;
Холангиты у детей в пороками развития желчевыводящих путей;
Объемные образования печени, включая кисты (паразитарные и непаразитарные), опухоли печени;
Сосудистые мальформации печени;
Пороки развития и заболевания поджелудочной железы.
По какой причине ребенку могут отказать в направлении в Центр?
Согласно Приказу Департамента здравоохранения Москвы, есть всего три медицинские ситуации, которые являются противопоказаниями для направления больного в наш центр.
Больной нетранспортабелен, то есть находится в настолько в тяжелом состоянии, что перевозка его в Центр может угрожать его жизни;
У больного острое инфекционное заболевание – в таком случае придется ждать истечения срока карантина;
У больного диагностировано венерическое заболевание в острой или заразной форме.
Во всех остальных случаях, вы можете при наличии показаний рассчитывать на своевременную помощь специалистов нашего Центра.
Центр гепатобилиарной патологии при детской клинической больницы имени Н.Ф. Филатова
Обследование ЖКТ за 1 день!

Современная медицина – это максимально эффективное лечение, построенное на точных результатах высокоинформативной диагностики. ОН КЛИНИК – многопрофильный медицинский центр, имеющий статус международного лечебного учреждения, где диагностика и лечение заболеваний печени и желчевыводящих путей выполняется на самом высоком уровне, доступном мировой медицине.
В ОН КЛИНИК проводится лечение:
- Хронических гепатитов и цирроза печени
- Холецистита
- Желчнокаменной болезни
- Холангита
- Холестероза
Стоимость услуг
| Наименование услуги | Цена, руб. |
|---|---|
| Прием врача гастроэнтеролога, первичный, амбулаторный | 2100 |
| Прием врача гастроэнтеролога, повторный, амбулаторный | 2100 |
| Консультация гастроэнтеролога, кандидата медицинских наук | 2400 |
| Прием врача гастроэнтеролога для интерпретации результатов обследования, проведенного в другом медицинском учреждении | 3300 |
| Консультация гастроэнтеролога, доктора медицинских наук, профессора | 5000 |
| Составление индивидуальной программы лечения | 3500 |
| Программа консервативного лечения желчно-каменной болезни (3 месяца) | 45600 |
| Программа лечения хронического холецистита (3 месяца) | 43300 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
Врачи

Главный врач ОН КЛИНИК на Новом Арбате, Гастроэнтеролог-диетолог, врач высшей категории
Стоимость приема
2100 руб.

Главный врач ОН КЛИНИК на Красной Пресне, Гастроэнтеролог, доктор медицинских наук, профессор
Стоимость приема
5000 руб.

Гастроэнтеролог, гепатолог, аллерголог-иммунолог, врач высшей категории, к.м.н., Заведующая отделением гастроэнтерологии и гепатологии ОН КЛИНИК на Цветном бульваре
Стоимость приема
3100 руб.

Гастроэнтеролог, врач 1-ой категории
Стоимость приема
2100 руб.

Гастроэнтеролог, гепатолог
Стоимость приема
2100 руб.

Гастроэнтеролог, врач высшей категории
Стоимость приема
2100 руб.

Гастроэнтеролог, эндоскопист, врач первой категории
Стоимость приема
2100 руб.

Терапевт, гастроэнтеролог, нефролог, Заместитель главного врача ОН КЛИНИК на Парке культуры
Стоимость приема
2100 руб.

Ревматолог, кардиолог, пульмонолог, аллерголог-иммунолог, гастроэнтеролог, терапевт
Стоимость приема
2500 руб.
| Запись на прием | Запишитесь на прием по телефону 8(495)223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Как часто возникают заболевания печени и желчевыводящих путей?
Заболевания печени и желчевыводящих путей занимают одно из ведущих мест среди всех болезней внутренних органов.
Какие признаки указывают на наличие заболеваний печени и желчевыводящих путей и что делать, если они присутствуют?
В печени нет нервных окончаний, поэтому она не подает болевых сигналов. Появление очевидных симптомов говорит о серьезной стадии болезни.
При появлении любых признаков, свидетельствующих о наличии заболеваний печени и желчевыводящих путей, следует немедленно посетить гастроэнтеролога-гепатолога. К наиболее часто встречающимся симптомам следует отнести:
- тяжесть в правом подреберье;
- снижение аппетита;
- горечь во рту;
- повышенную утомляемость;
- зуд кожи.
Своевременное посещение гастроэнтеролога позволяет обнаружить заболевания печени и желчевыводящих путей на самых ранних этапах и, соответственно, провести лечение в максимально щадящем режиме.
Какие заболевания печени лечатся в отделении гастроэнтерологии и гепатологии?
В отделении гастроэнтерологии и гепатологии проводится консервативное лечение всех заболеваний печени и желчевыводящих путей по индивидуальным программам с учетом степени тяжести заболевания.
Видео с участием врачей
Сапунов В.В., эндоскопист. Диагностика заболеваний желудочно-кишечного тракта в ОН КЛИНИК
Все видеоролики с участием врачей смотрите здесь.
Лечение и очищение
Вместо эпиграфа факты:
Печень – самая крупная железа у человека. Ее вес в среднем составляет 1,2–1,5 килограмма.
Печень выполняет более 500 различных функций, и ученым пока не удалось воспроизвести ее деятельность искусственным путем. Поэтому удаление этого органа неизбежно приводит к смерти в течение 1–5 дней.
Печень имеет колоссальный запас прочности и способность восстанавливаться после повреждений. Человек может жить даже после удаления 70 % ткани этой железы.
Вступление
Знаете ли вы, где находится ваша печень или желчный пузырь? Не знаете? Это не означает, что у вашей печени или желчного пузыря нет проблем. Просто печень – очень терпеливый орган, который может долго не давать о себе знать. Между тем болезней печени и желчного пузыря насчитывается до полусотни. И все они объединены одним, очень коварным признаком – долго остаются незаметными. Если же симптомы появились, то ваша печень и желчный пузырь уже больны.
Роль печени и желчного пузыря в организме глобальна. Достаточно того факта, что без печени человек просто не может жить. Участвуя в процессах пищеварения, обмена веществ и кровообращения, печень и желчный пузырь во многом определяют состояние здоровья всего организма. Почему?
Печень предназначена для выполнения множества жизненно необходимых функций. Основная же роль этого удивительного органа состоит в активной очистке крови, поступающей из всех органов и систем организма, от токсических шлаков.
Эндотоксины, внутренние продукты жизнедеятельности организма, лекарственные препараты, химические консерванты пищевых продуктов, пестициды и продукты удобрений, которые попадают в желудочно-кишечный тракт с растительной пищей, – все эти вещества разными способами обезвреживаются в печени. Она является не только «главным мусоросжигательным заводом», но и источником многих биологически активных веществ, необходимых для работы всех органов и систем.
Поэтому так важно содержать печень и желчный пузырь в добром здравии. О том, как поддерживать печень и желчный пузырь в хорошем рабочем состоянии долгие годы, как помочь им в избавлении от имеющихся болезней, мы и поговорим в этой книге.
Глава 1. Немного о том, как все устроено. Анатомия и функция печени
Печень является самым крупным органом в нашем организме, составляя одну пятидесятую от общей массы тела среднестатистического взрослого человека. В ранние годы относительная масса печени еще значительнее, достигая в момент появления на свет младенца одной шестнадцатой части его общего веса.
Расположена печень в правом подреберье, или, строго говоря, в правом верхнем квадранте живота, и прикрыта ребрами, причем верхняя ее граница находится примерно на уровне сосков.
Анатомически выделяют две печеночные доли – правую и левую. Правая доля в несколько раз массивнее левой, и в ней выделяют два сегмента – хвостатую долю и квадратную долю, которые названы простенько, но верно.
Обе печеночные доли разделены между собой спереди брюшинной (серповидной) складкой, сзади – венозной связкой, а снизу – круглой связкой, расположенной в борозде.
Кровоснабжение печени осуществляется одновременно из двух источников, что подчеркивает важность бесперебойной работы печени. Первый источник свежей крови – это печеночная артерия, обеспечивающая поступление насыщенной кислородом артериальной крови, второй – воротная вена, которая доставляет в печень венозную кровь из селезенки и кишечника. Оба кровеносных магистральных сосуда входят в печень через углубление, размещенное в правой доле и символично называемое воротами печени.
Пройдя ворота, воротная вена и печеночная артерия разветвляются к правой и левой печеночным долям. Тут же правый и левый желчные протоки соединяются и образуют общий желчный проток. Следует сказать, что нервные сплетения сопровождают печеночную артерию и желчные протоки на всем протяжении вплоть до самых мельчайших протоков, что говорит о хорошей иннервации происходящих в них процессов и пристальном внимании к ним со стороны нашего организма. Тело бдит и тщательно отслеживает состояние печени, поскольку напрямую зависит от ее нормальной работы. Но парадокс в том, что собственно ткань печени не имеет нервных окончаний, поэтому даже при очень тяжелом ее поражении болей не будет. Нервные окончания имеются лишь в тонкой капсуле, покрывающей поверхность печени.

Рис. 1. Печень, вид спереди

Рис. 2. Печень, вид сзади

Рис. 3. Печень, вид снизу
Венозная кровь оттекает в правую и левую печеночные вены, которые впадают в нижнюю полую вену вблизи места ее слияния с правым предсердием. Круг замыкается.
И несколько слов о лимфатических сосудах, которые, пронизывая ткань печени, оканчиваются лимфатическими узлами вокруг ворот печени. Отводящие лимфатические сосуды впадают в узлы, расположенные вокруг чревного ствола. Часть поверхностных лимфатических сосудов печени, располагающихся в серповидной связке, пронизывает диафрагму и завершается в лимфатических узлах средостения. Другая часть сопровождает нижнюю полую вену и оканчивается в немногочисленных лимфатических узлах вокруг ее грудного отдела.
Желчный пузырь располагается в ямке, которая тянется от нижнего края печени до ее ворот.
Большая часть печени покрыта брюшиной, за исключением трех участков: ямки желчного пузыря, борозды нижней полой вены и части диафрагмальной поверхности, расположенной справа от этой борозды.
Печень удерживается в своем положении за счет связок брюшины и внутрибрюшного давления, которое создается напряжением мышц брюшной стенки.
Зачем печени желчный пузырь?
Анатомия желчных путей
Учитывая, что множество неприятностей с работой печени кроется в нарушении проходимости желчных протоков, уделим немного времени особенностям их анатомического строения. Попытаемся ответить на простой вопрос: зачем печени желчный пузырь?
Начнем с общей картины, окинув ее пытливым взором исследователей. Мы увидим, что из печени выходят два протока: правый и левый печеночные протоки, которые сливаются в воротах в общий печеночный проток. В результате слияния печеночного протока с пузырным протоком образуется общий желчный проток. Диаметр протока, измеренный при операциях, колеблется от 0,5 до 1,5 см. При большем диаметре общий желчный проток считается расширенным.
Что же дальше?
Общий желчный проток проходит между листками малого сальника впереди от воротной вены и справа от печеночной артерии. Проток наискосок пересекает заднюю стенку кишки и обычно соединяется с главным протоком поджелудочной железы, образуя печеночно-поджелудочную ампулу (так называемую фатерову ампулу). Фатерова ампула выпячивает в просвет кишки выстилающую слизистую оболочку, образуя фатеров сосочек или большой сосочек двенадцатиперстной кишки. Примерно у каждого десятого из обследованных общий желчный проток и проток поджелудочной железы открываются в просвет двенадцатиперстной кишки раздельно.

Рис. 4. Желчный пузырь и желчные пути
Часть общего желчного протока, проходящая в стенке двенадцатиперстной кишки, окружена валом продольных и круговых мышечных волокон, который называется сфинктером Одди. Теперь переходим к желчному пузырю.
Желчный пузырь
Говоря скучным языком медиков, можно отметить, что желчный пузырь – это грушевидный мешок длиной около 9 см, способный вмещать около 50 мл жидкости. Он всегда располагается выше поперечной ободочной кишки, прилегает к луковице двенадцатиперстной кишки, проецируясь на тень правой почки, но располагаясь при этом спереди от нее. Никакой загадочности, скучно и обыденно. Так же скучно, как называть сердце полым мышечным органом, которым оно, по сути, и является. И никакой мистики, увы. Но я отвлекаюсь от темы.
Самым широким участком желчного пузыря является дно, которое располагается спереди; именно его можно прощупать руками при исследовании живота. Тело желчного пузыря переходит в узкую шейку, которая продолжается в пузырный проток. Спиральные складки слизистой оболочки пузырного протока и шейки желчного пузыря называются заслонкой Хайстера. Мешотчатое расширение шейки желчного пузыря, в котором часто образуются желчные камни, носит название кармана Хартмана – запомните это название, не дай бог вам придется встретиться с ним в своей жизни.
Стенка желчного пузыря состоит из мышечных и эластических волокон, особенно хорошо развиты мышечные волокна шейки и дна желчного пузыря. Слизистая выстилающая оболочка желчного пузыря образует многочисленные складки, подслизистого слоя и собственных мышечных волокон слизистая оболочка не имеет – это является особенностью строения пузыря. Ветвистые инвагинации слизистой оболочки, так называемые синусы Рокитанского-Ашоффа, проникают через всю толщу мышечного слоя желчного пузыря и играют важную роль в развитии острого холецистита и гангрены стенки пузыря.
Желчный пузырь снабжается кровью из крупной извилистой ветви печеночной артерии, названной пузырной артерией. Более мелкие кровеносные сосуды проникают из печени через ямку желчного пузыря. Кровь из желчного пузыря через пузырную вену оттекает в систему воротной вены, о которой мы говорили выше.
Кроме кровеносных сосудов в слизистой оболочке желчного пузыря и под брюшиной находятся многочисленные лимфатические сосуды. Они проходят через узел у шейки желчного пузыря к узлам, расположенным по ходу общего желчного протока, где соединяются с лимфатическими сосудами, отводящими лимфу от головки поджелудочной железы.
Желчный пузырь и желчные протоки так же обильно иннервированы парасимпатическими и симпатическими волокнами
Границы печени и желчного пузыря – это важно
В нашем мире все имеет свои границы. Или должно иметь и не выходить за пределы отведенного пространства. Только в этом случае наш макромир функционирует без осложнений. То же самое можно сказать и про границы печени. Пока они, границы, находятся в своих… э-э-э-э, границах, все прекрасно, но стоит им преступить границы отпущенного природой, сразу возникает необходимость в выявлении причин увеличения печени. Поэтому советую прочитать следующий текст внимательно, одновременно исследуя свое тело в правом подреберье. Будет познавательно. (Можно рисовать несмываемым маркером на муже – для наглядности.)
В норме верхняя граница правой доли проходит на уровне 5 ребра до точки, расположенной на 1 см ниже правого соска. Верхняя граница левой доли проходит по верхнему краю 6 ребра на 2 см ниже левого соска. В этом месте печень отделяется от верхушки сердца только диафрагмой.
Нижний край печени проходит наискосок, поднимаясь от хрящевого конца 9-ребра справа к хрящу 8-ребра слева. На правой среднеключичной линии (вертикальная линия вниз от середины соответствующей ключицы, правой или левой) он расположен ниже края реберной дуги не более чем на 2 см.
Нижний край печени пересекает срединную линию тела примерно посередине расстояния между основанием мечевидного отростка и пупком, а левая доля заходит лишь на 5 см за левый край грудины. Подробности изображены на рисунке.

Рис. 5. Границы печени
Теперь поговорим о границах желчного пузыря. Тут будет сложнее – сейчас поймете почему. Обычно дно желчного пузыря находится у наружного края правой прямой мышцы живота, в месте ее соединения с правой реберной дугой. У тучных людей трудно найти правый край прямой мышцы живота, и тогда проекцию желчного пузыря определяют по методу Грея Тернера.
Для этого проводят линию от верхней передней подвздошной ости через пупок; желчный пузырь располагается в точке ее пересечения с правой реберной дугой. При определении проекции желчного пузыря по этой методике необходимо учитывать телосложение. Дно желчного пузыря иногда может располагаться ниже гребня подвздошной кости. Извините, проще объяснить не получается.
Как все это работает?
Желчь вырабатывается печенью постоянно и непрерывно, но появляется в двенадцатиперстной кишке только тогда, когда нужно поступившую пищу обрабатывать. Где же она находится между приемами пищи?
Я так думаю, что вы уже догадались – в желчном пузыре. В маленьком, но очень важном органе между печенью и двенадцатиперстной кишкой, в стороне от основных желчновыводящих путей. Между ним и желчными протоками есть соединение – пузырный проток.
По пути следования желчи из печени в кишечник есть несколько клапанов-«сфинктеров», роль которых заключается в том, чтобы держать и не пускать, пока желчь не понадобится. Потому что даже тогда, когда мы спим, читаем, гуляем и не принимаем пищу, желчь все равно вырабатывается и поступает из печени в желчные протоки, но дальнейший путь в двенадцатиперстную кишку ей преграждают эти самые сфинктеры. Поэтому желчь попадает не в кишку, а в желчный пузырь, где и хранится между приемами пищи.
Желчный пузырь постоянно пополняется и сгущает желчь, высасывая из нее лишнюю жидкость. Поэтому желчь из печени отличается от той желчи, которая хранится в желчном пузыре. Врачи так их и называют: «печеночная» и «пузырная».
Главный момент наступает тогда, когда в желудок попадает пища.
Во время еды желчь через систему клапанов-сфинктеров поступает в двенадцатиперстную кишку, проходя по специальным желчным путям. В двенадцатиперстной кишке она принимает участие в пищеварении. Между приемами пищи желчь поступает в желчный пузырь, где хранится и концентрируется (сгущается). А в нужный момент выбрасывается из пузыря в кишечник.
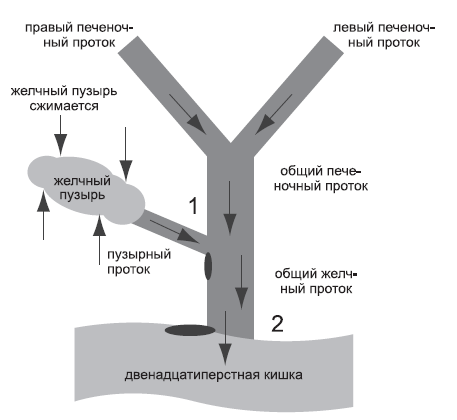
Рис. б. Как желчь попадает в двенадцатиперстную кишку из печени и желчного пузыря
Должен сказать, что описанный процесс намного сложнее и запутаннее, но передо мной стояла задача донести до вас суть происходящего, и ответить на вопрос: «Зачем печени желчный пузырь?» Думаю, что с поставленной задачей я справился. Ответ вы уже должны знать, верно?
Глава 2. Все бывает в первый раз. Общие признаки наступающих болезней
Читателю, очевидно, будет важно познакомиться с существующей на сегодня систематизацией заболеваний печени и желчных путей. Их классификация позволяет представить многообразие причин и механизмов развития более чем 50 возможных и известных медицинской науке патологических процессов в печени.
Итак, приступим, не торопясь, но поспешая. Согласно классификации, которую предложил в 1962 году известный венгерский ученый И. Мадьяр, который учел при этом клиническую картину, причинные факторы болезни, изменения структуры печени, выделяются следующие основные группы заболеваний печени и желчных путей.
1. Первичные заболевания печени.
Острые процессы.
1. Острые заболевания печеночной паренхимы:
а) вирусные гепатиты;
б) бактериальные гепатиты;
в) гепатиты, вызванные простейшими;
г) токсические гепатиты.
2. Острые заболевания желчных путей:
а) холангит, холангиогепатит;
б) поражения печени в связи с холецистопатией.
3. Острые заболевания сосудов печени:
а) пилефлебиты, пилетромбозы;
б) инфаркт печени;
в) тромбоз печеночной вены.
2. Вторичные заболевания печени.
1. Поражения печени при новообразованиях, опухолеподобных заболеваниях.
2. Поражения печени при беременности.
3. Поражения печени при эндокринных заболеваниях.
4. Поражения печени при расстройствах кровообращения.
5. Болезни накопления (жировая печень, гемохроматоз, гликогеноз).
6. Болезни печени и нервной системы (гепатолентикулярная дегенерация).
3. Заболевания желчного пузыря и желчных путей:
а) дискинезия;
б) воспалительные заболевания (холангит, холецистит);
в) желчнокаменная болезнь;
г) новообразования;
д) паразитарные болезни.
Эта классификация, достаточно полная и доступная для широкой врачебной практики и населения, многократно в последующие годы пересматривалась и видоизменялась. Тут она приведена в ее оригинальном «авторском» варианте для того, чтобы вы смогли представить все многообразие заболеваний печени и желчных путей, своеобразный и почти полный их перечень. «Почти» только потому, что нельзя быть абсолютно уверенным во всем.
Болезни печени, как правило, долго себя не проявляют. Но задолго до появления специфических признаков печеночной патологии наблюдаются слабость, недомогание, боли в суставах, мышцах, высыпания или кровоизлияния на коже, изменения периферической крови (анемия или другие признаки), признаки поражения почек, которые покажет анализ мочи. Перечисленные симптомы вносят смятение в умы и поступки, заставляя больных обращаться к кому угодно из врачей-специалистов – ревматологам, дерматологам, гематологам, нефрологам и другим, но только не к гепатологу.
Основными «печеночными» симптомами хронических заболеваний печени являются желтуха, кожный зуд, увеличение печени, увеличение селезенки. Желтуха чаще наблюдается при остром гепатите (вирусном, токсическом) и на поздней стадии необратимого поражения печени – при циррозе печени. При хроническом гепатите желтуха наблюдается достаточно редко – только при выраженных обострениях заболевания. Желтухой в сочетании с кожным зудом часто проявляются холестатические аутоиммунные заболевания печени – первичный билиарный цирроз и первичный склерозирующий холангит.
Желтуха и кожный зуд являются также признаками заболевания желчных путей, особенно если они сочетаются с болями в правом боку, повышением температуры тела. Причиной желтухи в таких случаях является нарушение оттока желчи, например из-за наличия камня в желчном протоке, а не поражение клеток печени.
Боль в правом подреберье при хронических гепатитах и циррозе печени наблюдается редко и может быть обусловлена сопутствующим поражением желчного пузыря, желчных протоков либо располагающихся близко двенадцатиперстной кишки и (или) кишечника.
Ткань печени не имеет нервных окончаний, и потому даже при очень тяжелом ее поражении (циррозе печени) болевой синдром отсутствует. Нервные окончания имеются в тонкой капсуле, покрывающей поверхность печени. При значительном увеличении печени за счет растяжения ее капсулы наблюдаются тупые болевые ощущения, тяжесть в правом подреберье. При увеличении селезенки тяжесть и неприятные ощущения возникают в левом подреберье.
Теперь рассмотрим перечисленные и прочие признаки болезней подробнее, сведя их в типичные жалобы тех, кому не повезло и кто уже знает, где находится печень.



