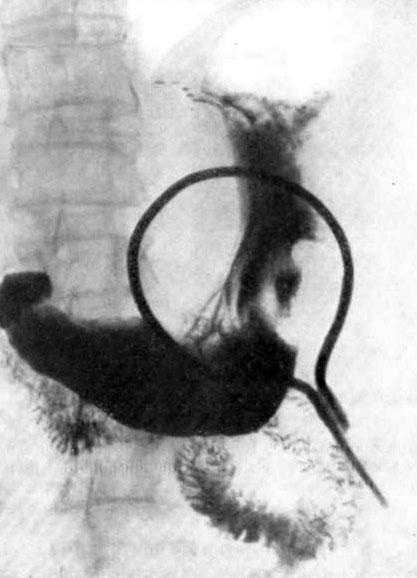
Инфильтративный рак желудка эндоскопическая картина

Локализация рака желудка
50-65% в пилороантральном отделе (25-27% по малой кривизне), в своде желудка — до 2%, в верхней трети — 3,4%, в средней трети — 16%, в нижней трети — 36%. Тотальное поражение желудка встречается в 14% случаев.
Классификация рака желудка
- Полиповидный рак (Борман I).
- Неинфильтративная раковая язва (блюдцеобразный рак, Борман II).
- Инфильтративная раковая язва (Борман III).
- Диффузный инфильтративный рак (солидный рак, Борман IV).
 [10], [11], [12], [13], [14], [15], [16], [17], [18]
[10], [11], [12], [13], [14], [15], [16], [17], [18]
Полиповидный рак желудка
Составляет от 3 до 18% опухолей желудка. Это чётко очерченная экзофитно растущая опухоль с широким основанием цилиндрической или полушаровидной формы, размеры чаще от 1,0 до 8,0 см. Поверхность опухоли может быть гладкой, бугристой и узловатой. Цвет может быть серовато-зеленоватым, при присоединении инфекции — ярко-красным. Нередко имеются изъязвления разнообразной формы и размера. Излюбленная локализация: тело и антральный отдел, чаще на большой кривизне, реже на передней и задней стенках, очень редко на малой кривизне. Чаще полиповидный рак бывает одиночным, но может быть множественным (2%). Перистальтика в этой области отсутствует, перистальтика желудка в целом вялая. При инструментальной пальпации — ригидность. При биопсии — незначительная кровоточивость.
Характерные признаки полиповидного рака желудка
При одиночных узлах и отсутствии инфильтрации полиповидный рак желудка трудно отдифференцировать от доброкачественной опухоли. При инфильтрации основания ножки опухоль приобретает сглаженность зоны перехода основания в его поверхность («талии»), образуя валикообразное возвышение, предшествующее основанию полипа по периферии. В связи с наклонностью к распаду на поверхности рано образуются эрозии и очаги гиперплазии в виде небольших, выбухающих над поверхностью ткани полипа узлов — бугристая поверхность. При биопсии повышенная кровоточивость, «фрагментация» тканей. Биопсия подтверждает истинный характер опухолевого роста.
Для повышения вероятности постановки правильного гистологического диагноза биопсию целесообразно брать из нескольких мест подозрительной слизистой оболочки. Это обусловлено тем, что опухоли желудка обычно окружены воспалительными тканями, а в центре опухоли нередко выявляется некроз. Достаточно часто при гистологическом исследовании ткани, взятой при биопсии в изменённых участках слизистой в области злокачественной опухоли, раковых клеток не обнаруживают. Например, при биопсии, выполненной только в одной точке малигнизированной язвы желудка, вероятность постановки правильного диагноза составляет 70%, а при биопсии, выполненной в восьми точках, эта вероятность повышается до 95-99%. При использовании для биопсии более восьми точек вероятность постановки правильного диагноза не повышается. Желательно также брать биопсию из одного и того же места несколько (2-3) раз, чтобы получить материал из более глубоких слоёв.
 [19], [20], [21], [22], [23], [24], [25], [26], [27]
[19], [20], [21], [22], [23], [24], [25], [26], [27]
Блюдцеобразный рак желудка
Составляет от 10 до 40% опухолей желудка. Локализация: антральный отдел, чаще по передней стенке, большой кривизне, реже — по задней стенке. Опухоль имеет вид блюдца. Размеры от 2,0 до 10,0 см. Выглядит как глубокая язва с высокими, широкими, подрытыми краями в виде вала, высота которых неодинакова, края бугристой формы. Дно неровное, бугристое, покрыто налётом от грязно-серого до коричнево-чёрного цвета, наплывает на края в виде гребня.
Слизистая вокруг не инфильтрирована. Перистальтика вокруг отсутствует. При инструментальной пальпации края ригидны. При биопсии кровоточивость незначительная.
Инфильтративная раковая язва
Составляет от 45 до 60%. Локализация: малая кривизна любого отдела желудка. Выглядит как язва с нечёткими, изъеденными контурами, неправильной формы. Размеры от 2,0 до 6,0 см. Дно язвы бугристое с грязно-серым налётом. Воспалительный вал вокруг отсутствует или нерезко выражен, в последнем случае он никогда не окружает полностью всю язву, и её бугристое дно непосредственно переходит в окружающую слизистую оболочку. В этом основное отличие инфильтративной язвы от блюдцеобразного рака. Складки конвергируют к язве, но обрываются, не доходя до неё. Рельеф слизистой застывший вследствие раковой инфильтрации: складки ригидные, широкие, невысокие, не расправляются воздухом, перистальтические волны не прослеживаются. При инструментальной пальпации края ригидны. При биопсии — незначительная кровоточивость.
Составляет 10-30% опухолей желудка. При подслизистом росте опухоли эндоскопическая диагностика этого типа рака довольно трудна и основывается на косвенных признаках: ригидности стенки органа в месте поражения, едва уловимой сглаженности рельефа и бледной окраске слизистой оболочки. При вовлечении в процесс слизистой оболочки развивается типичная эндоскопическая картина «злокачественного» рельефа: поражённый участок несколько выбухает, складки неподвижные, застывшие, плохо расправляются воздухом, снижена или отсутствует перистальтика, «безжизненна» слизистая оболочка, в окраске которой преобладают серые тона
Диффузный инфильтративный рак желудка
Цвет поражённого участка может быть ярко-розовым или красным, наблюдаются внутрислизистые кровоизлияния, эрозии и даже язвы. Такая эндоскопическая картина инфильтративного рака может быть связана с присоединением инфекции и развитием воспалительной инфильтрации. В этих случаях инфильтративный рак визуально трудно дифференцировать от локальной формы поверхностного гастрита и доброкачественных изъязвлений, особенно в проксимальном отделе желудка. Возникающие острые изъязвления при стихании воспалительных явлений могут заживать. Об этом следует всегда помнить и проводить биопсию всех острых изъязвлений.
При диффузном инфильтративном раке отмечаются уменьшение эластичности стенки органа и сужение его полости. При распространении процесса желудок превращается в узкую малоподатливую трубу. Даже небольшое нагнетание воздуха сопровождается его срыгиванием и болезненными ощущениями.
 [28]
[28]
Ранние формы рака желудка
Японское общество эндоскопистов (1962) предложило классификацию ранних форм рака желудка («Early gastric cancer»), под которыми подразумеваются карциномы, локализующиеся в слизистой оболочке и подслизистом слое, независимо от площади их распространения, наличия метастазов в регионарных лимфатических узлах и гистогенеза. На этой ранней стадии рак желудка может оставаться в течение до 8 лет, после чего инфильтрация начинает проникать в глубину. Послеоперационная 5-летняя выживаемость при карциномах слизистой оболочки составляет 100%, при подслизистых поражениях — до 83%.
Локализуются чаще всего на малой кривизне и в средней 1/3 желудка (50%). Эндоскопически и при биопсии установить диагноз очень тяжело, можно лишь заподозрить раннюю форму рака. Для установления диагноза необходимо иссечение слизистой с последующим гистологическим исследованием.
Согласно классификации, различают три типа раннего рака желудка:
- I тип — выступающий (protruded type);
- II тип — поверхностный (superficial type), подразделяющийся на подтипы:
- приподнятый (elevated type),
- плоский (flat type),
- вдавленный (depressed type),
- III тип — углублённый (excavated type).
К типу I (выступающему раку) относятся экзофитные полиповидные новообразования размером 0,5-2,0 см с невыраженной или короткой ножкой, широким основанием, плоской или втянутой верхушкой. Их окраска обычно ярче окраски окружающей слизистой оболочки, что в определенной степени обусловлено кровоизлияниями и изъязвлениями. При инструментальной «пальпации» и биопсии возникает кровоточивость. Новообразование обычно смещается вместе со слизистой оболочкой относительно подлежащих тканей.
Подтип IIа (приподнятый рак) представляет собой поверхностное образование, возвышающееся на 3-5 мм над поверхностью слизистой оболочки в виде плато, часто имеющее геморрагии, участки некрозов и углублений. Этот подтип встречается редко (до 4%). Чаще опухоли имеют углубление в центре и выбухание по краям. Окраска опухоли мало отличается от окраски окружающей слизистой, в связи с чем может быть не обнаружена. Для лучшей визуализации необходимо прокрашивание индигокармином.
Подтип IIb (плоский рак) представляется в виде уплотнённого участка слизистой оболочки округлой формы, лишённого типичного рельефа слизистой оболочки, ригидного при инструментальной пальпации. Зона обесцвечивания очерчивает область поражения. Этот тип встречается реже всего, вероятно из-за сложности его диагностирования.
Подтип IIс (вдавленный рак) характеризуется визуально чётко очерченными плоскими эрозивными полями, располагающимися на 5 мм ниже уровня слизистой оболочки, имеющими неровные, хорошо отграниченные края. В очаге поражения отсутствует блеск, характерный для слизистой оболочки, вследствие чего он приобретает вид изъеденного молью. В области углубления обнаруживают участки интактной слизистой оболочки в виде островков и неровных выступов. Основание нередко кровоточащее. Окружающие складки «застывшие», конвергируют по направлению к опухоли в виде лучей.
Тип III (углублённый (подрытый) рак) — редкая форма, не отличимая при эндоскопическом исследовании от пептической язвы. Представляет собой дефект слизистой оболочки диаметром до 1-3 см с неоднородно утолщёнными ригидными краями, выступающими над поверхностью слизистой оболочки, и неровным дном, глубина которого может быть более 5 мм. Этот тип чаще встречается не в чистом виде, а в сочетании с другими.
К ранним формам рака, кроме описанных выше, относят начальный рак в полипе и малигнизированные хронические язвы.
Метастазы раннего рака при его локализации в слизистой оболочке встречаются редко. Их частота всё же может достигать 5-10%, а при локализации злокачественной инфильтрации в подслизистом слое — до 20%. В определении частоты метастазов и прогноза болезни имеет значение размер опухоли. Диаметр поражения при ранних формах рака желудка обычно не превышает 2 см. Однако описаны очаги значительно бьльших размеров. Опухоли диаметром менее 2 см, как правило, операбельны.
Визуальная диагностика ранних форм рака желудка и дифференциальная диагностика их с доброкачественными полипами и язвами очень трудна в связи с отсутствием типичных эндоскопических признаков. Для правильной и своевременной диагностики необходимо применение дополнительных эндоскопических методик (биопсия, хромогастроскопия).
 [29], [30]
[29], [30]
Инфильтративный рак желудка — это морфологическая форма карциномы, для которой характерен инфильтративный рост (проростание сквозь стенку органа) и отсутствие четких границ опухоли.
Особенности инфильтративного рака:
- Характеризуется высокой степенью злокачественности — быстро растет и рано дает метастазы.
- Может встречаться у молодых людей.
- Хорошо прослеживается наследственный фактор.
- Как правило, манифестирует с симптомов диспепсии.
Причины возникновения
Причины возникновения инфильтративной формы рака желудка до конца неизвестны. Предполагается, что факторы риска аналогичны другим формам карциномы желудка:
- Хронический атрофический гастрит. Более чем у половины пациентов с раком желудка был диагностирован атрофический гастрит. При этом имеет значение его локализация. При поражении тела желудка, риск рака увеличивается в 3-5 раз, антрального отдела — в 18 раз, и если признаки атрофического гастрита обнаруживаются по всему желудку, риск развития злокачественного новообразования увеличивается в 90 раз.
- Нерациональное питание и употребление в пищу вредных продуктов. Сюда относят постоянное переедание, частое употребление в пищу маринадов, копченостей, вяленых, соленых и острых блюд, избыток в рационе жиров животного происхождения и жиров, подвергшихся термической обработке.
- Наследственная предрасположенность. Для инфильтративного рака желудка наследственный фактор прослеживается гораздо четче, чем для других форм злокачественных новообразований желудка. В пользу этого говорит и то, что опухоль часто диагностируется у молодых пациентов.
- Пьянство и алкоголизм.
- Курение.
- Хеликобактерная инфекция.
Кто входит в группу риска
Группу повышенного онкориска составляют следующие пациенты:
- С хроническим атрофическим гастритом.
- С хронической язвой желудка, особенно если она крупных размеров. Злокачественная трансформация может произойти на любом этапе язвенной болезни.
- Люди, в семье у которых были случаи рака желудка.
- Пациенты, перенесшие оперативные вмешательства на желудке в течение последних 10 лет.
- Пациенты с врожденными и приобретенными иммунодефицитами.
- Работники, занятые во вредных условиях труда, в частности на никелевых, асбестовых производствах, производстве резины, хрома и др.
- Пациенты с полипами на широком основании.
Вышеперечисленным категориям людей рекомендуется своевременно проходить медицинские осмотры с проведением фиброгастродуоденоскопии с взятием биопсии из патологических очагов. При морфологическом исследовании биоптата определяется наличие морфологических изменений: атипии клеток, структурных изменений ткани слизистой оболочки и др. Такие изменения должны расцениваться как предрак и должно проводиться соответствующее лечение.
Общие клинические проявления
Рак желудка на ранних стадиях не имеет типичных проявлений. Если симптомы и есть, то они неспецифичны и могут присутствовать при огромном количестве других заболеваний:
- Изменение общего состояния пациента — повышенная утомляемость, непонятная слабость, снижение работоспособности.
- Нарушение настроения, вплоть до депрессии — апатия, отчужденность, потеря интереса к жизни.
- Извращение аппетита, например, отвращение от некоторых продуктов (чаще всего это мясо и рыба).
- Явления «желудочного дискомфорта» — чувство тяжести или переполнения желудка, отрыжка, отсутствие физиологического удовлетворения от приема пищи.
- Болезненность в эпигастрии или под грудью.

При распространенных формах инфильтративного рака желудка клиническая картина более типична и развернута:
- Желудочные боли. У 70% больных боль присутствует постоянно, либо возникает без видимых причин, усиливается после приема пищи.
- Анорексия — потеря аппетита.
- Резкое снижение веса.
- Явления анемии — бледность и пастозность кожных покровов.
- Насыщение от приема малого объема пищи. Частый симптом при диффузном раке, поскольку он нарушает способность стенки желудка к растяжению.
- Тошнота и рвота. Инфильтративная форма рака желудка нарушает моторику органа и препятствует прохождению пищевого комка. Пища скапливается, подвергается гниению и брожению, вызывая тошноту и рвоту. В ряде случаев больные сами ее вызывают, чтобы облегчить тягостные симптомы.
- Повышение аппетита. Это казуистический симптом, который характерен только для инфильтративного рака привратника. Опухоль превращает его в зияющую трубку, через которую пища быстро покидает желудок, и чувство насыщения не наступает.
Формы патологии
- Диффузно-инфильтративный. Эта опухоль распространяется по всей толщине стенки и поражает при этом значительную часть желудка.
- Инфильтративно-язвенный, или изъязвляющийся. Обнаруживается инфильтративная опухоль, которая не имеет выраженных границ. Со временем ее поверхность изъязвляется.
Стадии заболевания
Выделяют 4 стадии инфильтративного рака желудка, в зависимости от того, насколько глубоко проросла опухоль, и дала ли она метастазы.
- 0 стадия — это рак in situ, при котором злокачественные клетки обнаруживаются в слизистом слое стенки желудка, или же имеется тяжелая дисплазия слизистой.
- 1 стадия — опухоль прорастает в слизистый и подслизистый слои желудочной стенки, обнаруживаются метастазы в 1-2 лимфоузла, либо рак распространяется на мышечный слой желудочной стенки, но данных за метастазы нет.
- 2 стадия — опухоль прорастает стенку желудка, достигает его серозной оболочки и может даже прорастать в окружающие желудок ткани. Обнаруживается поражение 7 и более лимфоузлов.
- 3 стадия — опухоль выходит за пределы желудка, поражая висцеральную брюшину, рядом расположенные органы (селезенка, толстый кишечник, печень, диафрагма и др), обнаруживаются метастазы в 10-15 лифмоузлах.
- 4 стадия — обнаруживаются отдаленные метастазы во внутренние органы и лимфоузлы.
Запись
на консультацию
круглосуточно
Диагностика
К сожалению, ранняя диагностика инфильтративного рака желудка часто бывает затруднена, поскольку опухоль имеет эндофитный рост и при визуальном осмотре слизистой во время эндоскопического обследования никак себя не проявляет.
Для обнаружения опухоли и постановки диагноза применяются следующие методы исследования:
- Фиброгастродуоденоскопия. Позволяет под увеличением осмотреть слизистую оболочку желудка и взять биопсию из подозрительных очагов. Как мы уже говорили, при инфильтративном раке этот метод имеет довольно низкую информативность (около 65%). И наличие опухоли в основном можно заподозрить по косвенным признакам.
- Рентгенография желудка с контрастированием. Инфильтративный рак может визуально не обнаруживаться на слизистой, вместе с тем он поражает стенку желудка, что приводит к уменьшению объема органа, нарушению перистальтики, изменению плотности стенок. Эти изменения будут четко прослеживаться при проведении рентгенографии с контрастированием. Такой метод исследования позволяет обнаружить опухоль приблизительно в 90% случаев, но он абсолютно неэффективен на начальной стадии заболевания.
- УЗИ брюшной полости и забрюшинного пространства. Этот метод позволяет определить степень инвазии рака желудка, его распространение за пределы стенки желудка и обнаружить поражение органов брюшной полости, малого таза и регионарных лимфатических узлов.
После постановки диагноза проводят уточняющее обследование, которое необходимо для уточнения стадии заболевания и выбора оптимальной схемы лечения. С этой целью проводят следующие процедуры:
- Анализы на онкомаркеры РЭА, СА 19-9, СА 72-4. С диагностической точки зрения определение этих маркеров не имеет смысла, поскольку они могут оставаться на нормальном уровне даже на 3 стадии заболевания. Однако при изначальном превышении они могут использоваться в качестве контроля лечения и обнаружения рецидива заболевания.
- КТ и/или МРТ с внутривенным контрастированием. Являются альтернативной УЗИ и применяются для определения стадии рака в экономически развитых странах. Метод позволяет обнаружить метастазы в органах брюшной полости, забрюшинного пространства, малого таза, а также обнаружить изменение лимфоузлов.
- Гинекологический осмотр у женщин и пальцевое ректальное исследование у мужчин. Это обследование позволяет обнаружить метастазы рака желудка в яичники (метастаз Крукенберга), параректальные лимфатические узлы (метастазы Шницлера).
- Рентген грудной полости. Проводится для обнаружения метастазов в легких и легочных лимфоузлах, а также поражения плевры.
Индивидуально, по показаниям, диагностика может дополняться следующими исследованиями:
- Эндосонография — чреспищеводное УЗИ. Проводится во время планирования хирургического удаления рака, когда есть данные за его распространение на пищевод и диафрагму. Это исследование позволит обнаружить верхнюю границу опухоли и спланировать объем операции.
- УЗИ и биопсия шейных, надключичных и подмышечных лимфоузлов — обнаружение метастазов Вирхова и Айриша.
- Колоноскопия.
- ПЭТ-КТ.
- Остеосцинтиграфия.
- Биопсия костного мозга при подозрении на наличие метастазов.
- Диагностическая лапароскопия. Она обязательно проводится при тотальном и субтотальном опухолевом поражении желудка, а также прорастании рака за пределы серозной оболочки желудка.
Способы лечения
Основным методом лечения инфильтративного рака является операция. При распространенных формах новообразования ее дополняют химиотерапией. Если хирургическое вмешательство не показано, проводится только химиотерапия.
Хирургия
При лечении инфильтративной формы рака желудка применяются следующие виды операций:
- Гастрэктомия.
- Субтотальная резекция желудка.
При этом пораженная часть желудка или весь желудок удаляется единым блоком с окружающими тканями, куда входят большой и малый сальник, жировая клетчатка и регионарные лимфоузлы 1-2 порядка. Пересечение органа при инфильтративном раке осуществляется не менее, чем 7 см от определяемого края опухоли. Чтобы подтвердить радикальность операции, удаленный фрагмент немедленно подвергают исследованию на наличие опухолевых клеток в краях отсечения.
При распространении рака на соседние органы, объем операции может увеличиваться и включать резекцию пораженных тканей.
Химиотерапия
Химиотерапия может применяться в рамках комбинированного лечения, совместно с операцией, или как самостоятельный метод лечения при нерезектабельных опухолях.
В рамках комбинированного лечения используются следующие виды химиотерапии:
- Периоперационная. Этот вид лечения подразумевает проведение 3 циклов химиотерапии на протяжении 8-9 недель до операции, потом проводят диагностические исследования, и если отсутствуют признаки нерезектабельности, проводят операцию и 3 цикла химиотерапии после нее. Используются схемы CF — цисплатин фторурацил, и ECF — эпирубицин, цисплатин, фторурацил. Такое лечение позволяет увеличить 5-летнюю безрецидивную выживаемость и в целом продлить жизнь пациентам с распространенной формой рака желудка.
- Адъювантная химиотерапия. Это лечение назначается через 4-6 недель после хирургического вмешательства, если не возникло осложнений. Используется пероральные формы фторпиримидина в течение 12 месяцев или схема XELOX (CAPOX) в течение 6 мес. При положительном статусе опухоли HER-2 лечение может дополняться трастузумабом.
При нерезектабельных формах рака желудка, химиотерапия является основным методом лечения. В качестве первой линии терапии назначаются схемы, включающие препараты платины и фторпиримидины. Трехкомпонентные схемы, которые дополняются доцетакселом, улучшают общую выживаемость, но являются более токсичными. Поэтому их назначают только сохранным пациентам. Если имеются метастазы в кости, могут назначаться бисфосфонаты (золедроновая кислота).
Первая линия химиотерапии проводится на протяжении 18 недель, после этого больного наблюдают до прогрессирования заболевания. Если она произошла в течение 3 месяцев после окончания химиотерапии первой линии, применяют препараты второй линии (таксаны), если после прогрессирования прошло более 6 месяцев, можно опять использовать препараты 1 линии. При положительном HER2 статусе лечение дополняется таргетными препаратами.
У ослабленных пожилых пациентов с сопутствующими заболеваниями назначают щадящее лечение, и при улучшении их состояния переходят на режим XELOX. Тяжелым больным показано симптоматическое лечение.
Лучевая терапия
Лучевая терапия в качестве самостоятельного метода лечения не используется. Некоторое время в США адъювантная химиолучевая терапия была стандартом лечения местнораспространенных форм инфильтративного рака. Но проспективные исследования показали, что такая тактика не улучшает прогноз больных, а лечение является более токсичным, по сравнению с адъювантной химиотерапией. Поэтому в настоящее время такой подход не рекомендован.
Основное применение лучевой терапии — паллиативное лечение для облегчения симптомов болезни. Например, ее используют при наличии метастазов в костях для уменьшения болевого синдрома.
Симптоматическое лечение
Симптоматическому лечению подлежат следующие категории больных:
- При 4 стадии заболевания.
- Больные с местнораспространенными нерезектабельными формами рака.
- Больные с тяжелой сопутствующей патологией, делающей невозможным проведение операции или применение цитостатиков.
Симптоматическая терапия направлена на облегчение состояния пациента и борьбу с осложнениями:
- Устранение кровотечений — часто опухоли желудка осложняются обильными кровотечениями. У больных, при этом, отмечается рвота кровавой гущей или алой кровью, мелена в стуле. Для остановки кровотечения проводятся эндоскопические операции.
- Борьба с опухолевым стенозом — здесь применяются различные технологии, от стентирования до наложения обходных анастомозов и выведения гастростомы ниже места поражения.
- Лечение боли — медикаментозная терапия, регионарная анестезия, лучевая терапия.
- Лечение асцита — внутрибрюшная химиотерапия, лапароцентез, установление дренажа.
Прогноз
Инфильтративный рак является крайне агрессивной формой злокачественного новообразования. Он очень рано дает метастазы, часто диагностируется на поздних стадиях, поэтому прогноз более неблагоприятный, по сравнению с другими формами рака желудка.
Меры профилактики
Методы профилактики инфильтративного рака такие же, как и при других злокачественных новообразованиях желудка:
- Оптимизация питания — исключение переедания, сбалансированное питание с достаточным количеством пищевых волокон и витаминов.
- Отказ от курения и злоупотребления алкоголем.
- Использование индивидуальных средств защиты при работе с производственными вредностями.
- Регулярное адекватное обследование лиц из группы риска.
Запись
на консультацию
круглосуточно