Хронический гастрит с повышенной секреторной функцией желудка что это

На сегодняшний день гастрит считается самым часто встречающимся заболеванием ЖКТ. Во время этого серьёзного недуга происходит воспаление слизистой, в результате чего нарушается секреция желудка. Болезнь может протекать с повышенным или пониженным кислотовыделением. При повышенной кислотности наблюдается усиление функции секреции желудка, а также повышенное выделение желудочного сока. Гастрит с пониженной секрецией характеризуется нарушением процесса переваривания пищи из-за уменьшения кислотовыделения.
 Как определить и лечить гастрит с повышенной секрецией.
Как определить и лечить гастрит с повышенной секрецией.
Врачи отмечают, что в основном данная болезнь встречается у людей в возрасте 20 – 50 лет. Хронический гастрит с повышенной секреторной функцией возникает, если оставить недуг без своевременного лечения. Необходимо отметить, что болезнь, при халатном отношении к терапии, может привести к развитию предраковых состояний. Только специалист может назначать лекарственные препараты для достаточно долгого избавления от недуга. Стоит уточнить, что лечебная терапия подразумевает соблюдение специальной диеты, полный отказ от вредных привычек.
Виды недуга
Специалистами болезнь при протекании с повышенным выделением желудочного сока делится на три вида по природе возникновения:
- Во время типа А клетки слизистой начинают по неизвестным на сегодняшний день причинам восприниматься организмом как вредоносные структуры, в следствие этого начинают вырабатываться против них антитела. Данная форма недуга лечится трудно, обычно после обострения с помощью медикаментов её переводят в вялотекущее хроническое состояние, при котором пациенту необходимо постоянное употребление специальных лекарств. Такая же картина может наблюдаться во время хронического гастрита с секреторной недостаточностью.
- При типе В воспалительный процесс наблюдается в месте перехода желудка в двенадцатиперстную кишку. Лечится эта форма легко.
- Тип С говорит о повреждении слизистой химическими, пищевыми токсинами.
Причины болезни
Каждая болезнь имеет предрасполагающие факторы, влияющие на её развитие. К основным причинам развития гастрита с повышенным кислотовыделением относятся:
- частое употребление горячей, острой, холодной, солёной пищи;
- регулярное переедание;
- пристрастие к алкогольным напиткам и сигаретам;
- длительная голодовка;
- соблюдение строгой диеты;
- аутоиммунные воспалительные процессы;
- стрессовые ситуации;
- нарушение обменных процессов;
- генетическая предрасположенность;
- любовь к фастфуду;
- химические вещества при попадании в желудок.

Важно запомнить! Чем больше больной откладывает поход к врачу, тем сложнее будет вылечить недуг, который успеет нанести большой вред здоровью.
Симптоматика
Гастрит с повышенной секрецией имеет следующие симптомы:
- Обычно во время развития недуга или при его обострении больной начинает ощущать боли, имеющие ноющий характер. Иногда они могут быть приступообразными и режущими. Боли появляются по причине растяжения пищей воспалённой слизистой. Сопровождается данный симптом чувством жжения, проходящим после рвоты. Время проявления болей – ночь и утро, так как при отсутствии пищевых масс в желудке соляная кислота осуществляет агрессивное воздействие.
- Главным признаком недуга считается изжога, происходящая в результате заброса кислоты в пищевод.
- Когда больной переел или в его меню было слишком много кислой еды, он начинает ощущать тошноту.
- Специфическим симптомом, встречающимся лишь при повышенном кислотовыделении, является отрыжка с кислым привкусом.

- После трапезы развивается рвота, часто с примесями слизи и желчи. Обычно после неё наступает облегчение.
- Брожение еды приводит к выработке лишних газов, по этой причине больного мучает вздутие.
- Иногда наблюдаются боли в области сердца, учащается серцебиение.
- Из-за нарушения работы ЖКТ появляется понос, в редких случаях запор.
Также во время заболевания пациент может почувствовать сильную слабость, повышенную потливость и слюнотечение, снижение аппетита, головокружение, налёт на языке, бурление.
Диагностирование
Чтобы точно подтвердить диагноз этого заболевания, врач назначает пациенту ряд обследований. Неспецифичными для гастрита являются изменения в клинических анализах, здесь можно увидеть лишь повышение воспаления. Чтобы определить наличие эрозий в желудке, нужно сдать анализ кала, а для выявления Хеликобактер пилори назначают ИФА, дыхательный текст и ПЦР. Важными процедурами являются эндоскопическая биопсия, УЗИ и гистологическое исследование. Часто специалисты прибегают к ФЭГДС. Под данным методом подразумевается ввод в желудок специального инструмента, имеющего видеокамеру, что позволяет выполнить детальный осмотр органов ЖКТ. Ещё одной обязательной процедурой является определение кислотности.

Лечение и диетотерапия
Для избавления от симптоматики, а также от самого недуга гастроэнтерологом назначается целый комплекс медицинских препаратов. Целью лекарств является снятие болей, нейтрализация кислоты, улучшение процесса пищеварения, уничтожение бактерий. Часто применяемые средства:
- Чтобы снять болевые ощущения, врачом назначаются спазмолитики, оказывающие мягкое воздействие на организм и дающие хороший результат (Но-шпа, Гидрохлорид и Дротаверин).
- Для нейтрализации кислоты пациент должен принимать антациды, которые быстро снимают приступы боли (Фосфалюгель, Гевискон, Гастал).
- Если целью является сокращение кислотовыделения, применяют БПП (Рабепразол, Омепразол).
- При серьезных пищеварительных нарушениях выписывают ферментные препараты (Смекта, Неосмектин);
- Для борьбы с Хеликобактер пилори рекомендуют употребление антибиотиков (Трихопол, Амоксициллин).
Все лекарства, даже при наличии всех симптомов гастрита с повышенной секрецией, запрещено принимать без назначения лечащего врача, так как это может привести к негативным последствиям. Также это относится к случаю, если у больного наблюдается хронический гастрит с секреторной недостаточностью. Только квалифицированный специалист может после установления диагноза подобрать препараты, которые подойдут для конкретного больного, исходя из протекания заболевания.

Совместно с лекарственными средствами диета будет работать против болезни. Существуют специальные правила, соблюдение которых обязательно:
- еда готовится на пару, варится или запекается, чтобы уменьшить раздражение гастродуоденальной зоны;
- все блюда должны быть тёплыми;
- кушать необходимо небольшими порциями, часто, до шести раз в сутки;
- нужно соблюдать время приёма пищи;
- запрещаются фастфуд, жареная, солёная, кислая, холодная еда, газировка и перекусы всухомятку.
Специалисты рекомендуют больным, особенно страдающим хронической формой болезни, посещать санатории, где лечение проходит природными целебными водами. К сожалению, не у всех сейчас есть возможности каждый год ездить на лечебные курорты, но есть прекрасная альтернатива. Ею является специальная минеральная вода, которая продается в любом магазине. Перед употреблением она должна постоять открытой в тёплом месте на протяжении нескольких часов, чтобы все газы вышли. Пить такую воду необходимо три раза в день до трапезы.

Профилактические меры
Чтобы предотвратить появление заболевания, необходимо предпринимать профилактические меры, а именно:
- придерживаться правильного питания;
- заниматься спортом;
- отказаться от сигарет и алкоголя;
- избегать стресса;
- проводить полноценное лечение пищевых отравлений.
Если у человека имеется предрасположенность к гастриту, ему в обязательном порядке стоит придерживаться вышеперечисленных рекомендаций, чтобы снизить риск развития заболевания.
Не стоит забывать, что любую болезнь легче предупредить, чем лечить. Поэтому если появились любые признаки болезни ЖКТ, не откладывайте посещение врача, так как при раннем выявлении недуга с ним легче будет вести борьбу.
Развивается гастрит с повышенной секрецией чаще в результате стрессов или употребления вредной пищи. При этом у пациентов возникает сильная боль в эпигастрии, а также характерный симптом в виде изжоги по утрам и кислой отрыжки, что вызвано рефлюксом или забросом содержимого желудка в пищевод.
Функция кислоты в желудке заключается в ферментации пищи.
Причины развития
Вызвать гастрит с повышением секреции соляной кислоты может воздействие на организм человека таких факторов:
- курение, особенно натощак;
- частое употребление спиртных напитков;
- переедание;
- стрессовые ситуации;
- значительные промежутки времени между приемами пищи;
- вредная жирная, жареная или острая еда;
- пищевое отравление.
Спровоцировать развитие гастрита может также заражение бактерией Хеликобактер пилори, которая оказывает раздражающее действие на слизистую желудка и уменьшает ее естественные защитные функции. Отрицательное влияние оказывает грубая или концентрированная пища. Опасность представляет прием нестероидных противовоспалительных средств, которые способны значительно увеличивать концентрацию соляной кислоты. Гормональный сбой или нарушение обмена веществ также представляет опасность для слизистой ЖКТ. Кроме этого, предрасположенность к развитию гастрита передается по наследству. Все эти причины при сочетании провоцируют развитие болезни.
Вернуться к оглавлению
Проявления
Гиперсекреторный гастрит имеет такие характерные симптомы:
 У больных можно обнаружить на языке белый налет.
У больных можно обнаружить на языке белый налет.
- Боль и чувство тяжести в области желудка. Чаще всего это тянущая и ноющая болезненность, но иногда возникают режущие и приступообразные боли, связанные с повышенной кислотообразующей функцией. Преимущественно возникает голодная или ночная боль, что связано с раздражением слизистой пустого желудка.
- Изжога и отрыжка кислым содержимым. При гастрите с гиперсекрецией она наиболее ярко выражена и часто носит постоянный характер. Связана с рефлюксом или забросом желудочного содержимого в пищевод. Может значительно усиливаться в ночное время.
- Тошнота и последующая рвота. Вызваны интоксикацией и нарушением моторики желудка. В связи с этим развивается застой пищи, а рвотный рефлекс обеспечивает ее эвакуацию.
- Язык с белым налетом. Это является признаком интоксикации и нарушения нормального процесса пищеварения.
- Метеоризм. Повышенное газообразование связано с процессами гниения, что усиливаются при нарушении нормального пищеварения.
- Нарушение аппетита. Чаще больные жалуются на отвращение от еды, но иногда может появляться чрезмерный аппетит.
Вернуться к оглавлению
Диагностические мероприятия
Заподозрить, что у больного гиперсекреция соляной кислоты в желудке можно по наличию у него характерных симптомов. Кроме этого, необходимо провести фиброгастродуоденоскопию, с помощью которой можно визуализировать состояние слизистой оболочки и дефекты на ней. Рекомендуется провести диагностику кислотности желудка. Для этого на некоторое время перед едой в него вводится специальный зонд. Досконально обнаружить состояние органа и его аномалии строения поможет проведение магнитно-резонансной томографии.
Вернуться к оглавлению
Лечение патологии
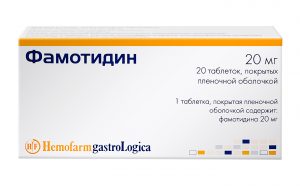 Фамотидин эффективно снижает выработку соляной кислоты и защищает внутреннюю оболочку органа от ее воздействия.
Фамотидин эффективно снижает выработку соляной кислоты и защищает внутреннюю оболочку органа от ее воздействия.
Терапия гастрита с повышенной кислотностью желудочного сока должна быть направлена на устранение чрезмерной секреции, как основного раздражающего фактора для слизистой. Это достигается за счет приема антацидных препаратов «Альмагель», «Фосфалюгель» или «Ренни». Также используют ингибиторы протонной помпы, которые уменьшают количество выделяемого желудочного сока. Широко применяют «Омез» и «Омепразол». Эффективными будут блокаторы Н-холинорецепроров, которые устранять агрессивное действие на слизистую оболочку. К ним относят «Ранитидин» или «Фамотидин». При выявлении в пациента бактерии Хеликобактер пилори назначается прием антибиотиков.
Лечение хронического гастрита с повышенной или сохраненной секрецией невозможно без соблюдения диеты и режима питания. Пациентам рекомендуется питаться дробно, разбивая приемы пищи на множество небольших порций. Это поможет не нагружать желудок и избежать развития чувства голода, ведь именно он провоцирует повышение кислотности желудка. Преимущество необходимо отдавать жидкой вареной пищи, а также приготовленной на пару. Полезными будут молоко и кисломолочные продукты. Запрещается жареная, жирная и острая еда, а также пища, способная оказать механическое травмирование слизистой.
Вернуться к оглавлению
Возможное осложнение
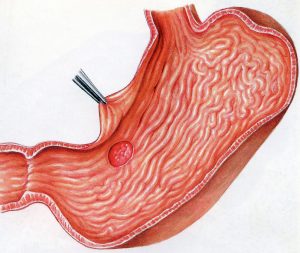 Если заболевание и дальше развивается, то на его фоне может появиться язвенный дефект слизистой органа.
Если заболевание и дальше развивается, то на его фоне может появиться язвенный дефект слизистой органа.
При длительном и прогрессирующем течении гастрита существует риск образования язвенной болезни. Она развивается в результате эрозии и образования дефекта слизистой оболочки. Иногда может протекать бессимптомно, приводя к развитию серьезных последствий. Наиболее опасным осложнением является перфорация или прободение язвы. При этом содержимое желудка выходит в брюшную полость, вызывая воспаление брюшины с последующим перитонитом. При несвоевременном и недостаточном оказании медицинской помощи эта патология может привести к смерти больного. Длительное и незначительное кровотечение с дефекта слизистой — это еще одно осложнение хронического гастрита с повышенной секреторной активностью. Оно может протекать в незначительном количестве на протяжении длительного времени, вызывая анемию, но иногда встречается массивная кровопотеря, что приводит к гиповолемическому шоку.
Гастрит с высокой секрецией со временем перетекает в гипосекреторный.
Вернуться к оглавлению
Как предупредить?
Профилактика развития гастрита с повышенной секрецией заключается в правильном питании и избавлении от вредных привычек, особенно это касается курения и приема огромного количества спиртных напитков. Важно соблюдение режима дня и употребление пищи дробно и небольшими порциями, что позволит избежать чувства голода и переедания.

Хронический гастрит – воспаление слизистой оболочки желудка, возникающее под воздействием бактериальных, химических, термических и механических факторов. Следствием гастрита является нарушение процесса пищеварения (снижение аппетита, изжога, отрыжка, тошнота, чувство тяжести и тупая боль в области желудка после приема пищи), ухудшение общего состояния, быстрая утомляемость, чувство усталости. Нередки случаи дальнейшего развития и перехода болезни из острой в хроническую стадию, возникновение язвы желудка.
Общие сведения
Хронический гастрит – воспаление, носящее продолжительный, рецидивирующий характер. Результатом длительного течения воспалительного процесса становится дегенерация слизистой, патологические изменения ее структуры, атрофия клеточных элементов. Железы в подслизистой перестают функционировать и замещаются интерстициальной тканью. Если в начале заболевания снижение секреции и перистальтической активности желудка мало выражено, то на поздних стадиях хронического гастрита эти симптомы усиливаются.

Хронический гастрит
Этиология и патогенез
 Современная теория развития самого распространенного хронического гастрита типа В (антральный бактериальный гастрит) указывает в качестве причины его возникновения бактерию Helicobacter pylori, населяющую желудок и двенадцатиперстную кишку человека. Хеликобактериями поражено более восьмидесяти процентов взрослых людей в мире. Инфицированность в развивающихся странах несколько выше, чем в развитых. Чаще всего эта форма гастрита встречается у жителей Латинской Америки и Азии. Заболеваемость хроническим гастритом этого типа не зависит от пола, риск развития увеличивается с возрастом.
Современная теория развития самого распространенного хронического гастрита типа В (антральный бактериальный гастрит) указывает в качестве причины его возникновения бактерию Helicobacter pylori, населяющую желудок и двенадцатиперстную кишку человека. Хеликобактериями поражено более восьмидесяти процентов взрослых людей в мире. Инфицированность в развивающихся странах несколько выше, чем в развитых. Чаще всего эта форма гастрита встречается у жителей Латинской Америки и Азии. Заболеваемость хроническим гастритом этого типа не зависит от пола, риск развития увеличивается с возрастом.
В клинической практике выделяют факторы риска развития хронического гастрита: внешние и внутренние.
Внешние факторы:
- нарушение характера питания (нерегулярные приемы пищи, недоброкачественная еда, недостаточное пережевывание, перекусы на ходу), вредные пищевые привычки (употребление большого количества острой, жареной, кислой, копченой пищи), употребление очень горячих или очень холодных продуктов;
- недостаточность жевательной функции (стоматологические заболевания, нехватка зубов, снижение подвижности височно-нижнечелюстного сустава);
- регулярное употребление алкогольных напитков (алкоголь способствует усиленной секреции желудочного сока, а высокая концентрация этанола непосредственно влияет на стенку желудка, вызывая раздражение слизистой);
- продолжительный стаж курения, особенно регулярное курение на голодный желудок, способствует сначала гиперацидозу, а позднее снижению секреции желез слизистой и ухудшению ее защитных свойств (помимо этого, никотин повышает тонус сосудов, спазмируя мелкие капилляры, что ухудшает кровообращение в тканях, в том числе и в стенке желудка);
- ятрогенный хронический гастрит вызывается продолжительным употреблением лекарственных средств, наиболее распространен гастрит, вызванный препаратами группы нестероидных противовоспалительных средств;
- профессиональный фактор (вредное производство): наиболее часто гастрит развивается при работе в условиях высокой запыленности, присутствия в воздухе взвеси вредных веществ.
Внутренние факторы:
- хронические воспаления полости рта, верхних дыхательных путей, легких;
- эндокринные нарушения (гипер- и гипотиреоз, сахарный диабет, расстройство синтеза кортикостероидов);
- нарушения обмена веществ (подагра, инсулинрезистентность, ферментативные недостаточности разного рода);
- нарушения дыхания и кровообращения, ведущие к тканевой гипоксии (легочная и сердечно-сосудистая недостаточность);
- недостаточность выделительной системы, ведущая к высокому содержанию в крови азотистых соединений — продуктов катаболизма (при снижении выведения этих веществ почками, они начинают выделяться через стенки желудочно-кишечного тракта, повреждая слизистую оболочку);
- хронические панкреатиты, гепатиты, цирроз печени и другие заболевания пищеварительных органов способствуют патологическим изменениям в работе желудочных желез, изменённая среда повреждает слизистую и ведет к хроническому воспалению, а нарушения перистальтики кишечника могут вызвать рефлюкс-гастрит (воспаление слизистой в районе привратника, вызванное обратным забросом желчи из двенадцатиперстной кишки);
- аутоиммунные состояния: нарушения иммунитета, характеризующиеся выработкой антител к собственным тканям организма (мишенями для аутоантител становятся париетальные клетки слизистой, которые отвечают за синтез соляной кислоты, желудочных мукопротеинов, а также гастропротективной составляющей желудочной слизи – фактора Касла).
Классификация
Хронические гастриты классифицируются с точки зрения:
- анатомического расположения зоны воспаления (антральный или фундальный гастрит);
- происхождения (бактериальный, аутоиммунный, эндогенный, ятрогенный, рефлюкс-гастрит);
- гистологической картины (поверхностный, атрофический, гиперпластический);
- состояния секреторной функции (гипацидный – пониженная секреция, гиперацидный – повышенная секретность, с нормальной секреторной функцией).
Клиническая классификация:
- хронический гастрит типа А – первичный аутоимунный гастрит дна желудка (фундальный);
- гастрит типа В — антральный гастрит бактериального происхождения;
- тип С – рефлюкс-гастрит.
Существуют также специфические хронические гастриты, такие как радиационный, аллергический, лимфоцитарный, гранулематозный. По стадии хронического процесса гастрит может быть в фазе ремиссии или воспаления.
Симптомы
 Самые распространенные симптомы гастрита — это чувство тяжести, давления в эпигастрии после приема пищи, тошнота, изжога, может быть тупая ноющая боль. Нередко отмечаются неприятный привкус во рту, расстройство аппетита. При исследовании — умеренная болезненность передней брюшной стенки в области проекции желудка.
Самые распространенные симптомы гастрита — это чувство тяжести, давления в эпигастрии после приема пищи, тошнота, изжога, может быть тупая ноющая боль. Нередко отмечаются неприятный привкус во рту, расстройство аппетита. При исследовании — умеренная болезненность передней брюшной стенки в области проекции желудка.
На первых этапах секреторная функция желудка может сохраняться как в нормальных пределах, так и усиливаться или ослабляться. С течением заболевания секреция желез, как правило, снижается, кислотность желудочного сока уменьшается.
Гиперацидный хронический гастрит – это, обычно, поверхностное воспаление слизистой, без затрагивания желез и их атрофии. Характерен для лиц молодого возраста, чаще встречается у мужчин. При таком гастрите боль, нередко, выраженная, похожая на приступ язвенной болезни, часто больные жалуются на тяжесть в желудке после еды, изжогу и кислую отрыжку. Также отмечается повышенная выработка желудочного сока по ночам.
При гастрите аутоиммунной этиологии первоначально отмечают симптоматику макроцитарной анемии, связанной с недостаточностью витамина В12. В дальнейшем к гематологической симптоматике (слабость, тахикардия, шум в ушах, головокружение) присоединяются проявления со стороны желудочно-кишечного тракта (потеря аппетита, снижение веса, нарушения в работе кишечника, может отмечаться болезненность языка) и неврологические нарушения (слабость, потемнение в глазах, онемение в конечностях, лабильность психики).
Осложнения
Как правило, хронический гастрит со временем усугубляется язвенной болезнью (слизистая изъязвляется, возникает риск кровотечения, пенетрации стенки желудка).
Также очаг хронического воспаления может озлокачествляться, и результатом может быть рак желудка, либо опухоль лимфоидной ткани.
Диагностика
 Диагностика хронического гастрита включает в себя следующие этапы: сбор анамнеза и внешний осмотр, физикальное исследование, эндоскопическая диагностика (гастроскопия), лабораторные исследования крови и желудочного сока.
Диагностика хронического гастрита включает в себя следующие этапы: сбор анамнеза и внешний осмотр, физикальное исследование, эндоскопическая диагностика (гастроскопия), лабораторные исследования крови и желудочного сока.
При опросе уделяют внимание образу жизни пациента, пищевым привычкам, употреблению алкоголя и курению. Гастроэнтеролог выявляет жалобы, определяет характер динамики симптомов. При физикальном осмотре могут отмечаться бледность кожных покровов (особенно характерно для аутоиммунного гастрита с анемией), налет на языке, неприятный запах изо рта, при пальпации — болезненность брюшной стенки в эпигастрии. Эндоскопическая картина дает представление о локализации воспаления, его выраженности и глубине. Для уточнения диагноза и исключения малигнизации берут биопсию слизистой из различных отделов желудка.
При исследовании крови можно отметить признаки анемии, что может служить признаком аутоиммунного гастрита. В таком случае кровь исследуют на наличие аутоантител. Также значимым в диагностике хронического гастрита является уровень гастрина, пепсиногена (соотношение пепсиногена I и пепсиногена II) в крови, содержание витамина В12 в сыворотке. Определяют уровень кислотности желудочного сока (pH-метрия). Для установления инфицирования H.Pylori производят бактериологическое исследование, дыхательный тест, ПЦР-диагностику.
Лечение
 Лечение хронического гастрита включает в себя действие по нескольким направлениям: исправление образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Лечение хронического гастрита включает в себя действие по нескольким направлениям: исправление образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Больным, страдающим хроническим гастритом при повышенной кислотности рекомендована диета №1, а при гипоацидном гастрите – диета №2. Рекомендуется принимать пищу часто, понемногу, избегать в рационе раздражающих слизистую продуктов.
Лекарственные препараты для лечения гастрита.
- Препараты, снижающие секрецию соляной кислоты (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы). К блокаторам гистаминовых рецепторов относятся препараты группы фамотидина. Максимально эффективно блокируют секрецию желудочных желез ингибиторы протонной помпы (омепразол и препараты его группы), которые также обязательно применяются при эрадикационных мерах по отношению к H.Pylori.
- Антацидные препараты связывают соляную кислоту и снижают активность пепсина. К таким препаратам относятся: алюминия фосфат, комбинированный препарат, в состав которого входят гидроксид алюминия, гидроксид магния, сорбитол.
- Препараты-гастропротекторы. К ним относятся препараты висмута, обладающие обволакивающим и вяжущим свойствами, а также — препарат гидроксида алюминияв сочетании с октасульфитом сахарозы, использующийся в терапии эрозивного гастрита и обладающий помимо основного гастропротективного свойства, способностью к адсорбции, антацидным эффектом и противоязвенным действием.
- Для регуляции пищеварения в терапии хронического гастрита используются ферментные препараты, для снятия спазмов и нормализации перистальтики – спазмолитические средства.
- При инфицировании H.Pylori используются антибактериальные препараты для эрадикации: антибиотики широкого спектра, метронидазол, нитрофураны.
Физиотерапевтические методики уместны после стухания острых симптомов и в период ремиссии. К применяемым при хроническом гастрите методам относятся электрофорез, фонофорез, КВЧ, бальнеотерапия.
Особняком стоит терапия аутоиммунного гастрита. Поскольку при лечении этого вида хронического гастрита чаще всего стоит задача стимулировать, а не понижать секреторную деятельность слизистой, применяются вещества, повышающие кислотность желудочного сока: янтарная и лимонная кислота, витамин С и РР, сок подорожника. В диету включаются продукты, с богатым содержанием кислот (клюква, цитрусовые, кефир, квашеная капуста). Эти препараты и продукты, стимулирующие синтез соляной кислоты, назначают к употреблению натощак при пониженной секреции, но не при полной ахлоргидрии.
Для стимулирования процессов регенерации в слизистой желудка назначают средства для регуляции тканевого обмена (инозин, масло шиповника и облепихи, стероиды и анаболики). Так же, как и при хронических гастритах других типов, в терапии назначают ферментные препараты, гастропротекторы, для улучшения пищеварения применяют пробиотики (препараты и продукты, содержащие культуры лакто- и бифидобактерий). При аутоиммунном гастрите обязательно включают в терапию витамин В12, для лечения сопутствующей мегабластической анемии.
Диспансеризация и прогноз
Больные хроническим гастритом должны дважды в год проходить профилактическое обследование, для своевременного проведения мер к лечению и улучшению качества жизни. Пациенты, имеющие высокий риск озлокачествления (аутоиммунный, атрофический гастриты, метаплазии и дисплазии слизистой), должны регулярно проходить эндоскопическое исследование.
Хронический гастрит при должном диспансерном наблюдении и лечении не ведет к значительному ухудшению качества жизни и сокращению ее срока. Менее благоприятный прогноз, если отмечена атрофия слизистой. Возможную опасность для жизни могут представлять осложнения хронического гастрита.
Перспектива течения аутоиммунного гастрита определяется степенью пернициозной анемии. При выраженной анемии прогноз неблагоприятен, и возникает риск для жизни. Также при этой форме гастрита часто развивается дисплазия слизистой и формируются карциноиды.
Профилактика
Первичная профилактика хронического гастрита — это способствующий общему здоровью образ жизни. Правильное регулярное питание, отказ от курения и злоупотребления алкоголем, аккуратное применение лекарственных средств группы НПВП.
Меры вторичной профилактики — это эрадикация хеликобактерий и своевременная терапия для предотвращения развития осложнений.



