Холестаз желчного пузыря у ребенка

Холестаз у детей развивается по причине сбоя в процессах, которые обеспечивают полноценное отхождение желчи по каналам в 12-перстную кишку. Патологию у новорожденных диагностировать сложно, поскольку яркая клиника отсутствует.
Для выявления заболевания проводится комплексная диагностика, включающая в себя лабораторные анализы, ультразвуковое исследование печени, биопсию (назначают, если имеются подозрения на внутрипеченочную форму холестаза).
Рассмотрим маркеры холестаза, клинику в детском возрасте, методы диагностики и особенности лекарственной терапии.
Причины и формы холестаза у ребенка
Холестаз в педиатрической практике – не частое явление, сопровождающееся нарушением отхождения желчи в 12-перстную кишку. При сбое полноценного процесса развивается гипербилирубинемия. Точной распространенности болезни неизвестно, поскольку чаще всего холестаз выступает причиной основной патологии.
Все этиологические факторы, приводящие к застою желчи, классифицируются на две больше группы – внутрипеченочные и внепеченочные. Первая группа включает нарушения инфекционной, метаболической, генетической, аутоиммунной, токсической природы.
Инфекционные причины – это краснуха, цитомегаловирусная инфекция, вирус герпеса, гепатит разновидности B, сифилис.
Причины холестаза в детском возрасте:
- Аутоиммунная форма гепатита.
- Эндокринные расстройства.
- Генетические болезни.
- Токсическое поражение печени.
- Лекарственная терапия в течение долгого времени.
- ЖКБ.
- Первичная форма билиарного цирроза.
- Заболевания 12-перстной кишки.
- Рак поджелудочной железы.
Дополнить список причин можно атрезией желчевыводящих каналов – чаще всего диагностируют у недоношенных детей. Предположительно билиарная атрезия спровоцирована инфекционными патологиями у взрослой матери во время беременности.
Синдром холестаза у детей – это следствие нарушения экскреции прямой фракции билирубина, приводящее к высокому содержанию вещества в крови – гипербилирубинемии. В свою очередь это ведет к недостатку желчных кислот в системе кровообращения. Поскольку они несут ответственность за всасывание и перемещение липидов и жирорастворимых веществ, возникает их дефицит.
Классификация по формам
Врачи классифицируют на две большие группы – внутри- и внепеченочная (в зависимости от патогенеза патологии).
На фоне внепеченочной формы появляются нарушения в структуре и работе каналов, по которым осуществляется выведение желчи. Внутрипеченочный застой спровоцирован нарушением продуцирования компонентов желчи и транспорта в желчные каналы.
Медицинские специалисты классифицируют заболевание по степени тяжести. Так, в детском возрасте выделяют такие типы болезни:
- Внутриклеточный вид – поражаются печеночные клетки (гепатоциты).
- Внутриканальцевый тип – поражаются транспортные системные мембраны.
- Дуктулярный вид – нарушается структура эпителиальных слоев желчных каналов.
- Смешанный тип – присутствуют различные повреждения, нарушения.
У новорожденных детей холестаз разделяется на три формы. Парциальная форма – снижается количество вырабатываемой желчи; диссоциированная – замедляется транспорт отдельных компонентов желчи; тотальная форма – в 12-перстную кишку практически не поступает желчь.
По характеру течения заболевание бывает острое и хроническое; по клинике – безжелтушная и желтушная форма.
Возможные осложнения
Негативные последствия развиваются при хроническом течении патологии. У маленьких детей появляется печеночная остеодистрофия, ухудшается сумеречное зрение, кровоточивость, нарушение обмена меди, осложнения со стороны ССС.
При продолжительном течении некомпенсированного холестаза возможны осложнения:
- Циррозное поражение печени.
- Энцефалопатия печеночной формы.
- Печеночная недостаточность.
- Заражение крови.
- Формирование конкрементов в желчном пузыре, каналах.
При синдроме холестаза у детей прогноз благоприятный, если заболевание диагностировано до развития осложнений.
Признаки застоя желчи в детском возрасте
Желчь участвует в пищеварительном процессе. Также вещества, имеющиеся в составе печеночного секрета, обеспечивают обеззараживающее и дезинфицирующее действие, способствуют всасыванию полезных компонентов в организме.
Когда у малыша нарушен отток желчи, она скапливается в желчном пузыре, повышается вязкость жидкости. При этом желчь теряет антибактериальную функцию, что провоцирует развитие дисбактериоза в кишечнике.
Симптоматика у ребенка напрямую обусловлена разновидностью застоя – гипотоническая, гипертоническая и смешанная.
Симптоматика гипертонического холестаза у детей
Признаки появляются при увеличенной сократительной способности желчного пузыря и системы его каналов. В области проекции печени возникают выраженные болезненные ощущения тянущей или ноющей природы. Имеют свойства усиливаться после физической активности (например, бега).
Симптомы гипертонического холестаза:
- Тошнота, приступы рвоты (обычно периодически).
- Затяжной понос.
- Жжение в кишечнике (после употребления сладкого, волнения).
- Ухудшение либо потеря аппетита.
- На языке образование желтого налета.
- Снижение активности, слабость.
- Головная боль.
Симптомы могут сохраняться продолжительное время, по мере прогрессирования болезни – усиливаются. Чаще всего гипертоническую форму диагностируют в подростковом возрасте.
Клиника гипотонического и смешанного заболевания
У новорожденных детей диагностируют редко, поэтому всегда требуется дифференциальная диагностика, позволяющая поставить диагноз посредством исключения.
Характерные признаки:
- Боль, тяжесть или дискомфорт в области проекции печени.
- Нарушение работы пищеварительного тракта.
- Снижение веса.
- Потеря аппетита.
К наиболее распространенному симптому относят ухудшение аппетита. Родителям свойственно переживать за своего малыша, поэтому они его всеми силами стараются накормить, что не приносит пользы – появляются тошнота, рвота.
Зуд при холестазе, сухость кожи – симптомы холестаза у детей, проявляющиеся в 20% случаев. Их часто путают с аллергической реакцией, что усугубляет ситуацию. При воспалении печени клиника дополняется желтухой кожного покрова, слизистых оболочек и белков глаз.
Диагностика
В первую очередь назначают ОАК и биохимический скрининг, лабораторные исследования на паразитарные заболевания, ОАМ. ОАК показывает выраженную анемию в детском возрасте, нейтрофильный лейкоцитоз. При холестазе в крови повышается билирубин, возрастает концентрация холестерина.
Биохимические ферменты холестаза выше референтных показателей – АСТ, АЛС, ЩФ, анализ показывает цитолиз – разрушение гепатоцитов; исследование мочи выявляет желчные пигменты, уробилин. ИФА рекомендуется, когда имеются подозрения на аутоиммунные нарушения.
Дополнительно проводятся методы инструментальной диагностики, чтобы получить полную картину заболевания:
- УЗИ. Исследование выявляет гепатомегалию (увеличение печени в размере), расширение желчных каналов, наличие/отсутствие конкрементов в желчном пузыре.
- Холангиография рекомендуется, если были диагностированы надстенотические расширения каналов по УЗИ.
- ЭРХГ – проводится с помощью контрастного вещества, чаще всего при подозрении на первичную форму холангита.
- МРТ – замена ЭРХГ.
Дифференциальная диагностика внутри- и внепечного холестаза представлена в таблице:
| Критерии | Внепеченочная форма | Внутрипеченочная форма |
| Анамнез | Боль в эпигастральной области, подростковый возраст, хирургическое вмешательство на желчевыводящих путях | Общая слабость, снижение веса, продолжительное применение лекарственных препаратов |
| Осмотр ребенка | Напряженный живот, боль при пальпации, гепатомегалия | Признаки хронического поражения печени, увеличение органа в размере, пальпируемый желчный пузырь |
| Лабораторные исследования | Высокая концентрация ЩФ и билирубина | Повышение ЩФ без возрастания билирубина, активность печеночных трансаминаз |
Консервативное и оперативное лечение
Основной целью будет являться воздействие на этиологический фактор. Так, при лекарственном холестазе отменяют препараты, назначают средства, которые поддерживают печень – гепатопротекторы. Дополнительно требуется применение витаминов, минералов, диета.
Проводится патогенетическая терапия. К наиболее эффективным препаратам, которые способны улучшить функциональность печени, относят Карсил и Гептрал. Чтобы уменьшить концентрацию токсичных желчных кислот, рекомендуется применение урсодезоксихолевой кислоты – обладает желчегонным воздействием, стимулирует формирование и отхождение печеночного секрета; по отзывам, хорошо переносится детьми.
Чтобы купировать кожный зуд, применяют антигистаминные препараты. Для восполнения дефицита минералов и витаминов назначают витамины A, E, при признаках остеопороза – витамин D3 (комбинируют с препаратами кальция). На фоне геморрагических проявлений у ребенка требуется использование витамина K, при болях в костях – глюконат кальция.
Терапевтическая схема согласно протоколу в зависимости от формы заболевания:
- При гипертонической форме назначают холеретики, спазмолитики, ферментные лекарства, средства седативного эффекта, антигистаминные таблетки/инъекции.
- При гипотонической форме обязательно применение холекинетиков, холеретиков, прокинетиков, ферментных препаратов.
Если медикаментозное лечение не дает нужного результата, то проводится оперативное вмешательство с целью восстановления желчевыделения. Техники – вскрытие желчного пузыря традиционным способом, холецистэктомия, дренирование билиарного тракта.
Прогноз и профилактика
Прогноз напрямую обусловлен своевременностью проведения консервативного/хирургического лечения. Так, если у новорожденного ребенка атрезия желчевыводящих путей, оперативное вмешательство не проведено вовремя, быстро развивается печеночно-клеточная недостаточность, которая переходит в цирроз с нарастающей портальной гипертензией уже в первые месяцы жизни малыша.
При такой картине прогноз неблагоприятный, летальный исход наступает в течение 10-12 месяцев. При инфекционной либо метаболической причине застоя желчи прогноз благоприятный (в 80% случаев) и отрицательный, если болезнь быстро прогрессирует. Аутоиммунные нарушения имеют неутешительный прогноз, чаще всего заканчиваются смертью ребенка.
Холестазом называют патологическое состояние организма, при котором наблюдается нарушение образования, выделения и поступления желчи в 12-ти перстную кишку, то есть происходит застой желчи.
Заболевание может протекать в острой или хронической форме. У детей встречается относительно редко.
Причины
Основными причинами развития заболевания являются:
- врожденные нарушения обменных процессов в организме;
- бесконтрольный длительный прием некоторых лекарственных средств;
- наследственная предрасположенность;
- новообразования в поджелудочной железе;
- некоторые вирусные патологии;
- склерозирующий холангит (это заболевание, при котором воспаляются стенки желчных протоков, что приводит к застою желчи);
- сердечная недостаточность (приводит к нарушению кровообращения в печени и развитию застойных явлений);
- гельминтозы (встречаются у детей довольно часто, при отсутствии своевременного лечения нарушают работу органов пищеварения и могут стать причиной развития застоя желчи).
Это интересно!
УЗИ внутренних органов=»»>
В первые месяцы жизни малыша нужно учесть много факторов, которые влияют на его развитие. Поэтому очень важно пройти УЗИ, которое даст объективную картину состояния здоровья ребенка.
Симптомы
Основными клиническими признаками заболевания являются:
- Болевые ощущения справа, в верхней или средней части живота, которые обычно возникают после приема пищи. Боль рецидивирующая, то есть она периодически уходит, а затем снова возвращается.
- Увеличение печени.
- Кожный зуд.
- Желтушность слизистых оболочек.
- Темный цвет мочи, обесцвеченный стул.
- Тошнота, рвота. Появляются при острой форме заболевания. Такое состояние требует неотложной медицинской помощи.
Диагностика
Диагноз ставится комплексно, на основе данных анамнеза, клинической картины заболевания. Для подтверждения диагноза проводят следующие исследования:
- анализ крови (общий) – показывает наличие лейкоцитоза;
- биохимические тесты (определяют уровень ферментов, холестерина, желчных кислот, липопротеидов, фосфолипидов, билирубина);
- УЗИ брюшной полости ребенку – оценивают размеры и общее состояние желчного пузыря, наличие или отсутствие конкрементов;
- биопсия печени – проводят при наличии осложнений на печень.
Лечение застоя желчи у ребенка
Схему терапии назначает лечащий врач, исходя из текущего состояния ребенка, клинической картины, степени тяжести холестаза.
Обычно для лечения этого заболевания назначают следующие группы медикаментов:
- триглицериды – для уменьшения стеатореи и восстановления нормального всасывания жира;
- витамины групп А, D, К, Е – вводятся через зонд или инъекционно, необходимы для поддержания нормальной работы организма;
- препарат Холестирамин (его применение противопоказано при непроходимости желчевыводящих путей);
- фенобарбитал – уменьшает кожный зуд, увеличивает выработку солей желчных кислот и их выведение с калом.
Схема лечения может быть скорректирована в каждом конкретном случае в зависимости от реакции организма на проводимую терапию.
Внутрипеченочная форма холестаза лечится только оперативным путем.
Здоровья Вам и Вашим детям!

К какому врачу обратиться?
К Вашим услугам консультации и лечение опытными педиатрами.
Как правило, у детей чаще всего речь идет о развитии именно внутрипеченочного холестаза, реже — внепеченочного. В преобладающем большинстве случаев причинами развития внепеченочного холестаза являются врожденные пороки развития желчных путей: атрезия или стеноз общего желчного протока. Случаи, когда есть препятствие изнутри оттоку желчи (закрытие просвета желчными камнями), в детской практике — достаточно редкое явление.
Причины
Причинами умеренного холестаза у детей, как более распространенной формы в детской практике, являются:
- врожденные метаболические дефекты некоторых ферментов, которые участвуют в биосинтезе и конъюгации желчных кислот;
- нарушения канальцевой секреции (прогрессирующий семейный холестаз);
- метаболические заболевания, которые могут протекать с вовлечением или без вовлечения билиарного тракта (дефекты окисления жирных кислот);
- Синдром Алажиля – редкое генетическое заболевание, которое является наиболее частой причиной неонатального холестаза;
- склерозирующий холангит, который проявляется сужением стенок желчных протоков в результате воспалительных изменений в них;
- вирусные агенты: вирусные гепатиты А, В, С, D, E, F, вирус Эпштейн-Барра;
- неконтролируемое назначение таких препаратов, как «Эритромицин», «Ампициллин», «Фуразолидон», «Фурадонин»;
- глистные инвазии, которые достаточно распространены у детей.
Как определить болезнь?
Большинство родителей интересует вопрос о том, по каким симптомам и признакам можно определить наличие болезни. Медики говорят, что симптомы холестаза у детей могут быть разными, так как многое зависит от возраста ребенка, индивидуальных особенностей детского организма, а также от формы этого серьезного заболевания.
Симптомы
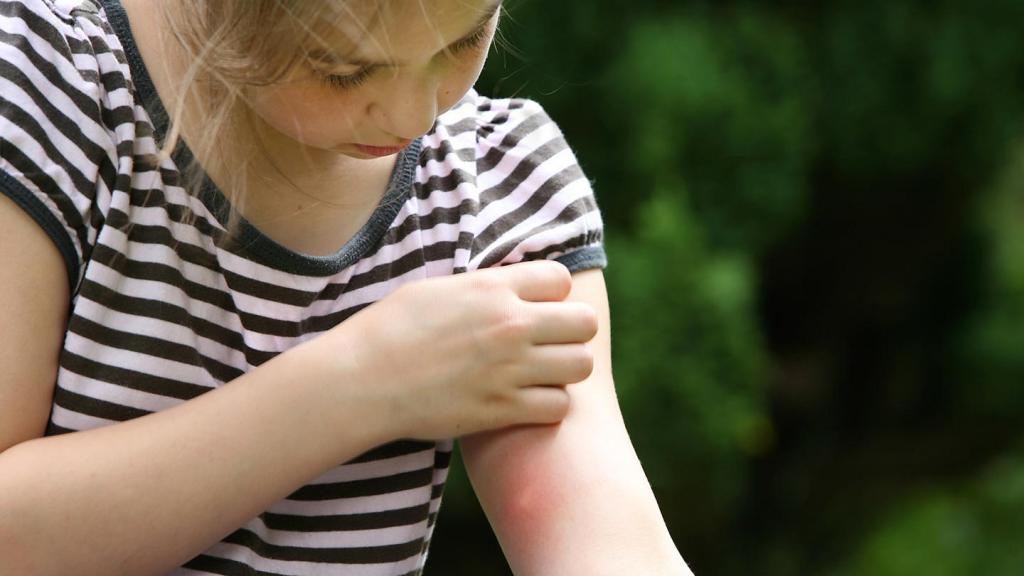
Одним из самых первых внешних признаков, которые можно выявить сразу же, является сильный и постоянный кожный зуд, сопровождающийся сыпью, правда, чаще всего наблюдается этот симптом у подростков, гораздо реже встречается он у детей младшего возраста. Родителям следует сразу же обратиться к местному педиатру, если у ребенка появился зуд, а также сыпь и шелушения на коже в области ягодиц и живота. Некоторые пациенты жалуются на сильный зуд и появление сыпи на ногах, а также руках. Распространенным признаком холестаза у совсем маленьких детей является желтуха, а определить ее можно по равномерному желтоватому оттенку кожи всего тела, а также лица. Кроме того, желтоватый оттенок приобретают слизистые оболочки и белки глаз.

При холестазе у детей любого возраста могут наблюдаться и такие симптомы, как рвота и сильная внезапная тошнота, причем на такие признаки родителям следует обратить внимание в первую очередь, так как возникает вероятность того, что заболевание перешло в острую форму, требующую быстрого и профессионального лечения. Кал у детей, страдающих холестазом, становится очень светлым, а моча приобретает темный оттенок. Все эти проявления холестаза могут сопровождаться повышенной температурой, свидетельствующей, что заболевание прогрессирует, а состояние ребенка ухудшается.
Диагностика
Диагностика холестаза у детей должна быть начата как можно раньше, чтобы избежать осложнений (холестатический цирроз печени). Требования к диагностике – это комплексный подход и быстрое получение результатов исследований для раннего начала терапии.
Что же включает в себя эта процедура?
В первую очередь это сбор анамнеза. Нужно обратить внимание на то, есть ли в семье подобные случаи заболевания, врожденные пороки развития, наследственные заболевания.
Следующий этап диагностики – это лабораторные исследования:
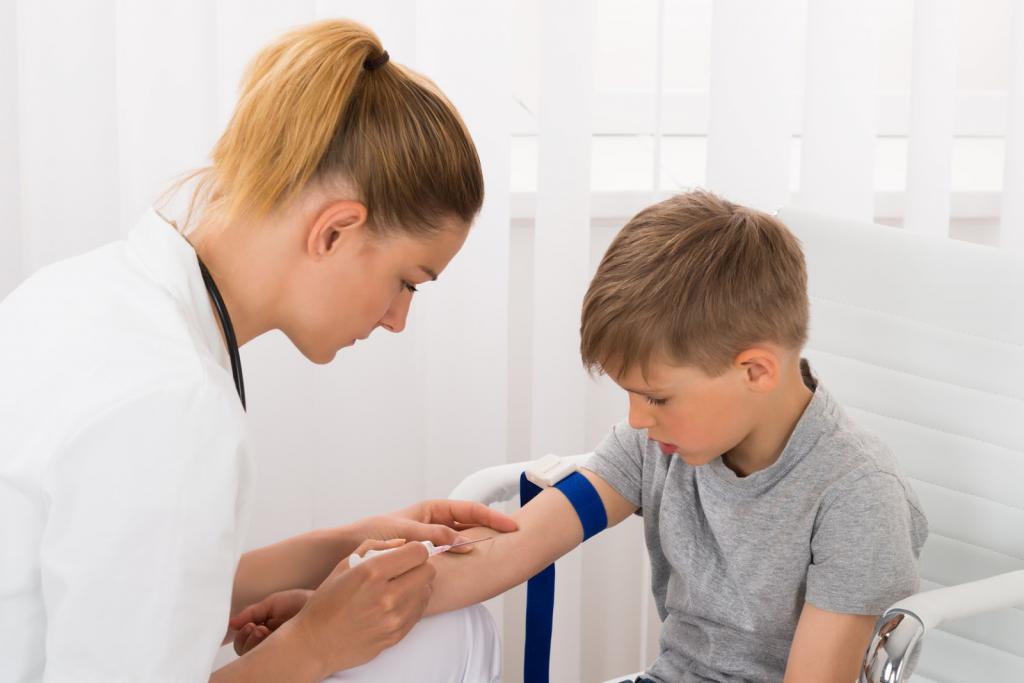
- клинический анализ крови;
- биохимический анализ крови (общий белок и его фракции);
- общий билирубин и его фракции, ферменты цитолиза – АЛТ, АСТ;
- тимоловая проба, которая отражает белковосинтетическую функцию печени;
- коагулограмма (протромбиновый индекс, фибриноген);
- маркеры холестаза в крови (в динамике с интервалом в 2-3 недели): гамма-глутаминтрансфераза (ГГТ), холестерин, щелочная фосфатаза, желчные кислоты.

Ну и, конечно, окончательно подтвердить диагноз позволят дополнительные инструментальные методы диагностики (визуализации гепатобилиарной системы ребенка), такие как:
- УЗИ печени и желчного пузыря;
- ретроградная холецистохолангиография (РХПГ);
- магниторезонансная томография (МРТ);
- биопсия печени (морфологическое исследование ткани печени имеет высокую доказательную базу): определение степени выраженности застоя желчи в протоках.
Лечение
Синдром холестаза у детей – это застой желчи в протоках желчного пузыря, который приводит к развитию тяжелой интоксикации организма, образованию камней, аллергических реакций, отравлению печени. Диагностика и лечение этого вида болезни проводится в условиях стационара. Врач отделения гастроэнтерологии и пульмонологии, опираясь на результаты биохимического и общего анализа крови, а также данных УЗИ-диагностики, назначает комплексное лечение заболевания.
В рамках терапевтического подхода могут быть использованы:
- назначение диеты;
- лекарственные вещества желчегонные и для лечения печени;
- антибиотики при повышении температуры тела.
- антигистаминные препараты;
- препараты для стабилизации пищеварительной функции;
- пробиотики, пребиотики;
- витаминный комплекс и фолиевая кислота;
- сорбенты;
- в редких случаях проводится операция по устранению порока развития.
Диетотерапия
Главной рекомендацией специалиста по питанию является отказ от жирной пищи, а также полное исключение: сладостей, продуктов, относящихся к классу высокоаллергенных (красная рыба, икра, грибы, свинина, телятина, курица, помидор, красные фрукты и ягоды, дыня, арбуз, какао, белый сахар, растительное масло, орехи, щавель).

В любых количествах можно есть:
- зелень – укроп, петрушку, зеленый лук и репчатый лук (если они не вызывают изжоги);
- зеленые овощи и фрукты – грушу, яблоко, кабачок, цветную капусту, сельдерей и так далее;
- желтые и оранжевые фрукты – морковь, тыкву, яблоки, бананы, перец болгарский;
- соки свежевыжатые, разбавленные с водой в соотношении 2:1, консервированные категорически запрещены;
- компот из сухофруктов, сбор лучше подбирать самостоятельно, использовать белый изюм, зеленое яблоко свежее, чернослив без сторонних добавок, курагу отборную.
- рыбу белую нежирную – минтай, хек;
- мясо – говядину вырезку, обязательно в отварном виде, бульон не используется (в процессе варки воду в кастрюле нужно менять не менее 3 раз, вместо курицы можно использовать филе индейки, варить по тому же принципу, что и говядину, бульон сливать полностью);
- суп овощной;
- масло оливковое;
- яйцо перепелиное – желток;
- подсластитель – сироп из тростникового сахара (можно сварить самостоятельно);
- соль только в растворе;
- молочные продукты по рекомендации врача.
Медикаментозная терапия
Лечение холестаза у детей специализированными препаратами назначается только в случае свободного открытого желчного протока. Если имеется загиб или малая аномалия тела желчного пузыря, то проводится хирургическая операция в режиме экстренного сопровождения. Какие препараты чаще всего используют в лечении холестаза у ребенка 5 лет и выше для нормализации общего состояния?
- «Панкреатин» либо «Креон». Относятся к группе ферментосодержащих средств, которые помогают нормализовать процессы пищеварения и усвоения полезных микроэлементов из пищи.
- Антибиотики. Если начался локальный воспалительный процесс, назначают антибиотики широкого спектра действия. Но поскольку такие случаи крайне редки, в применении сильнодействующих средств нет необходимости.
- «Полисорб», «Энтеросгель», «Лакта-Фильтрум». Сорбенты выводят из крови токсины, которые подавляют рост иммунных клеток для включения естественных механизмов выздоровления.
- Антигистаминные препараты (таблетки и капли против аллергии). Самым частым явлением при холестазе является кожных зуд и местная аллергическая реакция, при этом вид пищи совершенно не имеет значения. Она возникает как ответная реакция иммунной системы на раздражитель – желчь.
- Пробиотики, пребиотики. Возникновение проблем с желудочно-кишечным трактом, нарушение процесса дефекации – одно из побочных явлений холестаза. Поэтому для защиты кишечника от появления язв, полипов, разрывов слизистой оболочки и развития микробных поражений назначаются пробиотики. Полезные лактобактерии успокаивают и защищают стенки кишечника, желудка, восстанавливая естественную перистальтику, систему забора полезных микроэлементов и их расщепление.
- «Урсосан», «Урсофальк». Препараты для лечения печени назначают в случае ее увеличения (отравления вредными веществами). В течение 1 месяца с момента выписки пациент обязан принимать специальные средства с целью комплексного лечения и профилактики развития хронического состояния. После того как курс пройден, назначают повторные исследования крови на биохимию и УЗИ. Это помогает убедиться в том, что опасность миновала и общее состояние организма находится в пределах нормы.
- Витаминные комплексы и фолиевая кислота. Назначаются в реабилитационных целях и для профилактики развития других состояний, связанных с нарушением обменных функций, гиповитаминоза, анемии и так далее.
Последствия
Последствий холестаза для ребенка есть немало. Например, пониженная плотность костных тканей, так называемый остеопороз. При болезни понижается уровень различных витаминов в крови:
- недостаток витамина К способствует появлению кровотечений, витамина А – снижению зрения, гемералопии;
- камни в желчном пузыре, которые провоцируют появление холангита;
- печень теряет свои свойства и появляется риск возникновения почечной недостаточности;
- ткани печени могут заменяться соединительной тканью – это цирроз печени.
Профилактика заболевания
Для снижения риска заболевания рекомендуется:
- выводить детей на длительные прогулки на свежем воздухе;
- тщательно следить за питанием, а именно не переедать и исключать вредную пищу (фастфуды, вредные напитки, большое количество сладкого, соленого, жареного);
- заниматься физическими упражнениями (есть даже специальные упражнения при застое желчи).
Самое главное и важное – предотвратить появление болезни, а в случае чего своевременно ее диагностировать. Нужно быть очень внимательным к своему ребенку, ведь не всегда симптомы ярко выражены. Если что-то вызывает подозрения – незамедлительно обратитесь к врачу, не занимайтесь самолечением. Самое важное, что можно сделать для ребенка – это соблюдать простые правила для профилактики заболевания.


