Холедох в желчном пузыре что это такое

Многие больные узнают, что такое холедох в желчном пузыре, после диагностического обследования на основе болей в правом подреберье. Дело в том, что распространенный симптом может быть признаком патологии желчевыводящих путей. Основной локализацией изменений является общий желчный проток, который называется холедохом. Его поражение чревато развитием воспаления и застоем желчи, а также осложнениями, которые вызывают опасение за здоровье и жизнь больного.
Физиология и строение общего желчного протока
Желчевыведение – сложный процесс, который осуществляется гепатобилиарным трактом. В его состав входят желчный пузырь и протоки. Желчевыводящие пути берут начало на поверхности гепатоцитов (печеночных клеток) в виде тончайших бороздок – желчных капилляров. В них скапливается желчь и продвигается по внутрипеченочным путям. Их в печени 2 – правый и левый. Соединяясь, они образуют общий печеночный проток.
Желчевыводящий путь, который отходит от желчного пузыря, называется пузырным. Он сливается с печеночным и образует основной желчный проток. Это так называемый холедох, в котором выделяют 4 отдела:
- супрадуоденальный – участок, расположенный над двенадцатиперстной кишкой;
- ретродуоденальный – проходит позади верхней части кишки;
- панкреатический – находится в области поджелудочной железы;
- интрамуральный – место вхождения в тонкий кишечник.
Дополнительно выделяют экстрамуральную часть, так называют верхнюю границу основного желчного протока, в месте объединения печеночного и пузырного протока. Стенка состоит из мышечных волокон, которые на выходе из поджелудочно-печеночной капсулы образуют сфинктер Одди. В глубоких слоях стенки терминального отдела залегают железы. Они вырабатывают слизь, которая у некоторых больных провоцирует появление полипов и аденом.
Информация об анатомии интрамурального отдела различная. В большинстве случаев холедох соединяется с панкреатическим протоком, образуя V-образную ампулу, которая открывается в дуоденальное пространство складкой из слизистой ткани (фатеровым сосочком). В 30 % случаев главный желчный и панкреатический протоки открываются в 12-перстную кишку по отдельности.
Физиологическая роль основного желчного протока заключается в обеспечении транспортировки желчи из печени и желчного пузыря в начальный отдел кишечника. В норме его длина составляет 6–8 см, диаметр – 3–6 мм.
Патологические изменения
По ряду причинных факторов в желчном протоке наблюдаются различные отклонения, связанные с изменением размеров диаметра, толщины стенки. Чаще всего встречается дилатация – это расширение холедоха, которое возникает одновременно со стенозом (сужением) отдела, расположенного ниже.
В протоке развиваются следующие патологические процессы:
- гипоплазия – врожденное недоразвитие основного протока;
- киста – мешковидное расширение в стенке канала;
- наличие конкрементов, причиной появления которых является желчнокаменная болезнь;
- стриктуры – уменьшение просвета протока, нарушающее отток жидкости;
- холангит – воспалительный процесс провоцирует холецистит, панкреатит.
Изменение размеров общего протока является приспособительной реакцией в ответ на нарушение работы билиарной системы. Если основной желчный путь расширен, значит, существует патология печени или желчного пузыря. Чтобы не допустить дальнейшей метаморфозы, проводят диагностику для определения причины изменений и их лечения.
Методы обследования
Диагностические мероприятия начинаются с проведения анализа мочи и крови. Увеличение числа лейкоцитов и повышенное значение СОЭ указывают на наличие воспаления.
Для объективной оценки состояния билиарной системы используют метод, который является «золотым стандартом» диагностики – ультразвуковое исследование. На УЗИ можно рассмотреть степень поражения желчных протоков, изменение их структуры и размеров.
Но мелкие камни и некоторые части протока могут не визуализироваться, необходимо обследовать пациента любыми дополнительными способами. Для этого чаще всего назначают:
- контрастную рентгенографию;
- дуоденоскопию с катетером;
- пункцию желчного протока под контролем УЗИ.
В совокупности методы дают возможность изучить труднодоступные места и выявить причину плохой проходимости протока.
Нормальные УЗИ характеристики у взрослых
Ультразвуковое сканирование является одним из самых информативных методов изучения состояния общего желчного протока. Его проводят одновременно с УЗИ желчного пузыря. Во время исследования основной проток визуализируется не полностью – это норма. При поперечном сканировании он определяется, как овальная гипоэхогенная структура.
Возрастные изменения приводят к уплотнению стенки протока, поэтому у пожилых людей степень эхогенности повышается. Удаление желчного пузыря никак не влияет на размеры желчевыводящих путей. Исключением является повреждение протоковой системы во время операции. В норме желчный проток имеет эластичную структуру без дополнительных образований.
Диаметр общего желчного путя в разных местах отличается, значит, измерения целесообразно проводить на нескольких участках:
- в области ворот печени – 4–6 мм;
- на уровне ретродуоденальной области холедох от 4 до 8 мм;
- на участке дистальной трети он сужается до 2–5 мм.
В научных статьях на профессиональных медицинских сайтах есть комментарии врачей о применении новой усовершенствованной методики – эндоскопической ультразвуковой диагностики. Это исследование протоковой системы с помощью эндоскопического зонда с датчиком УЗИ на конце. Он вводится через 12-перстную кишку и позволяет исследовать отделы, которые при традиционном способе не видны. Это изобретение ценно для проведения точной диагностики холедохолитиаза и опухолевого поражения в ретродуоденальной части канала.
Причины заболеваний холедоха
Изменениям общего желчного протока предшествуют патологические процессы билиарной системы, причиной которых является:
- нарушение правил и режима здорового питания;
- пристрастие к жирной, жареной пище;
- употребление алкоголя, курение;
- гиподинамичный образ жизни;
- бесконтрольное применение лекарственных средств.
Наличие данных факторов приводит к изменению состава желчи и образованию камней, появлению воспалительной реакции, которая распространяется на поверхность общего желчного протока. Иногда проблемы появляются в результате врожденных аномалий протоковой системы.
Постепенно размеры холедоха увеличиваются, возникает риск закупорки путей для вывода желчи. Серьезная ситуация возникает, если канал расширен, а болезнь протекает без симптомов. Состояние постепенно ухудшается и может привести к опасным осложнениям – панкреонекрозу и другим тяжелым заболеваниям органов брюшной полости.
Патологии и методы их лечения
По статистике, у 50 % больных, обратившихся за медицинской помощью, выявлены заболевания органов пищеварительной системы, из которых более половины – это патологические изменения желчевыводящей системы. Холедох взаимодействует с печенью и желчным пузырем, поэтому в него легко проникают камни или бактерии. Это приводит к поражению стенок и его вовлечению в общий патологический процесс.
К самым распространенным заболеваниям относятся:
- стриктура (стеноз) желчных протоков;
- холангит – воспалительная патология;
- холедохолитиаз – наличие камней в протоковой системе.
К нарушению функционирования могут привести травмы, наличие инородного тела в брюшной полости, гематома в области желчевыводящих протоков, рассечение холедоха в ходе оперативного вмешательства. Иногда в канале диагностируют опухолевые разрастания. Чаще всего это метастазы, рак холедоха практически не встречается.
Стриктуры желчных путей
Рубцовые разрастания, которые приводят к сужению (стриктуре) протока, в основном появляются после операции по удалению желчного пузыря. Но частота травм после лапароскопической холецистэктомии не превышает 1 %, поэтому это редкая причина. Чаще всего стриктуры появляются:
- после хронического воспаления желчного пузыря (холецистита) или поджелудочной железы (панкреатита);
- нередко уменьшение размеров холедоха вызывает склерозирующий холангит, описторхоз (глистная инвазия);
- опухолевидные разрастания доброкачественного и онкологического генеза.
Стриктуры затрудняют отток желчи, но это состояние может не проявляться годами. При критическом сужении больного беспокоит беспричинный зуд кожи, повышается температура тела. Со временем обнаруживаются признаки механической желтухи. Кожа становится желтой, кал светлым, а моча темного цвета.
Консервативными методами восстановить просвет не получится. Расширение протока требует хирургического лечения, которое проводится следующими способами:
- реконструкция путем классической операции;
- чрескожная пункция;
- ретроградное вмешательство.
Пациент должен обратиться к хирургу-гепатологу при первых подозрениях на сужение протоковой системы. Промедление чревато развитием опасных последствий. Длительная задержка желчи в печени приводит к повреждению гепатоцитов и развитию билиарного цирроза. При инфицировании застойного секрета развивается холангит. Острая форма воспаления может стать причиной абсцесса печени, заражения крови (сепсиса).
Холедохолитиаз
Причиной появления камней в желчевыводящих протоков может стать перемещение конкрементов вместе с желчью из пораженного желчного пузыря. У некоторых больных камни образуются в холедохе. Почему это происходит, объясняется литогенностью желчью, которая сохраняется даже после того, как был удален пузырь. Спровоцировать патологию могут стриктуры, кисты, полипы, глистные инвазии.
При холедохолитиазе в холедохе наблюдается повышение давления, в результате чего камень небольшого размера может мигрировать по протоку. Острые края конкремента раздражают стенки, вызывая воспаление, отек, а иногда – полную закупорку. В результате холедох расширен, эвакуация желчи затруднена. Это значит, что появляется среда, благоприятная для размножения бактерий.
Если камень в желчном протоке небольшого размера, он может свободно перемещаться в 12-перстную кишку и не вызывать неприятных ощущений. Наличие крупных конкрементов сопровождается следующими проявлениями:
- сначала появляется боль, которая локализуется в правом подреберье и распространяется на спину;
- болевой синдром носит тупой или ноющий характер, а при передвижении камня в область фатерова сосочка становится опоясывающим;
- спустя 12–24 часа присоединяется желтуха, а боль постепенно уменьшается;
- желтушность кожи и склер усиливается, затем ослабевает, такие «качели» являются характерным признаком холедохолитиаза;
- при длительной закупорке кал становится белым, а моча темной.
При подозрении на холедохолитиаз проводится ультразвуковая диагностика и чреспеченочная холангиография. С помощью этих методов подтверждается диагноз, выявляется количество, размеры и локализация конкрементов.
Лечение заключается в удалении камней. Сделать это можно в ходе хирургической операции – лапаротомии или лапароскопии. При большом размере твердых образований назначается холедохотомия. Это вскрытие желчного протока с последующим очищением от камней. При рецидивах заболевания проводят удаление желчного пузыря, после чего основной проток приходит в норму.
Лечебные манипуляции не принесут желаемого результата без соблюдения диеты и ограничения физической нагрузки. Пациентам рекомендуют исключить из рациона жирные, острые, жареные блюда, ограничить соль, кислые сорта фруктов, сырые овощи. Составлять ежедневное меню, придерживаясь списка продуктов, рекомендуемых диетой №5 по Певзнеру.
Холангит
Воспалительный процесс в холедохе появляется по следующим причинам:
- застой желчи;
- инфекции, вызванные стафилококками, энтерококками, кишечной палочкой;
- наличие опухолевых разрастаний, кист;
- в детском возрасте патологию может спровоцировать гельминтоз.
Острое воспаление сопровождается яркой клинической картиной. У пациента резко повышается температура до 40 градусов, появляется выраженная боль в области правого подреберья, по интенсивности схожая с печеночной коликой. Через время присоединяется желтуха, головные боли. Возможна тошнота, рвота, а также кожный зуд. Хроническая форма холангита характеризуется длительным течением с чередованием периодов ремиссий и обострений.
Пациенты с холангитом лечатся в условиях стационара. Терапия включает назначение лекарственных препаратов:
- антибиотики – для уничтожения инфекционного контрагента;
- антигельминтные – чтобы избавиться от паразитов;
- противовоспалительные – ликвидируют воспаление;
- спазмолитики – для расслабления стенок пузыря и протоков;
- гепатопротекторные средства – для восстановления клеток печени.
Если консервативные методы не дают положительных результатов, проводится оперативное лечение. В ходе хирургического вмешательства холедох расширяют, а камни удаляют. При затяжном течении выполняется полостная операция с удалением отмерших участков желчевыводящих путей.
Профилактика
Чтобы предотвратить расширение основного желчного протока, стоит придерживаться простых правил:
- вести здоровый и активный образ жизни;
- придерживаться диеты с низким содержанием жира;
- соблюдать режим дробного питания;
- проводить своевременное лечение желчнокаменной болезни, панкреатита, гельминтоза, холецистита.
В целях профилактики образования камней рекомендуется прием препаратов на основе урсодезоксихолевой кислоты, которые растворяют конкременты на начальной стадии их появления. Чтобы выявить патологические изменения холедоха, желательно 1 раз в год проводить УЗИ желчного пузыря. Ранняя диагностика поможет не допустить дальнейшего развития и увеличит шансы на полное выздоровление.
Треть вызовов скорой помощи в России связано с обострениями ЖКБ. Из них в 20% случаев патология вызвана нарушением проходимости и воспалением желчных протоков. Диагностика и лечение заболеваний желчевыводящих путей затруднена из-за особенностей анатомического строения, высокой угрозы травмирования. Обычно все вмешательства проводятся на самом крупном образовании – общем желчном протоке (ОЖП) или холедохе.
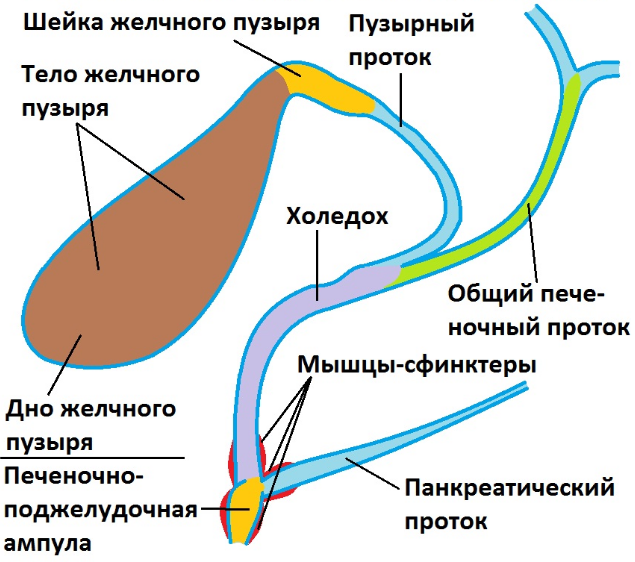
Особенности строения
Для объяснения, что такое холедох в желчном пузыре и остальных органах билиарной зоны, можно подобрать иллюстрацию, сравнив его с рекой, в которые впадают остальные желчевыводящие каналы. Секрет печени по правому и левому печеночному протоку попадает в общий печеночный проток, или гепатикохоледох длиной 3–5 см.
От места слияния общего печеночного пути и пузырного протока, который идет от желчного пузыря, начинается холедох. Его протяженность колеблется от 5 до 12 см. Толщина стенок – 1 мм. Наиболее важный показатель – это диаметр, который в норме составляет 5–7 мм. Расширение свидетельствует о нарушении проходимости или полной обструкции протока. Увеличение ширины холедоха является нормой после удаления желчного пузыря. Внутренний диаметр в этом случае равен 9–11 мм.
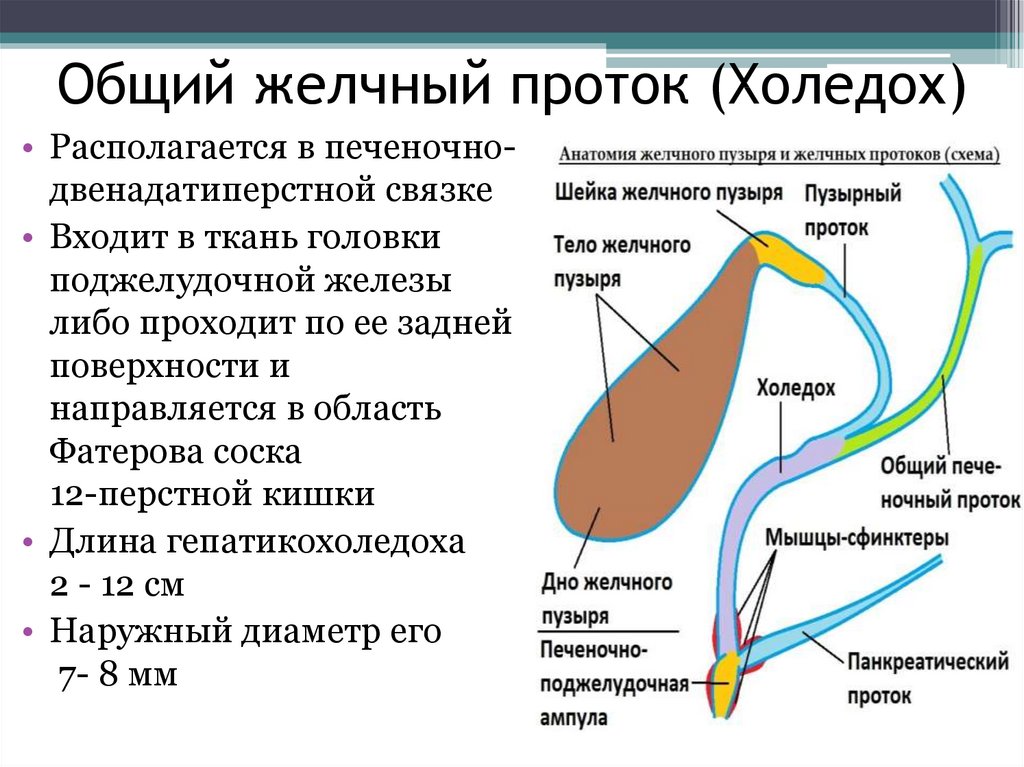
Условно выделяют несколько отделов холедоха:
- Супрадуоденальная часть расположена в брюшной полости, хорошо визуализируется. Длина отдела составляет 4–5 см. Именно в этом месте чаще всего проводятся хирургические манипуляции при лечении патологий желчного протока.
- Ретродуоденальная часть холедоха проходит за двенадцатиперстной кишкой и расположена глубоко в забрюшинной клетчатке.
- Панкреатический отдел занимает около 3 см. В этом месте проток проходит по задней стенке поджелудочной железы или погружен в нее. Второй вариант строения встречается в 90% случаев. При патологиях поджелудочной железы, которые сопровождаются увеличением ее объема, из-за сдавливания значительно уменьшается просвет протока.
- Дуоденальная часть длиной 1,5 см находится в стенке дуоденальной кишки. Тут холедох взаимодействует с протоком Вирсунга или панкреатическим. Здесь же находится сфинктер Одди, который регулирует поступление желчи в кишечник.
У 55% людей ОЖП и канал поджелудочной железы образуют печеночно-поджелудочную (фатерову) ампулу, которая открывается в двенадцатиперстную кишку через дуоденальный сосочек. Наблюдаются варианты анатомического строения этой зоны, которые входят в пределы нормы. В 33% случаев ампула отсутствует. У 3% людей протоки входят в кишечник с интервалом до 5 мм. У 8% – панкреатический путь входит в ОЖП на значительном расстоянии от его окончания.
Значение печеночно-поджелудочной ампулы велико. Камни холедоха могут повреждать или полностью перекрывать ход поджелудочной железы, вызывая острый панкреатит.
Движение желчи обеспечивается внутренним давлением, сокращением желчного пузыря и сфинктеров. Вопрос о перистальтике стенок холедоха остается открытым. Сфинктеры препятствуют обратному движению жидкости из дуоденальной кишки.
Патологии ОЖП
Расширение холедоха и утолщение его стенок – признаки заболевания, которые определяются с помощью УЗИ. Если внутренний диаметр увеличен, значит в просвете канала возникло препятствие:
- конкремент;
- стриктура, образованная после травмы, воспалительного процесса;
- образования: кисты, опухоли;
- паразиты;
- стеноз дуоденального сосочка, спазм сфинктера Одди.

Застой желчи расширяет холедох, изменяя его нормальные размеры. Это приводит к возникновению воспалительного процесса – холангита.
Холедох может быть расширен на 4 мм, когда удален желчный пузырь. ОЖП берет на себя часть функций исключенного органа, позволяет накапливать желчь, значит и сохранять нормальные процессы пищеварения.
Расширение желчного протока
К врожденным заболеваниям протока относят болезнь Кароли и кистозные образования. Первая патология характеризуется значительным расширением просвета протока в отдельной части, что приводит к застою желчи, образованию камней, холангиту. Основной причиной болезни Кароли считают наследственный фактор. Заболевание проявляется в виде тупых болей в правом подреберье, осложняется увеличением печени, циррозом. Болезнью Кароли чаще страдают мужчины (75%).
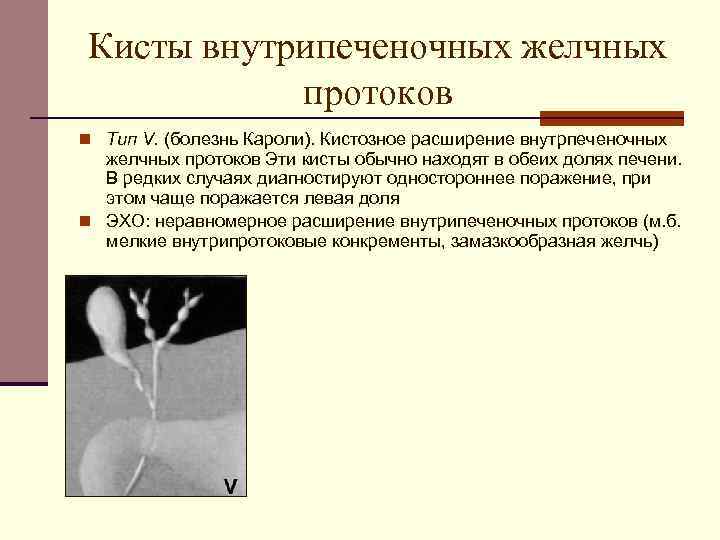
Киста холедоха
Расширение ОЖП с фиброзной тканью чаще встречается при определенном строении желчевыводящих путей: когда панкреатический проток впадает в холедох. Влияние ферментов поджелудочной железы приводит к перерождению эпителия, а значит и развитию кисты. Основные симптомы заболевания:
- желтуха;
- болевой синдром;
- объемное образование в животе.
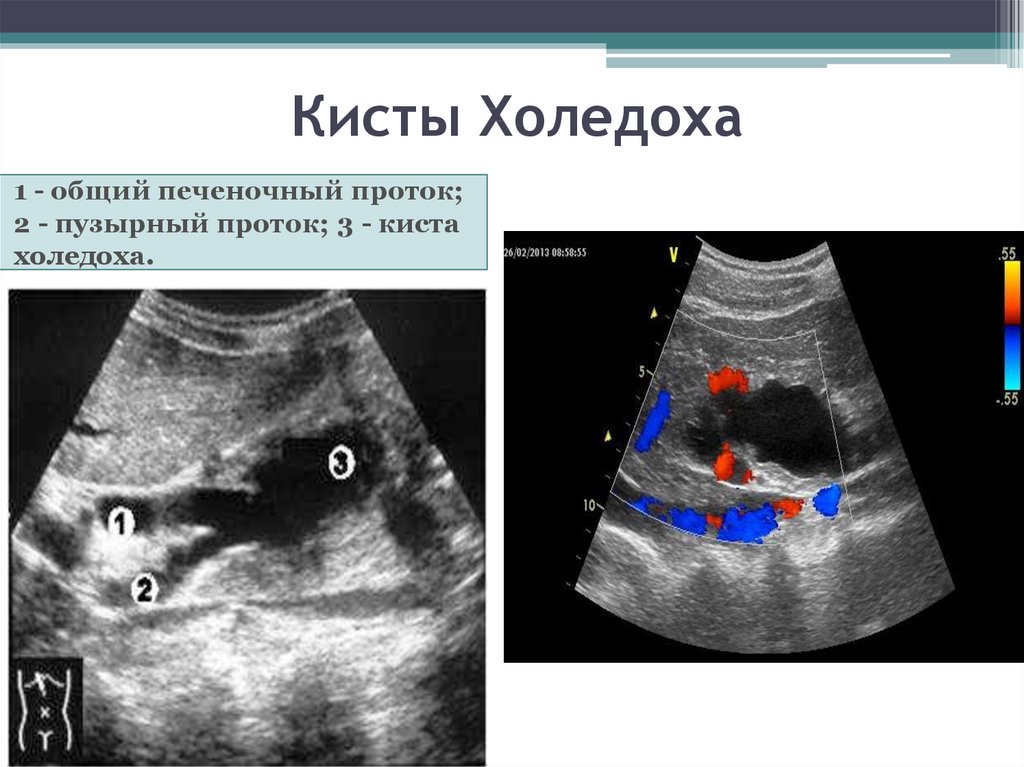
Кисты могут перерождаться в карциному, злокачественную опухоль. При проявлении клинических симптомов доброкачественное образование удаляют.
Желчнокаменная болезнь
В ОЖП образуются коричневые смешанные конкременты с содержанием холестерина, билирубина и примесью других минералов. Этот процесс называется холедохолитиазом. К причинам относят проникновение инфекции из двенадцатиперстной кишки, нарушение проходимости протока, застой желчи. Камни из желчного пузыря могут мигрировать и вызвать обструкцию ОЖП.

К рискам возникновения ЖКБ относят гормональные сбои, наследственный фактор, многократную беременность, инфекцию, преобладание в рационе пищи с высоким содержанием холестерина. Заслуженный врач России, доктор медицинских наук Н.В. Мерзликин в комментариях к статье «Методы лечения холедохолитиаза» отмечает, что у 20% больных ЖКБ начинают образовываться камни в желчном протоке.
В 10–20% случаев конкременты не проявляют себя клинически. На УЗИ будет видно увеличение размеров холедоха. К основным проявлениям заболевания, осложненного механической желтухой, относят:
- диспепсия;
- боль может быть постоянной, в виде приступов колики, иногда отсутствует;
- кожный зуд;
- кал имеет светлый цвет, моча темнеет и пенится;
- окрашивание кожи и склер глаз;
- умеренное снижение массы тела;
- умственное и физическое истощение, головные боли.
Приступ печеночной колики провоцируют погрешности в диете, тряская езда, тяжелые физические нагрузки, стрессовые ситуации.
При возникновении симптомов холедохолитиаза проводится хирургическое или медикаментозное лечение. Удаление 90% камней выполняют с помощью механической и ударно-волновой литотрипсии. Для восстановления проходимости ОЖП и сфинктера Одди устанавливают эндопротез.
В течение 5 лет проявляется рецидив ЖКБ у 40% людей. Альтернативой оперативного вмешательства является лекарственная терапия препаратами с желчными кислотами, которую рекомендуют для растворения холестериновых конкрементов небольшого размера.
Гемобилия
При возникновении кровотечения в печени или желчном пузыре появляется угроза нарушения проходимости ОЖП из-за скопления сгустков крови. Данное заболевание возникает как патологическое осложнение пункции печени, травм, варикозного расширения вен, деструктивного холецистита.
Пациент начинает жаловаться на тупую боль в правом боку, отдающую в спину. Гемобилия сопровождается увеличением печени. Диагноз подтверждается УЗИ, МРТ. Лабораторные анализы покажут наличие крови в кале.
Холангит
Воспаление ОЖП обычно вызвано повреждением эпителия конкрементами, проникновением инфекции. К характерным симптомам холангита относят желтуху, повышение температуры тела, сильный болевой синдром, спутанность сознания. Острая обтурационная форма болезни наиболее опасна. В этом случае необходима скорая медицинская помощь.
Лечение включает прием антибиотиков. Тяжелое состояние больного требует проведение декомпрессии желчных протоков любыми способами. Дренирование выполняется с помощью эндоскопа или чрескожной, чреспеченочной пункции. В первом случае летальность доходит до 10%, во втором – до 40%.

Хроническая форма холангита проявляется в виде повторяющихся приступов или вялотекущего воспаления со стертой симптоматикой. Активный инфекционный процесс может подняться далее по билиарному дереву.
Травмы общего желчного протока
Во время проведения холецистэктомии в 1 случае из 400 повреждается структура холедоха. Основные травмы:
- инфицирование;
- стриктуры;
- перфорации, свищи.
Лечение травм может быть хирургическим и эндоскопическим. В первом случае – это ушивание раны, операция по удалению стриктуры и создание анастомоза с двенадцатиперстной кишкой, пластика билиарного дерева.
Лечение может проводиться во время эндоскопии. В область сужения вводят специальный баллон, который раздувают до 8 мм на 5–20 минут. Процедура болезненная, из-за большого количества нервных окончаний в ОЖП, поэтому применяют разные виды обезболивания. Когда проток достаточно расширен, устанавливают съемный катетер сроком до одного года.
Заражение паразитами
Глистные инвазии нарушают проходимость ОЖП и работу всего билиарного тракта. Паразиты вырабатывают канцерогены и токсины, влияют на ДНК клеток слизистой. В отсутствии своевременного лечения развиваются злокачественные опухоли. Патология чаще встречается в странах Азии.
Методы исследования
Основными методами диагностики патологии холедоха является УЗИ и МРТ. В сложных случаях используют инвазивные способы обследования.
Точность ультразвукового исследования составляет 95%. У больных с непроходимостью желчевыводящих протоков удается выявить причину в 60% случаев. Стандартная компьютерная томография (КТ) позволяет отличить холестериновые камни от конкрементов, содержащих кальций.
Магнитно-резонансная томография дополняет результаты УЗИ без необходимости введения контрастного вещества или эндоскопа. Метод применяют у пациентов со сложным строением желчных протоков.
Рентгенография
При нарушении оттока желчи важно выявить морфологические и функциональные изменения желчных протоков. Для этой цели выполняют рентгенографию. Существует три основных способа:
- холеграфия;
- холангиография;
- холецистография, исследование состояния желчного пузыря.
Все методы объединяет одно условие: необходимость введения в желчные протоки рентгеноконтрастного вещества. При холангиографии раствор вводится опосредованно: перорально, внутривенно, внутримышечно. Небольшая часть препарата выводится почками, основная доза поглощается печенью и попадает в желчь.
Для проведения холангиографии контрастное вещество вводится напрямую в желчные протоки. В зависимости от способа введения препарата различают четыре типа процедуры:
- ретроградная панкреатохолангиография;
- чрескожная чреспеченочная;
- интраоперационная;
- постоперационная.
Для проведения ретроградной панкреатохолангиографии используется эндоскоп. Прибор вводится в двенадцатиперстную кишку, через фатеров сосочек вводят контрастное вещество. Иногда панкреатохолангиографию совмещают с механической литотрипсией: разрушением конкрементов. Во время обследования эндоскопист может провести катетеризацию холедоха для дренирования или введения лекарств. Панкреатохолангиография проходит успешно у 80–90% больных. Если метод не дает результата, применяют чрескожную чреспеченочную холангиографию.
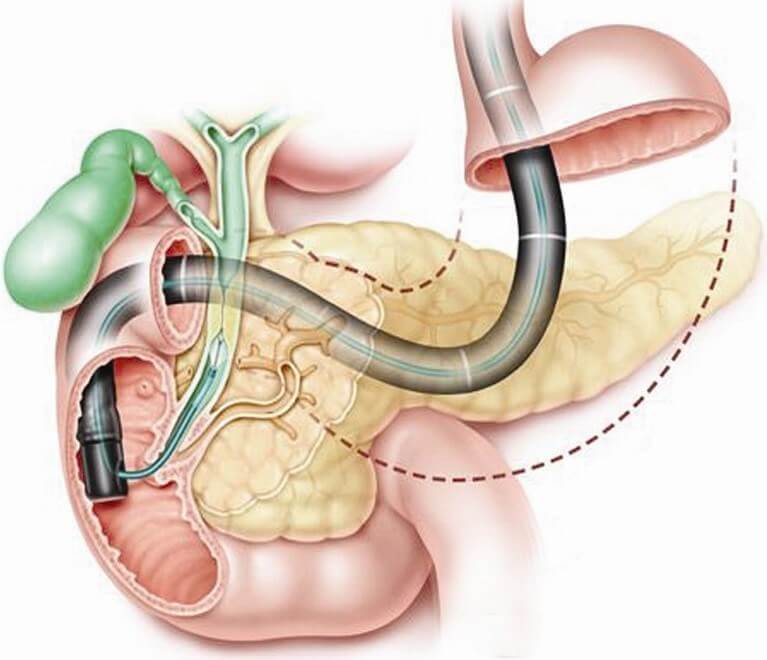
Этот вид обследования проводится после анестезии. В области восьмого межреберья делают прокол сверхтонкой иглой в один из печеночных каналов. В область протоков поступает до 60 мл контрастного вещества. При расширенных желчных путях внедрение иглы происходит удачно у 100% пациентов. При узких – у 80%. Чреспеченочная холангиография позволяет провести лечебные процедуры, установить дренаж протоков. Серьезными осложнениями этого метода обследования являются истечение желчи и крови в брюшную полость, гемобилия, ранения близлежащих органов пищеварительной системы.
Интраоперационная холангиография выполняется во время операции перед инструментальным обследованием желчных протоков. У 50% пациентов позволяет получить точную информацию о состоянии желчных протоков и не проводить их ревизию инструментальными методами.
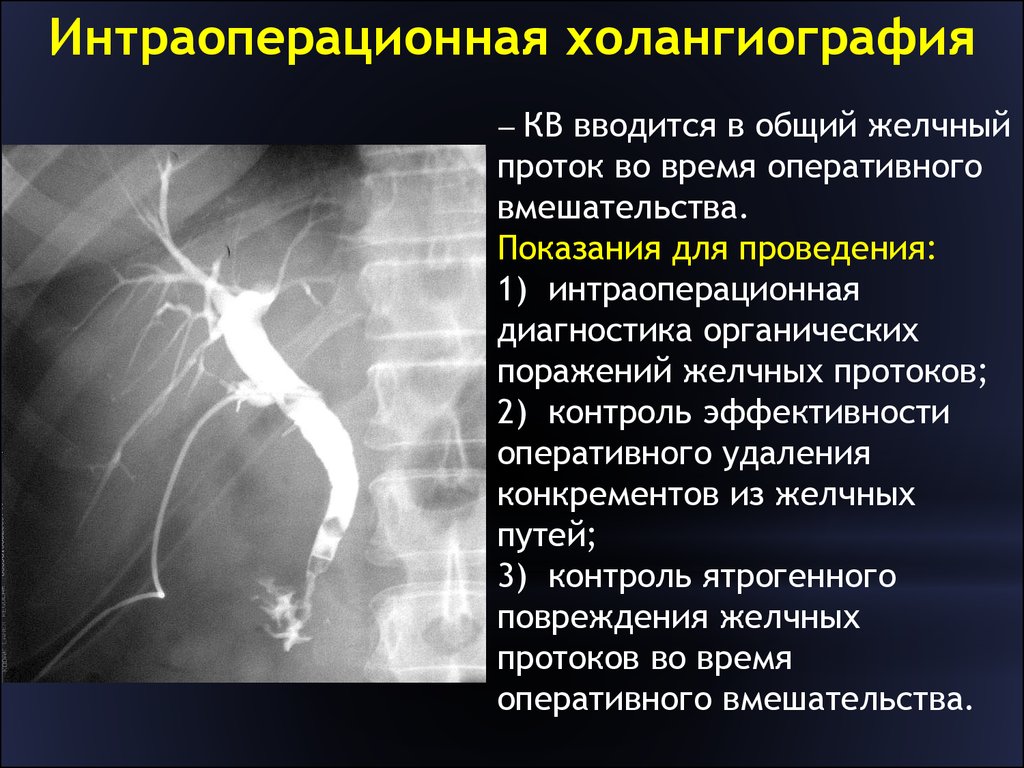
После хирургического вмешательства в области желчного пузыря и холедоха врач может оставить дренаж. Такая мера позволяет провести послеоперационную холангиографию и своевременно выявить возникшие осложнения: стриктуры, свищи, оставшиеся конкременты. Оставленный катетер используется для введения лекарств.
Внешний дренаж ОЖП или холедохостомия позволяет очищать проток от воспалительной жидкости, инфицированной желчи, доставлять лекарства непосредственно в область воспаления. Своевременно проводить рентген с контрастным веществом.
Холедохотомия
Вскрытие холедоха обычно проводят для устранения стойкой непроходимости протока. В 30% случаев холедохотомия осуществляется во время холецистэктомии и связана с удалением конкрементов. Вскрытие общего желчного протока позволяет одновременно убрать вколоченные камни, дренировать проток при гнойных инфекциях, выполнить ревизию желчных протоков.
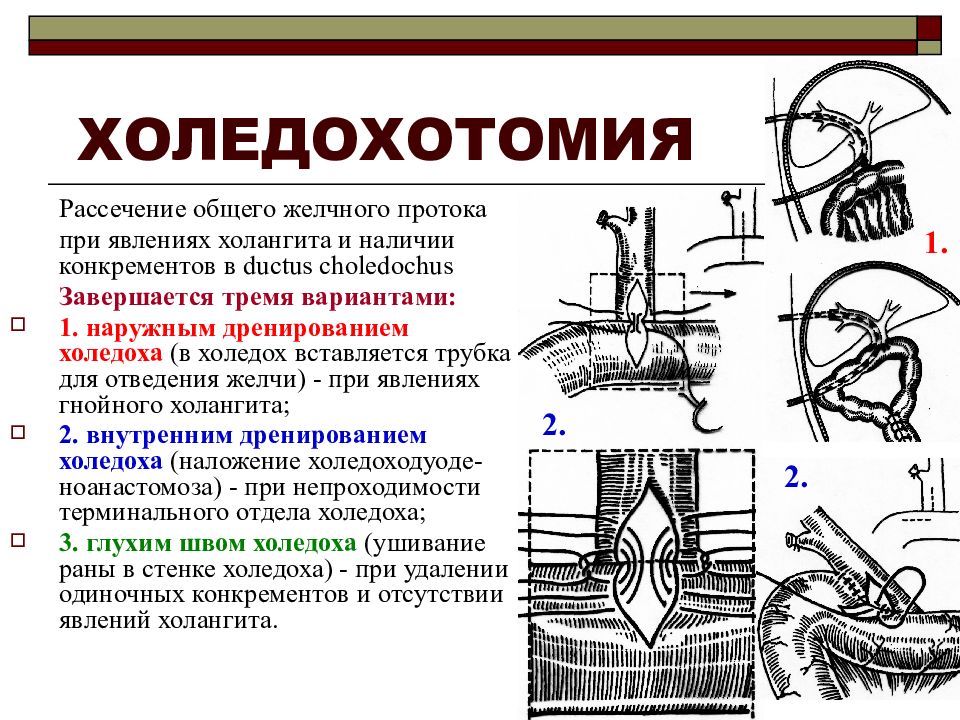
При устойчивой непроходимости дуоденального сосочка возможно наложение анастомоза. Операция представляет собой создание нового пути отвода желчи. Холедох могут соединять напрямую с двенадцатиперстной кишкой, желудком, тонким кишечником.
Холедоходуоденостомия, наложение анастомоза между ОЖП и двенадцатиперстной кишкой, – соединение органов в обход дуоденального сосочка и сфинктера Одди. На сайте Большой Медицинской энциклопедии указано, что операция приводит к падению давления в билиарной зоне и дисфункции желчного пузыря, поэтому ее совмещают с холецистэктомией.
Заключение
ОЖП – это основной ствол билиарного дерева, который обеспечивает вывод желчи из печени и желчного пузыря, иногда и ферментов поджелудочной железы. Если на УЗИ обнаруживается расширение холедоха, важно определить, почему это произошло. Патологии канала приводят к поражению остальных органов билиарной зоны.
Симптомами заболеваний ОЖП является боль в правом подреберье, признаки желтухи, нарушение пищеварения. При развитии воспалительного процесса начинается лихорадка, рвота. Наиболее частые заболевания этой зоны: желчнокаменная болезнь, холангит. Лучшим средством профилактики является регулярный медицинский осмотр, ежегодное УЗИ желчного пузыря и других органов брюшной полости.


